AUSWIRKUNGEN UND THERAPIE DES BLAST INJURY
Herausforderungen und Probleme für den jungen Sanitätsoffizier
Terroristische Anschläge, insbesondere durch Selbstmordattentate, stellen eine zunehmende Bedrohung im Rahmen von Einsätzen der Bundeswehr dar. Hier soll kurz der Pathomechanismus und die Versorgung solcher durch suicide bombing hervorgerufener Verletzungsmuster an zwei Beispielen dargestellt werden. Ein besonderes Augenmerk soll auf die Herausforderungen und Probleme gerichtet werden, mit welchen sich ein junger Sanitätsoffizier konfrontiert sehen kann. So sollen Fallstricke für andere junge Kollegen aufgezeigt werden, um die Behandlung ähnlicher Patienten zu erleichtern und vielleicht die Angst vor der Institution Intensivstation genommen werden. Bereits länger im Berufsleben stehenden Kollegen soll aufgezeigt werden, wo der junge Sanitätsoffizier Unterstützung benötigen kann.
Summary
Terroristic attacks, especially suicide assaults, are an increasing threat for our forces in the course of the ongoing missions. We want to present the pathomechanism and the health care for injuries caused by suicide bombing. Therefore we want to present two examples of the 18. ISAF mission. We want to pay special attention to the challenges and problems, a young medical officer can be confronted with under those conditions. We want to do this under the intention that other young colleagues can avoid some pitfalls and overcome the fear regarding the institution of an intensive care unit. Also we want to show more experienced officers where their assistance is required by the younger colleagues. Einteilung des Blast Injury Die Auswirkungen einer Explosion auf den menschlichen Körper werden in 4 Hauptwirkungen untergliedert. Diese Schädigungesmuster sind wie folgt:Primär: Verletzungen, die aufgrund der Impulswelle der Explosion hervorgerufen werden. Dies sind unter anderem Frakturen, Amputationen, Verbrennungen, Schnittwunden, Lazerationen, akute Okklusionen von Arterien, Luftembolien und Kompartmentsyndrome.
Sekundär: Penetrierende Verletzungen durch umherfliegende Objekte und Splitter. Hierdurch ergeben sich nachfolgend Probleme durch die Schwere der Verletzung, die im Extremfall die Notwendigkeit zur Amputation nach sich ziehen kann. Aber auch bei leichteren Verletzungen können lebensgefährliche Komplikationen, zum Beispiel eine Sepsis durch Kontamination der Wunde auftreten.
Tertiär: Stumpfe Verletzungen durch umherfliegende Objekte oder Umherschleudern des Körpers. In dieser Phase kann es zu traumatischen Amputationen, Frakturen und schwerwiegenden Weichteilverletzungen kommen.
Quartär: Indirekte Verletzungen im Zuge der Explosion. Die meisten indirekten Auswirkungen des Blast Injury sind großflächige Verbrennungen, aber auch Begleiterkrankungen, die den Behandlungsablauf erschweren, können in dieser Kategorie zusammengefasst werden.
Am 06.08.2008 wurden 2 Soldaten des 18. ISAF-Kontingentes im Rahmen einer Patroullientätigkeit bei einem Selbstmordanschlag verwundet. Die persönliche Schutzausrüstung, insbesondere die Bristol-Weste waren vorschriftsmäßig angelegt und konnten so das Ausmaß der Verletzungen mildern. Die Erstversorgung wurde durch das German- Field-Hospital Mazare- Sharif durchgeführt. Am 08.08.2008 erreichten die beiden Kameraden nach Repatriierung das Bundeswehrzentralkrankenhaus Koblenz. Hier wurde nach initialer Sichtung die sofortige Isolation und weiterführende Versorgung auf der Verbrennungsintensivstation vorgenommen.
Fall 1: Hauptsächlich sekundäre Auswirkungen eines Blast-Injury
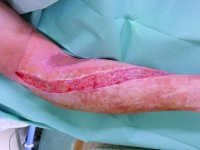
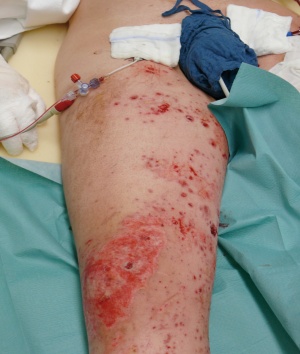
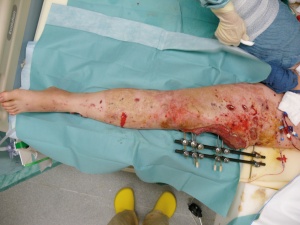
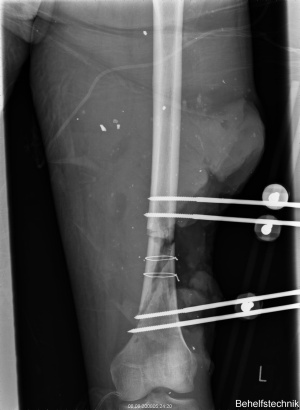
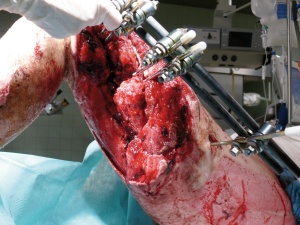
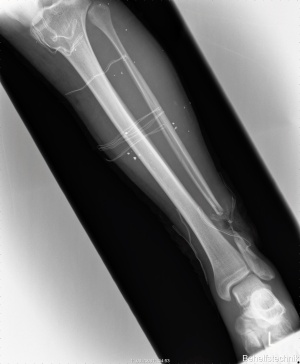
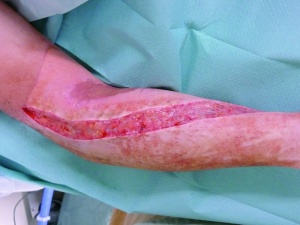
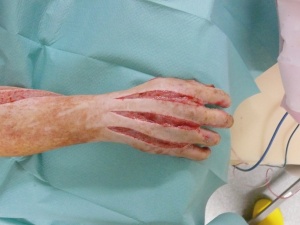
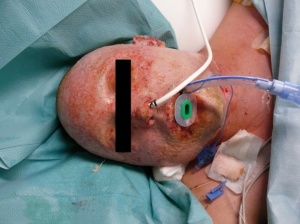
22-jähriger Hauptgefreiter mit 30% verbrannter Körperoberfläche (KOF), hiervon 16% Arme und Hände II-gradig, 5% Kopf IIgradig sowie 3% Beine III-gradig (siehe Bilder 1-3). Des Weiteren erlitt der Patient eine IV° offene Femurstückfraktur auf der linken Seite (Bilder 4-5) und eine offene Fibulafraktur links (Bild 6). Neben beidseitigen Trommelfellperforationen bestanden multiple Schrapnelleinsprengungen vor allem der ventralen Körperseite.Die initiale Versorgung in Mazar-e-Sharif bestand in Weichteildebridements der Oberund Unterschenkel, Anlage eines Fixateur externe am linken Oberschenkel sowie Escharotomien beider Arme und Hände. Nach vorhergehender Stabilisierung konnte der Patient am 08.08.2008 per MedEvac nach Deutschland zurücktransportiert werden. Initial erfolgte die Stabilisierung des katecholaminpflichtigen Patienten in der Verbrennungsbox. Im Verlauf schlossen sich regelmäßige Verbandwechsel mit Fettgaze und PVPJod, im Gesichtsbereich mit Purilon/Adaptic,die Anlage eines ZVK in die rechte V. subclavia und eines arteriellen Katheters in die linke Leiste, sowie eines PiCCO-Systems in die rechte Leiste an.
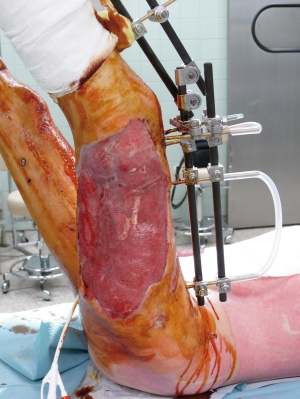
Im Rahmen des Intensivaufenthaltes erfolgte wegen anfangs potentieller, später gesicherter Infektion mit Acinetobacter baumanii die konsequente Isolation des Patienten. Hier musste wegen mehrfacher Resistenzwechsel und Sekundärinfektionen das Antibiotikaregime ständig angepasst werden. Der initial angelegte Fixateur externe erwies sich bei Umlagerungsmanöven leider als instabil, weshalb hier eine Korrektur vorgenommen werden musste. Ein in Mazar mit Drahtcerclage versorgtes Fragment des Femur zeigte sich im Verlauf als avital und musste daher reseziert werden. Wegen zeitweilig eingeschränkter Nierenfunk tion wurden Nierenersatzverfahren durch geführt. Im Verlauf entwickelte sich eine DIC, welche durch adäquate Blutersatztherapie überwunden werden konnte. Der große Weichteildefekt im Bereich des linken lateralen Oberschenkels konnte durch konsequente Vakuumtherapie und anschließende Deckung durch Unterhautersatzverfahren und Spalthaut zur Ausheilung gebracht werden (Bilder 7-8). Der Patient konnte am 02.09.2008 dekanüliert werden und verließ am 04.10.2008 nach 59 Behandlungstagen die Intensivstation.
Durchgeführte Operationen:
- 08.08.2008: Korrektur Fixateur externe
- 12.08.2008: Tracheostomie; Wunddebridement, Jetlavage, Femursegmentresektion (7cm), epifasciale Nekrektomie Hand mit Meshdekung und Unterhautersatzverfahren, tangentiale Nekrektomie der Arme mit Meshdeckung und Unterhautersatzverfahren
- 14.08.2008: Verbandwechsel und weitere Nekrektomien mit Meshdeckung Arme, Splitterentfernung Gesicht / Orbita
- 18.08.2008: Tympanoplastik Typ I bds.
- 20.08.2008: Wunddebridement, Umsetzen des Fixateur externe nach ventral, Vakuumversiegelung des rechten Oberschenkels
- 01.09.2008: Wunddebridement, Meshdeckung der Oberschenkelwunde mit Unterhautersatz
- 11.09.2008: Meshdeckung Wunde am linken Unterschenkel und an Achillessehne mit Unterhautersatz
- 08.10.2008: Meshdeckung linker Oberschenkel
- 03.12.2008: Abbau des Fixateur externe und Umstieg auf ein intramedulläres Schienungsverfahren
Fall 2: Hauptsächlich quartäre Auswirkungen eines Blast-Injury
23-jähriger Hauptgefreiter, der neben hauptsächlich II-gradigen Verbrennungen von 30% der Körperoberfläche eine offene Ellenbogenfraktur links, Splitterverletzungen des rechten Oberschenkels und des linken Oberarmes, sowie Trommelfellrupturen beidseits erlitt. Die Erstversorgung mit Intubation und ma - schi neller Beatmung, Entfernung eines Schrap nells im linken Ellenbogen, Escharotomien beider Arme und Hände erfolgte auch hier durch das German- Field-Hospital Mazar-e-Sharif. Nach Eintreffen auf der Verbrennungsintensivstation und Stabilisierung des Patienten erfolgte die Anlage eines Sheldon-Katheters und eines arteriellen Katheters in die rechte Leiste, sowie eines PiCCO-Systems. Zunächst wurde der Status des Patienten begutachtet und ein Verbandwechsel inklusive Ganzkörperwaschung mit Octenisept und Octenisan, sowie anschließendem Verband mit PVP-Jod und Fettgaze durchgeführt. Im Rahmen des Intensivaufenthaltes erfolgte wegen Infektion mit Acinetobacter baumanii auch bei diesem Patienten die konsequente Isolation. Aufgrund multi- und pluri- Resistenzen sowie auftretender Sekundärinfektionen gestaltete sich die Antibiotikatherapie als zunehmend schwierig. Der Patient zeigte zunehmende Temperaturanstiege und eine Verschlechterung des Allgemeinzustandes, wodurch eine kalkulierte Mehrfachtherapie und schließlich eine Immunsubstitution mit Pentaglobinen nötig wurde
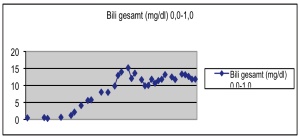
Bei Untersuchungen zur Abklärung eines Ikterus und einer bereits in der initialen CT aufgefallenen Lebervergrößerung wurde nach Durchführung einer ERCP die Verdachtsdiagnose auf eine sekundär sklerosierende Cholangitis auf dem Boden eines Caroli-Syndromes gestellt, was den gesamten Behandlungsverlauf erschwerte. Der Patient glitt nachfolgend zunehmend ins akute Leberversagen ab (siehe Bild 9). Hierdurch wurden erneut mehrfache ERCP mit Papillotomie notwendig, um die Gallenwege zu entlasten.
Durchgeführte Operationen:
- 13.08.2008: Nekrektomie linker Arm plus Matriderm und Mesh linker Arm, Handrücken und Finger
- 15.08.2008: Nekrektomie und Mesh plus Matriderm rechter Arm und Hand, Vacwechsel rechter Unterschenkel medial, VW linker Arm
- 18.08.2008: Trommelfell: Tympanoplastik
- 27.08.2008: Sekundärnaht rechter Unterschenkel mit Nekrektomie linke Schulter
4x6cm und Mesh
Outcome
Beide Patienten konnten nach einem längeren Intensivaufenthalt (59 vs. 74 Tage) auf die periphere Nachsorgestation entlassen werden. Patient Nummer 1 ist von ärztlicher Seite aus nahezu ausbehandelt. Es werden sich noch intensive krankengymnastische Übungsbehandlungen anschließen, um die Beweglichkeit der Extremitäten wiederzugewinnen und einer Kontrakturbildung entgegenzuwirken. Eine Kontinuitätswiederherstellung des Femur durch einen Knochentransport mittels Transportfixateur ist geplant. Patient Nummer 2 wird sich aufgrund seiner hereditären Lebererkrankung auf konsequente internistische Nachuntersuchungen einstellen müssen. Im Extremfall ist das Caroli- Syndrom nur durch eine Lebertransplantation kurierbar.
Fazit
Durch schnelle Erstversorgung und umgehende Repatriierung der Soldaten in ein Verbrennungsmedizinisches Zentrum konnte das Leben der Patienten gerettet werden. Im Rahmen der Versorgung wurde zum plastischen Hautersatz der verbrannten Areale erstmals ein subcutanes Hautersatzverfahren angewandt, welches den Soldaten weitere Operationen im Sinne von Lappenplastiken zur plastischen Rekonstruktion ersparte. Aus Sicht des jungen Sanitätsoffiziers entstanden im Rückblick vor allem folgende Probleme:
Die antibiotische Therapie gestaltete sich aufgrund pluripotenter Resistenzen und sekundärer Infektionen zunehmend schwierig (siehe Bild 10). So musste neben einem häufigen Wechsel der Antibiotika auch auf weniger bekannte Reservepräparate oder erst kürzlich zugelassene Medikamente zurückgegriffen werden. Durch fehlende Erfahrungswerte und zum Teil nur spärlich vorhandene Literatur musste hier zunehmend improvisiert werden.
In direktem Zusammenhang mit dem vorherigen Punkt sind die hygienischen Maßnahmen zu sehen. Aufgrund der Isolierung der Patienten und der daher notwendigen Kleiderwechsel nach jeder Behandlung mussten für eine effektivere Zeitausschöpfung Behandlungsabläufe optimiert werden. Rückblickend war ein zunächst angeordneter Schuhwechsel nach Aufenthalt im Patientenzimmer im Nachhinein nicht nötig.
Ein kritischer Punkt, gerade für den unerfahrenen Kollegen, ist die Zusammenarbeit mit dem Pflegepersonal. Die Pflegekräfte sind zum Teil mehrere Jahrzehnte in den Bereichen Intensiv- und Verbrennungsmedizin eingesetzt und können daher auf einen größeren Erfahrungsschatz zurückgreifen. Dies ist zum einen von enormen Vorteil, da der eigene Fundus schnell erweitert werden und in kritischen Situationen auf Entscheidungshilfen zurückgegriffen werden kann, andererseits sind sämtliche Vorschläge konsequent zu hinterfragen, da natürlich neuere Studienergebnisse oft keine Berücksichtigung finden und ehemals angewandte obsolete Behandlungsstrategien noch als Standard präsent sind. Weniger vorbereitet als auf die physischen Verletzungsmuster ist man auf die psychischen Begeleitreaktionen. Aufgrund häufig auftretender Alpträume und Panikattacken gestaltete sich das Weaning und das Ausschleichen der Sedierung als schwieriger als zunächst erwartet und eine intensive psychologische Mitbetreuung der Verwundeten wurde nötig. Während man als chirurgischer Assistent seinen Fokus oft auf die handwerklich zu kurierenden Pathologien richtet, mussten wir hier teilweise umdenken und ein Großteil unserer Arbeit bestand vor allem gegen Ende des Intensivaufenthaltes in psychologischer Gesprächsführung. Als äußerst störend wurden während der gesamten Zeit Anfragen von vorgesetzten Dienststellen und ziviler Presse empfunden. Zwar bestand grundsätzlich eine Auskunftssperre bezüglich der Patienten, Anfragen aus dem Ministerium wurden aber trotzdem bearbeitet. Neben einem erheblichen Zeitaufwand mussten auch immer wieder Fehlinformationen revidiert werden. Trotz des erheblichen Interesses an den beiden verwundeten Kameraden und dem Verfassen vieler Berichte sowie offizieller Besuche und zahlreicher inhaltlich repetitierender Telefonate, wurde es von offizieller Seite leider versäumt dem einen Patienten während seines Aufenthaltes Geburtstagsgrüße zukommen zu lassen.
Zusammenfassend lässt sich sagen, dass der Einsatz auf einer Verbrennungsintensivstation nach anfänglicher Skepsis zunehmende Handlungssicherheit im Bezug auf die Behandlung von Schwerstverletzten geben kann. Nur ein militärisches Krankenhaus kann die Patienten auch psychisch adäquat mitbetreuen, da ein Einfühlungsvermögen in Einsatzbelastungen nur durch Teams gegeben werden kann, die selbst bereits Einsatzerfahrung gewonnen haben und mit militärischen Strukturen vertraut sind. Aus unserer Sicht sind Instiutionen wie eine Verbrennungsintensivstation gerade in Zeiten von asymmetrischer Kriegsführung, in denen die Verwundungsmuster zu ca. 80% aus thermomechanischen Kombinationsverletzungen bestehen, unverzichtbar. Nur so kann der junge Militärchirurg auf seine Aufgaben vorbereitet werden, anstatt sich das erste Mal im Einsatzland mit derartigen Verletzungsmustern konfrontiert zu sehen.
Datum: 13.01.2009
Quelle: Wehrmedizin und Wehrpharmazie 2009/1