SCHLAFSTÖRUNGEN AUS NEUROLOGISCHER SICHT
Sleep Disorders from a Neurological Perspective
Aus der Abteilung Neurologie (Leitender Arzt: Oberstarzt Dr. T. Duwe) des Bundeswehrkrankenhauses Hamburg (Chefarzt: Generalarzt Dr. J. Hoitz)
Reinhard Stark
WMM, 59. Jahrgang (Ausgabe 2/2015; S. 50-55)
Zusammenfassung:
Bei der Genese von Schlafstörungen differenziert man zwischen organischer (Obstruktion der Atemwege, Lungen- und Hirnfunktionsstörungen, usw.) und nicht organischer Erkrankung. In diesem Artikel werden organisch-neurologisch bedingte Schlafstörungen vorgestellt, Diagnoseverfahren erläutert und Therapiemöglichkeiten beschrieben. Zudem wird auf die von der Deutschen Gesellschaft für Schlafmedizin, in Anlehnung an die American Academy of Sleep Medicine (AASM) empfohlene Schläfrigkeitsdiagnostik eingegangen.
Schlagwörter: Insomnie, Hypersomnie, Parasomnie, Schlafstörung, Schläfrigkeitsdiagnostik
Summary
The causes of sleep disorders can be divided into organic (airway obstruction, pulmonary and brain dysfunctions, etc.) and non-organic disorders. This article describes sleep disorders with neurological causes as well as diagnostic methods and treatment options. In addition, it also addresses the diagnosis of excessive daytime sleepiness (EDS) recommended by the German Sleep Society (DGSM) and based on criteria of the American Academy of Sleep Medicine (AASM).
Keywords: insomnia, hypersomnia, parasomnia, sleep disorder, EDS diagnosis

Einführung
Neurologisch bedingte Schlafstörungen sind bei jungen Soldaten im Vergleich zu der dort dominierenden Genese einer psychiatrischen Erkrankung eher selten. Ihre Inzidenz steigt mit zunehmendem Lebensalter aber an. Am häufigsten sind periodische Beinbewegungen im Schlaf (periodic leg/limb movements in sleep (PLMS)) zu finden, die auch im jüngeren Lebensalter bereits eine Prävalenz von 4 % haben. Interessanterweise werden in der aktuell gültigen Internationalen Klassifikation der Krankheiten (ICD-10) auch die schlafbezogenen Atmungsstörungen (zentrales / obstruktives Schlafapnoesyndrom, schlafbezogenes Hypoventilationssyndrom) dem neurologischen Fachgebiet zugeordnet (“G“-Codierung).Gemäß dieser ICD-10-Klassifikation werden Schlafstörungen unterteilt in solche mit organischem Ursprung und in solche psychischer Genese. Die organgebundenen Erkrankungen werden gegliedert in Ein- und Durchschlafstörungen, krankhaft gesteigertes Schlafbedürfnis, Störungen des Schlaf-Wach-Rhythmus, Schlafapnoe-Syndrome, die Narkolepsie und Kataplexie und sonstige Schlafstörungen.
Dieser Beitrag soll einen Überblick über die wichtigsten organisch-neurologischen Schlafstörungen geben sowie die grundlegenden diagnostischen Verfahren erörtern.
Krankheitsbilder
Ein- und Durchschlafstörungen (Insomnie)
Eine Insomnie zeichnet sich durch nicht erholsamen Schlaf aus. Eine erhöhte Einschlafzeit, häufige Weckreaktionen mit teilweise längeren nächtlichen Wachphasen und ein frühmorgendliches Erwachen weit vor dem Weckerklingeln sind die Charakteristika der Erkrankung. Der Patient fühlt sich am Morgen erschöpft, weist eine verminderte Leistungsfähigkeit sowie Aufmerksamkeits- und Gedächtnisstörungen auf. Die müdigkeitsassoziierte Konzentrationsminderung und dadurch bedingte Neigung zu Arbeitsfehlern führt zu beruflichen Einschränkungen, die Reduktion des Antriebs und der Initiative teilweise zu sozialer Isolation. Die Unfallgefährdung im Straßenverkehr ist deutlich erhöht [1]. Begleitend werden häufig Organsymptome (u. a. Magen-Darm-Beschwerden, Kopfschmerzen) beklagt.
Eine manifeste Insomnie weist nach den diagnostischen Kriterien der ICD-10 ca. 6 % der deutschen Bevölkerung auf [2]. Ein Großteil der Betroffenen leidet unter einer nichtorganischen Störung. Primär bedarf es dennoch des Ausschlusses einer mitverursachenden somatischen Erkrankung. Nach Erhebung der allgemeinen Anamnese, körperlicher Untersuchung und Bestimmung der unten angeführen Laborparameter ist ggf. eine weitergehende psychiatrische und neurologische Untersuchung mit Dokumentation der spezifischen Schlafanamnese erforderlich.
Mittels Polysomnographie und im Bedarfsfall weiterer neurophysiologischer Zusatzdiagnostik (z. B. Elektroencephalographie (EEG), Multipler Schlaflatenztest (MSLT)) werden schlafgebundene organische Erkrankungen (beispielsweise schlafgebundene Atmungsstörungen, Bewegungsstörungen) ausgeschlossen. Neurologische Erkrankungen, die sekundär mit nicht erholsamem Schlaf vergesellschaftet sind, sind neurodegenerative Erkrankungen wie der M. Parkinson oder demenzielle Erkrankungen. Bei diesen Krankheitsbildern beklagen die Patienten häufig ausgeprägte Schlafstörungen, bedingt durch aufgelöste Tages- und Nachtrhythmik. Organische, nicht neurologische Ursachen einer Ein- und Durchschlafstörung sind beispielsweise die Hyperthyreose, (nächtliche) tachykarde Herzrhythmusstörungen und chronische Schmerzzustände.
Krankhaft gesteigertes Schlafbedürfnis (Hypersomnie)

Die Einteilung der Schlafstörungen nach AASM-Kriterien (American Academy of Sleep Medicine [5]) ordnet den Hypersomnien die Narkolepsie unter. Nach ICD-10-Kriterien wird dieser Erkrankung ein eigenständiger Überpunkt zugewiesen, so dass auf die Narkolepsie weiter unten eingegangen wird.
Zum Ausschluss einer Organerkrankung als Ursache einer Hypersomnie bedarf es einerseits der Abklärung in Bezug auf schlafunterbrechende Störungen (z. B. schlafbezogene Atmungsstörungen, nächtliche Bewegungsstörung), andererseits hinsichtlich Erkrankungen aus dem internistischen (kardial-endokrinen) Formenkreis. So führt eine Hypothyreose zu verstärkter Tagesmüdigkeit und kann zudem eine obstruktive Schlafapnoe triggern [6]. Auch andere hormonelle Fehlsteuerungen können ein obstruktives Schlafapnoesyndrom initiieren und dadurch zu einer Hypersomnie führen. Hierzu zählen unter anderem die verstärkte Ausschüttung des Wachstumshormons mit konsekutiver Akromegalie, das Cushing-Syndrom bei Hypercortisolismus, der ACTH-Überschuss bei z. B. M. Cushing und der Diabetes mellitus. Kardiale Erkrankungen wie die Hypotonie und die Herzinsuffizienz sind oftmals begleitet von verstärkter Müdigkeit. Eine Niereninsuffizienz, Schlaganfälle und entzündliche Erkrankungen des zentralen Nervensystems können ebenfalls eine Schlafstörung, zudem auch komplexe schlafgebundene Atmungsstörungen initiieren.
Schlafbezogene Atmungsstörungen
Bei den schlafbezogenen Atmungsstörungen unterscheidet man solche mit und ohne Obstruktion der Atemwege.
Atmungsstörungen mit Obstruktion:
Je nach Grad der Obstruktion differenziert man das harmlose primäre Schnarchen, die Frühform der Atmungsstörung, das sogenannte Upper Airway Resistance Syndrom und schließlich die manifeste obstruktive Schlafapnoe. Bezüglich der Schweregradeinteilung ist neben der Symptomatik einer erhöhten Tagesschläfrigkeit der Apnoe-Hypopnoe-Index pro Stunde Schlaf (AHI) entscheidend. Eine verbindliche Definition existiert hierzu allerdings nicht. Nach der Medizinischen Leitlinie “Nicht erholsamer Schlaf - Schlafstörungen“ wird ein obstruktives Schlafapnoesyndrom mit einem AHI bis 15 als leichtgradig, zwischen 15 und 30 als mittelgradig und ab einem AHI größer als 30 als schwergradig eingestuft [7].
Therapeutisch wird je nach Ursache und Ausprägung ein Rückenlagevermeidungstraining, eine Unterkieferprotrusionsschiene, insbesondere aber die Überdrucktherapie (vornehmlich mittels kontinuierlich positivem Atmungsdruck (CPAP)) empfohlen. Zu einer generellen Verbesserung führt eine Gewichtsreduktion bei bestehender Adipositas. Aber auch Didgeridoo-Spielen soll durch Kräftigung der Weichteilmuskulatur der oberen Atemwege eine Abnahme der Obstruktion bewirken [8]. Operative Verfahren sollten nur bei Unverträglichkeit der nicht operativen Möglichkeiten angewendet werden.
Atmungsstörungen ohne Obstruktion:
Hierunter werden einerseits Erkrankungen subsumiert, die den Atmungsantrieb im Hirnstamm hemmen (zentrales Schlafapnoesyndrom), beispielsweise primäre Hirnerkrankungen (u. a. Schlaganfall, Enzephalitis) und/oder eine manifeste Herz- oder Niereninsuffizienz. Andererseits fallen in diese Kategorie die Hypoventilations- bzw. Hypoxämiesyndrome.
Therapeutisch bedarf es in diesen Fällen vorrangig einer Positivdruckbeatmung (Bilevel-Therapie).
Störungen des Schlaf-Wach-Rhythmus
Störungen des Schlaf-Wach-Rhythmus (zirkadiane Rhythmusschlafstörungen) finden sich gehäuft bei Schichtarbeitern, blinden, alten oder dementen Patienten. Zudem erlebt jeder Fluggast mit Transmeridianflug diese in mehr oder weniger ausgeprägter Form. Bei dieser sogenannten “Jetlag-Symptomatik“ kann 4 Tage vor dem geplanten Flug Melantonin zu der voraussichtlichen Schlafzeit am Zielort eingenommen werden.
Narkolepsie und Kataplexie
Narkolepsie ist definiert als eine chronische Erkrankung, die meist zwischen dem 15. und 25. Lebensjahr beginnt und durch eine erhöhte Einschlafneigung am Tage (auch in ungewöhnlichen Situationen, z.B. während des Essens oder eines Gespräches), Kataplexien (plötzlicher Muskeltonusverlust mit der Folge eines Zusammensackens bei emotionaler Erregung ohne Verlust des Bewusstseins), Schlaflähmungen und sogenannte hypnagoge Halluzinationen (“verfrühter Traumschlaf“ - lebhafte Vorstellungen, die während des Einschlafens auftreten und meist negativ getönt sind) gekennzeichnet ist. (Tabelle 1)
Als Ursache wird eine Überaktivität des REM-Schlaf steuernden Systems beschrieben, welches durch seine passagere Aktivierung zumindest die REM-Schlaf assoziierten Symptome erklärbar macht (Kataplexie, hypnagoge Halluzinationen und Schlaflähmung). Parallel dazu kommt es zu einem Abfall der Hormone Hypocretin 1 und 2. Diese Peptide scheinen stimulierend auf die Wachheit fördernden Systeme zu wirken. Mit einer Prävalenz von 26 - 50 pro 100000 Einwohner ist diese Erkrankung keineswegs selten [9, 10]; obwohl klare Diagnosekriterien vorliegen, ist von einer hohen Dunkelziffer auszugehen [10]. Nur ca. 1/3 der Patienten weist das Vollbild der Erkrankung auf; insbesondere zu Beginn kann sich die Narkolepsie monosymptomatisch präsentieren, vorrangig mit dem Leitsyndrom der Tagesschläfrigkeit. Erst im Laufe von Jahren treten bei den meisten Patienten dann weitere Symptome hinzu.
Zur medikamentösen Behandlung der Tagesschläfrigkeit ist Modafinil und Methylphenidat (BTM-pflichtig), zur Therapie der REM-Schlaf-assoziierten Symptome ist Clomipramin und Natriumoxybat (BTM-pflichtig) zugelassen [11]. Ergänzend bedarf es aber auch verhaltensmodifizierender Maßnahmen: Verbesserungen können durch die Anwendung von Coping-Strategien, einer strikten Schlafhygiene (u.a. kein Schichtdienst, Alkoholverbot) und durch die Einrichtung individuell angepasster Tagschlafepisoden erreicht werden.
REM-Schlaf-Verhaltensstörungen
Bei der REM-Schlaf-Verhaltensstörung, die häufig mit degenerativen ZNS-Erkrankungen wie z.B. Morbus Parkinson bzw. Parasomnien assoziiert ist, fehlt die physiologische Muskeltonusblockade im Traumschlaf. Trauminhalte werden somit mit passender motorischer Aktivität “ausgelebt“ (der Einbrecher wird in die Flucht geschlagen, der Angreifer niedergerungen). Dadurch kann der Bettnachbar unbewusst verletzt werden und der Patient sich selber bei groben Bewegungen im Schlaf Schaden zufügen. Betroffene weisen u. a. während des REM-Schlafes einen erhöhten Kinnmuskeltonus auf. Der fehlende Abfall dieser Muskelaktivität im submentalen EMG ist neben anderen Kriterien diagnostisch wegweisend. Therapeutisch kann lediglich symptomatisch mit z. B. Benzodiazepinen (Clonazepam) behandelt werden.
Periodische Bewegungen der Gliedmaßen im Schlaf (periodic limb movements in sleep – PLMS)
PLMS sind durch schlafgebundene episodisch auftretende periodische Bein- oder seltener Armbewegungen gekennzeichnet. Sie können einseitig, beidseitig, symmetrisch oder alternierend auftreten. Diese Phänomene werden überwiegend in den Schlafstadien N1 und N2 beobachtet; im REM-Schlaf treten sie am wenigsten auf. Ebenfalls findet man sie beim Übergang vom Wachen zum Schlaf. Die Symptomatik findet sich bei Gesunden im Alter zwischen 30 und 50 Jahren in etwa 5 %, bei über 50-jährigen in etwa 30 %. (Tabelle 2)
PLMS gehen häufiger mit anderen Schlafstörungen einher; sie treten bei Insomnie, bei der Schlafapnoe, bei der Narkolepsie oder auch der REM-Schlaf-Verhaltensstörung (s.o.) gehäuft auf.
PLMS führen häufig zu einem Beinaheerwachen (Microarousal) und im ausgeprägten Krankheitsbild zu einer dadurch bedingten Aufhebung der Schlafarchitektur mit konsekutiv ausgeprägter Tagesschläfrigkeit. Zur Einordnung des Schweregrades ist der PLM-Arousal-Index in Kombination mit der vom Patienten beschriebenen Beschwerdesymptomatik gefragt. Bis zu 5 PLMS pro Stunde Schlaf zeigen einen eher unauffälligen Befund, 5 bis 20 PLMS/Stunde eine leichte Störung, über 20 eine moderate und über 60 eine schwere Erkrankung auf. Therapeutisch werden nach Ausschluss einer behandelbaren Grunderkrankung (Z. B. Eisen-, Vitamin B12-Mangel, Nierenfunktionsstörung oder Schilddrüsenerkrankung, Medikamenteninteraktion) symptomatisch L-Dopa oder Dopaminagonisten gegeben [11].
Diagnostik bei Schlafstörungen
Bei Schlafstörungen jeglicher Art bedarf es primär einer organischen Differenzialdiagnostik. So kann wiederholt nächtliches Erwachen bzw. der nichterholsame Schlaf Ausdruck einer somatischen Erkrankung sein. Findet sich in der Anamnese und Basisdiagnostik (u.a. Laborscreening gem. Tabelle 3, Ausschluss Herzerkrankung, Lungenerkrankung, höhergradige Stoffwechselstörung, Schilddrüsenerkrankung, neurologische Erkrankung, s.o.) und ggf. spezifischen schlafmedizinischen Abklärung (häusliche Polygraphie, stationäre Polysomnographie) kein relevanter organischer Befund einerseits, andererseits anamnestisch belastende psychische Faktoren, ist die Ursache einer nicht organischen Ein- und Durchschlafstörung (Insomnie) wahrscheinlich. In diesen Fällen bedarf es weitergehender psychiatrischer Exploration und ggf. multimodaler (pharmakologisch-psychotherapeutischer) Therapie.
Die klassische neurologische Diagnostik bei Schlafstörungen umfasst neben der EEG-Diagnostik den multiplen Wachbleibe- und multiplen Schlaflatenz-Test sowie die Polysomnographie.
Elektroenzephalographie (EEG)
Mittels EEG-Diagnostik wird als Basismaßnahme die Hirnaktivität aufgezeichnet. Ergeben sich hier Auffälligkeiten, muss eine weitergehende cranielle Bildgebung, bevorzugt Kernspintomographie, erfolgen. Eine Verlangsamung der EEG-Aktivität kann im Sinne einer Allgemeinveränderung beispielsweise auf Stoffwechselstörungen oder Hirnabbauprozesse hinweisen. Bei fokalen Unterschieden zwischen der rechten und der linken Hirnhemisphäre bedarf es des Tumor-, Schlaganfall- und Entzündungsausschlusses. Graphoelemente der Erregbarkeitssteigerung können ein Zeichen für (schlafgebundene) epileptische Anfälle sein. Ist diese Diagnostik unauffällig, folgt im Anschluss bei verstärkter Tagesschläfrigkeit der multiple Wachbleibe-Test.
Multipler Wachbleibetest (MWT)
Der MWT wird insbesondere zur Objektivierung und besseren Einordnung einer erhöhten Einschlafneigung durchgeführt und testet die Fähigkeit des Wachbleibens während monotoner Tätigkeiten, z. B. nächtlicher Autobahnfahrten. Als alleinige Methode zur Erfassung einer Tagesschläfrigkeit ist er zu unpräzise. Der Patient erhält die Anweisung, während der Diagnostik mit offenen Augen dazusitzen, keinesfalls einzuschlafen. Es finden im Tagesverlauf 4 bzw. 5 EEG-Ableitungen mit einer Dauer von mindestens 20 Minuten statt. Im Vorfeld muss ausreichend Nachtschlaf bestanden haben. Mindestens 6 Stunden sind gefordert, im Idealfalls dokumentiert mittels Polysomnographie. Der Patient sitzt in einem bequemen Liegestuhl, darf den Kopf auflegen, darf sich aber nicht durch Setzen von Schmerzreizen, Erzählen etc. wach halten. Je nach Autor gelten Einschlaflatenzen unter 11 beziehungsweise 8 Minuten als pathologisch [12, 13].
Multipler Schlaflatenztest (MSLT)
Ganz anders ist die Fragestellung beim MSLT, der mit ähnlichem Setting durchgeführt wird (5 Durchgänge über Tage, Registrierung der EEG-Aktivität jeweils über mindestens 20 Minuten, ausreichend Nachtschlaf im Vorfeld). Hier bekommt der Betroffene die Aufgabe, schnellstmöglich einzuschlafen. Die Ableitung erfolgt beim im Bett liegenden Patienten, der Raum wird abgedunkelt. Begleitend zur Einschlaflatenz wird die Schlaftiefe (Schlafstadium 1 bis 3) und zusätzlich mittels EOG (Elektrookulogramm) mögliche SOREM (sleep-onset-REM-Phasen, “verfrühter Traumschlaf“, siehe oben bei Vorstellung der Narkolepsie) registriert. Traumschlaf (REM-Schlaf) stellt sich im Durchschnitt während des Nachtschlafes erst nach 90 Minuten ein. Erreicht der Patient in zwei dieser Tagesnaps SOREM-Phasen, ergibt sich der Hinweis auf eine Narkolepsie [14]. Narkoleptiker weisen zudem eine durchschnittliche Einschlaflatenz von 3 Minuten auf. Ähnlich wie beim MWT werden Einschlaflatenzen unter 10 Minuten als auffällig gewertet.
Polysomnographie (PSG)
Die PSG stellt das Kernstück bei der Diagnostik von Schlafstörungen dar. Mit ihr lassen sich u.a. die Verteilung der Schlafphasen, die Einschlaflatenz, die Häufigkeit des Erwachens (Arousals) und die Dauer der Wachperioden ermitteln und deren Ursache detektieren (beispielsweise höhergradige Atmungsstörungen, Herzrhythmusstörungen, unwillkürliche Körperbewegungen). Unregelmäßigkeiten der Herzfrequenz können neben primären Herzerkrankungen auch im Rahmen von Atmungsstörungen oder nächtlichen Angstreaktionen vorkommen. Zudem wird die Schlafarchitektur erfasst. Diese ist physiologisch gekennzeichnet durch ein periodisches Muster (Zyklus) zwischen Leichtschlaf, mitteltiefem Schlaf und Tiefschlaf, gefolgt von einer Traumschlafphase. Alle Zyklen addiert ergeben das Hypnogramm. Mittels Atmungsfühler, Brust- und Bauchgurt wird die Atmungsperiodik und deren Tiefe festgehalten. Mittels Pulsoximetrie wird die Sauerstoffsättigung, mittels Kehlkopf- und Raummikrophon Schnarchen und Sprechen im Schlaf (Somniloquie) dargestellt. Mittels Elektroden an den Unterschenkeln und an der Kinnmuskulatur wird Muskelaktivität aufgezeichnet: An den Beinen dient diese Diagnostik führend zur Darstellung von periodischen Beinbewegungen, an der Kinnmuskulatur zur Detektion von Zähneknirschen (Bruxismus) und einer veränderter Muskelanspannung in Abhängigkeit der unterschiedlichen Schlafphasen. Der an der Brust angebrachte Lagesensor dokumentiert die Schlafposition (Rückenlage, Seitenlage, Bauchlage).
In zahlreichen Untersuchungen konnte gezeigt werden, dass der Anteil von ambulant gestellten Diagnosen nach einer PSG in bis zu 50 % der Fälle modifiziert oder wesentlich ergänzt werden musste [15]. Insbesondere bei schlafbezogenen Atmungsstörungen muss häufig ein Wechsel der Diagnose erfolgen oder eine relevante schlafbezogene Zweitdiagnose gestellt werden.
[Einfügen der Grafiken 1 (Zentrale Apnoe) und 2 (PLMS)]
Fazit
Schlafstörungen haben erhebliche Auswirkungen auf die Leistungsfähigkeit im Beruf und im täglichen Leben. Aus wehrmedizinischer Sicht darf ihr Einfluss auf die Fähigkeit zur Ausübung komplexer militärspezifischer Tätigkeiten nicht unterschätzt werden, kann hier doch die geminderte Leistungsfähigkeit eines Soldaten/einer Soldatin durchaus auch das ganze Team gefährden.
Eine sorgfältige “State of the Art“-Diagnostik von Schlafstörungen ist deshalb sowohl im Sinne einer bestmöglichen Therapie des/der Betroffenen als auch zur Beurteilung der individuellen Verwendungsfähigkeit zwingend erforderlich. Diese sollte deshalb nicht zuletzt wegen der Kenntnis des militärischen Umfeldes und der Möglichkeit zur multidisziplinären Diagnostik und Therapie in Bundewehrkrankenhäusern erfolgen.
Literatur
- Zulley J, Cronlein T, Hell W, Langwieder K: Falling asleep at the wheel: the chief cause of severe traffic accidents. Wien Med Wochenschr 1995; 145 (17–18).
- Schlack R, Hapke U, Maske U, Busch M A, Cohrs S: Häufigkeit und Verteilung von Schlafproblemen und Insomnie in der deutschen Erwachsenenbevölkerung, Ergebnisse der Studie zur Gesundheit Erwachsener in Deutschland (DEGS1). Bundesgesundheitsblatt 2013; 56 (740–748).
- Dauvilliers Y, Buguet A: Hypersomnia. Dialogues Clin Neurosci 2005; 7 (347-356).
- Young TJ, Silber MH: Hypersomnias of central origin. Chest 2006; 130 (913-920).
- American Acadamy of Sleep Medicine (ed) (2005) International classification of sleep disorders, 2nd edn: Diagnostic and coding. American Academy of Sleep Medicine, Westchester, IL.
- Michael W , Patrick L: Hypothyreose und OSAS: Assoziation mit einer Zungengrundstruma. Somnologie Volume 10, February 2006; Issue 1 (21–26).
- S3-Leitlinie Nicht erholsamer Schlaf/Schlafstörungen der Deutschen Gesellschaft für Schlafforschung und Schlafmedizin (DGSM). In: AWMF online (Stand 2009).
- Puhan M et al.: Didgeridoo playing as alternative treatment for obstructive sleep apnoea syndrome: randomised controlled trial. BMJ 2006; 332 (266).
- Hublin C, Partinen M, Kaprio J et al.: Epidemiology of narcolepsy. Sleep 1994; 17 (S7–S12)
- Dauvilliers Y, Arnulf I, Mignot E: Narcolepsy with cataplexy. Lancet 2007; 369 (499–511)
- Leitlinien für Diagnostik und Therapie in der Neurologie, 5., vollständig überarbeitete Auflage, Thieme-Verlag 2012, ISBN 978-3-13-132415-3.
- Doghramji K, Mitler M, Shapiro C et al.: A normative study of the maintenance of wakefulness test (MWT). Electroencephalography Clin Neurophysiol 1997; 103(5) (554–562).
- Sullivan S, Kushida C: Multiple Sleep Latency Test and Maintance of Wakefulness Test. Chest 2008; 134 (4) (854–861).
- Mignot E, Lin L, Finn L et al.: Correlates of sleep-onset REM periods during the Multiple Sleep Latency Test in community adults. Brain 2006; 129 (1609–1623).
- Praxis der Schlafmedizin, Springer Verlag 2009, ISBN 978-3-540-88699-0 von Boris Stuck, Joachim T. Maurer, Michael Schredl, H.-G. Weeß.
Tabelle 1: Diagnosekriterien der Narkolepsie gemäß der International Classification of Sleep Disorders (ICSD-2)
Tabelle 2: Diagnosekriterien der Periodischen Beinbewegungen im Schlaf gemäß der International Classification of Sleep Disorders (ICSD-2)
Tabelle 3: Empfohlenes Laborscreening bei Schlafstörungen
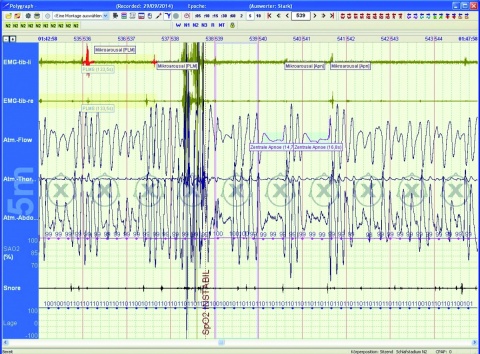
Abb. 1: Polysomnographie bei zentraler Apnoe: Beinbewegungen, bevorzugt des linken Beines (erste Spur) mit konsekutiver Weckreaktion (Mikroarousal) in der 5 Minuten-Darstellung der Polysomnographie (01:42:58 – 01:47:58); zusätzlich stellen sich 2 zentrale Atmungsaussetzer (Apnoen) ohne Atmungsfluss (dritte Spur) und mit aussetzender Thorax-/Abdomenexkursion (Spuren 4 und 5) dar. Die Sauerstoffsättigung bleibt dabei konstant (Spur 6).
Gemessene Parameter: EMG-tib-li / EMG-tib-re = EMG linkes/rechtes Bein; Atm-Flow = Atmungsfluss; Atm.-Thor./Atm-.Abdo. = Thorax-/Abdomenexkouirsion; SaO2 : Sauerstoffsättigung; Snore = Schnarchen
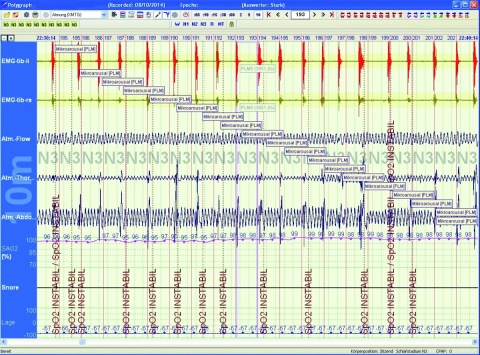
Abb. 2: Periodische Beinbewegungen im Schlaf (PMLS) (1. und 2. Spur) mit konsekutiver Weckreaktion (Mikroarousal) in der 10 min-Darstellung der Polysomnographie (22:30:11 – 22:40:14). Die scheinbar schwankende Sauerstoffsättigung (6. Spur) begründet sich durch Messartefakte, bedingt durch PMLS assoziierte Körperbewegungen.
Gemessene Parameter: Siehe Abb. 1
Datum: 25.02.2015
Quelle:
Wehrmedizinische Monatsschrift 2015/2
Wehrmedizinische Monatsschrift 2015/2