Krieg und Katastrophen: Die Zeitläufe machen eine chirurgische Aufrüstung notwendig
Berlin – Die Deutsche Gesellschaft für Chirurgie (DGCH) will auf ihrem diesjährigen Kongress in Leipzig explizit auch das Thema Kriegs- und Katastrophenverletzungen aufgreifen und sich für eine bessere Versorgung von Kämpfenden und Zivilpersonen im Falle des Falles einsetzen.
Im Vorfeld der hybriden Veranstaltung, die am 16. April digital startet, wurde erläutert, welche Aufgaben Chirurginnen und Chirurgen, aber auch Kliniken erfüllen können müssen, wenn das Land für den Ernstfall gerüstet sein will.
Dass wir es derzeit nicht sind, machte Dietmar Pennig, der Generalsekretär der Deutschen Gesellschaft für Orthopädie und Unfallchirurgie (DGOU) auf der Auftaktpressekonferenz unmissverständlich deutlich.
Kriegs- und Katastrophenszenarien sind keine Planspiele mehr. In ihrem Grußwort verwies die diesjährige Kongresspräsidentin, Christiane Bruns, darauf, dass jüngst das schwere Erbeben in der Türkei und in Syrien mit über 50.000 Toten nicht nur eine humanitäre Katastrophe mit bislang unabsehbaren Folgen gewesen sei. Sie habe auch gezeigt, das Rettungs- und Hilfsaktionen zum Teil nur verzögert und unter schwierigsten Umständen stattfinden konnten.
Gilt dies als Beleg dafür, wie wichtig es ist, entsprechende (Infra-)Strukturen organisationstechnisch vorzubereiten, so zeugt der Urkainekrieg davon, wie sehr darüber hinaus die richtige ärztliche Expertise gefragt ist.
Pennig führte an, dass inzwischen mehr als 1.000 Patienten, die in deutschen Kliniken versorgt worden sind, einen Eindruck davon vermittelt hätten, wie die medizinische Kriegswirklichkeit aussehe und wie anders das Spektrum der zu versorgenden Verletzungen im Vergleich zu früheren Auseinandersetzungen inzwischen sei.
Schwerere Verletzungen und perfide Kampfstrategien
Sowohl innere Verletzungen als auch Oberflächenverletzungen seien andersartig und ungleich schwerwiegender als sie noch aus dem 1. und 2. Weltkrieg medizinisch bekannt und dokumentiert seien. Das gilt beispielsweise für die Folge von Phosphorbomben, die – obgleich geächtet – im Ukrainekrieg zum Einsatz gekommen sind (EAPCCT-Kongress).
Pennig erläuterte auch die – wie er es nannte – „perfide Strategie der Hersteller von Minen“, die ganz gezielt demjenigen, der auf sie tritt, „nur“ beide Beine wegreißen. Während früher eine Mine darauf ausgerichtet war, denjenigen, der darauf trat, zu töten, soll jetzt die Kampftruppe im Umfeld mitgeschwächt werden. Denn der so Verletzte benötigt sofortige Versorgung und einen Transport – was weitere Kräfte bindet.
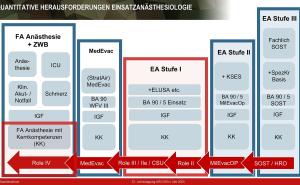
Käme es hierzulande zu kriegerischen Auseinandersetzungen, so wäre die Anzahl der Betten in den fünf Bundeswehrkrankenhäusern laut einer Simulation innerhalb von 48 Stunden erschöpft, rechnete Pennig vor. Dies gilt sogar für den Fall, dass man weitere neun berufsgenossenschaftliche Kliniken mit in eine solche Kalkulation einbezieht.
Zwar gibt es immerhin 650 Krankenhäuser im Traumanetzwerk der Deutschen Gesellschaft für Unfallchirurgie (DGU), die für die Traumaversorgung speziell zertifiziert worden sind. Allerdings fehle es im Falle kriegerischer Auseinandersetzungen nicht nur an geeigneten strukturellen Voraussetzungen, sondern auch ganz schlicht an Material, sagte er.
So könnten nicht einmal genügend Notfallinstrumente – sterilisierte Körbe mit notfallchirurgischen Instrumenten – in den Operationseinheiten vorgehalten werden, um genügend Verletzte und Schwerverletzte behandeln zu können. Nicht verwunderlich, dass in der Öffentlichkeit der Eindruck entstehe, dies reiche zur Daseinsfürsorge weder für die Soldatinnen und Soldaten noch für die Zivilbevölkerung aus.
„Und es reicht nicht aus“
betonte Pennig mit Nachdruck, dessen Fachgesellschaft DGOU zusammen mit der DGCH entsprechende Forderungen bereits an den Bundesminister der Verteidigung, Boris Pistorius, übermittelt hat. Pennig machte schließlich darauf aufmerksam, dass es für die Ärzte und Ärztinnen ungemein schwierig sei, sich in Kriegsszenarien und deren medizinische Konsequenzen hineinzuversetzen. Lediglich ein Prozent aller Ärzte sind Soldatinnen oder Soldaten, 99 Prozent Zivilisten.
Ihre praktischen ärztlichen Tätigkeiten, selbst in der Chirurgie, bereiteten sie in den hochspezialisierten Zentren viel zu wenig darauf vor, wie mit Kriegsverletzungen zu verfahren sei. Im Nachbarland Frankreich und in den USA übten sie hingegen systematisch auf diese Situation. So rotierten in den USA pro Jahr 50.000 Ärzte im Rahmen ihrer sonstigen Weiterbildung zu einem eigens dafür zugeschnitten Training, um sie auf solche Aufgaben vorzubereiten. Hierzulande fehlen hingegen entsprechend ausgebildete Ärztinnen und Ärzte, vor allem im operativen Bereich.
Die Last trügen die Kliniken oder gar die Ausbildungswilligen selbst, denn wenn der Arbeitgeber die Kursgebühren nicht übernehme, müssten sie sie aus eigener Tasche bezahlen. Außerdem müssten die Kliniken auf solche Kräfte für die Zeit des Trainings verzichten.
„Es ist klar, dass man zu solchen Kursen keine Anfänger im Fach schicken kann“
hob Pennig hervor. Das hieße, die Häuser müssten für diese Termine erfahrene Oberärzte und -ärztinnen freistellen – ein Ausfall, der nicht vergütet wird.
Warum Händewaschen auch im Krieg wichtig ist
Neben der Etablierung und Finanzierung von Trainingstrukturen oder der Einrichtung von einer gemeinsamen zivil-militärischen Stabstelle bleiben etliche Basismaßnahmen entscheidend, die ebenfalls eingeübt und überwacht werden müssen.
So betonte Oberstarzt Svenja Liebler, dass außer der Bereitstellung von chirurgischen Versorgungseinheiten, dem dazu notwendigen Personal und Material auch Fragen der adäquaten Antibiotikatherapie und der Hygiene unter Kriegs- und Katastrophenbedingungen eine große Rolle spielten, wie dies unter anderem Publikationen aus dem aktuellen Urkainekrieg belegen könnten (Conflict and Health, 2024; DOI: 10.1186/s13031-024-00570-z und Military Medicine, 2024; DOI: 10.1093/milmed/usad253).
Die Fachärztin für Hygiene und Umweltmedizin leitet das Referat VI 1 für Hygiene am Kommando des Sanitätsdienstes der Bundeswehr (SanDstBw) in Koblenz. Sie ordnete deren Bedeutung für die medizinische Versorgung für das Deutsche Ärzteblatt ein.
„Auch unter Kriegsbedingungen sind zum Beispiel die Händehygiene und andere Basishygienemaßnahmen eminent wichtig, weil es sonst zu vermehrten Infektionen kommt, die dann erst recht Ressourcen binden, die in solchen Situationen ohnehin knapp sind oder ganz fehlen“, sagte Liebler, die ebenfalls Fachärztin für Anästhesie ist.
Liebler hält weiter fest, dass Daten aus dem aktuellen Krieg sowie militärischen Konflikten der vergangenen rund 200 Jahre zeigen, dass Soldaten – neben den gefechtsbedingten Verletzungen – zu hohen Anteilen von bis zu 65 bis 80 Prozent auch wegen infektiöser Erkrankungen hospitalisiert werden.
„Auch in der Ukraine macht der Anteil an nicht traumabedingter Hospitalisierung je nach Phase des Gefechts bis zu 50 Prozent aus“, sagte die Bundeswehrärztin.
Liebler erläuterte, dass sich unter den schwierigen Bedingungen eines Krieges oder im Katastrophenfall zudem viele Wunden, wenn sie nicht akut versorgt werden können, oft rasch entzünden.
„Wir wissen aus Berichten, dass in der Ukraine Verletzungen mitunter schon recht früh sogar Fliegenlarvenbefall aufwiesen“, so Liebler.
Nicht nur das mache die Versorgung von Verletzungen für die chirurgischen Teams komplizierter.
„Wir warnen aufgrund der Auswertung der Informationen aus der Ukraine auch explizit vor einer initialen Gabe von Breitspektrumantibiotika wie den Carbapenemen, da dies nicht zu weniger Infektionen im weiteren Behandlungsverlauf führt“, erläuterte die Expertin für Antibiotic Stewardship.
Im Gegenteil, man müsse somit umso mehr mit Sekundärresistenzen rechnen, was die weitere Behandlung nur noch mehr erschwere.
„Erfahrungen aus den Kriegen im Irak und in Afghanistan sowie Daten aus der Ukraine zeigen, dass Wunden initial nur mit gewöhnlicher und in der Regel grampositiver Hautflora kolonisiert sind“, berichtete die Hygienespezialistin
(The Journal of Trauma and Acute Care Surgery, 2008; DOI: 10.1097/TA.0b013e318163c3f5 und US Army Medical Department Journal, 2016; PMID: 27215877).
Daher wäre eine initiale Antibiotikaprophylaxe mit einem Cephalosporin der ersten oder zweiten Generation gegebenenfalls in Kombination mit Metronidazol ausreichend. Der Shift in den gramnegativen Bereich erfolgt zumeist erst im weiteren Behandlungsverlauf nach fünf bis sieben Tagen im Sinne einer nosokomialen Infektion, die durch rationalen Antibiotikaeinsatz und adäquate Hygienemaßnahmen potenziell vermeidbar sein könnte (The Journal of Trauma and Acute Care Surgery, 2017; DOI: 10.1097/TA.0000000000001609 und BMC Research Notes, 2017; DOI: 10.1186/s13104-017-2481-4).