FORWARD COMBAT CRITICAL CARE
Gewährleistung intensivmedizinischer Versorgungsqualität und -quantität in künftigen Einsatzszenarien durch nicht intensivmedizinisch spezialisiertes Personal¹
Maja Florentine Iversen*, Carsten Veit*
Zusammenfassung
Das initiale Überleben schwerst verwundeter Patienten in militärischen Konflikten ist in den letzten 20 Jahren, insbesondere durch konsequent verbesserte präklinische Blutungskontrolle und Verkürzung der Transportzeiten bis zur ersten klinischen Versorgung, erheblich wahrscheinlicher geworden. Die initiale Überlebensrate konnte von 2-8 % auf mehr als 40 % gesteigert werden.
Dies resultiert in einer deutlich höheren Anzahl von -chirurgisch zu versorgenden Patienten. Deren Behandlung erfordert damit auch eine größere Kapazität für die intensivmedizinische Versorgung. Dadurch kann sich der spezialisierte Intensivmediziner in dieser Phase als Mangelressource erweisen.
In Abhängigkeit von den Transportmöglichkeiten in eine Role 2-Einrichtung muss damit gerechnet werden, dass das medizinisch komplexe Patientenklientel der post-akut Phase ggf. länger in einer Role 1-Behandlungseinrichtung verbleiben muss. Das hier eingesetzte Personal (SanStOffz Arzt Rettungsmedizin/Notfallsanitäter/Rettungsassistenten) verfügt i.d. R. nicht über eine Ausbildung zum Intensivmediziner.
Deshalb wird in diesem Beitrag vorgestellt, wie mittels vereinfachter pragmatischer Behandlungsbündel und durch ein entsprechendes Schulungskonzept auch der medizinische „Generalist“ befähigt werden kann, die initiale Versorgungsqualität, auch bei prolongierter Behandlung in einer Role 1-Einrichtung, aufrecht zu erhalten und so das Überleben der Patienten zu sichern.
Ziel eines hierzu konzipierten Ausbildungscurriculums ist es, kurz bis mittelfristig Allgemein- und Rettungsmediziner zur Durchführung vorübergehend notwendiger Intensivtherapie zu befähigen. Der Start eines derartigen Trainings ist für das erste Quartal 2020 am Bundeswehrkrankenhaus Hamburg vorgesehen.
Schlüsselwörter: Intensivmedizin – Einsatz – Militärkonflikt- taktische Verwundetenversorgung- postakut Therapie
Keywords: forward combat critical care – military conflict- prolonged tactical field care- intensive care
Einleitung
Die sanitätsdienstliche Versorgung im Einsatz ist durch den Grundsatz geprägt, dass die präklinische Behandlung, der qualifizierte Patiententransport und die akute innerklinische Versorgung, ergebnisgleich zu einer inländischen, nicht-einsatz assoziierten Behandlung, führen soll. Dabei sind die etablierten Versorgungsstufen (Role 1-4) entsprechend des medizinisch-zeitlichen Fortgangs der Patientenbehandlung gestaffelt [7]. [1]
Gleichzeitig konnten in den letzten 20 Jahren durch die Etablierung und konsequente Anwendung der Tactical Combat Casualty Care (TCCC) Grundsätze im prähospitalen Setting, die Zahlen der vermeidbaren Todesfälle vor Erreichen einer weiterführenden Versorgungseinheit signifikant gesenkt werden [2]. Die dadurch ganz erheblich reduzierten Mortalitätszahlen zeigen, dass schwerverletzte Patienten nicht mehr vor Erreichen einer ersten oder auch weiterführenden (prä)klinischen Versorgung versterben. Dieses impliziert allerdings auch die Notwendigkeit, sich im weiteren Verlauf vor Ort bereits auf der Behandlungsebene 1 mit komplexen und intensivmedizinisch anspruchsvollen Krankheitsszenarien auseinanderzusetzen, um den im Rahmen der Rettung und ersten notfallmedizinischen Behandlung erzielten initialen Erfolg aufrechterhalten zu können [9].
In diesem Zusammenhang muss von einem potenziell deutlich längeren Verbleib der erstversorgten schwer -verwundeten Patienten/Soldaten auf der Behandlungsebene 1 ausgegangen werden [10]. Frühere Einsätze haben dabei gezeigt, dass bei eingeschränkten Transportmöglichkeiten (z. B. Lufttransportbeschränkungen wegen Wetter oder Luftlage) oder raschen Ver-ände-rungen im medizinischen Zustand des Patienten ein zügiges Verbringen in die nächsthöhere Kompetenz- und Versorgungsstufe (Role 2 oder 3) nicht immer zeitnah entsprechend des Evakuierungsprotokolls erfolgen kann [8]. Dies verlagert bzw. verlängert die hoch-spezialisierte intensivmedizinische Behandlungs-notwendigkeit in das unmittelbare Einsatzgeschehen (Role 1).
Forward Combat Critical Care als Alternative?
Natürlich ließe sich aus dem einleitend gesagten die grundsätzliche Notwendigkeit eines signifikanten personellen und strukturellen Aufwuchses intensivmedizinischer Versorgungskapazitäten ableiten. Spezialisiertes intensivmedizinisches Personal als Mangelressource im gesamten Gesundheitswesen steht für diese Aufgabe absehbar nicht zur Verfügung. Es gilt deshalb, nach geeigneten Alternativen zu suchen.
Ressourcenorientiert sehen wir es hier aber als elementare Chance an, diese potenzielle Fähigkeitslücke mit dem nachfolgend vorgestellten Konzept zu verringern. Hierbei soll nicht-spezialisiertes medizinisches Personal dazu befähigt werden, im Rahmen von vereinfachten, praxisorientierten sogenannten “ready- to-use Treatment Bundles“, das Outcome des zu versorgenden Patienten positiv zu unterstützen und eine lückenlose vereinfachte intensivmedizinische Behandlung auch bei verzögertem Abtransport und Abwesenheit von hochqualifizierten Intensivmedizinern zu gewährleisten. Wir haben für dieses Konzept den Arbeitsbegriff „Forward Combat Critical Care“ gewählt.
Analog zur Etablierung des Konzeptes „Ersthelfer B“, wo nicht-medizinisches Personal in der Gefechtssituation lebensrettende medizinische Maßnahmen durchführt und so zum guten primären Überleben essenziell beiträgt, soll hier durch nicht-intensivmedizinisches Personal mittels der Anwendung standardisierter Behandlungsalgorithmen der primäre Überlebenserfolg auch unter den ungünstigen Rahmenbedingungen in einer Gefechtszone bis zur Übergabe an intensivmedizinisches Fachpersonal gesichert werden.
Einsatzrelevante Inhalte „Intensivmedizin“
Der Spezialisierungsbereich Intensivmedizin im zivilen Gesundheitswesen erfordert eine langjährige Ausbildung und viel Erfahrung. Dazu gehören zum Beispiel das Erkennen und Behandeln verschiedener schwerer Störungen des kardiopulmonalen Systems, Indikationsstellung einer differenzierten Katecholamintherapie inklusive der Messgrößen des großen und kleinen Kreislaufs und die Therapieplanung komplexer intensivmedizinischer Patienten, genauso wie die sichere Indikationsstellung und Umsetzung von Intubation und invasiver Beatmung. Wir haben aus diesem umfassenden fachlichen Spektrum folgende Themenschwerpunkte als besonders relevant für ein einsatzorientiertes Fortbildungsprogramm und Training identifiziert:
- Lunge (Beatmungsoptimierung, Umgang mit Oxygenierungsstörungen),
- Herz (Schockbekämpfung, Katecholamintherapie),
- Sepsis,
- Leber (Gerinnung),
- ZNS (Sedierung),
- Niere,
- Behandlung metabolischer Störungen,
- Trauma und
- Evaluation des „kritischen Patienten“ ohne erweitertes technisches Monitoring.
In jedem dieser Themenkomplexe wird kurz auf Basisphysiologie und zu erwartenden Pathophysiologie eingegangen sowie ein sogenanntes „Hot Topic“-Thema umfassender bearbeitet. Im Anschluss werden Maßnahmen zur Diagnostik, die die beschränkten technischen Möglichkeiten in der Behandlungsebene 1 berücksichtigen, vorgestellt, durch standardisierte Behandlungsalgorithmen ergänzt und eingeübt. Außerdem wird sich ein weiterer Abschnitt mit sogenannten „Mythen und Fakten“ befassen, um möglicherweise vorexistierende fachliche Fehlannahmen oder gängige intensivmedizinische „Fettnäpfchen“ zu beseitigen. Dabei liegen die Schwerpunkte auf Evidenz und größtmöglicher Praxisnähe, wodurch ein fundierter Behandlungskorridor geschaffen werden soll.
Didaktische Umsetzung
In der Erwachsenenbildung gibt es eine Vielzahl praktikabler Ausbildungsmethoden und Lehrinstrumente. Der jeweilige Lerneffekt wird dabei sowohl durch verschiedene Parameter (z. B. Gruppengröße, Lernfähigkeit und Motivation) als auch Faktoren wie die Trainingsinfrastruktur bestimmt.
Wir halten einen integrierten Lernansatz (das sogenannte „Blended Learning“) als Kombination aus Präsenzveranstaltung und e-Learning/Selbststudium/Kompendium für sinnvoll. Die Qualität eines hochwertigen „Blended Learning“-Konzepts“ zeichnet sich aus durch:
- ein durchgängiges, über alle Phasen des Lernprozess gehendes Curriculum,
- die Wahl einer Publikationsform, welche die Stärken der jeweiligen Phase voll zur Geltung bringt, und
- ein Programm, das dem Lernenden möglichst viel Freiraum bei Lerntempo, Lernstil und Eingangskanal einräumt [14]
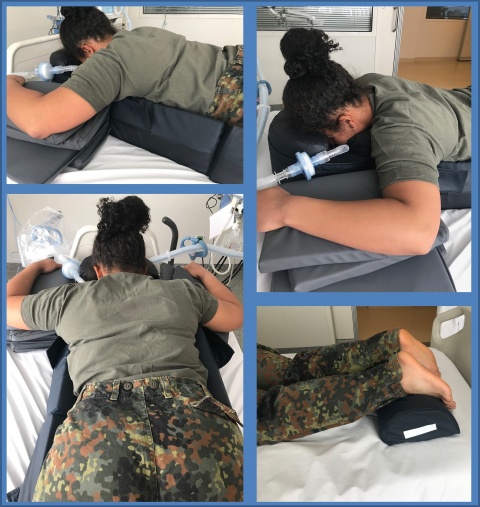
Beispiele aus dem Modul "Lunge":
Zielgruppe des Trainings ist sanitätsdienstliches (zunächst nur ärztliches) Personal mit wenig oder ganz ohne intensivmedizinische Vorausbildung, das sein Wissen und seine Handlungsfähigkeit in Hinsicht auf eine absehbare Einsatzentsendung erweitern möchte. -Langfristig ist hier durchaus eine mandatorische Ausbildungsergänzung vorstellbar, um so die zu erwartende Bedarfslücke von Rettungsmedizinern mit Intensivmedizinbefähigung verringern zu können.
Zunächst ist ein zweitägiger Theorieunterricht als Präsenzphase geplant. Diese Einstiegsmethode ist am Bundeswehrkrankenhaus (BwKrhs) Hamburg im Rahmen des Trainings von Ärzten, die in einem beweglichen Arzttrupp (BAT) eingesetzt werden sollen, bereits seit Jahren etabliert. Dabei werden die Grundlagen des Themas und die Bedeutung dieses Ausbildungskonzeptes erläutert werden. Darauf aufbauend werden die zuvor definierten Themenschwerpunkte und die daraus abzuleitenden Treatment-Bundles modulweise bearbeitet. Anschließend folgt ein praktischer Konsolidierungstag im intensivmedizinischen Livesetting, unterstützt durch Simulation und Skill-Training in Form einer Stationsausbildung. Ergänzt wird dieses Konzept durch die Erstellung eines „Bundle Booklet“, welches den Teilnehmenden die Möglichkeit geben soll, Lerninhalte zu rekapitulieren, zu vertiefen oder direkt in der Praxis einsetzen zu können.
Ziel ist es, die Teilnehmenden zu befähigen erweiterte und komplexe Behandlungskonzepte in einfacher und outcome-orientierter Weise anzuwenden. Insbesondere vor dem Hintergrund militärisch robuster und logistisch komplexer Einsatzszenarien sowie einer potenziell prolongierten post-akut Behandlungsphase vor Ort. Des Weiteren sollen einfache, sicher reproduzierbare praktische Fähigkeiten erlernt werden, die die Bewertung des Behandlungserfolgs geräteunabhängig machen. Dabei wird auch die Übertragung der intensivmedizinischen Prinzipien in die militärischen Szenarien vor Ort thematisiert.
Beispiele (Schwerpunkt „Lunge“) aus dem kursbegleitenden Booklet des Ausbildungsprogramms finden sich auf den vorhergehenden Seiten. Die inhaltliche Erarbeitung der „ready-to-use treatment bundles“ befindet sich derzeit im Finalisierungsstadium, Trainingssetting und Booklet werden noch im Jahr 2019 finalisiert. Ein erstes Pilottraining am BwKrhs Hamburg ist für das erste Quartal 2020 vorgesehen.
Kernaussagen
- Es ist mit einem längeren Verbleib intensivmedizinisch anspruchsvoller Patienten im Versorgungsbereich der Role-1 zu rechnen.
- Spezialisierte Intensivmedizin droht dabei zur Mangelressource werden.
- Ein Lösungsansatz kann in der die curricularen Kompetenzerweiterung des primär nicht intensivmedizinisch ausgbildetenen Personals bestehen.
- Im Rahmen eines erweiterten modularen Kurskonzeptes „BAT-Kurs“ wird diese Möglichkeit am BwKrhs Hamburg entwickelt und erprobt.
Literatur
- Ärztekammer Hamburg Logbuch ZWB Intensivmedizin entsprechend der WBO mit Inkrafttreten 22.08.2005.
- Butler FK et al: Tactical Combat Casualty Care and Wilderness Medicine: Advancing Trauma Care in Austere Environments, Emerg Med Clin North Am 2017; 35(2): 391-407.
- Calvalcanti AB et al : Effect of lung recruitment and titrated positive end expiratory pressure (PEEP) vs low PEEP on mortality in Patients with acute respiratory distress syndrome: a randomized clinical trial. JAMA 2017; 318: 1335-1345.
- Ferguson ND: the Berlin definition of ARDS: an expanded rationale, justification and supplementary material. Intensive Care Med 2012; 38: 1573.
- Grensemann J et al: Oxygen treatment in intensive care and emergency medicine. Dtsch Arztebl. Int. 2018; 115: 455-462.
- Guerin C et al: Prone positioning in severe acute respiratory distress syndrome. NEJM 2013; 368: 2159-2168.
- Henning, Uwe: Sanitätsdienst-Bundeswehr.de/Sanitätsdienstliche Einsatzgrundsätze. ; letzter Aufruf: 17. Juni 2019.
- Hooper TJ et al: Implementation and execution of military forward resuscitation programs. Shock 2014; 41 Suppl. 1: 90-97.
- Howard JT et al: Use of Combat Casualty Care Data to assess the US military trauma system during the Afghanistan and Iraq conflicts 2001-2017. JAMA Surg 2019. doi: 10.1001/jamasurg.2019.0151. [Epub ahead of print].
- Keenan S et al: Beyond the “Golden Hour”. Wilderness Environ Med 2017; 28(2S): S135-S139.
- Moss M et al: Early neuromuscular blockade in the acute respiratory distress syndrome. NEJM 2019; 380(21): 2061-2063.
- Ranieri VM et al: Acute respiratory distress syndrome: the Berlin Definition. JAMA 2012; 307(23): 2526-2533.
- S3-Leitlinie Invasive Beatmung. ; letzter Aufruf: 17. Juni 2019.
- Wiepcke C: Computergestützte Lernkonzepte und deren Evaluation in der Weiterbildung: Blended Learning zur Förderung von Gender Mainstreaming (Studien zur Erwachsenenbildung). Hamburg: Verlag Dr. Kovac, 2006.
Zitierweise
Iversen MF, Veit C: Gewährleistung intensivmedizinischer Versorgungsqualität und –quantität in künftigen Einsatzszenarien durch nicht intensivmedizinisch spezialisiertes Personal. WMM2019; 63(8): 275-279.
Für die Verfasser
Flottillenarzt Dr. Maja Florentine Iversen
Bundeswehrkrankenhaus Hamburg – Klinik für Anästhesie, Intensiv- und Notfallmedizin, Schmerztherapie
Lesserstrasse 180, 22049 Hamburg
E-mail: [email protected]
[1] In diesem Beitrag wird aus Gründen der besseren Lesbarkeit z. T. auf eine geschlechtsbezogene Formulierung verzichtet. Gemeint sind jedoch stets beide Geschlechter.
* Bundeswehrkrankenhaus Hamburg – Klinik für Anästhesie, Intensiv- und Notfallmedizin, Schmerztherapie
Datum: 08.10.2019