URETERVERLETZUNGEN - ÜBERLICK UND FALLDARSTELLUNGEN
Ureteric Trauma-Overview and Case Report
Aus der Abteilung Urologie (Leitender Arzt: Oberstarzt Prof. Dr. Sparwasser) des Bundeswehrkrankenhauses Ulm (Chefarzt: Generalarzt Dr. Kalinowski)
Karl von Dobschütz , Roland Bartmuß, Christoph Sparwasser
WMM, 58. Jahrgang (Ausgabe 2/2014; S. 73-76)
Zusammenfassung
Harnleiterverletzungen sind in der Urotraumatologie selten. Sie finden sich lediglich bei 1 % aller stumpfen und bei 4 % aller penetrierenden Traumen. Die Mehrzahl ist iatrogen bedingt. In den kriegerischen Auseinandersetzungen liegt die Rate der Harnleiterverletzungen im Mittel bei 5 % der Urogenitalverletzungen. Sie bleiben häufig über einen längeren Zeitraum unbemerkt. Die Versorgung sollte zur Erzielung eines optimalen Ergebnisses zeitnah erfolgen.
Im folgenden Artikel soll Ursache und Therapie der Harnleiterverletzungen allgemein als auch konkret an zwei Fällen dargestellt werden.
Schlagworte: Harnleiter, Urotraumatologie, Trauma, Urogenitalverletzung, Nierenbecken
Summary
Ureteral trauma is a rare event in urotraumatology and only found in 1 % of all blunt and in 4 % of all penetrating trauma. The most cases are of iatrogenic origin. Looking at battlefield trauma the rate of ureteral injuries is 5 % of all urogenital injuries in average. They often remain unnoticed for a longer period of time. The therapy should be timely in order to achieve an optimal result. In the following article an overview about ureteral injuries as well as a detailed report in two cases is given.
Keywords: ureter, urotraumatology, trauma, urogenital tract trauma, renal pelvis
Häufigkeit und Ursachen
Innerhalb der urologischen Traumatologie ist die Harnleiterverletzung ein seltenes Phänomen. Bedingt durch seine retroperitoneale Lage, die geringe Größe und eine ausreichende Verschieblichkeit zum umliegenden Gewebe wird der Harnleiter bei äußerer Gewalteinwirkung auf den Körper relativ selten verletzt. Zwischen Niere und Blase beträgt seine Länge ca. 25 - 30 cm und sein Durchmesser ca. 1 - 10 mm. [1]
Eine Harnleiterverletzung findet sich bei 1 % aller stumpfen und bei 4 % aller penetrierenden Traumen [2]. In einer Multicenterstudie (Dorowolski et al) [3] aus 61 europäischen urologischen Kliniken aus den Jahren 1995 bis 1999 zeigte sich bei 452 Harnleiterverletzungen der überwiegende Anteil (75 %) iatrogenen Ursprungs. Durch äußere Gewalteinwirkung kam es in 18 % bei penetrierenden und in 7 % bei stumpfen Verletzungen zu einer Harnleitermitbeteiligung.
Die Harnleiterverletzungen teilten sich je nach Höhe wie folgt auf [2]:
- Hoher Harnleiter 13 %
- Mittlerer Harnleiter 13 %
- Unterer Harnleiter 74 %
In US-amerikanischen Studien liegt die Rate der penetrierenden Harnleiterverletzungen um 30 % höher als in Europ a[2].
In den kriegerischen Auseinandersetzungen der letzten 100 Jahre lag die Rate der Harnleiterverletzungen bei urologischen Traumen bei 15 %, im Mittel bei 5 % [4, 5].
In der Gynäkologie kommt es mit 73 % am häufigsten zu Harnleiterverletzungen. Hier wird der Harnleiter meist im Rahmen von Operationen im kleinen Becken (z. B. Hysterektomie) als Gefäß verkannt und ligiert. Seltener kommt es zu thermischen Schädigungen (z. B. Laser) bei Endometriose-Operationen [6, 7].
Chirurgische Eingriffe zeichnen für 14 % aller iatrogenen Harnleiterverletzungen verantwortlich. Betroffen sind Kolon- und Rektumoperationen sowie Bypassoperationen in der Gefäßchirurgie [1, 2, 7].
Im Rahmen urologischer Eingriffe werden weitere 14 % aller iatrogenen Harnleiterverletzungen verursacht. Am häufigsten ist hier die Ureterorenoskopie mit Steinextraktion im hohen Harnleiter zu nennen. Aber auch in der Prostatachirurgie kommt es durch die anatomische Nähe zu Harnleiterverletzungen [1, 2, 7].
Stumpfes Trauma
Stumpfe Harnleiterverletzungen sind meist Folge eines Dezelerationtraumas, welches zu einer Hyperextension des Harnleiters führt. Betroffen ist hier vor allem der hohe Harnleiter am pyelo-ureteralen Übergang [1, 2, 7].
Penetrierendes Trauma
Die größeren Studien zu penetrierenden Harnleiterverletzungen kommen aus den USA. Hierbei herrschen die Schussverletzungen vor. Bei diesen ist es nicht einmal notwendig, dass der Ureter direkt durch das Projektil geschädigt wird. Durch Druck oder thermische Energie kann der Harnleiter auch indirekt verletzt werden. Auch hier ist mit 45 % der Fälle der hohe Harnleiter am häufigsten betroffen [7, 8].
Probleme der Harnleiterverletzung
Ca. 60 % der iatrogenen Verletzungen und 80 % der Verletzungen in Folge äußerer Gewalt werden mit einer Verzögerung von Tagen bis Wochen diagnostiziert. Da in den meisten Fällen andere Verletzungen einen vital bedrohenden Charakter haben, wird häufig wenig Augenmerk auf den Ureter gelegt. Die verzögerte Diagnosestellung einer Harnleiterverletzung führt häufig zu Komplikationen wie Urinom, Infektionen bis hin zur Sepsis. In Folge dieser, ist nicht selten eine Nephrektomie erforderlich. Direkte Spätfolgen am Harnleiter sind Strikturen [7].
Symptomatik
Die Harnleiterverletzung verläuft symptomarm. Eine Makrohämaturie wird selten beobachtet. Durch lebensbedrohliche Begleitverletzungen, gibt es selten frühe, klinische Zeichen, die auf eine mögliche Harnleiterverletzung hindeuten.
Spätzeichen einer Harnleiterverletzung sind [7, 9]:
- zunehmender Druckschmerz
- tastbares Urinom
- Erhöhung der Retentionsparameter
- Entzündungszeichen.
Diagnostik
Bei der Diagnostik ist in der Frühphase einer Harnleiterverletzung die Sonographie wenig aufschlussreich. Erst in der Spätphase einer Harnleiterverletzung können z. B. Urinome sonographisch nachgewiesen werden.
Die höchste Sensitivität haben die Computertomographie mit Spätphase der Kontrastmittelausscheidung und die retrograde Pyelographie [2, 7, 9].
Therapie
Generell lassen sich zwei therapeutische Ansätze bei einer Harnleiterverletzung verfolgen. Abhängig von der Lokalisation und dem Schweregrad der Verletzung können endourologische oder offene bzw. laparoskopische Verfahren erforderlich sein. Der günstigste Zeitpunkt der Versorgung ist unmittelbar im Rahmen der klinischen Erstbehandlung, da hier das Gewebe noch wenig bis keine komplizierenden Begleitreaktionen zeigt [7].
Endourologische Techniken
Bei Grad I-II Verletzungen (siehe Tab. 1) ist die innere Schienung des Defektes mit Ureterkathetern (DJ) für mindestens 3 Wochen sinnvoll. Diese können retrograd über eine Cystoskopie oder antegrad über eine perkutane Nephrostomie eingebracht werden. Die Harnableitung führt dann in der Regel innerhalb einiger Wochen zu einer Abheilung des Defektes. In den seltenen Fällen, in denen der Defekt persitiert ist eine operative Revision erforderlich. Bei Schuss- und Stichverletzungen sollte auf eine primäre Naht verzichtet werden, bis das Debridement des Geschosskanals abgeschlossen ist [7].
Operative Techniken
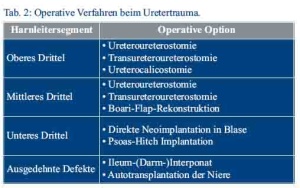
Harnleiterverletzungen Grad III-V (siehe Tab.1) werden offen oder laparoskopisch operativ versorgt.
Folgende Grundsätze der EAU2-Leitlinie 2013 sollten dabei beachtet werden [9]:
- Debridement
- Spatulation der Ureterenden
- Harnleiterschienung
- Wasserdichte, spannungsfreie Anastomose mit resorbierbarem Nahtmaterial
- Einlage einer externen Drainage
- Schutz der Anastomose mit Omentum oder Peritoneum.
Je nach Höhe der Harnleiterverletzung kommen unterschiedliche Arten einer Anastomose zur Anwendung, die in Tabelle 2 dargestellt sind [7].
Eigene Fälle
Ureterocalicostomie
Eine 18jährige Soldatin verunglückte als Beifahrerin auf dem Weg in die Kaserne. Dabei kam das Fahrzeug mit hoher Geschwindigkeit auf einer Brücke von der Fahrbahn ab und stürzte aus einer Höhe von acht bis zehn Metern in das darunter gelegene Gleisbett. Augenscheinlich waren zunächst eine instabile Fraktur der Lendenwirbelsäule und ein massives stumpfes Thorax – und Abdominaltrauma führend. Im initialen CT der erstversorgenden Klinik wurden diese Verletzungen diagnostiziert. Daneben zeigte sich sich eine ausgeprägte Kontrastmittelextravasation aus dem Nierenbecken am pyeloureteralen Übergang. Im Anschluss erfolgte die Versorgung. Hierbei wurde der Hämatothorax mit Drainagen und die Wirbelsäulenfraktur mit einer dorsalen Stabilisierung durch einen Fixateur intern versorgt. Das Abdominaltrauma bedurfte keiner chirurgischen Intervention.
Nach Stabilisierung der Patientin erfolgte nach 14 Tagen die Verlegung in das Bundeswehrkrankenhaus Ulm. Zum Aufnahmezeitpunkt bot die Patientin ein septisches Krankheitsbild. In der daraufhin durchgeführten Computertomografie fielen massive paranephritische Abszessformationen auf. Als ursächlich zeigte sich hier das nichtversorgte Urinom.
Therapeutisch erfolgte umgehend eine perkutane Drainage der Abszesse. Eine innere Schienung gelang, doch dislozierte die Ureterschiene aus dem Nierenbecken. Bei weiter septischem Verlauf erfolgte dann eine offene Abszessdrainge mit Einlage einer Nephrostomie. Daraufhin stabilisierte sich der Zustand der Patientin.
Nach sechs Monaten erfolgte die definitive Versorgung. Intraoperativ zeigte sich ein extrem vernarbtes, intrarenales Nierenbecken, welches keine primäre Anastomose des Harnleiters erlaubte.
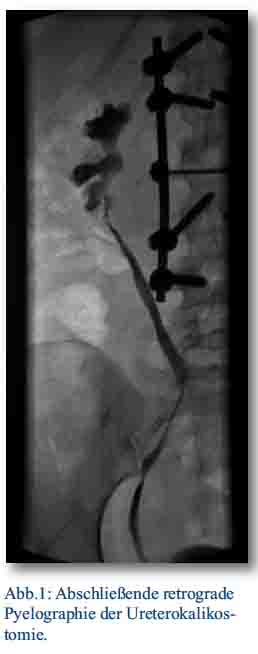
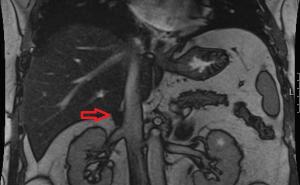
Bei gut erhaltener Nierenfunktion folgte der Entschluss, eine Uretrokalikostomie durchzuführen. Hierbei wurde der Ureter an die untere Kelchgruppe anastomosiert. Die postoperativen Kontrastmitteluntersuchungen zeigten eine dichte Anastomose ohne Abflusshindernis (siehe Abb. 1).
Ureteropyelostomie
Ein 55jähriger Arbeiter geriet in eine Standbohrmaschine. Dabei zog er sich multiple Knochenbrüche, eine instabile Rippenserienfraktur, einen Milzeinriss und einen Harnleiterabriss aus dem Nierenbecken links zu. Am Aufnahmetag wurde die notfallmäßige Splenektomie durchgeführt. Instabile Frakturen wurden osteosynthetisch versorgt. Nach Stabilisierung erfolgt dann am Folgetag eine retrograde Pyelographie, welche den Harnleiterabriss darstellte.
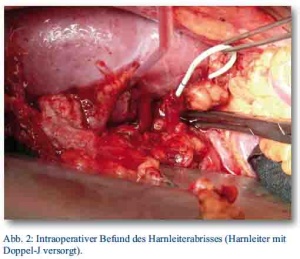
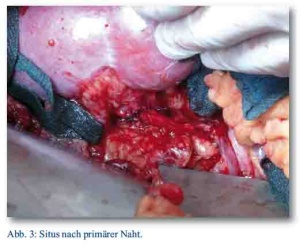
Bereits am 2. Tag nach dem Unfall konnte in einer second look Laparatomie der Harnleiter nach der Anderson-Hynes Technik mit dem Nierenbecken primär anastomosiert werden (siehe Abb. 2 und Abb. 3). Eine Isotopennephrographie 3 Monate nach der Anastomose zeigte ungehinderten Urinabfluss aus dem Nierenbecken bei erhaltener Nierenfunktion.
Literatur
- Pfitzmaier J. et al.: Trauma of the Ureter. In: Hohenfellner M. and Santucci R. (eds.): Emergencies in Urology. Berlin: Springer-Verlag 2007; 232-245
- Brandes S, Coburn M, Armenakas N, McAninch J.: Diagnosis and management of ureteric injury: an evidence-based analysis. BJU Int. 2004 Aug; 94(3):277-89.
- Dobrowloski Z. et al.: Renal and ureteric trauma: diagnosis and management in Poland. BJU Int. 2002 May;89(7):748-51
- Marekovic Z.: Urogenital war injuries. Mil Med. 1997 May; 162(5):346-8.
- Busch FM.: Urological aspects of Vietnam War injuries. J Urol. 1967 Apr; 97(4):763-5.
- Vakili B.: The incidence of urinary tract injury during hysterectomy: a prospective analysis based on universal cystoscopy. Am J Obstet Gynecol. 2005 May; 192(5):1599-604.
- Rassweiler J. et al.: Urologische Traumatologie. In: Jocham D. und Miller K. (eds.): Praxis der Urologie. Stuttgart: Thieme-Verlag 2007; Band 2: S. 529-538
- Pereira PM.: A review of ureteral injuries after external trauma. Scand J Trauma Resusc Emerg Med. 2010 Feb 3; 18:6. doi: 10.1186/1757-7241-18-6.
- Summerton D.J.: Urological Trauma. European Association of Urology 2013
- Moore EE, Cogbill TH, Jurkovich GJ, McAninch JW, Champion HR, Gennarelli TA, Malangoni MA, Shackford SR, Trafton PG: Organ injury scaling. III: Chest wall, abdominal vascular, ureter, bladder, and urethra. J Trauma. 1992 Sep; 33(3):337-9.
Bildquellen: Abb. 1-3: BwKrHs Ulm Archiv
Datum: 31.03.2014
Quelle: Wehrmedizinische Monatsschrift 2014/3