NEUROCHIRURGIE IM EINSATZLAZARETT MAZAR-E-SHARIF 2007 - 2014
Neurosurgery at the combat support hospital Mazar-e-Sharif 2007 - 2014
Aus der Abteilung Neurochirurgie (Leitender Arzt: Oberstarzt Prof. Dr. U. Kunz) am Bundeswehrkrankenhaus Ulm (Chefarzt: Generalarzt Dr. A. Kalinowski)
Chris Schulz, Uwe Max Mauer, René Mathieu und Ulrich Kunz
WMM, 59. Jahrgang (Ausgabe 03/2015; S. 66-72)
Zusammenfassung: Hintergrund: Von 07/2007 bis 10/2014 stand im ISAF-Einsatzlazarett in Mazar-e-Sharif (MeS) ein kontinuierlicher neurochirurgischer Bereitschaftsdienst zur Verfügung. Um eine Einschätzung über Umfang und Spektrum der neurochirurgischen operativen Tätigkeit über den Einsatzzeitraum zu ermöglichen, wurden die OP-Zahlen dieser Phase ausgewertet.
Darüber hinaus erfolgte eine Auswertung von Anzahl und Spektrum der ambulanten Konsultationen der Teileinheit (TE) Neurochirurgie während der Jahreszeiträume 2012 und 2013. Es soll gezeigt werden, womit sich Neurochirurgen thematisch und in welcher Fallzahl in MeS konfrontiert sahen.
Methode: Die dokumentierten OP-Protokolle der gesamten neurochirurgischen Einsatzphase wurden retrospektiv ausgewertet. Die ambulanten Fallzahlen wurden anhand der dokumentierten Tages- und Wochenmeldungen der TE Neurochirurgie bestimmt. Es wurden Häufigkeitsbestimmungen vorgenommen.
Resultate: Von 07/2007 bis 10/2014 sind insgesamt 341 Patienten operiert worden (durchschnittlich 3,7 Eingriffe/Monat). In den Jahren 2012 und 2013 gab es insgesamt 1026 ambulante Konsultationen (durchschnittlich 1,4 Patienten/d).
Diskussion: Im Vergleich zu den publizierten Fallzahlen der neurochirurgischen Einheiten der Role 3-Lazarette im übrigen ISAF-Gebiet zeigte sich ein deutlich geringeres operatives Aufkommen in MeS. Daneben war auch die Rate an elektiven OP-Fällen und an afghanischen Zivilpatienten jeweils in MeS am höchsten. Die Verteilung des operativen Spektrums im Vergleich zu den anderen ISAF-Lazaretten zeigte nirgends sonst einen derart starken Schwerpunkt im Bereich der degenerativen Wirbelsäulenveränderungen wie in MeS.
Schlagwörter: Militärneurochirurgie, ISAF, Afghanistan
Summary
Background: From July 2007 to October 2014, neurosurgical services have been continuously available in a multinational Role 3 combat support hospital in Mazar-e-Sharif (MeS), Afghanistan. In this paper, we analyse a seven-year operative neurosurgical caseload experience. Additionally the outpatient caseload of the years 2012 and 2013 were analysed.
Methods: We retrospectively analysed the neurosurgical case-load at a Role 3 medical treatment facility in northern Afghanistan between July 2007 and October 2014. The allover annual and monthly caseloads were determined. Additionally, the surgical cases were differentiated relating to the indication strength, the location of surgical site and the origin of patients.
Results: A total of 341 surgeries were performed, and 1026 outpatient consultations were documented.
Conclusions: The overall caseload as well as the distribution of location, indication strength and patients origin for MeS are significantly lower to that reported by other ISAF nations in eastern and southern Afghanistan. Compared to other ISAF field hospitals the portion of neurosurgical cases show-ing degenerative spine alterations in MeS was the greatest.
Keywords: military neurosurgery, ISAF, Afghanistan
Einleitung
Von 2007 bis 2014 wurde die medizinische Versorgung des Personals der International Security Assistance Force (ISAF) in Nordafghanistan durch ein in Mazar-e-Sharif (MeS) stationiertes Einsatzlazarett (EinsLaz) der Bundeswehr erbracht. Diese multidisziplinäre Behandlungseinheit war die einzige dieser Art im Norden des ISAF-Einsatzgebietes (vormals Regional Command North (RC North)). Auf einer Fläche von etwas mehr als 60 000 km2 mit fast 7 Millionen zivilen Einwohnern waren in dieser Zone phasenweise maximal 55 000 Angehörige der Afghanischen Nationalarmee (ANA) und bis zu 30 000 ISAF-Soldaten stationiert, darunter zeitweise bis zu 5 500 deutsche Soldaten. Die Akutversorgung letzterer war die primäre Aufgabe des Lazaretts. Auf dieser militärmedizinischen Versorgungsstufe (Role 3 der NATO-Klassifikation) soll die weiterführende Diagnostik und klinische Behandlung verletzter/erkrankter Soldaten bis zur Stabilisierung für einen Lufttransport in das jeweilige Heimatland stattfinden. Erfahrungen aus früheren militärischen Konflikten haben gezeigt, dass eine im Einsatzraum stattgehabte Operation und der nachgeschaltete Transport wesentliche Belastungen für den Verletzten darstellen. Daher sollten operative Eingriffe im Einsatzgebiet auf lebensrettende Maßnahmen (den „Damage-Control“-Strategien folgend) beschränkt werden. US-amerikanische Ergebnisse der operativen Versorgung spinaler Einsatzverletzungen unmittelbar vor Ort in Afghanistan oder zeitversetzt in Einrichtungen des Landstuhl Regional Medical Center (LRMC) zeigten keine funktionell-neurologischen Unterschiede. Demgegenüber fand sich im Kollektiv der im Einsatzland operierten Fälle eine signifikant höhere Komplikationsrate und operative Revisionsnotwendigkeit [1]. Frühoperationen von Wirbelsäulenverletzten schon im Einsatzgebiet bringen erfahrungsgemäß also keine Vorteile für den Patienten. Ähnliches wurde für noch im Einsatzland durchgeführte Eingriffe zur plastischen Kalottenrekonstruktion nach neurochirurgischen kranialen Dekompressionseingriffen beobachtet, bei denen eine höhere Infektionsquote nachgewiesen wurde [2]. Eine vollständige Ausbehandlung von Verletzungen und Erkrankungen im Einsatzland soll gemäß der Richtlinien daher nur erfolgen, wenn innerhalb eines (variabel festzulegenden) akzeptablen Zeitraumes der Behandlungsstandard des Heimatlandes im Ergebnis erreicht wird und die Soldatin/der Soldat hiernach wieder uneingeschränkt auf seinen Einsatzdienstposten zurückkehren kann (NATO Logistics Handbook. Chapter 16: Medical Support; www.nato.int/docu/logi-en/1997/lo-1610.htm). Dies bedeutet für alle chirurgischen Disziplinen, dass im EinsLaz grundsätzlich nur diagnostische und therapeutische Möglichkeiten zur Abwendung akuter Gefahren und zur Stabilisierung der Situation bis zur Luftverlegbarkeit verletzter/erkrankter Soldatinnen/Soldaten verfügbar waren. Geräte und Instrumente für die erweiterte Diagnostik und die Durchführung komplexer neurochirurgischer Eingriffe (z. B. MRT, intraoperative Navigation, Katheterangiographie zerebraler und spinaler Gefäße oder diffizilere spinale Implantate) konnten schon aus logistischen Gründen nicht vorgehalten werden.
Von Juli 2007 bis Oktober 2014 wurde im EinsLaz in MeS ein kontinuierlicher neurochirurgischer Anwesenheitsdienst vorgehalten. Die neurotraumatologische Basisversorgung intrakranieller und spinaler Verletzungen von ISAF-Soldaten stellte den geplanten Schwerpunkt der Versorgung dar; diese konnte mit dem zur Verfügung stehenden Personal und Material uneingeschränkt sichergestellt werden. Eingriffe mit elektiver Indikation sowie mit aufgeschobener Dringlichkeit sollten/wurden für Angehörige der Bundeswehr (und soweit möglich bzw. vereinbart auch für ISAF-Angehörige anderer Nationen) nicht im EinsLaz vorgenommen (werden). Neben ISAF-Personal wurden im EinsLaz Angehörige der ANSF (Afghan National Security Forces) und (je nach verfügbaren Kapazitäten) auch afghanische Zivilpatienten behandelt, für die mit den vorhandenen Ressourcen individuelle definitive Versorgungstrategien auch bei komplexen Verletzungen sowie nicht-traumatologischen elektiven Behandlungsindikationen gefunden werden mussten. Im Einzugsbereich von RC North gibt es keine lokale zivile Behandlungseinheit, die operative Neurotraumatologie oder Neurochirurgie im Allgemeinen anbieten kann. Patienten aus dieser Region lassen sich daher gegen Barleistungen entweder in Kabul, Pakistan oder Indien versorgen. Die hohen finanziellen Belastungen einer derartigen Versorgung sind für die weit überwiegende Mehrheit der betroffenen Zivilbevölkerung aber kaum zu bewältigen. Damit wird erklärlich, warum sich ANSF-Personal und Zivilpatienten eher zu einer (gemessen an den lokalen militärischen und zivilen Alternativen) hochqualifizierten und auf jeden Fall weniger kostenintensiven Versorgung im EinsLaz entscheiden. Um einen Überblick über das Spektrum neurochirurgischer Operationsindikationen zu bekommen, wurde das operative Aufkommen im EinsLaz MeS im Zeitraum 07/2007 bis 10/2014 ausgewertet. Hieraus sollen Hinweise auf das Anforderungs- und Ausbildungsprofil für zukünftige EinsLaz-Planungen allgemein, als auch für die Militärneurochirurgen im Speziellen abgeleitet werden.
Material und Methoden
Retrospektiv ausgewertet wurden die jährlichen Operationsstatistiken von 07/2007 bis 10/2014 anhand der handschriftlich und elektronisch dokumentierten OP-Protokolle und OP-Berichte. Es wurden Gruppeneinteilungen in dringliche Sofort-eingriffe, Eingriffe mit aufgeschobener Dringlichkeit und elektive OP-Indikationen vorgenommen. Als “dringlich sofort“ wurden Eingriffe klassifiziert, die zur Abwendung einer akuten vitalen Bedrohung oder zum Erhalt von akut beeinträchtigten zentralen und/oder peripheren neurologischen Funktionen durchgeführt wurden (z. B. intrakranielle raumfordernde Hämatome, Wirbelsäulenfrakturen mit neurologischen Ausfällen oder lumbale Bandscheibenmassenvorfälle mit akutem Cauda-Syndrom). Eingriffe mit “aufgeschobener Dringlichkeit“ hatten die Abwendung ungünstiger Krankheitsverläufe oder die Abwendung potentiell schwerwiegenderer Komplikationen zur Grundlage und wurden zum logistisch nächstbesten Zeitpunkt innerhalb von 12 Stunden vorgenommen (z. B. Stabilisierung instabiler Wirbelsäulenfrakturen ohne neurologische Symptomatik oder Entfernung von Bandscheibenvorfällen mit höhergradigen progredienten Paresen). Elektive Eingriffe wurden ohne vitale Gefährdung, bei chronischen Erkrankungen und unzureichender konservativer Therapie vorgenommen (z. B. Deckung von Frontobasisfrakturen, Dekompressionseingriffe bei Spinalkanalstenose, Retinakulumspaltungen bei Karpaltunnelsyndrom oder plastische Deckungen von postoperativen Kalottendefekten). Zudem wurde die Verteilung nach der Patientenherkunft (ISAF, ANSF, zivil) ausgewertet. Auch die Verteilung der zu Grunde liegenden Erkrankungs- und Verletzungsursachen für die Kopf- und Wirbelsäuleneingriffe wurde untersucht.
Die retrospektive Auswertung der Diagnosearten sowie Gruppenzugehörigkeiten der ambulanten Konsultationen erfolgte auf der Basis der Tages- und Wochenmeldungen der TE Neurochirurgie der Jahre 2012 und 2013.
Die Daten wurden deskriptiv analysiert. Es wurden Häufigkeitstabellen erstellt. Den monatlichen Relativzahlen wurde eine Einsatzdauer von 92 Monaten zugrunde gelegt.
Ergebnisse
Gesamtkollektiv operierter Patienten 07/2007-10/2014
Von 07/2007 bis 10/2014 sind insgesamt 341 Patienten operiert worden. Bezogen auf 92 Einsatzmonate ergaben sich durchschnittlich 3,7 Eingriffe/Monat. Die niedrigste OP-Rate fand sich in der Anfangsphase 2007 (3 Eingriffe von Juli bis Dezember; 0,5 Eingriffe/Monat). Danach stiegen die jährlichen OP-Raten zunächst rasant an. Die höchste jährliche OP-Rate wurde im Jahr 2009 erreicht (76 Eingriffe/Jahr; 6,3 Eingriffe/Monat). Seitdem sind die jährlichen neurochirurgischen OP-Gesamtzahlen konstant rückläufig (Abbildung 1). Im Jahr 2014 wurden (von Januar bis Ende September) nur noch 11 Eingriffe dokumentiert (1,2 Eingriffe/Monat).
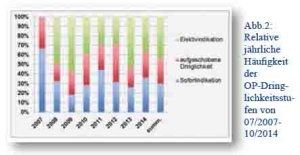
Die akute Sofortindikation wurde während des Beobachtungszeitraums in 102 Fällen gestellt (29,9 % aller Eingriffe; durchschnittlich 1,1 Eingriffe/Monat). Die aufgeschobene Dringlichkeit traf insgesamt für 91 Fälle zu (26,7 % aller Eingriffe; durchschnittlich 1 Eingriff/Monat). Darüber hinaus erfolgten 148 elektive Eingriffe (43,4 % aller Eingriffe; durchschnittlich 1,6 Eingriffe/Monat). Die jährliche Verteilung des Indikationsgrades über den Beobachtungszeitraum zeigt Abbildung 2.
Der Schwerpunkt der neurochirurgisch-operativen Versorgung lag mit 188 Eingriffen bei der Wirbelsäule (55,1 % der Gesamtzahl operativer neurochirurgischer Eingriffe; durchschnittlich 2 Eingriffe/Monat). Die zweithäufigste Eingriffslokalisation war mit 122 Eingriffen der Kopf (35,8 % der Gesamtzahl, durchschnittlich 1,3 Eingriffe/Monat). 21 Eingriffe erfolgten am peripheren Nervensystem (6,2 % der Eingriffe, durchschnittlich 0,2 Eingriffe/Monat). Die übrigen Eingriffe wurden als „sonstige“ zusammengefasst (2,9 % der Gesamtzahl; durchschnittlich 0,1 Eingriffe/Monat). Die jährliche Verteilung und Entwicklung der Eingriffslokalisationen über den Beobachtungszeitraum zeigt Abbildung 3.
Die Anzahl operierter ISAF-Soldaten lag bei 36 Fällen (10,6 % aller Eingriffe; durchschnittlich 0,4 Fälle/Monat). Im Beobachtungszeitraum wurden 62 ANSF-Angehörige operiert (18,2 % aller Eingriffe, durchschnittlich 0,7 Fälle/Monat). Insgesamt wurden 243 afghanische Zivilisten operiert (71,3 % aller Eingriffe; durchschnittlich 2,6 Fälle/Monat). Die jährliche Verteilung und Entwicklung der Patientenherkunft über den Beobachtungszeitraum zeigt Abbildung 4.
Verteilung des operativen Spektrums bei den spinalen und kranialen Eingriffen
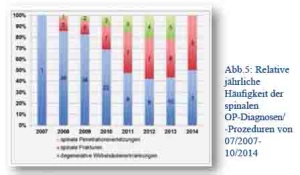
Die Veränderungen des operativen Spektrums der 188 Wirbelsäuleneingriffe im Zeitraum 2007 - 2014 zeigt Abbildung 5. Eingriffe bei degenerativen Erkrankungen stellten (insbesondere in der ersten Einsatzhälfte) die Mehrzahl der Operationen dar. Der Anteil von Frakturen und Penetrationsverletzungen war über den Beobachtungszeitraum ansteigend und lag in der zweiten Einsatzhälfte bei ca. 50 %. 19,8 % der spinalen Eingriffe erfolgten sofort, 17,3 % mit aufgeschobener Dringlichkeit und in 62,9 % der Fälle elektiv. ISAF-Soldaten machten mit 18 Fällen den kleinsten Anteil am spinalen Kollektiv aus (9,6 % aller Wirbelsäuleneingriffe; durchschnittlich 0,2 Fälle/Monat). Im Beobachtungszeitraum erfolgten 27 spinale Operationen an ANSF-Angehörigen (14,7 % aller Eingriffe; durchschnittlich 0,3 Eingriffe/Monat). Insgesamt wurden 143 afghanische Zivilisten spinal operiert (76,1 % der spinalen Eingriffe; durchschnittlich 1,6 Fälle/Monat).
Die Veränderungen des Diagnosespektrums der 122 kranialen Operationen im Zeitraum 2007 - 2014 zeigt Abbildung 6. Es dominierten die Eingriffe nach Schädel-Hirn-Trauma. 77 % der kranialen Eingriffe erfolgten sofort, 20,5 % mit aufgeschobener Dringlichkeit und in 2,5 % der Fälle elektiv. ISAF-Soldaten machten mit 12 Fällen den kleinsten Anteil am kranialen Kollektiv aus (9,8 % aller kranialen Eingriffe; durchschnittlich 0,1 Fälle/Monat). Im Beobachtungszeitraum erfolgten 31 kraniale Operationen an ANSF-Angehörigen (25,4 % aller Eingriffe; durchschnittlich 0,3 Eingriffe/Monat). Insgesamt wurden 79 afghanische Zivilisten kranial operiert (64,8 % der kranialen Eingriffe; durchschnittlich 0,9 Fälle/Monat).
Verteilung der Diagnosegruppen ambulanter Konsultationen
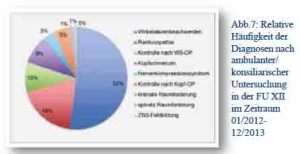
Verlässlich dokumentierte ambulante Leistungszahlen der TE Neurochirurgie aus den Jahren vor 2012 konnten leider nicht mehr extrahiert werden. Längerfristige Entwicklungen von Patientenzahlen und Spektrum im ambulanten Versorgungsbereich lassen sich somit nicht aufzeigen. Für die Jahre 2012 und 2013 konnte dies im EinsLaz aber noch nachvollzogen werden (siehe Abbildung 7). Insgesamt gab es im Verlauf dieser beiden Jahre 1026 ambulante Konsultationen (durchschnittlich 1,4 Patienten/d). Darunter waren 562 ISAF-Soldaten (54,8 %), 161 ANSF-Angehörige (15,7 %) und 303 afghanische Zivilisten (29,5 %). 431 von 1026 ambulanten Untersuchungen (42 %) erfolgten als Wiedervorstellung von bereits bekannten Patienten. Unter den wieder vorgestellten Patienten dominierte ISAF-Personal (301 von 431; 69,8 %) vor afghanischen Zivilisten (102 von 431; 23,7 %) und ANSF-Personal (29 von 431; 6,7 %). Die Betrachtung des ambulanten Diagnosespektrums zeigt einen eindeutigen Schwerpunkt im Bereich der degenerativen Wirbelsäulenerkrankungen (81 % der Konsultationen). Etwa 93 % der ambulanten Kontakte lagen zusammen genommen im allgemeinmedizinischen, orthopädischen oder neurologischen Diagnosenbereich. Lediglich für ca. 7 % der Konsultationen war spezielle neurochirurgische Expertise erforderlich.
Diskussion
Patientenspektrum (ISAF-ANSF-zivil)
Setzt man als Zielpatienten für neurochirurgische Eingriffe ISAF- und ANSF-Patienten mit akuten neurologischen Störungen bei intraspinalen und intrakraniellen Raumforderungen (also jene mit sofortiger Indikation oder aufgeschobener Dringlichkeit) voraus, ist festzustellen, dass nur 57 von 341 Operationen (13,2 %; 21 ISAF- und 36 ANSF-Fälle) auf der Grundlage dieser Richtlinie erfolgten. Die übrigen 284 Eingriffe (83,3 %) wurden entweder elektiv oder an Nicht-ISAF- bzw. Nicht-ANSF-Patienten (im strengen Sinne also nicht vorgabengemäß) durchgeführt. Die spezielle neurochirurgische Versorgung der eigentlichen Zielpopulation war dabei aber jederzeit gewährleistet. Es lässt sich jedoch kaum bestimmen, in welchem Umfang sich die nicht-auftragsgemäße Versorgung positiv auf die Abläufe innerhalb des Wirkungsbereiches von RC North (z. B. durch Belassen und Nicht-Repatriierung von eigenem Spezialpersonal im Einsatzland oder durch Steigerung der positiven Außenwirkung gegenüber der afghanischen Zivilbevölkerung (Stichworte: “Winning Hearts and Minds“ oder “Medical Force Protection“) auswirkte bzw. sich “gerechnet“ hat. Wären nur die akuten und dringlichen ISAF- und ANSF-Fälle operiert worden, hätte sich eine monatliche OP-Rate von 0,6 Fällen ergeben (d. h. ca. 1 Operation pro 6 - 8 Wochen). Damit wäre ein einziger Eingriff im meist ca. 6 - 8wöchigen Einsatzintervall der einzelnen neurochirurgischen Fachärzte erfolgt. Von einer Teamfindung im OP-Bereich oder gar Inübunghaltung für den neurotraumatologischen Fall X könnte somit eher nicht gesprochen werden. Ein durchschnittlicher Caseload von 2 - 3 Fällen pro Woche, wie er phasenweise für chirurgische Teams in Kunduz beobachtet wurde (also 8 - 12 pro Monat und damit das 3 - 4fache des durchschnittlich erreichten neurochirurgischen Caseload in MeS), wird von der Konsiliargruppe Chirurgie bereits als zu gering eingestuft, um nicht aufeinander eingespielte chirurgische OP-Teams auf ein hochstandardisiertes Niveau zu bringen [3]. Üblicherweise stammen Operateure, operationstechnische Assistenten, Anästhesisten und Intensivstationspflegepersonal aus verschiedenen Bundeswehrkrankenhäusern (BwKrhs), Reservisten zudem aus zivilen Kliniken. Einheitliche Standards in der Indikationsstellung, technischen Durchführung und Nachbehandlung neurotraumatologischer Eingriffe können also mitnichten vorausgesetzt werden. Eine Mindestzahl elektiver und erst recht akuter OP-Fälle (auch unter Einschluss der Zivilbevölkerung) sind daher notwendig, um vor Ort gewisse Standards in der perioperativen Phase zu erarbeiten, organisatorische Fehlentwicklungen und mögliche Geräte- sowie Materialdefekte zu erkennen und deren Beseitigung zu überprüfen. Das ressourcenschonende Ablehnen jeglicher Eingriffe außerhalb von Akutsituationen für ISAF-/ANSF-Personal birgt also die Gefahr von Ausbildungs- und Übungsdefiziten, die man z. B. für (die zum Glück wesentlich seltener eingetretenen als trainierten) MASCAL-Situationen, Raketen-, Granaten- oder ABC-Angriffe, Landminenkontakte im Lager, Brandzwischenfälle etc. schon nach der geltenden Befehls- und Vorschriftenlage für das Feldlager niemals akzeptieren würde.
Im Vergleich zu den publizierten Fallzahlen der neurochirurgischen Einheiten auf der Ebene Role 3 im übrigen ISAF-Gebiet zeigte sich ein deutlich geringeres operatives Aufkommen in MeS. Auch die Verteilung des operativen Spektrums im Vergleich zu den Role 3-Lazaretten außerhalb des RC North zeigt nirgends sonst einen derart starken Schwerpunkt im Bereich der degenerativen Wirbelsäulenveränderungen wie in MeS. Die Rate an elektiven OP-Fällen und an afghanischen Zivilpatienten ist jeweils in MeS am höchsten. Die wesentlichen Gründe für diese Unterschiede zu den übrigen ISAF-Role 3-Lazaretten in Kabul, Bagram, Kandhahar und Lashka Gar waren offensichtlich in der vergleichsweise niedrigeren Truppenstärke, der weniger umfänglichen Kampfaktivität und äußeren Bedrohungslage sowie den regionalen Gegebenheiten bezüglich religiöser, kultureller und ethnischer Voraussetzungen im Norden Afghanistans zu suchen [4 - 10].
Das Traumanetzwerk als Modell für die Zukunft?
Dabei hat das chirurgische Notfallspektrum (aller operativer Disziplinen des Role 3-EinsLaz MeS) in der Summe eine Kompetenz geboten, die in deutschen Kreiskrankenhäusern nicht zu finden sein dürfte. Es gibt in Deutschland kein Kreiskrankenhaus mit 24 Stunden / 7 Tage pro Woche operativer Neurochi-rurgie (ähnliches dürfte u. a. auch für Augen- oder Zahnheilkunde sowie Dermatologie gelten). Gleichwohl werden Krankenhäuser niedriger Versorgungsstufen in Deutschland im loko--regionalen Verbund z. B. auch telemedizinisch unterstützt und in Traumanetzwerke eingebunden. Dass hierdurch die Versorgungsqualität innerhalb der Netzwerke gestiegen ist, kann kaum bestritten werden. Bundesdeutsche Kreiskrankenhäuser verfehlen jedenfalls nicht ihren humanitären Auftrag, wenn sie keine neurochirurgische Notfallkompetenz anbieten (können). Ein EinsLaz sollte man ohnehin eher als ein (wenigstens regionales, fachlich sogar nahezu überregionales) Traumazentrum nach den Definitionen der Deutschen Gesellschaft für Unfallchirurgie (DGU) begreifen (www.dgu-traumanetzwerk.de). Damit wird man dem Anspruch aber auch dem Vermögen eines EinsLaz viel besser gerecht. Schon ein regionales Traumazentrum ohne durchgehende neurochirurgische Facharztkompetenz gibt es nach den Zertifizierungsrichtlinien der DGU formal nicht. Nur mit strengsten Auflagen kann ein Zertifikat für diese Stufe ausnahmsweise auch ohne eigene innerklinische Neurochirurgie erlangt werden (mit z. B. telemedizinischer Anbindung, schriftlich fixierten Kooperationsverträgen und Kenntlichmachung der räumlichen und zeitlichen Versorgungstrukturen des Schädel-Hirn-Traumatisierten zu geeigneten neurochirurgischen Kliniken). Damit ist die Existenz ununterbrochener neurochirurgischer Expertise für Traumazentren ab dieser Stufe begründet und bindend. Ein Traumanetzwerk oder regionales/überregionales Traumazentrum, das nicht alles Nötige unternimmt, um neurochirurgische Kompetenz 24/7 sicherzustellen, macht sich angreifbar und verliert u. U. seine Zertifizierung. Im übertragenen Sinne bedeutet dies für die BwKrhs auch das ausreichende Vorhalten von materiellen, personellen und infrastrukturellen Kapazitäten für die suffiziente Aus- und Weiterbildung, zum operativen Fähigkeitserhalt der in den Einsatz gehenden Sanitätsoffiziere/Neurochirugie sowie für militärneurochirurgische Forschungsfragen ein. Nur so kann dauerhaft aus deutschen BwKrhs stammende neurochirurgische Kompetenz für NATO-Hospitäler der Stufe Role 3 sichergestellt werden.
Das in Deutschland schon funktionierende System der Traumanetzwerke kann man dabei zumindest gedanklich auch in das internationale Einsatzszenario übertragen. Einsatzstandorte mit niedriger Bedrohungslage, wenig Kampfaktivität und nachweislich geringer Auslastung/Beanspruchung in der Vergangenheit müssen nicht zwangsläufig mit einem Neurochirurgen vor Ort ausgestattet sein (analog z. B. zu Kreiskrankenhäusern in Deutschland auf der Stufe lokaler Traumazentren nach DGU-Definition). Veränderungen der vorgenannten Faktoren können und müssen dann mit den entsprechenden Konsequenzen jederzeit zur Reaktivierung neurochirurgischer Expertise vor Ort führen. Die Bereitschaft zur regelmäßigen Evaluation der Einsatzerfordernisse seitens der sanitätsdienstlichen Führung und zur zeitlich uneingeschränkten flexiblen personellen Verfügbarkeit für Vor-Ort-Abrufungen, (wie es z. B. der französische Sanitätsdienst handhabt [11]), sowie für telemedizinische Konsultationen seitens der Neurochirurgen müssen viel eher gegeben sein als eine aktionistisch wirkende ständige Vor-Ort-Applikation. Eine neurochirurgische Anwesenheit im Umfang 24/7 muss für Nordafghanistan ggf. gebündelt werden, sowohl personell als auch materiell und wahrscheinlich auch bezüglich des Standortes. Kunduz und Feyzabad hatten beispielsweise nie einen Neurochirurgen vor Ort (was nicht daran lag, dass es dort nicht zumindest phasenweise entsprechenden Bedarf gegeben hätte). Wenn sich nun herausstellt, dass neurochirurgische Kapazität vor Ort in MeS ebenfalls nicht dauerhaft notwendig ist, kann konsequenter Weise diese Fähigkeit weiter zentralisiert werden. Eine absolute Beschränkung auf die Behandlungseinrichtung der Ebene Role 4 halten die Autoren für außereuropäische Einsatzgebiete dabei nicht für sinnvoll. Stattdessen sollte international gemeinschaftlich geprüft werden, welche personellen und materiellen Kapazitäten an welchem Ort zentralisierbar sind. Derartige Überlegungen gab es in der Vergangenheit bereits für Projekte zwischen deutschen und französischen Militärneurochirurgen in der wechselseitigen Besetzung der Standorte MeS und Kabul. Die Konzentration auf nur einen der beiden Standorte wurde zwar letztlich nicht realisiert, doch hat die Kooperation der beiden Sanitätsdienste auf diesem Gebiet funktioniert und das Potenzial für derartige gemeinsame Einsatzprojekte aufgezeigt.
Die Bündelung neurochirurgischer Expertise auf internationalem Niveau und in nicht Bundeswehr-geführten Einsatzstandorten ist möglich – zukünftig wahrscheinlich sogar nötig. Aktuell ist der Standort MeS nicht mehr als Role 3 aufgestellt. Die neurochirurgische Versorgung der deutschen Kräfte im Einsatzland wird dennoch regional sichergestellt. Bislang sind seit November 2014 aufeinanderfolgend zwei Oberärzte der Abteilung Neurochirurgie des BwKrhs Ulm in der US-geführten Lazaretteinheit in Bagram Airfield (BAF) eingesetzt worden. Erste zusammenfassende Erfahrungen über operative Fallzahlen, Diagnosen, Indikationsstufen etc. werden im Laufe des Jahres 2015 vorliegen. Da ab 2016 weitere (auch bundesdeutsche) Truppenreduzierungen für Resolute Support sowie die Aufgabe des Standortes MeS zugunsten einer Stationierung deutscher Ausbildungs- und Beratungskräfte in Kabul vorgesehen sind, muss zunächst noch offen bleiben, ob die Stationierung von Neurochirurgen in BAF für die Sicherstellung von Resolute Support weiterhin sinnvoll ist.
Heutige und zukünftige Versorgung der ANSF Kräfte
Gerne wird als Begründung für die Vor-Ort-Installation eines Neurochirurgen die notwendige Versorgung von ANSF-Kräften über die reine Traumaversorgung hinaus herangezogen. ANSF-Angehörige müssten demnach wie ISAF-Soldaten eine Behandlung entsprechend den Standards in Deutschland erhalten, jeder andere Ansatz sei ethisch fragwürdig. ANSF-Angehörige erhielten bisher selbstverständlich eine neurochirurgische Akutversorgung, die sich an den Fähigkeiten des EinsLaz und nicht an der Nationalität orientierte. Unterscheidungen im weiteren postakuten Behandlungsablauf zwischen ISAF- und ANSF-Kräften ergaben sich demgegenüber zwangsläufig durch die unterschiedliche Einsatzstrategie. ISAF-Angehörige werden transportstabil gemacht, danach frühestmöglich luftverlegt und bekommen im Heimatland die bestmögliche Definitivversorgung. Einer der Orte für die bestmögliche Definitivversorgung im Heimatland ANSF-Angehöriger im Bereich Nord-afghanistan war das Role 3-EinsLaz in MeS. Ein Lazarett, das zwar sehr gut für die unmittelbare Traumaversorgung ausgerüstet war, nicht aber für komplexe elektive Therapien oder langdauernde ressourcenverschlingende Behandlungen chronischer Erkrankungen und Traumafolgen. Der Behandlungsstandard in solchen Fällen kann nicht dem in Deutschland entsprechen (auch nicht im Ergebnis).
Die innere und äußere Sicherheitsverantwortung für das Staatsgebiet Afghanistans ist der afghanischen Regierung übertragen worden – Afghanistan sorgt selbst für seine eigene Sicherheit. Traut man den staatlichen Einrichtungen ernsthaft die Kontrolle über die nationale Sicherheit zu, bezweifelt aber deren Fähigkeiten bei der medizinischen Versorgung seiner Sicherheitskräfte? Und wenn es begründete Zweifel an den Fähigkeiten des afghanischen Sanitätsdienstes gegeben hat, muss man sich fragen lassen, was zur Beseitigung des neurochirurgischen Fähigkeitsmangels unternommen wurde. Wurden afghanische Militärchirurgen im EinsLaz MeS oder im Rahmen der MAH (militärische Ausbildungs- und Ausstattungshilfe) konstant neurotraumatologisch weitergebildet? Sind materielle Unterstützungen (OP-Instrumente, Diagnostik-Geräte etc.) geleistet worden? Wurden Bundeswehr-Neurochirurgen zu Ausbildungszwecken an das ANA-Hospital in MeS abgeordnet? Welche neurochirurgische Abteilung in welchem BwKrhs hat (wegen seiner Zweifel an den neurochirurgischen Fähigkeiten der Afghanen) entsprechende Gastärzte zur Ausbildung aufgenommen? Kurzum, sind hier nicht in den Jahren seit dem Beginn von ISAF bis dato viele Chancen zur chirurgischen Weiterbildung afghanischer Militärärzte verpasst worden? Dies hatte sicher vielschichtige Ursachen, die in diesem Beitrag aber nicht näher beleuchtet werden können.
Akute Traumaversorgung in MeS wird weiter für ANSF-Angehörige möglich sein; Ziel muss es aber werden, schrittweise sowohl die Initial- und insbesondere auch die Folgebehandlung möglichst früh in die Verantwortung der ANA-Hospitäler zu übergeben, die den Behandlungsstandard des (afghanischen) Heimatlandes widerspiegeln müssen. Sollten die afghanischen Streitkräfte dieses Niveau nicht erreichen können, ist in erster Linie Unterstützung bei Ausstattung und Ausbildung nötig – mit der Vor-Ort-Installation einzelner Fachdisziplinen im -EinsLaz wird die lokale Eigenverantwortung erfahrungsgemäß nicht gestärkt.
Humanitäre Hilfe für die Zivilbevölkerung
Da die Kapazitäten für die akute Neurotraumaversorgung von ISAF- und ANSF-Personal in MeS selten ausgelastet waren, stand die personelle Ressource “Neurochirurg“ zu einem guten Teil für die Versorgung von afghanischen Zivilisten zur Verfügung. Den Strukturen des EinsLaz werden häufig die Fähigkeiten eines Kreiskrankenhauses zugeschrieben. Gleichsetzungen der EinsLaz-Kapazitäten mit der Wertigkeit eines deutschen Kreiskrankenhauses sind jedoch nicht ziel-, sondern irreführend. In den allermeisten Kreiskrankenhäusern sind stationäre Diagnostik- und Therapiestrukturen für Gynäkologie, Geburtshilfe und Pädiatrie Standard. Diese Kompetenzen fehlten im EinsLaz MeS vollständig. In der Role 3-Einheit auf dem BAF hingegen sind beide Disziplinen vorhanden. Der humanitäre Wille zur umfassenden Basisversorgung der notleidenden Zivilbevölkerung wird damit viel eher gekennzeichnet als mit der Dauerpräsenz neurochirurgischer Expertise. Die humanitären Bedürfnisse der Zivilbevölkerung sind als Begründung für einen Neurochirurgen in EinsLaz nach Auffassung der Autoren aber ohnehin nicht vordergründig diskutabel – sie konnten mit den gegebenen Mitteln und der geltenden militärischen Auftragslage im EinsLaz MeS häufig sowieso nicht erfüllt werden. Im Zweifel schaffen einzelne humanitär gemeinte Zugeständnisse sogar Missverständnisse beim zivilen Laien darüber, wer warum wann welche Behandlung bekommt und wer aus welchen Gründen nicht. Die Versagensgründe für eine prinzipiell medizinisch gebotene Behandlung ziviler Patienten sind in der Vergangenheit nicht standardisiert festgesetzt gewesen. Innerhalb des EinsLaz MeS wurden zuletzt zwischen den Beteiligten informelle Regelungen getroffen, wonach Eingriffe an zivilen Patienten (1.) nur bei freien Ressourcen des EinsLaz, (2.) nur wenn eine OP-Dauer von 60 Minuten nicht überschritten wird, (3.) die Intensivbettenkapazität des EinsLaz nicht belastet wird, (4.) perioperativ keine Transfusionsprodukte verbraucht werden, (5.) präoperative Abstriche keine multiresistenten Erreger aufzeigen und (6.) eine routinemäßige Entlassung nach ca. 1 Woche möglich sein wird, durchgeführt wurden. Diese haben sich zwar als sinnvoll und praktikabel für die ressourcenschonende primäre Auftragserfüllung, aber eben nicht in allen diskutierten Fällen als aus humanitären Gesichtspunkten erfüllend erwiesen. Auch muss klar sein, dass unter den o. g. Regelungen die gängigen neurotraumatologischen Eingriffe bei zivilen Patienten kaum durchführbar (und damit vor Ort auch nicht trainierbar) sind. Sicher sind bei bestimmten Diagnosen und Indikationen unter den gegebenen Umständen Grenzen zu setzen. Wo diese Grenzen der Sinnhaftigkeit einer Therapie dann liegen, ist neben dem Vorliegen persönlicher und infrastruktureller Voraussetzungen zur Durchführung bestimmter Eingriffe auch eine Frage des verantwortungsvollen Umgangs mit den Begriffen der “ärztlichen Ethik“ und “Humanität“. Kritisch ist z. B. zu hinterfragen, ob pädiatrische Neurochirurgie von auf diesem Gebiet nicht oder wenig erfahrenen Operateuren, Anästhesisten und Pflegekräften sowie ohne Pädiater vor Ort optimal durchgeführt werden kann. Sollen spinale Querschnittverletzungen, deren komplexe und von vielfachen Komplikationen begleitete moderne Therapie in Afghanistan unmöglich ist, “anbehandelt“ werden? Sind eine operative Initialbehandlung von Malignomen oder auch inkomplette Resektionen gutartiger Tumore ohne suffiziente onkologische Nachbehandlungsmöglichkeiten sinnvoll und vertretbar? Allen drei Beispielen ist gemein, dass das EinsLaz MeS für diese Behandlungen weder personell noch infrastrukturell ausgestattet ist. Ist es human, solche Eingriffe vorzunehmen, wenn deren fachgerechte ärztliche Weiterbehandlung nicht gewährleistet, deren weiterer Verlauf nicht kontrolliert und deren auftretende Komplikationen weder suffizient diagnostiziert noch therapiert werden können? Eine postoperative Behinderung bringt den Behandelten selbst und die Familie leicht in existenzbedrohende finanzielle Bedrängnisse, deren landesübliche Ausweglösungen keinesfalls als human bezeichnet werden können! Stellte man einen humanitären Ansatz in der medizinischen Behandlung in den Vordergrund der Existenz des EinsLaz in MeS, müsste man sich vergegenwärtigen, dass durch einzelne Fähigkeitslücken dieses EinsLaz ganze Teile der Bevölkerung mit ihren spezifischen Erkrankungen (gynäkologisch, pädiatrisch, onkologisch, geriatrisch, palliativ, rehabilitativ etc.) von der Versorgung ausgeschlossen sind. Auch muss man sich fragen, auf welche Weise zivile Patienten in den Vorzug einer ambulanten oder stationären Diagnostik und Therapie im EinsLaz geraten können (u. a. durch Nutzung wahrscheinlich korrupter Zuweisungssysteme, Bezahlung als Zugang für Konsultationen, Besetzung öffentlicher Positionen und Titel oder verwandtschaftliche Beziehungen zu Amts- und Würdenträgern etc.). Diese Selektion kann vom EinsLaz aus zwar kaum gesteuert werden –- man wird sie aber auch nicht als humanitär getragen bezeichnen wollen. Die Anzahl neurochirurgischer Eingriffe (und für die anderen chirurgischen Disziplinen dürfte Ähnliches gelten) hat sich für afghanische Zivilpatienten – über den Einsatzzeitraum betrachtet – drastisch reduziert. Was sind die humanitären Begründungen für diese Entwicklungen? Sind Neurochirurgen in den letzten Einsatzphasen weniger humanitär als in der Anfangsphase gewesen? Gibt es politische oder militärische Gründe für die Einschränkungen der elektiven OP-Tätigkeit an der Zivilbevölkerung? Sind diese höher zu bewerten als ethisch-moralische oder humanitäre Motivationsansätze für Militärneurochirurgen im ISAF-EinsLaz?
Man kann also den humanitären Ansatz ehrlicherweise nicht als den führenden Antriebsfaktor oder als elementare Begründung für das Vorhalten neurochirurgischer Expertise in EinsLaz-Komponenten bezeichnen. Dies stimmt einerseits nicht mit den im EinsLaz MeS beobachteten Realentwicklungen überein, und es geht auch nicht kongruent zu den NATO- und Bundeswehr-Einsatzregularien. Verständnis und uneingeschränktes Entgegenkommen auf ärztlich-humanitärem Gebiet innerhalb politischer und militärischer Entscheidungskreise können nicht als gegeben angenommen werden – tut man dies dennoch, ist die persönliche Frustration über gegenläufige übergeordnete Entscheidungen vorprogrammiert. Dies haben die Autoren in ihren jeweiligen Einsätzen mehrfach erfahren müssen. Eine möglichst breite medizinische Basisversorgung, zu der alle Bevölkerungsschichten gleichwertig Zugang erhalten können, sollte im Aufbau und Erhalt gefördert werden. Dieser Ansatz wäre humanitär, aber er kann nicht der Primärauftrag eines EinsLaz sein.
Schlussfolgerungen
Die Zahlen der bisherigen Tätigkeit belegen, dass die Begründung für das Vorhandensein neurochirurgischer Expertise vor Ort in MeS nicht auf dem Boden einer hohen zahlenmäßigen Frequentierung von Neurochirurgen für neurochirurgische Notfalleingriffe oder spezielle Fragestellungen im ambulanten Bereich für ISAF- und ANSF-Angehörige getroffen wurde. Ob vor diesem Hintergrund ein Belassen von Neurochirurgen nach Beendigung von ISAF und dem Übergang in eine Unterstützungsmission noch Sinn macht, bleibt zu klären. Hierzu müssen neben rein taktischen und ökonomischen Aspekten auch militärärztlich-ethische Fragestellungen Beachtung finden. Eine Zentralisierung der neurochirurgischen Expertise durch Kooperation mit anderen NATO-Staaten an stärker ausgelasteten Standorten (z. B. Bagram Airfield) und gleichzeitiger telemedizinischer Anbindung der verbleibenden untergeordneten Behandlungsstufen scheint einerseits eine kurzfristige aktuelle Lösung für deutsche Anteile an Resolute Support, andererseits aber auch eine zukunftsträchtige Alternative für ähnlich organisierte internationale Einsatzprojekte zu sein. Humanitäre Verpflichtungen gegenüber der Zivilbevölkerung können zur Begründung neurochirurgischer Anwesenheits-Dienstposten nicht herangezogen werden. Der quantitative Bedarf hieran in der Region Nordafghanistan war und ist nahezu grenzenlos; die verfügbaren Kapazitäten waren in der Role 3-Einheit in MeS jedoch stark beschränkt, weshalb hierfür in erster Linie auf NGO und internationale Hilfsorganisationen zu verweisen ist.
Literaturverzeichnis:
- Schoenfeld AJ, Mok JM, Cameron B, Jackson KL, Serrano JA, Freedman BA. Evaluation of immediate postoperative complications and outcomes among military personnel treated for spinal trauma in Afghanistan: a cohort-control study of 50 cases. J Spinal Disord Tech. 2014 Oct;27(7):376-81.
- Stephens FL, Mossop CM, Bell RS, Tigno T Jr, Rosner MK, Kumar A, Moores LE, Armonda RA. Cranioplasty complications following wartime decompressive craniectomy. Neurosurg Focus. 2010 May;28(5):E3.
- Güsgen C, Achatz G, Palm HG, Kollig E, Engelhardt M, Willy C, Lieber A. Spektrum der Operationen in deutschen Sanitätseinrichtungen in Afghanistan im Jahr 2008. Unfallchirurg. 2010 Feb;113(2):99-105.
- Brisebois RJ, Tien HC. Surgical experience at the Canadian-led Role 3 Multinational Medical Unit in Kandahar, Afghanistan. J Trauma. 2011 Nov;71(5 Suppl 1):S397-400.
- Eisenburg MF, Christie M, Mathew P (2010) Battlefield neurosurgical care in the current conflict in southern Afghanistan. Neurosurg Focus 28(5):E7.
- Peoples GE, Gerlinger T, Craig R, Burlingame B. Combat casualties in Afghanistan cared for by a single Forward Surgical Team during the initial phases of Operation Enduring Freedom. Mil Med. 2005 Jun;170(6):462-8.
- Ragel BT, Klimo P Jr, Kowalski RJ, McCafferty RR, Liu JM, Taggard DA, Garrett D Jr, Brevard SB (2010) Neurosurgery in Afghanistan during “Operation Enduring Freedom”: a 24-month experience. Neurosurg Focus 28(5):E8.
- Ramasamy A, Hinsley DE, Edwards DS, Stewart MP, Midwinter M, Parker PJ (2010) Skill sets and competencies for the modern military surgeon: lessons from UK military operations in Southern Afghanistan. Injury 41(5):453-9.
- Shah K, Pirie S, Compton L, McAlister V, Church B, Kao R. Utilization profile of the trauma intensive care unit at the Role 3 Multinational Medical Unit at Kandahar Airfield between May 1 and Oct. 15, 2009. Can J Surg. 2011 Dec;54(6):S130-4.
- Schulz C, Kunz U, Mauer UM. Three years of neurosurgical experience in a multinational field hospital in northern Afghanistan. Acta Neurochir (Wien). 2012 Jan;154(1):135-40.
- Dulou R, Dagain A, Delmas JM, Lambert E, Blondet E, Goasguen O, Pouit B, Dutertre G, de Soultrait F, Pernot P (2010) The French mobile neurosurgical unit. Neurosurg Focus 28(5):E13.
Die Autoren danken allen Neurochirurgen der BwKrhs und den über die lange Zeit in MeS eingesetzten Angehörigen der Reserve für die Unterstützung bei der Bereitstellung, Sammlung und Erfassung der diesem Beitrag zu Grunde liegenden Daten.
Abb.1: Absolute jährliche und durchschnittliche monatliche OP-Fallzahl von 07/2007- 10/2014
Abb.2: Relative jährliche Häufigkeit der OP-Dringlichkeitsstufen von 07/2007- 10/2014
Abb.3: Relative jährliche Häufigkeit der OP-Lokalisationen von 07/2007 - 10/2014
Abb.4: Relative jährliche Häufigkeit der Patientenherkunft von 07/2007- 10/2014
Abb.5: Relative jährliche Häufigkeit der spinalen OP-Diagnosen/ -Prozeduren von 07/2007- 10/2014
Abb.6: Relative jährliche Häufigkeit der krani- alen OPDiagnosen/ -Prozeduren von 07/2007- 10/2014
Abb.7: Relative Häufigkeit der Diagnosen nach ambulanter/ konsiliarischer Untersuchung in der FU XII im Zeitraum 01/2012- 12/2013
Datum: 31.03.2015
Quelle:
Wehrmedizinische Monatsschrift 2015/3
Wehrmedizinische Monatsschrift 2015/3