PRIMÄR- UND SEKUNDÄRBEHANDLUNG EINES OTOGENEN HIRNABSZESSES UNTER EINSATZ BEDINGUNGEN
Die Ergebnisse der Behandlung von Hirnabszessen haben sich durch die modernen radiologischen Diagnostikmöglichkeiten sowie schonendere operative Verfahren und neuere wirksame antimikrobielle Therapieschemata in den letzten Jahrzehnten dramatisch verbessert. Trotzdem stellt der intrazerebrale Abszess noch
immer eine potenziell lebensbedrohliche Erkrankung dar, wenn Diagnostik und multidisziplinäre Therapie nicht zügig greifen.
Unter den Bedingungen eines hochqualifizierten Akutkrankenhauses ist die rationale Therapieplanung und –durchführung heutzutage immer noch komplex aber sehr gut in Leitlinien standardisiert, was sich in den sehr guten Ergebnissen der Behandlung abbildet. Der vorliegende Bericht über den Behandlungsverlauf einer Patientin des deutschen Einsatzlazaretts in Mazar-e-Sharif soll zeigen, dass dieses Regime auch unter Einsatzbedingungen aufrechterhalten und somit für betroffene Patienten eine Diagnostik- und Therapiesicherheit gewährleistet werden kann.
Fallbericht
Klinischer Aufnahmebefund: Eine 35jährige afghanische Patientin wurde dem Einsatzlazarett über ein lokales ziviles Krankenhaus mit der radiologischen Verdachtsdiagnose eines Hirnabszesses zugewiesen. Die Patientin selbst berichtete über einen vor einigen Wochen wohl stattgehabten Infekt am rechten Ohr, passager mit Eiteraustritt. Seit einigen Tagen zuvor bestanden zunehmend Kopfschmerzen und Müdigkeit, zuletzt auch Übelkeit und mehrmaliges Erbrechen. Epileptische Krampfäquivalente wurden nicht beobachtet. Klinisch bestanden also die typischen Zeichen des erhöhten intrakraniellen Druckes ohne erkennbare Fokalneurologie. Subfebrile Körpertemperatur, CRP geringfügig über der Norm, Leukozyten normal.
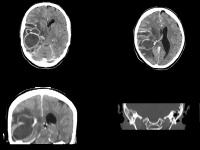
Ohrmikroskopisch zeigte sich rechts ein intaktes, jedoch erheblich vernarbtes Trommelfell bei unauffälligem Befund links. Der Weber- Versuch war rechts lateralisiert, Rinne negativ. Im Audiogramm stellte sich rechts eine pantonale kombinierte Schwerhörigkeit von ca. 50 dB dar. Keine Spontan-, Blickrichtungs- oder Provokationsnystagmen. Bildgebung: In einem auswärtig angefertigten nativen Schädel-CT ist rechts temporal unmittelbar oberhalb des Felsenbeins eine hypodense zystoide Läsion mit kräftigem perifokalen Ödem und hyperdensem Kapselanteil erkennbar. Fraglich liegen auch noch weitere zystische Nachbarherde vor - allerdings alle im räumlichen Bezug zur größten Zyste, die etwa 5 cm Durchmesser hat. Insgesamt ergibt sich durch die Zyste inklusive Ödem eine Raumforderung mit Mittellinienverlagerung von fast 2 cm und resultierender Blockade des kontralateralen Foramen interventriculare, was bereits zu einem erkennbaren Liquoraufstau im linken Seitenventrikel geführt hat.
Eine im Einsatzlazarett durchgeführte zusätzliche CT-Untersuchung des Schädels (Abb.1) nach Kontrastmittelgabe bestätigte das Vorliegen multipler Herde, die aber miteinander zu kommunizieren scheinen. Die Kapseln nehmen jeweils kräftig Kontrastmittel auf. Das rechte Mastoid ist komplett weichteildicht verschattet und wirk teilweise auch knöchern arrodiert.
Procedere
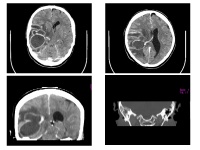
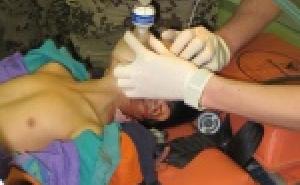
Primärtherapie: Aufgrund des klinisch-anamnestischen Aspekts sowie der Bildgebung ergab sich der Verdacht auf einen Hirnabszeß, woraus sich die OP-Indikation ableitete. Um so rasch als möglich eine Druckentlastung des Gehirns zu schaffen und die Diagnose zu sichern, wurde eine Punktion und Aspiration des Abszesses vorgeschlagen und nach den üblichen anästhesiologischen Vorbereitungen auch problemlos durchgeführt. Über eine kleine Hautinzision oberhalb der rechten Temporalschuppe wurde eine Bohrlochtrepanation angelegt und hierüber eine Drainage in die Abszeßhöhle eingelegt. Insgesamt wurden ca. 25ml einer putriden Flüssigkeit aspiriert und auf verschiedene mikrobiologische Probenbehälter (aerob und anaerob) verteilt. Es wurden eine intravenöse Dreifach-Antibiose (Ceftriaxon, Metronidazol, Vancomycin) und eine antikonvulsive Einstellung mit Carbamazepin begonnen, zusätzlich wurde niedrig- dosiert Dexamethason gegeben. Nach der Operation hatten sich der Vigilanzstatus sowie das Kopfschmerzniveau wesentlich verbessert. Im postoperativen Kontroll-CT zeigten sich die korrekte Lage der Drainage, die gute Entlastung der großen Abszesshöhle sowie die Rückbildung der Raumforderungszeichen.
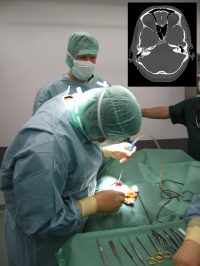
Sekundärtherapie: Im Rahmen der interdisziplinären Fokussuche wurden verschiedene Genesen für die intracerebrale Abszessbildung ausgeschlossen, so dass in Hinblick auf die Anamnese und der durchgeführten Bildgebung das rechte Mittelohr bzw. Mastoid als wahrscheinliche Ursache angesehen wurde. Diesbezüglich war eine operative Sanierung indiziert. Das rechte Mastoid wurde 4 Tage nach der Primäroperation subtotal ausgeräumt (Abb.2) und eine breite Kommunikation zum Antrum tympani geschaffen.
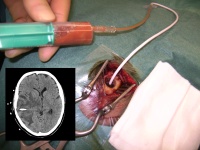
Weiterer Verlauf: Nach beiden Operationen hatte sich die Patientin klinisch sehr gut erholt. Systemische Infektzeichen bildeten sich nicht aus. Krampfanfälle traten nicht auf. Gehör- und Gleichgewichtsfunktion des rechten Innenohres waren postoperativ nicht beeinträchtigt. In einer Kontrollbildgebung wurde die gute Entlastung des ehemals größeren Abszessherdes dokumentiert, leider war keineausreichende Kommunikation zu den weiteren Herden gegeben, die sich trotz einliegender Drainage in der Haupthöhle größenprogredient zeigten. Insofern war die zusätzliche Punktion und Drainage der benachbarten Herde indiziert, auch um nochmals Eitermaterial zu gewinnen (Abb.3), da die eingesandten Proben der vorhergehenden Operationen jeweils kein Keimwachstum erbrachten. Lediglich im Direktpräparat waren Diplokokken erkennbar.
Schluss
Der Hirnabszess ist eine potenziell lebensbedrohliche Erkrankung, deren suffiziente Diagnostik und umgehende richtige Therapie aufwendig aber lebensrettend ist. Zumindest eine CT-Untersuchung (dann am besten Kontrastmittel unterstützt) ist als bildgebendes Diagnostikum eingangs erforderlich. Die Punktion und Aspiration mit Drainageeinlage ist in den allermeisten Fällen primär ausreichend, um die akute Raumforderung zu entlasten und Abszessmaterial für die mikrobiologische Aufarbeitung zu gewinnen (aerobe und anaerobe Kulturen sind erforderlich, Mischinfektionen sind nicht selten). Selbst bei multiplen Abszessherden, die häufig voneinander abgekammert sind, wird zunächst die Punktion der größten Zyste mit nachfolgender hochdosierter intravenöser Antibiose (Dreifach-Kombination aus Cephalosprin, Metronidazol gegen Anaerobier und Staphylokokken- Präparat gegen oxacillin-resistente Stämme) empfohlen. Die Antibiose soll (ggf. nach Resistogramm abgeändert) mindestens über 4-8 Wochen fortgesetzt werden. Der Fokus für den Abszess muß gesucht und wenn möglich ausgeschaltet werden. „Echte“ Abszessrezidive sind unter Leitlinien-Therapie selten – die unzureichende Ableitung von gekammerten Nebenherden dagegen häufiger, hier ist u.U. eine zusätzliche Aspiration nötig. Bei korrektem Vorgehen sind Mortalitätsraten von ca. 10-20% zu erwarten – im Gegensatz zu 40-60% aus der sogenannten Vor-CT-Ära. Zusammenfassendes Fazit: Auch unter den Bedingungen eines Einsatzlazarettes können derart komplexe interdisziplinäre Diagnostikund Behandlungsstrategien mit Erfolg vorgenommen werden. Kurze Kommunikationswege, sehr kollegiales Miteinander, tägliche interdisziplinäre Konferenzen und gemeinsame Visiten machen etwaige infrastrukturelle Nachteile und Ressourcenbegrenzungen im Vergleich zu großen Akutkliniken wett, so dass betroffene Patienten auch darauf zählen können, mit solchen Erkrankungen im deutschen Einsatzlazarett korrekt und erfolgreich behandelt zu werden.
Datum: 10.01.2009
Quelle: Wehrmedizin und Wehrpharmazie 2009/1