6-MONATIGE FACHÄRZTLICHE WEITERBILDUNG IN EINER ZIVILEN AUSBILDUNGSSTÄTTE
Zur Erlangung des Facharztes für Plastische und Ästhetische Chirurgie ist gemäß Weiterbildungsordnung (hier WBO 2004 der Ärztekammer Berlin) eine Ausbildungszeit in einer Ausbildungsstätte, die Schwerbrandverletzte versorgt, gefordert.
Im Wortlaut „zur Mitwirkung bei Eingriffen im Rahmen der Erstversorgung von Verbrennungen und zur Behandlung von Verbrennungsfolgen“. Gefordert sind konkret jeweils 25 Erstversorgungen, Intensivmaßnahmen, Wiederherstellungen des Hautmantels und Eingriffe zur Korrektur von Verbrennungsfolgen.
Das Zentrum für Schwerbrandverletzte des Berufsgenossenschaftlichen Unfallkrankenhauses Berlin-Marzahn (ukb) ist derzeit in Deutschland das größte seiner Art. Es verfügt über eine Intensivstation mit regulär 8 Betten, welche jederzeit auf 12 Betten und im Großschadensfall sogar auf 20 erweitert werden können. Zusätzlich zu der Intensivstation verfügt das Zentrum für Schwerbrandverletzte mit Plastischer Chirurgie über 25 Betten auf peripherer Station.
Die Abteilung besteht aus Chefarzt, leitendem Oberarzt, Oberarzt und 2 Assistenten. Die Zahl der regulären Assistenten wird regelmäßig durch Gastärzte und sogenannte Rotationsärzte, welche nur für die Ausbildung in der Verbrennungsmedizin aus anderen Kliniken abgestellt werden, aufgestockt.
Auf der Intensivstation arbeiten je nach Arbeitsaufwand ein Oberarzt und Assistent der plastisch-chirurgischen Abteilung. Zusätzlich ist ganztägig ein Anästhesist im Schichtsystem vor Ort. Die Intensivstation besteht aus einem Patiententrakt und Personaltrakt. Der Patiententrakt verfügt über 7 Intensivboxen, eine davon in Doppelbelegung, einer Dusche und der Stationskanzel. Zwischen den beiden Trakten befindet sich der Lagerbereich. Im Personaltrakt befindet sich neben Arztzimmern auch die Küche. Integriert im Intensivstationsbereich sind der OP-Saal und der Schockraum. Vor Betreten der Intensivstation ist Bereichskleidung, OPBekleidung, und eine Kopfbedeckung im Sinne einer OP-Haube anzulegen. In dem oben genannten OP-Saal finden alle Operationen der BVZ-Intensivpatienten statt. Die Raumtemperatur wird entsprechend der Verbrennungsfläche des Patienten gewählt und kann bis zu über 30°Celsius betragen.
Ab einer Verbrennungsfläche von 20% Körperoberfläche werden Patienten nach dem Protokoll der Sterilpflege behandelt. Der Kontakt zu dem jeweiligen Patienten darf also nur mit frischer steriler Bekleidung erfolgen. Dieses gilt für die Versorgung in der Box wie auch im OPBereich. Der angestrebte Personalschlüssel des Pflegepersonals liegt aufgrund des deutlich erhöhten Pflegebedarfes bei einer Schwester/Pfleger pro Patient. Die Versorgung eines Patienten läuft wie nachfolgend beschrieben.
Angesichts der Zielstellung des Gesamtkrankenhauses, primär für Notfallpatienten jeder Art gerüstet zu sein, hat das Rettungswesen für die Klinik einen besonders hohen Stellenwert. Der Transporthubschrauber für intensivpflichtige Patienten und der von der Berliner Berufsfeuerwehr betriebene Notarztwagen werden in Wechselschicht durch Ärztinnen und Ärzte der Klinik für Unfallchirurgie und Orthopädie, der Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie und der Klinik für Innere Medizin besetzt. Der Rettungshubschrauber landet auf einem der zwei Landeplätze auf dem Krankenhausdach. Von dort bestehen separate Zugänge zur zentralen Rettungsstelle und zum Zentrum für Schwerbrandverletzte mit Plastischer Chirurgie. Mit dem Notarztwagen wurden im Jahr 2009 mehr als 2.400 Patienten in das ukb transportiert. In der Rettungsstelle wurden im Jahr 2009 über 51.000 Patienten behandelt, jeder zweite stationär behandelte Patient im ukb hat als Notfall den Weg in die Klinik gefunden.
Die Aufnahme Schwerbrandverletzter erfolgt einerseits über die Rettungsstelle des Unfallkrankenhauses im Idealfall mit Vorankündigung durch z.B. den Rettungsdienst. Es besteht allerdings auch die Option der direkten Aufnahme ins BVZ (Brandverletztenzentrum). Dieser Weg wird insbesondere bei Patientenverlegungen aus anderen Kliniken beschritten. In der Rettungsstelle wird der Patient zunächst von einem Unfallchirurgen und danach von einem Arzt des BVZ gesehen. In der Regel legt bereits der Unfallchirurg fest, welche weiteren Untersuchungen zu erfolgen haben, wie zum Beispiel Traumaspirale bei unklarem Unfallhergang. Dieses ist insbesondere wichtig bei thermomechanischen Kombinationsverletzungen. Hat der Patient derart ausgedehnte und tiefe Verbrennungen, dass er intensivmedizinisch versorgt werden muss, so erfolgt die Aufnahme auf die Intensivstation des Brandverletztenzentrums. Patientenaufnahmen werden aus Hygienegründen über die Schockraumdusche, in der ebenfalls die Sterilitätsvorgaben gelten, geleitet. Hier befindet sich eine überdimensionierte Wanne, in die Patienten mittels Hebearmatur auf einer Liege hinein gehoben werden. Die Patienten werden entweder in Analgosedierung oder Narkose versorgt.
Die Narkosemaßnahmen werden von Seiten der Anästhesie vorgenommen. Die chirurgische Versorgung des Patienten erfolgt durch mindestens eine Pflegekraft und einen Arzt. Die Daten des Patienten werden zunächst gemäß Schockraumprotokoll erfasst, und es erfolgt eine Fotodokumentation sowie die Abnahme einer Abstrichserie. Der Patient wird in der Dusche komplett mit Octenisanseife® eingeseift. Haare, insbesondere im Bereich der Verbrennungsflächen, müssen komplett entfernt werden. Bei Gesichts- und Kopfverbrennungen werden die Kopfhaare rasiert. Die Verbrennungsflächen werden sorgfältig gereinigt und mittels Bürsten werden Blasen und Beläge débridiert. Dies dient Reinigungszwecken aber auch der Beurteilung der Verbrennungstiefe. Die Versorgung der Verbrennungen erfolgt dann unter ebenfalls sterilen Kautelen. 2.-gradige Verbrennungen werden in der Regel mit Mepithel®-Silikonfolien und Lavaseptgel® (Wirkstoff: Polihexanid) sowie mehreren Lagen Kompressen, Wattebinden und elastischen Binden versorgt. 3.-gradige Verbrennungen, welche sicher einer Operation zugeführt werden müssen, werden mit Betaisodonasalbe® und Fettgaze, Kompressen, Wattebinden und elastischen Binden versorgt. Escharotomien werden bei Notwendigkeit direkt nach dem Duschvorgang steril vorgenommen.
Nach Versorgung der Wunden wird der Patient in den Patiententrakt verlegt und dort weiter intensivmedizinisch betreut. Im April dieses Jahres begann ich im Rahmen meiner Ausbildung zum Facharzt für Plastische und Ästhetische Chirurgie die zivile Weiterbildung im BVZ des Unfallkrankenhauses Berlin. Am Bundeswehrkrankenhaus Berlin liegt für das Fach die volle vierjährige Weiterbildungsbefugnis (zusätzlich 2 Jahre common trunk) vor, für die Verbrennungsmedizin besteht ein Kooperationsvertrag mit dem Unfallkrankenhaus.
Dieser wurde initiiert, als das einzige Schwerbrandverletztenzentrum der Bundeswehr im Bundeswehrzentralkrankenhaus Koblenz geschlossen wurde. In der Abteilung wurde ich sehr freundlich aufgenommen und gründlich eingearbeitet. Nach 6 Wochen wurde ich erstmalig in den Bereitschaftsdienst der Abteilung aufgenommen. Die Teilnahme am Dienstsystem ist sehr sinnvoll, um zum einen in die Abteilung tatsächlich integriert zu werden, und zum anderen erfolgen die meisten Aufnahmen Schwerbrandverletzter außerhalb der regulären Tagesdienstzeit. Während der 6 Monate hatte ich das Glück, eine Vielzahl von Patienten mit verschiedensten Unfallmechanismen, Verbrennungsmustern und folglich auch Behandlungstherapien zu sehen.
Die Ursachen der Verbrennungen waren vielfältig, vom Übergießen mit Benzin im Rahmen eines Suizidversuchs über Stromverletzungen, thermomechanischen Verletzungen, Verpuffungen zu den fast klassischen Grillanzünderverbrennungen und vielen weiteren. Das Brandverletztenzentrum verfügt über eine Vielzahl an Möglichkeiten der Versorgung. Erstversorgungen und die ersten Débridements erfolgen in der Regel mittels Weckmesser und/oder Humbymesser. Hautersatz kann mit autologen wie auch temporär mit allogenen bzw. alloplastischen Materialien erfolgen. Die Konditionierung zur Erzielung eines transplantierfähigen Wundgrundes erfolgt mit Epigard, V.A.C.®-System oder aber mit Fremdhaut (Leichenhaut). Die Fremdhaut wird in der Hautbank des Unfallkrankenhauses vorgehalten. Durch die Ärzte des BVZ wird im Rahmen von Organspenden Spalthaut entnommen, welche dann in der Hautbank aufbereitet und gelagert wird.
Nach ausreichender Wundkonditionierung wird in vielen Fällen die klassische Hauttransplantation mit Spalthaut vorgenommen, welches ein relativ einfaches und kostengünstiges Verfahren ist. Die Spalthaut kann in MESH-Technik wie auch in MEEK-Technik verwendet werden. Bei größflächigen Verbrennungen ist oftmals die Spalthauttransplantation mittels Technik nach MEEK vorzuziehen, da eine stärkere Oberflächenvergrößerung möglich ist. Bei Verbrennungsflächen von mehr als 60% ist eine Deckung alleine mit körpereigener Spalthaut nicht mehr sinnvoll. Hier ist eine Deckung in Kombination mit Kulturhaut indiziert. Diese wird extern über einen Zeitraum von circa 2-3 Wochen angezüchtet. Diese Zeitspanne kann zur Wundkonditionierung und temporärer Deckung, idealerweise mit Fremdhaut, genutzt werden. Die Fremdhaut ist mit 0,5mm-0,8mm Dicke deutlich dicker als reguläre Spalthaut; sie und verfügt über einen vollständigen dermalen Anteil. Ideal für das Angehen der Kulturhaut ist ein Wundgrund mit dermalem Anteil. Dieses gelingt oft durch Einwachsen der Fremdhaut, welche vor Transplantation der Kulturhaut mittels Weckmesser oberflächlich wieder abgetragen wird. So kann zumindest ein dermaler Anteil der Fremdhaut auch der langfristigen Deckung dienen.
Das BVZ hat außerdem über die Hautbank die Möglichkeit der Herstellung von Keratinozytensuspension zur Verwendung im Rahmen der Sprühtransplantation. Dieses Verfahren wird z.B. bei 2b-gradigen Verbrennungen im Gesicht angewandt. Weiterhin kommen im BVZ die synthetischen Dermisersatzmaterialien Matriderm® und Integra ® zum Einsatz. Matriderm® in Kombination mit Spalthaut ist ideal bei z.B. 3.-gradigen Handverletzungen. Das physikalisch etwas festere Integra® in zweizeitiger Kombination mit Spalthaut kann nach Verbrennungen mit konsekutiver Gliedmaßenamputation zum Erhalt eines später belastbaren Stumpfes verwendet werden.
Ein weiteres häufig verwendetes neues Verfahren bei 2.gradigen Verbrennungen ist Suprathel ® ein Laktid-Co-Polymer welches als alloplastischer Hautersatz transplantiert wird. Es kann nach Débridement mittels Bürste als auch nach Débridement mittels Weckmesser verwendet werden. Insbesondere bei den sehr häufig auftretenden Verbrühungen kleiner Kinder ist Suprathel® ein ideales Präparat welches nach leichtem Bürstendébridement in Kurznarkose oder Analgosedierung aufgebracht und bis zur Wundheilung belassen wird. Dieses Verfahren verbindet eine deutliche Schmerzreduktion mit weitgehend verbandwechselfreiem Heilungsverlauf. Eine nicht-chirurgische Methode ist das enzymatische Débridment mit Iruxol N®. Mit dieser Salbe können 2a-b-gradige Verbrennungen unter Vermeidung von Narkose, Operationstrauma und Blutverlust chemisch débridiert werden.
Für die weitere stationäre Behandlung steht die periphere Station zur Verfügung. Das Krankenhaus verfügt zudem über ein umfassendes Behandlungskonzept für Brandverletzte, in das auch die anderen klinischen Abteilungen wie z.B. Handchirurgie, Augenheilkunde, Urologie und Pulmonologie eingebunden sind. Eine personell qualifiziert besetzte Psychotraumatologie, Physiotherapie und Ergotherapie sind ebenfalls im Haus vorhanden. Die Patienten werden meist über Monate und Jahre in der Poliklinik des Schwerbrandverletztenzentrums mit Plastischer Chirurgie betreut. Oftmals sind erneute stationäre Aufenthalte indiziert zu operativen Korrekturen wie insbesondere Narbenkorrekturen und funktionsverbessernden Lappenplastiken.
Da die Versorgung der Brandverletzten von der Aufnahme über die intensivmedizinische und weitere stationäre Behandlung bis hin zur ambulanten Nachsorge, Rehabilitation und operativen Nachkorrekturen durch das BVZ erfolgt, stellt das Unfallkrankenhaus auch für die in Weiterbildung befindlichen Ärzte eine optimale und umfassende Ausbildung auf höchstem klinischen und akademischen Niveau sicher.
Während dieser 6 monatigen Weiterbildung habe ich eine Vielzahl von Verbrennungsmustern mit all ihren Komplikationen und Behandlungsmethoden gesehen und habe gelernt diese anzuwenden. Erwähnt werden muss, dass die Behandlung von Verbrennungspatienten ein sehr komplexes und schwieriges Fachgebiet ist, welches nicht in 6 Monaten vollständig erlernt werden kann. Aber in 6 Monaten erlernt man ein fundiertes Rüstzeug um Verbrennungsflächen und Tiefen sicher einzuschätzen und die entsprechenden Therapiemaßnahmen einzuleiten und durchzuführen. Die einsatzrelevanten Aspekte der Verbrennungsmedizin für Einsatzchirurgen werden in einer auf die Bedürfnisse des Berliner Bundeswehrkrankenhaus abgestimmten Konzeption zukünftig im Rahmen von bis zu 4 wöchigen Hospitationen am ukb sowie theoretisch im Rahmen der kursorischen einsatzchirurgischen Fortbildungsveranstaltung vermittelt.
Fallbeispiel
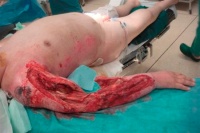
Im Rahmen von Gleisbauarbeiten erlitt ein 30jähriger Patient aus ungeklärter Ursache eine Starkstromverletzung. Bei Eintreffen des Notarztes war der Patient ansprechbar und orientiert, musste aber auf dem Transport intubiert und beatmet werden. Bei Eintreffen zeigten sich 3.-4.-gradige Verbrennungen des rechten Armes mit vermutlicher Stromeintrittsmarke. Eine Beteiligung der Hand bestand nicht. Weitere 2.-3.-gradige Verbrennungen zeigten sich am Rücken und der linken Flanke mit vermutlicher Stromaustrittsmarke ebenfalls am Rücken. Gesamt VKOF betrug 15%. Die Aufnahme erfolgte im intubiert und beatmetem Zustand über die Rettungsstelle. Hier wurde bei unklarem Unfallmechanismus und fraglichem Sturzereignis eine Traumaspirale durchgeführt ohne Anhalt auf intrakranielle, intraabdominelle oder intrathorakale Verletzungen. Tetanusschutz bestand.
Die Aufnahme auf die Intensivstation schloss sich unmittelbar an. Die Erstversorgung erfolgte in der Schockraumdusche. Am rechten Oberarm und Unterarm wurden Faszienspaltungen vorgenommen. Die Pulse der A.radialis und ulnaris waren tastbar. Die Übernahme auf die Intensivstation erfolgte bei orotracheal intubiertem und kontrolliert beatmetem Patienten.
Labor bei Aufnahme
Myoglobin i.S. 25519,0 µg/ml (23,0-72,0)
CK 105,00 µkat/l (< 3,12)
CK-MB 10,21 µkat/l (0,12-0,42)
Troponin T 0,134 ng/ml (< 0,134)
ALAT 17,19 µkat/l (0,16-0,67)
ASAT 38,43 µkat/l (0,25-0,67)
GGT 2,06 µkat/l (0,17-1,19)
Bilirubin i.S. 21,0 µmol/k (<17)
Restliche Werte normwertig
Aufnahmebefund Rücken und rechter Arm nach Débridement in der Schockraumdusche
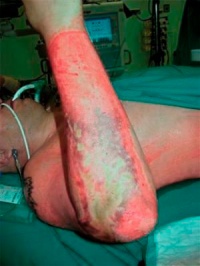
Am Folgetag wurde ein radikales chirurgisches Débridement des rechten Armes vorgenommen. Zusätzlich wurden weitere Faszienspaltungen sowie Muskelnekrosenabtragungen notwendig. Der gesamte Arm wurde mittels VAC versorgt.
Der Rücken wurde zunächst mit Iruxolsalbe® und Betaisodonasalbe ® behandelt. Intensivmedizinisch wurde der Patient weiter beatmet bei V.a. stattgehabte Aspiration. Eine Antibiose wurde eingeleitet. Volumentherapie erfolgte in Anlehnung an die Baxter-Parkland- Formel. Aufgrund der deutlich erhöhten Myoglobinwerte wurde zusätzlich eine forcierte Diurese eingeleitet, so dass ein Nierenersatzverfahren nicht notwendig wurde. Im Verlauf wurde der Rücken tangential mittels Weckmesser und Humbymesser debridiert und mit Epigard gedeckt. Der Rücken konnte im Verlauf unproblematisch mit Spalthaut vom Oberschenkel rechts in MESH-Technik gedeckt werden.
Multiple Muskelnachresektionen am rechten Arm wurden vorgenommen bei weiter erhöhtem Myoglobin. Nach 15 Tagen wurde bei zunehmenden Entzündungswerten und drohender Sepsis bei kernspintomographisch beschriebenen ausgedehnten Muskelnekrosen am Oberarm und Unterarm der Ehaltungsversuch abgebrochen und die Oberarmamputation vorgenommen. Ein VAC-System wurde eingebracht und mehrfach intraoperativ gewechselt. Danach kam es zu einer deutlichen Besserung der Entzündungszeichen und des Gesamtbefindens. Zwischenzeitlich war der Patient offen chirurgisch tracheotomiert worden.
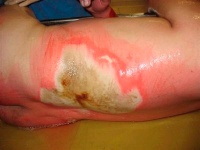
Befund des rechten Armes nach mehrfachem DébridementEinen Monat nach dem Trauma konnte der Sekundärverschluss des Stumpfes vorgenommen werden. Die 2bgradig verbrannten Areale im Bereich des Oberarmes und der Schulter konnten mit Spalthaut gedeckt werden. Zwischenzeitlich erfolgte die Stumpfversorgung. Der Patient konnte einen weiteren Monat später in eine sogenannte Prothesen-Reha im Unfallkrankenhaus verlegt werden. Seiner bisherigen Arbeit als Schweisser wird der Patient sicher nicht mehr nachgehen können. Eine Minderung der Erwerbsfähigkeit in rentenberechtigendem Maße ist zu erwarten. Die langwierige Rehabilitation wird durch das Zentrum für Schwerbrandverletzte koordiniert und überwacht.
Datum: 28.02.2011
Wehrmedizin und Wehrpharmazie 2010/4