Zusammenfassung
Die Bauchlagerung von Patienten ist elementarer Bestandteil der Beatmung von Patienten mit akutem Lungenversagen und hat spätestens vor dem Hintergrund der COVID-19-Pandemie eine besondere Bedeutung gewonnen. Zwar existieren klare Empfehlungen für das Beenden der Lagerungsbehandlung; ein standardisiertes Vorgehen zur Durchführung der Entwöhnung von der Beatmung in Bauchlage gibt es allerdings (noch) nicht.
Am Bundeswehrkrankenhaus Berlin wurde ein Protokoll zum Weaning von Patienten entwickelt, welches in diesem Beitrag kurz vorgestellt wird.
Schlüsselwörter: Beatmung, ARDS, Bauchlage, Weaning, Protokoll
Einleitung
Das akute Lungenversagen (acute respiratory distress syndrome – ARDS) ist ein schweres lebensbedrohliches Krankheitsbild mit einer Mortalität zwischen 30 % und 60 %.
Klassifikation und Epidemiologie des ARDS
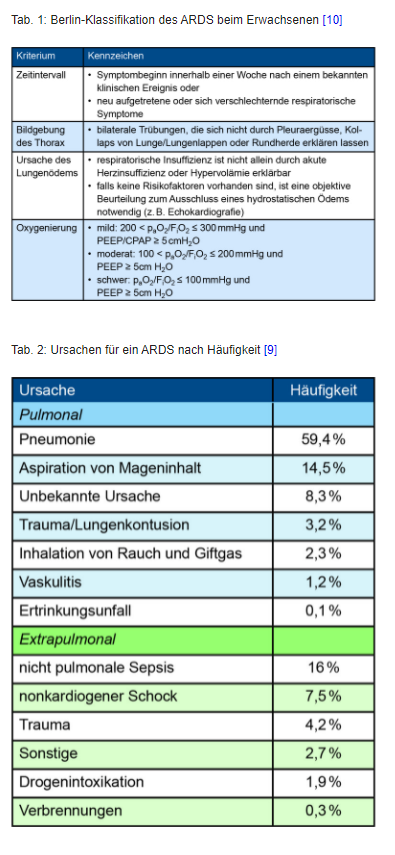
Die größte und noch relativ aktuelle Untersuchung zur Epidemiologie des ARDS ist die LUNG SAFE Studie (Large Observational Study to Understand the Global Impact of Severe Acute Respiratory Failure [9]). Diese wurde nach der aktuellen Berlin-Klassifikation des ARDS (siehe Tabelle 1) in 50 Ländern und 459 Intensivstationen über einen Zeitraum von 4 Wochen durchgeführt. Danach litten 10,4 % aller Patienten auf einer Intensivstation an einem ARDS. Am häufigsten fand sich ein moderates ARDS mit einer Punktprävalenz von 46,6 %, die milde Form machte 30 % der Fälle aus, bei 23,4 % lag ein schweres ARDS vor [6].
Ursachen des ARDS
Das akute Lungenversagen des Erwachsenen ist eine multifaktorielle Erkrankung mit nach wie vor hoher Letalität. Eine der häufigsten Ursachen ist die Pneumonie [6]; die Ursachen sind in absteigender Häufigkeit in Tabelle 2 dargestellt.
Therapie des ARDS
Die Therapie des akuten Lungenversagens beruht im Wesentlichen auf fünf Säulen. Alle Therapieanteile müssen zeitgleich erfüllt werden. Diese umfassen [8]
- Kausale (Sepsis-)Therapie des Grundleidens gemäß Leitlinie,
- Beatmungsbehandlung (protektiv/ultraprotektiv),
- Volumenmanagement (Flüssigkeitsrestriktion nach Kreislaufstabilisierung),
- Lagerungstherapie und
- additive Maßnahmen (Surfactant, NO, Prostaglandine).
Es gibt bislang nur wenige evidenzbasierte allgemein wirksame Behandlungen, die von der Ursache des ARDS unabhängig sind. Diese sind [1] :
- die Verwendung niedriger Atemhubvolumina bei der maschinellen Beatmung, mit 6ml/kg IBW1 als optimalem Wert sowie
- eine längere Periode mit Bauchlagerung.
Im Folgenden wird näher auf die Behandlung in Bauchlage und die Entwöhnung davon eingegangen.
Behandlung von Patienten mit ARDS in Bauchlage
Pathophysiologie und Indikation
Primäres Ziel der Bauchlagerung bei Patienten mit ARDS ist die Verbesserung des Gasaustauschs. Das Lungenparenchym des ARDS-Patienten ist inhomogen: Die dorsalen Lungenanteile sind gut durchblutet, aber teilweise atelektatisch, in den ventralen Lungenanteilen droht Überblähung und konsekutiv Minderperfusion. Die Bauchlagerung reduziert minder- oder nicht-belüftete Areale. Daraus resultiert eine Vergrößerung des am Gasaustausch teilnehmenden Lungenvolumens. Des Weiteren kommt es zu einer homogeneren Atemgasverteilung mit verbessertem Ventilations-Perfusions-Verhältnis mit geringerem alveolärem Shunt [12].
Erstmalig konnte 2013 in der randomisiert kontrollierten PROSEVA (Proning Severe ARDS Patients)-Studie bei Patienten mit schwerem ARDS, d. h. einem Horovitz-Index von <150 mmHg, konsequent fortgeführter protektiver Beatmung und mit einer Mindestdauer der Bauchlage von 16 h eine Verbesserung des 28- und 90-Tage-Überlebens erzielt werden [4]. Die Ergebnisse dieser Studie konnten zahlreich reproduziert werden. Mittlerweile ist die Bauchlagerungs-Behandlung von Patienten mit ARDS eine Standardempfehlung in allen diesbezüglichen Leitlinien [3] [5].
Gemäß der aktuellen S3-Leitlinie „Invasive Beatmung“ gilt als Indikation für die Bauchlage [3]:

Für eine andauernde Besserung der Oxygenierung waren in einer Studie von CHARRON et al. im schweren ARDS ≥ 3 Perioden mit einer Dauer von je 18 h Bauchlagerung notwendig [2].
Kriterien für das Beenden der Bauchlagerungsbehandlung
Die Bauchlagerung sollte bei anhaltender Verbesserung der Oxygenierung in Rückenlage (4 h nach Rücklagerung: paO2/FiO2 ≥ 150 mmHg bei einem PEEP ≤ 10 cmH2O und einer FiO2 ≤ 0,6) oder wenn mehrere Lagerungsversuche erfolglos geblieben sind, beendet werden [3].
In allen zitierten Leitlinien sind klare Empfehlungen zum Beenden der Lagerungsbehandlungen aufgeführt. Wie diese Ziele standardisiert erreicht werden können, ist jedoch bislang noch nicht ausgewiesen.
Kontraindikationen zur Bauchlagerungsbehandlung
Eine Bauchlagerung ist kontraindiziert bei [12]:
- offenem Abdomen,
- Wirbelsäuleninstabilität,
- erhöhtem intrakraniellem Druck,
- bedrohlichen Herzrhythmusstörungen oder
- manifestem Schock.
Weaningprotokoll der Intensivstation K1 des Bundeswehrkrankenhauses Berlin zum Entwöhnen von der Bauchlagerung
„Weaning vom Respirator beginnt mit der Intubation“ [11].
Dieser Leitsatz prägt seit Jahrzehnten intensivmedizinisches Handeln. Im klinischen Alltag wurden diverse Weaningprotokolle implementiert, um das Entwöhnen vom Respirator zu standardisieren und den Behandlungserfolg zu gewährleisten. Auch für unsere Patienten existieren entsprechende Standing Operating Procedures (SOP), die Behandlungsschritte sind im Patientendatenmanagementsystem PDMS hinterlegt [7].
Die Bauchlagerung ist spätestens seit der aktuellen COVID-19-Pandemiesituation elementarer Bestandteil der additiven Beatmungstherapie [5]. Die Entwicklung eines Standards schien somit geboten, um protokollbasiert reproduzierbare Behandlungsschritte zu implementieren.
Aus der klinischen Erfahrung bei der Behandlung von Patienten mit COVID-19- und Non-COVID-19-induziertem ARDS und unter Würdigung der Leitlinienempfehlungen ist im Bundeswehrkrankenhaus (BwKrhs) Berlin folgender Standard im PDMS hinterlegt:
- Patienten mit Indikation zur Bauchlagerung werden auf unserer Intensivstation in einem Zyklus mindestens fünf Lagerungsbehandlungen für je ca. 16 bis 20 Stunden unterzogen.
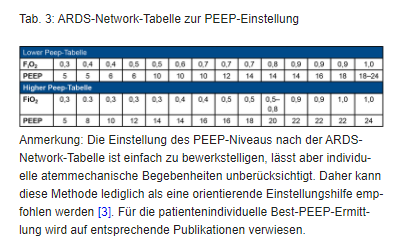
- Ausgehend vom initial ermittelten PEEP (z. B. gemäß Empfehlungen in der ARDS-Networktabelle, Tabelle 3) wird diese während der ersten Bauchlagerung nicht abgesenkt, ggf. erfolgt eine Anpassung zu höheren PEEP-Leveln in Abhängigkeit vom Horovitz-Index.
- Zum Ende der ersten Lagerungstherapie und vor dem Zurückdrehen des Patienten in Rückenlage wird das PEEP-Level um 2 mbar angehoben und der Patient mindestens 4 Stunden auf dem Rücken gelagert.
- Bei der zweiten Bauchlagerung wird das PEEP-Niveau wieder abgesenkt, und zwar um 1 mbar niedriger im Vergleich zur ersten Bauchlagerung. Das PEEP-Niveau wird nun für diese Bauchlagerungsphase beibehalten und vor der nächsten Rückenlage wieder um 2 mbar erhöht.
- Nach Drehen des Patienten in die erneute (dritte) Bauchlage erfolgt wieder eine PEEP-Absenkung, und zwar um 1 mbar niedriger im Vergleich zur zweiten Bauchlagerung.
Dieses Vorgehen wird so lange über die folgenden Behandlungstage wiederholt, bis die Kriterien zum Beenden der Lagerungstherapie erreicht sind.
Ist nach 5 Lagerungsbehandlungen noch keine Stabilisierung erfolgt oder konnte das PEEP-Niveau nicht wie geplant gesenkt werden, wird die Lagerungsbehandlung fortgeführt. Behandlungsbeispiele sind in Tabelle 4 dargestellt.

Wenn ein erster Behandlungszyklus mit z. B. jeweils 5 Behandlungen abgeschlossen ist und die Oxygenierung des Patienten verschlechtert sich nach mehreren Tagen wieder derart, dass eine Lagerungstherapie indiziert ist, erfolgt ein neuer Zyklus mit mindestens 5 Behandlungen.
Kernaussagen
- Bauchlage besitzt ein relevantes Potenzial, das Überleben beim ARDS-Patienten zu verbessern.
- Bauchlage ist bei jedem Patienten mit schwerer Hypoxämie indiziert.
- Eine Lagerungsbehandlung ist für mehrere Tage über je mindestens 16 h durchzuführen.
- Eine lungenprotektive Beatmung mit niedrigen Atemzugsvolumina muss in Bauchlage konsequent fortgeführt werden.
Literatur
1) AINS: Bauchlagerung bei ARDS-Patienten. JC AINS 2018; 07(02): 86. mehr lesen
2) Charron C, Bouferrache K, Caille V et al.: Routine prone positioning in patients with severe ARDS. Intensive Care Med 2011; 37(5): 785–790. mehr lesen
3) Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin: S3-Leitlinie Invasive Beatmung und Einsatz extrakorporaler Verfahren bei akuter respiratorischer Insuffizienz. DGAI 2017; , letzter Aufruf 20. April 2021. mehr lesen
4) Guérin C, Reignier J, Richard J-C et al.: Prone positioning in severe acute respiratory distress syndrome. N Engl J Med 2013; 368(23): 2159–2168. mehr lesen
5) Kluge S, Janssens U, Welte T et al.: Empfehlungen zur intensivmedizinischen Therapie von Patienten mit COVID-19. Med Klin Intensivmed Notfmed 2020; 115(3): 175–177. mehr lesen
6) Lotz C, Lepper PM, Muellenbach RM: Akutes Lungenversagen (ARDS). Intensivmed.up2date 2019; 15(02): 135–154.
7) Markoff S, Sommerer A: SOP Beatmung und Weaning. Berlin: Bundeswehrkrankenhaus Berlin, 2017.
8) Markoff A: SOP Das akute Lungenversagen. Berlin: Bundeswehrkrankenhaus Berlin, 2017.
9) Pham T, Rubenfeld GD: Fifty Years of Research in ARDS. The Epidemiology of Acute Respiratory Distress Syndrome. A 50th Birthday Review. Am J Respir Crit Care Med 2017; 195(7): 860–870. mehr lesen
10) Ranieri VM, Rubenfeld GD, Thompson BT et al.: Acute Respiratory Distress Syndrome: The Berlin Definition. JAMA 2012; 307(23): 2526–2533. mehr lesen
11) Schönhofer B: Weaning vom Respirator beginnt mit der Intubation. Pneumologe 2008; 5(3): 150–162. mehr lesen
12) Vogt TB, Sensen B, Kluge S: Bauchlagerung bei Beatmung – Schritt für Schritt. Pneumologie 2020; 74(2): 112–116. mehr lesen
Wehrmedizinische Monatsschrift 6/2021
Verfasser
Oberfeldarzt Dr. Stefan Markoff
Bundeswehrkrankenhaus Berlin
Klinik X – Anästhesiologie, Intensiv- und Notfallmedizin
Interdisziplinäre Intensivstation
Scharnhorststr. 13, 10115 Berlin
E-Mail: [email protected]