Patientenversorgung bei Vergiftungen mit Nervenkampfstoffen
Aus dem Institut für Pharmakologie und Toxikologie der Bundeswehr (Leiter: Oberstarzt Prof. Dr. H. Thiermann)
T. Wille
Obwohl chemische Kampfstoffe international geächtet sind und sich nahezu alle Staaten der Erde verpflichtet haben, diese Waffen zu vernichten, ist es in der Vergangenheit immer wieder zum Einsatz von Nervenkampfstoffen gekommen. Auch nach der Delaborierung der noch existierenden Bestände, wird durch die Verfügbarkeit von Syntheseanleitungen in der offenen Literatur und durch die verhältnismäßig einfachen organischen Synthesen weiter eine Bedrohung durch diese Substanzgruppe sowohl für das Militär als auch die Zivilgesellschaft ausgehen.
Die Freisetzung von Sarin in der Tokioter U-Bahn vor 25 Jahren mit 12 Todesopfern und 6000 insgesamt Betroffenen unterstreicht die terroristische Bedrohung, die von Nervenkampfstoffen ausgeht. Im Syrienkrieg wurde 2013 der vermutete Einsatz von Sarin durch das Institut für Pharmakologie und Toxikologie der Bundeswehr (InstPharmToxBw) im Auftrag der Organisation für das Verbot chemischer Waffen (OVCW) zweifelsfrei nachgewiesen. Eine neue Dimension bei dem Einsatz von Nervenkampfstoffen wurde 2017 erreicht, als vermutlich VX am Flughafen von Kuala Lumpur als Mordwaffe gegen den Bruder des nordkoreanischen Machthabers, Kim Jong Nam, eingesetzt wurde. Im Jahr darauf wurde in Salisbury in Großbritannien ein Mordanschlag mit dem Nervenkampfstoff Novichok nachgewiesen – ein bis dato wenig bekannter Kampfstoff. Nervenkampfstoffe lassen sich grob in die G- und V-Kampfstoffe unterteilen. Tabun, Sarin, Soman, Cyclosarin und deren Derivate werden den G-Kampfstoffen zugeordnet; VX und seine Modifikationen den V-Kampfstoffen. V-Kampfstoffe sind im Vergleich zu den G-Stoffen in der Umwelt und im Körper stabiler und lassen längere Vergiftungsverläufe erwarten. Die Zeitungsberichte zu den mit Novichok vergifteten Patienten lassen vermuten, dass, wie bei den V-Kampfstoffen, mit einer langen Vergiftungs- und damit Behandlungsdauer zu rechnen ist. Vergiftungen mit Nervenkampfstoffen resultieren in einer Hemmung des lebenswichtigen Enzyms Acetylcholinesterase. Dadurch kann der Botenstoff Acetylcholin nicht mehr abgebaut werden, akkumuliert im synaptischen Spalt und bewirkt die typische cholinerge Krise. [1]
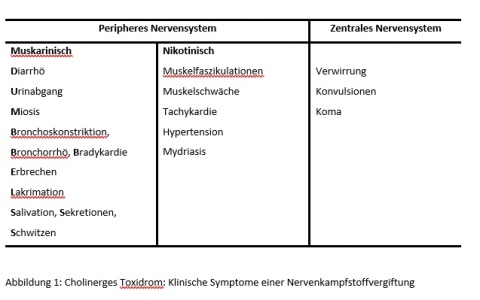
Nach Exposition gegenüber Nervenkampfstoffen und Aufnahme über die (Schleim-) Haut bilden sich die Symptome in Abhängigkeit des Nervenkampfstoffes und des Expositionsweges innerhalb von wenigen Minuten bis zu mehreren Stunden aus. Es kommt zu einer Überstimulation an muskarinergen und nikotinergen Acetylcholinrezeptoren, was zu den muskarinischen Symptomen Diarrhö, Urinabgang, Miosis, Bronchospasmus, Bronchorrhö, Bradykardie, Erbrechen, Lakrimation, Salivation, Sekretion, Schwitzen (DUMBELS) und zu den nikotinischen Symptomen Muskelfaszikulationen, Muskelschwäche, Tachykardie, Hypertension, Mydriasis führt (Abbildung 1). Auf Grund der breiten Verteilung von nikotinergen und muskarinergen Acetylcholinrezeptoren und damit verbunden der Präsenz von Acetylcholinesterase kommt es zum Teil zu gegenläufigen Symptomen, was eine Diagnostik erschweren kann. So lassen bei Auffinden eines Vergiftungsopfers die Symptome erschwerte Atmung, Bewusstlosigkeit und Miosis sowohl die Verdachtsdiagnose Opioid- als auch Nervenkampfstoffvergiftung zu.Dies stellt First Responder und das Personal in der Notaufnahme vor besondere Herausforderungen, da Erfahrungen mit dem speziellen Erscheinungsbild der Nervenkampfstoffvergiftung gering sind. Durch die Kombination von konventionellen Waffen mit Nervenkampfstoffen, kann es zu einer weiteren Verschleierung der Vergiftung kommen. Richtungsweisend können Erfahrungen mit Patienten sein, die sich mit phosphororganischen Pflanzenschutzmitteln vergiftet haben. Der Vergiftungsmechanismus dieser in Westeuropa mittlerweile selten vorkommenden Vergiftung mit z. B. Parathion (E605), Dimethoat oder Pirimiphos ist bei etwas geringerer Toxizität weitgehend identisch mit dem der Nervenkampfstoffe. Daher wird bei diesen Vergiftungsfällen gern auf die Expertise und Diagnostik des InstPharmToxBw zurückgegriffen. Der Vertrieb und Verkauf dieser Pestizide wird trotz des identischen Wirkmechanismus der Nervenkampfstoffe deutlich schwächer überwacht als diese. Der potentielle Einsatz von Pestiziden als Nervenkampfstoff darf daher aus militärtaktischer Sicht nicht außer Acht gelassen werden.
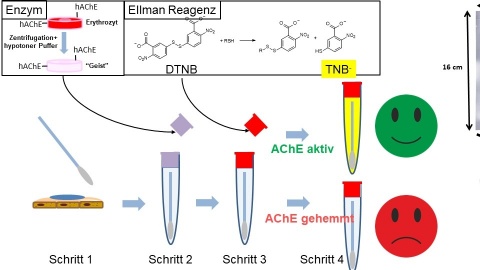
Der entwickelte Detektor ist einfach in der Durchführung und ist so empfindlich, dass er bereits Mengen von Acetylcholinesterasehemmern anzeigt, bei denen noch keine lebensbedrohlichen Schädigungen zu erwarten sind. Die kommerzielle Verfügbarkeit dieses Detektors ist für Herbst 2020 geplant.
Die wichtigste Maßnahme zur Verminderung der Resorption von Nervenkampfstoffen ist die schnelle Dekontamination. Eine ganz wesentliche Rolle spielt dabei das frühzeitige Ablegen von kontaminierter Bekleidung. Entsprechende Ersatzkleidung sollte daher nach Abschluss der Dekontamination vorgehalten werden. Im militärischen Bereich haben sich Dekontaminationsmittel durchgesetzt, die neben einer Bindung chemischer Kampfstoffe, diese auch abbauen (z. B. Reactive Skin Decontamination Lotion). Obwohl in der Literatur diverse Dekontaminationsprotokolle diskutiert werden, gibt es nur wenige gut untersuchte Studien dazu. Im Zweifel gilt das englische Sprichwort „dissolution is the solution for pollution“, um eine möglichst schnelle Verdünnung bzw. Abwaschen des Kampfstoffs im Sinne einer schnellen ersten Dekontamination zu erreichen. Neben der Schutzwirkung für die unmittelbar betroffenen Personen, werden damit auch Ersthelfer und das Personal in der Notaufnahme sowie die Infrastruktur der medizinischen Versorgung vor Kreuzkontaminationen geschützt.
Die Therapie einer Nervenkampfstoffvergiftung ist standardisiert und erfolgt bereits vor genauer Identifikation des eingesetzten Nervenkampfstoffs, da diese meist zeitversetzt in rückwärtigen Laboren, d. h. lange nach Behandlungsbeginn erfolgt. Dies ändert sich auch bei einem möglichen Einsatz von Novichok nicht. Die Standardbehandlung besteht aus Atropin, welches das Acetylcholin an den muskarinischen Rezeptoren verdrängt und so die muskarinischen Symptome abmildert. Zur Behandlung der nikotinischen Symptome und insbesondere der drohenden Atemlähmung durch Muskelschwäche ist Atropin wirkungslos. Hierzu wird vielmehr ein Wirkstoff, in Deutschland Obidoxim, eingesetzt, der gehemmte Acetylcholinesterase wieder reaktivieren soll und so in die funktionsfähige Form zurücküberführt. Diese Möglichkeit der Reaktivierung ist abhängig vom auslösenden Nervenkampfstoff und zusätzlich zeitlich begrenzt. Es sollte daher so früh wie möglich mit der Gabe von Obidoxim begonnen werden. Um dies in Auslandseinsätzen und auch in der Landes- und Bündnisverteidigung in Abwesenheit von medizinischem Personal sicherstellen zu können, wurden in der Bundeswehr Autoinjektoren eingeführt, welche bereits im Rahmen der Selbst- und Kameradenhilfe intramuskulär verabreicht werden (Abbildung 3).
Im ärztlich-klinischen Setting erfolgt dann die weitere Gabe der beiden o.g. Antidote. Die Obidoxim-Dosierung ist dabei ebenfalls standardisiert (750 mg/Tag). Nach einer Bolusgabe von 250 mg, wird zur Aufrechterhaltung eines wirksamen Plasmaspiegels das Obidoxim kontinuierlich intravenös verabreicht (Abbildung 4). Die Atropindosierung erfolgt symptomorientiert und es werden z.T. deutlich höhere Dosen benötigt, als sonst aus der Rettungsmedizin bekannt. Um schnell eine Atropinisierung zu erreichen, werden die eingesetzten Mengen bei Bedarf alle 5 Minuten verdoppelt (2 - 4 - 8 - 16 - 32… mg). Zur Aufrechterhaltung werden Dosen von 0,5 - 1 mg/Stunde eingesetzt. Als weitere Wirkstoffgruppe über Atropin und Obidoxim hinausgehend, werden zusätzlich Benzodiazepine eingesetzt, um die Übererregbarkeit im zentralen Nervensystem, die sich in Krampfanfällen äußert, zu behandeln. Insbesondere bei den persistenten Kampfstoffen der V-Reihe ist mit längeren Vergiftungsverläufen als mit z. B. Sarin oder Tabun zu rechnen und eine Antidotgabe über Tage kann erforderlich sein.
Daten zur Therapieüberwachung können dazu ebenfalls mit mobilen Medizinprodukten gewonnen werden, die im Auftrag und mit dem Know-How des InstPharmToxBw entwickelt wurden (siehe Beitrag „56 Jahre Forschung für den medizinischen C-Schutz: das Institut für Pharmakologie und Toxikologie der Bundeswehr heute“ in dieser Ausgabe). Der bereits erwähnte Acetylcholinesterasereaktivator Obidoxim besitzt ein eingeschränktes Wirkspektrum. Bei Vergiftungen mit z. B. Tabun, Cyclosarin und Soman ist nur mit einem geringen Therapieerfolg zu rechnen. Derzeit ist dann eine optimale Intensivtherapie mit Beatmung die einzige Möglichkeit, das Überleben Vergifteter zu retten. Zur Schließung bestehender Fähigkeitslücken untersucht InstPharmToxBw in mehreren wissenschaftlichen Projekten alternative Therapieansätze, die darauf abzielen, Nervenkampfstoffe bereits in der Blutbahn abzufangen, bevor diese an die neuralen Strukturen im zentralen oder peripheren Nervensystem als Zielgewebe gelangen oder die Funktionsfähigkeit von überstimulierten Rezeptoren regulieren können.
Für die Verfasser:
Oberfeldarzt Priv.-Doz. Dr. Timo Wille
E-Mail: [email protected]
[1] Aus dem Institut für Pharmakologie und Toxikologie der Bundeswehr (Leiter: Oberstarzt Prof. Dr. H. Thiermann)
Datum: 09.11.2020
Wehrmedizin und Wehrpharmazie 3/2020