Einsatz patientenindividueller Instrumente
Aus der Abteilung Orthopädie und Unfallchirurgie (Ltd. Arzt: Oberstarzt A. Gutcke) des Bundeswehrkrankenhauses Westerstede (Chefärztin: Oberstarzt Dr. N. Schilling)
Posttraumatische Arthrosen sind ein häufiges Krankheitsbild. Häufig betroffene Gelenke sind Schulter, Ellenbogen, Sprung- und Kniegelenk. Im Bereich des Kniegelenkes kommt es in 21 % bis 42 % der Fälle nach Fraktur oder Kniebinnenschaden zur Ausbildung einer Arthrose [1]. Die Therapie posttraumatischer Arthrosen ist von der Lokalisation und dem Schweregrad der Arthrose abhängig. Im fortgeschrittenen Stadium insbesondere bei Kniegelenksarthrosen kommt die Implantation einer Endoprothese in Betracht. Das funktionelle Outcome dieser Patienten ist häufig schlechter als das bei Patienten, die eine Kniegelenksendoprothese aufgrund einer Gonarthrose implantiert bekamen [2]. Für die Prothesenoperation ist bei posttraumatisch veränderter Anatomie die Anwendung etablierter intra- oder extramedullärer Ausrichthilfen für die Positionierung der Schneideblöcke mitunter limitiert.
Dem gegenüber können dem Operateur heutzutage individuell maßgefertigte Schnittlehren (PMI) für den künstlichen Kniegelenkersatz zur Verfügung gestellt werden. Dem Patienten wird damit eine präzisere Implantationstechnik offeriert und der erhöhte Kostenaufwand für die Fertigung der Schnittblöcke soll durch kürzere OP-Zeiten und weniger Sterilgutaufbereitung ausgeglichen werden [3]. Der intraoperative Blutverlust wird mit diesen Systemen nicht beeinflusst [4]. Es konnte bereits gezeigt werden, dass die OP-Zeit bei Fachärzten und Assistenzärzten bei vergleichbarem klinischen und radiologischen Outcome reduziert werden konnten [5]. Über den Einsatz dieser Instrumente im Rahmen posttraumatischer Arthrosen ist bisher nicht berichtet worden. Dabei sind die möglichen Vorteile einer biomechanisch genauen Implantation mit Hilfe eines PMI gerade bei posttraumatischen Achs- und Gelenkfehlstellungen zu beachten. In dieser Arbeit berichten wir erstmals über den Einsatz eines PMI im Rahmen einer posttraumatischen Kniegelenksarthrose. Die gewählten Beispiele sollen insbesondere auf die Probleme der Begutachtung und Auswertung posttraumatischer Zustände hinweisen.
Methodik
In dieser retrospektiven Untersuchung wurden Patienten erfasst, denen Knieendoprothesen des Typs Genesis II (Firma Smith&Nephew,
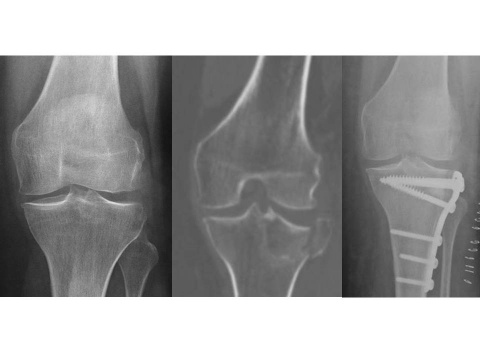
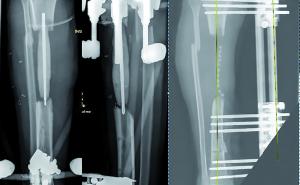
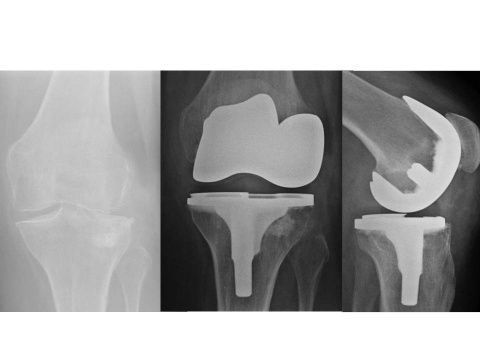
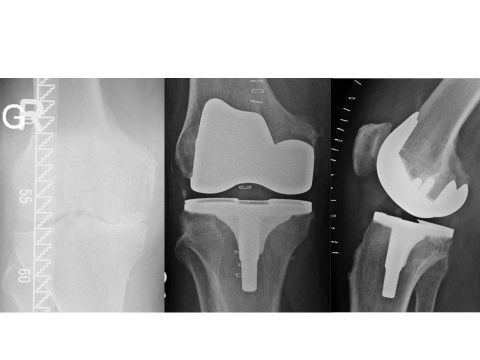
Hamburg, Deutschland) implantiert wurden. Für den Zuschnitt der Femurkondyle und des Tibiaplateaus wurde in der Gruppe mit dem PMI-System das System VisionaireTM (Smith&Nephew, Hamburg, Deutschland) genutzt. Im Zeitraum zwischen Januar 2008 und Dezember 2015 wurden im Hause 15 Patienten mit einer posttraumatischen Kniegelenksarthrose endoprothetisch versorgt. Hiervon waren zwei Patienten prä- und postoperativ auswertbar. Eine 63-jährige Patientin mit posttraumatischer Arthrose nach Tibiakopffraktur (Abb. 1) wurde mittels PMI-System versorgt (Abb. 2). Ein weiterer Patient (72 Jahre alt) wurde mit herkömmlicher Implantation versorgt (Abb. 3). Die Daten der Outcomes wurden mit hauseigenen Daten von 87 Patienten mit herkömmlicher Implantation und 84 Patienten mit PMI-gestützter Implantation verglichen. Das Durchschnittsalter der Patienten lag bei 71 respektive 66 Jahren. Das funktionelle Outcome wurde anhand des Oxford Knee Score und des Bewegungsumfanges beurteilt. Das radiologische Ergebnis wurde über die Veränderung der Knieachse sowie durch Bestimmung des medialen proximalen Tibia- und des distalen lateralen Femurwinkels (MPTA bzw. LDFA) in der Ganzbeinstandaufnahme sowie in der Messung des Slope in der seitlichen Aufnahme des Kniegelenks beurteilt. Es erfolgte die deskriptive Statistik mit Ermittlung von Maximum, Minimum, Mittelwert und Standardabweichung. Die Signifikanzprüfung erfolgte mittels Mann-Whitney-U-Test, wobei ein p-Wert von < 0,05 als signifikant angesehen wurde. Die statistische Auswertung aller Parameter erfolgte mit SPSS (Version 21.0).Ergebnis
Funktionelles Outcome
Bei der Patientin, die bei posttraumatischer Arthrose mittels PMI versorgt wurde konnte lediglich ein Oxford Knee Score (OKS) von sechs
Der herkömmlich versorgte Patient hatte einen OKS von 40 und ein Bewegungsausmaß von 0-0-110 (Extension-Flexion). Im Vergleich zum generellen postoperativen Outcome bei Implantation nach primärer Gonarthrose zeigte sich im Oxford-Knee-Score in beiden Gruppen kein Unterschied (34 Punkte herkömmlich und 33,8 visionaire; p = 0,898) und auch im Bewegungsaußmaß mit 0-7-107 bzw. 0-5-110 (Extension-Flexion; p = 0,863) kein signifikanter Unterschied.
Implantatlage in der Bildgebung
Bei der Patientin mit posttraumatischer Gonarthrose, die mittels PMI versorgt wurde betrug der MPTA 89° und der mLDFA ebenfalls 89°. Der Slope lag bei 3°. Die mechanische Lastachse kreuzte das Tibiaplateau 2 mm medial des Fujisawapunktes. Die vorbestehende Valgusgonarthrose konnte somit gut korrigiert werden. Den radiologischen Verlauf zeigen die Abbildungen 1 und 2.
Der Patient mit herkömmlich versorgter posttraumatischer Gonarthrose hatte postoperativ einen MPTA von 83° sowie einen mLDFA von 98°. Der Slope lag bei 12,4° und die Lastachse kreuzte das Tibiaplateau 7 mm medial des Fujisawapunktes. Den radiologischen Verlauf zeigt Abbildung 3.
In den großen Vergleichsgruppen der PMI-gestützten und herkömmlichen Implantation zeigten sich die folgenden Werte in beiden Gruppen: mMPTA: 89° (p = 0,872) mLDFA 88° (p = 0,818) Slope (3°; p = 0,278). Auch die Lastachse zeigte postoperativ im Vergleich der Verfahren keinen Unterschied (p=0,711).
Diskussion
Im Vergleich von PMI-gestützten und herkömmlichen Implantationsverfahren gibt es im klinischen und radiologischen Outcome bei
Schlussfolgerung
Der wesentliche Vorteil in der Nutzung maßgefertigter Schnittlehren in der Knieendoprothetik zeigt sich insbesondere bei erfahrenen Operateuren in einer signifikanten Verkürzung der OP-Zeit. Eine röntgenologisch korrekte Lage des Implantates ist auch bei posttraumatischer Deformität gut erzielbar. Eine Verbesserung des postoperativen Outcomes konnte gegenüber der herkömmlichen Implantation bislang nicht nachgewiesen werden. Mittels nachfolgender prospektiver randomisierter Studien sollten die Aussagekraft der vorliegenden Daten zur OP-Technik untermauert werden. z
Anschrift für die Verfasser:
Oberstabsarzt Priv.-Doz. Dr. Christoph Schulze
Abteilung XIV
Bundeswehrkrankenhaus Westerstede
Lange Str. 38
26655 Westerstede
E-Mail: [email protected]
Oberstabsarzt Priv.-Doz. Dr. med. habil. Christoph Schulze
geb. 1980
Dienstlicher Werdegang...
- 09/1999: Eintritt in die Bundeswehr als Wehrpflichtiger
- 01/2000: Übernahme SaZ als SanOA
- 10/2000 - 12/2006: Studium der Humanmedizin Universität Rostock
- 01/2007 - 12/2007: Assistenzarzt Abt. Orthopädie und Unfallchirurgie BwK Berlin
- 01/2008 - 06/2008: Chirurgische Intensivstation Charité Campus Virchow-Klinikum
- 07/2008 - 12/2008: Notfallaufnahme Bundeswehrkrankenhaus Berlin
- 01/2009 - 12/2011: Truppenarzt Sanitätsstaffel Bad Sülze
- 01/2012 - 12/2012: Assistenzarzt Sportmedizinisches Institut der Bundeswehr
Derzeitige Verwendung...
- seit 01/2013: Assistenzarzt Abteilung Orthopädie und Unfallchirurgie des BwK Westerstede
Auslandseinsätze...
- 05/06 2010: ISAF SanKp Kdz,
- 05/06 2011: KFOR SanEinsStff,
- 07/08 2015: EUTM Mali 7. Ktgt.
Datum: 30.06.2016
Quelle: Wehrmedizin und Wehrpharmazie 2016/2