Technische Simulationsmodelle in der notfallchirurgischen Ausbildung – eine Alternative zu Live Tissue Training und humanen Präparaten?
Katja Schneider, Gerd Willmund, David A. Back, Asja Maaz, Harm Peters, André Lieber, Thorsten Hauer
K. Schneider
Bundeswehrkrankenhaus Berlin
Einleitung
Im Kontrast zu einer zunehmenden chirurgischen Spezialisierung in den westlichen Gesundheitssystemen setzt die Konfrontation von Chirurgen mit kriegsspezifischen Verletzungsmustern in militärischen und humanitären Auslandseinsätzen ein breites notfallchirurgisches Fähigkeitsspektrum voraus. Niedrige Fallzahlen im Inland limitieren Ausbildungsmöglichkeiten in der klinischen Routine. Die Ausbildung an anästhesierten Großtiermodellen (Live Tissue Training, LTT) und menschlichen Körperspendern (Human Cadavers, HC) ist mit logistischen, didaktischen und ethischen Herausforderungen und Bedenken assoziiert.
In der notfallmedizinischen Ausbildung sind Patientensimulatoren (Mannikins) sowohl präklinisch als auch klinisch bereits seit Jahrzehnten im Einsatz und der Lernerfolg durch Simulationstraining ist sowohl im zivilen wie auch im militärischen Umfeld hinreichend belegt [1 - 3]. Die Weiterentwicklung synthetischer Gewebesimulanzien und anatomiegerechter Organsysteme mit realistischen Blutungseigenschaften könnten diese hochmodernen technischen Simulationsmodelle (Human Patient Simulators, HPS) nun auch für das chirurgische Training von Notfalloperationen, die im klinischen Alltag selten vorkommen, nutzbar machen. Das Ziel der vorliegenden Arbeit bestand darin, die Anforderungen an HPS in der notfallchirurgischen Ausbildung aus Fachexpertensicht zu definieren, die weltweit führenden Simulationsmodelle zu evaluieren und im Rahmen des Einsatzchirurgie-Lehrgangs der Bundeswehr mit den etablierten Trainingsmethoden LTT und HC zu vergleichen.
Methoden
Die Evaluation erfolgte in drei Stufen. Zunächst wurden in einer halbstrukturierten leitfadenorientierten Fokusgruppendiskussion (FGD) mit Instruktoren des Einsatzchirurgie-Lehrgangs und internationalen Experten die Anforderungen an für das chirurgische Fertigkeitstraining ideale HPS definiert. Die Auswertung erfolgte als strukturierte Inhaltsanalyse nach Mayring [4]. Im Anschluss daran evaluierte dieses Expertengremium (n=16) die vier weltweit führenden HPS. Nachfolgend wurden zwei HPS, die in dieser Evaluation als am besten geeignet bewertet wurden, im Rahmen des Einsatzchirurgie-Lehrgangs gemeinsam mit den im Kurs etablierten Simulationsmodalitäten LTT und HC durch die Lehrgangsteilnehmer (n=16) bewertet. Die Evaluation erfolgte anhand von Fragebögen (Likert-Skalen 1 - 5) hinsichtlich
- Durchführbarkeit und Realitätsnähe definierter notfallchirurgischer Manöver,
- anatomischer und haptischer Realitätsnähe,
- subjektiver Kompetenzerwartung (Selbstwirksamkeit) und
- psychischer Beanspruchung der Lehrgangsteilnehmenden durch die jeweilige Trainingsmodalität.
Die Auswertung der Ergebnisse erfolgte als einfaktorielle Varianzanalyse (Signifikanzniveau α = 0,05) und die Bewertung beschränkte sich auf die rein formativen Level 1 (Reaktion der Teilnehmenden) und 2 (Lernerfolg) des etablierten Evaluationsmodells „4 Level der Evaluation“ nach Kirkpatrick [5].
Ergebnisse
ie in der Fokusgruppendiskussion definierten Anforderungen an technische Simulationsmodelle leiten sich aus den Gegebenheiten der Versorgung eines realen Traumapatienten ab. Die Modelle müssen die menschliche Anatomie korrekt darstellen und ein realistisches Blutungsverhalten in Kombination mit physiologischen Reaktionen auf den chirurgischen Eingriff aufweisen. Das notwendige hohe Komplexitätsniveau bei der Durchführung notfallchirurgischer Manöver erfordert somit den Einsatz von „high-fidelity“ Modellen. Zusätzlich müssen auch Kosteneffizienz und Praktikabilität berücksichtigt werden.Die Evaluation der vier HPS ergab eine deutliche Überlegenheit der Simulationsmodelle der Firmen Operative Experience Inc. (OE; North East, MD, USA) und Strategic Operations (SO; San Diego, CA, USA).
Prototypen abdomineller Simulationsmodelle beider Firmen wurden in den Einsatzchirurgie-Lehrgang aufgenommen und neben LTT und HC evaluiert. Im Vergleich zu LTT und HC wurden sowohl die Durchführbarkeit als auch die Realitätsnähe der zuvor definierten Manöver bei beiden HPS durchgehend signifikant schlechter bewertet (p < 0,001). Diesen Ergebnissen liegen Unterschiede in den physikalischen Gewebeeigenschaften der Simulationsmodalitäten zugrunde, die die Haptik sowie die Schnitt- und Nahtqualitäten der Gewebe und Organe beeinflussen. Auch hier zeigte sich eine hochsignifikant bessere Bewertung von LTT und HC (p < 0,001), wobei LTT etwas besser abschnitt als HC.
Tab. 1: Durchführbarkeit und Realitätsnähe notfallchirurgischer Manöver an Körperspender (HC), Tiermodell (LTT) und technischem Simulationsmodell (OE bzw. SO) (ANOVA= Analysis of Variance, Varianzanlyse)
Körperregion | Modalität | Durchführbarkeit | Realitätsnähe | ||
Mittelwert | ANOVA | Mittelwert | ANOVA | ||
Thorax | HC | 4,56 | F(1,30) = 3,573 p = 0,068 | 3,70 | F(1,28) = 24,442 p < 0,001 |
LTT | 4,79 | 4,75 | |||
Abdomen | HC | 4,68 | F(3,60) = 18,474 p < 0,001 | 3,78 | F(3,56) = 43,352 p < 0,001 |
OE | 3,35 | 2,16 | |||
SO | 3,65 | 2,91 | |||
LTT | 4,82 | 4,48 | |||
Gefäße | HC | 4,48 | F(2,45) = 32,439 p < 0,001 | 3,61 | F(2,42) = 53,548 p < 0,001 |
Die subjektive Kompetenzerwartung hinsichtlich der Durchführung definierter notfallchirurgischer Manöver zeigte eine statistisch hochsignifikante Steigerung (p < 0,001) durch die Teilnahme am Einsatzchirurgie-Lehrgang. Die Ausbildung an HPS ergab in der Selbsteinschätzung der Teilnehmenden einen signifikant geringeren subjektiven Erkenntnisgewinn als bei den anderen beiden Modalitäten (p < 0,001). Das subjektive Stresserleben während der Ausbildung unterschied sich nicht signifikant zwischen den Modalitäten (p = 0,251).
Die moralischen Bedenken der Teilnehmenden waren bei der Arbeit mit technischen Simulationsmodellen signifikant geringer als bei der Arbeit mit LTT und HC (p < 0,05).
Diskussion
In dieser Pilotstudie wurden die zuvor definierten Anforderungen von den untersuchten Simulationsmodalitäten in unterschiedlichem Maße erfüllt.
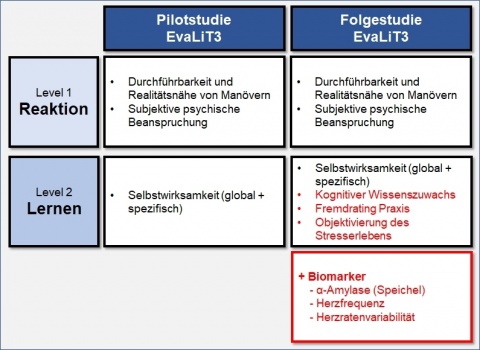
Unterschiede im Stresserleben während der Ausbildung an verschiedenen Simulationsmodalitäten und dessen Auswirkung auf den Lernerfolg müssen in einer Folgeuntersuchung untersucht werden. Hier sollten Biomarker (z. B. α-Amylase im Speichel) und andere objektivierbare Parameter wie Herzfrequenz und Herzfrequenzvariabilität eingeschlossen werden. Gleiches gilt für die Steigerung der Selbstwirksamkeit als positiv prädiktiven Marker für den Lernerfolg. Zur Objektivierung des subjektiven Lernerfolgs sollten unabhängige Fremdrater anhand validierter Scores die Fertigkeitslevel bewerten.
Aus den Limitationen dieser Studie ergibt sich ein erhebliches Optimierungspotenzial für Folgeuntersuchungen:
- Ein Mangel an validierten Scores für die Testung in der Notfallchirurgie und die Dualität dieser Pilotstudie als Ausbildungs- und Forschungsveranstaltung müssen in einer Folgestudie optimiert werden.
- Die relative Homogenität der Probandengruppe könnte durch die Beschränkung auf weiterzubildende Ärztinnen und Ärzte im ersten klinischen Abschnitt verbessert werden.
- In der Literatur sind derzeit hauptsächlich Simulationsmethoden beschrieben und evaluiert, die sich entweder auf grundlegende basischirurgische (z. B. Nahtfertigkeiten), laparoskopische oder lokal begrenzte (z. B. otolaryngologische Fertigkeiten) Techniken oder auf nicht-chirurgischen Notfallmaßnahmen (z. B. Reanimation, endotracheale Intubation) beschränken. Es fehlen Vergleiche von HPS für die notfall-chirurgische Ausbildung.
Die Durchführung weiterer Untersuchungen ist somit unverzichtbar.
Literatur
- Capella J, Smith S, Philp A, et al. Teamwork Training Improves the Clinical Care of Trauma Patients. Journal of Surgical Education 2010;67:439 - 443.
- Steinemann S, Berg B, Skinner A, et al. In Situ, Multidisciplinary, Simulation-Based Teamwork Training Improves Early Trauma Care. Journal of Surgical Education 2011;68:472 - 477.
- Amin MR, Friedmann DR. Simulation-based training in advanced airway skills in an otolaryngology residency program. Laryngoscope 2013;123:629 - 634.
- Mayring P. Qualitative Inhaltsanalyse. Weinheim: Beltz Verlag; 2015.
- Kirkpatrick D.L. KJD. Evaluating Training Programs: The Four Levels. Oakland, CA, USA: Berrett-Koehler; 1994.
Leuntnant (SanOA) Katja Schneider
E-Mail: [email protected]
Datum: 25.01.2019