SCHOCKRAUMMANAGEMENT DES BECKENTRAUMAS
Bei der Mehrzahl der Beckenverletzungen, die im Schockraum versorgt werden müssen, handelt es sich um Verletzungen, bei denen die osteoligamentäre Rekonstruktion im Vordergrund steht. Die Hauptgefahr bei Beckenverletzungen geht vom begleitenden Risiko der Letalität aus. Verschiedenste Faktoren konnten dabei als Risikofaktoren für ein Versterben nach Beckenverletzungen identifiziert werden.
I. Allgemeine Untersuchung der Beckenverletzung im Schockraum
Der generelle Untersuchungsgang für Patienten mit Beckenverletzungen orientiert sich am ATLS-Konzept und beinhaltet: Anamneseerhebung, Inspektion, klinische Untersuchung des Beckens, Sonographie des Abdomens, Beckenübersichtsaufnahme, ggf. erweiterte radiologische Diagnostik mittels Computertomographie des Körperstammes. Die Wertigkeit dieser Parameter wird im folgenden diskutiert.
1. Unfallanamnese
Beckenverletzungen sind in der Mehrzahl der Fälle Ergebnis eines Hochrasanztraumas. Nach Hochrasanztraumata muss in 4-18% der Fälle mit einer Beckenverletzung gerechnet werden, während ein Viertel der Patienten mit Polytrauma eine Beckenverletzung aufweisen.
2. Inspektion
Nach der spätestens im Schockraum durchzuführenden Entkleidung des Patienten ist auf Verletzungen im Beckenbereich zu achten. Inspektorisch umfasst der erste Untersuchungsschritt die Analyse von Weichteilschäden im Sinne lokaler Schürfungen, Kontusionen oder Vorhandensein von Hämatomen sowie das Vorhandensein von Blutaustritten an der Urethra sowie Vagina und Rektum. Daneben können lokale Konturunterschiede, Beinlängenunterschiede und Funktionsausfälle des Hüftgelenkes Hinweise auf eine Beckenverletzung geben. Die Häufigkeit der als typisch dargestellten Befunde wird sicher überschätzt. So liegt die Häufigkeit dieser Befunde unter 1%.
3. Klinische Beckenuntersuchung
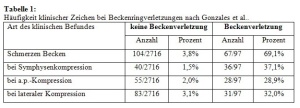
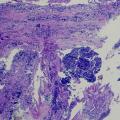
Beim wachen Patienten wird nach subjektiven Schmerzen im Beckenbereich gefragt bzw. palpiert sowie gezielt die Lokalisation dieser Schmerzen evaluiert. Zusätzlich wird eine Stabilitätsuntersuchung durchgeführt. Der periphere Gefäßstatus wird durch Palpation der peripheren und der Leistenpulse evaluiert. Eine „capillary refill”-Zeit von >3s wird als pathologisch gewertet. In Zweifelsfällen erfolgt die periphere Doppler-Sonographie der Fußpulse. Zusätzlich wird grob orientierend die Motorik und Sensibilität der unteren Extremitäten einschließlich des orientierenden Reflexstatus untersucht. Die klinische Stabilitätsbeurteilung des Beckens wird als wichtiger Hinweis auf eine lebensbedrohliche Beckenverletzung gesehen. Sie wird typischerweise als Kompression der Beckenkämme nach außen sowie als laterale Kompression durchgeführt. Bei ansprechbaren Patienten mit einer Glasgow Coma Scale =13 fanden Gonzales et al. eine Diskrepanz zwischen Vorliegen einer Beckenverletzung und klinischen Befunden (Tab. 1). In einer Meta-Analyse fand sich eine Sensitivität und Spezifität von >90%, Frakturen wurden bei eingeschränktem Wachheitszustand häufiger übersehen. Pehle et al. führten die bisher einzige Untersuchung bei schwerverletzten Patienten durch, von denen die Mehrzahl einer anamnestischen Erhebung nicht zugänglich waren. Es wurde dabei nur zwischen stabilem und klinisch instabilem Becken unterschieden. Patienten mit klinischer Beckeninstabilität waren schwerer verletzt, hatten einen erniedrigten systolischen Blutdruck (RRsyst) und einem niedrigeren Hämoglobinwert (Hb) bei Aufnahme, während keine Unterschiede für das Durchschnittsalter und GCS bei Aufnahme gefunden wurden. Auch war die Letalität mit 37,3% gegenüber 14,4% signifikant erhöht. Die digital rektale Untersuchung ist zwar zwingend im ATLS-Konzept gefordert, ihr prädiktiver Wert ist jedoch noch nicht abschließend beurteilbar. Verschiedene Untersuchungen zeigten nur eine schlechte Sensitivität und einen schlechten positiv prädiktiven Wert. Die lokale Weichteilverletzung im Beckenbereich ist von prognostischer Bedeutung. Insbesondere die Decollement-Verletzung kann trotz geschlossener Weichteile zu Infektionen führen und behindert die operative Stabilisierung von Beckenringfrakturen. Um während dieser Maßnahmen eine Hypothermie zu vermeiden sollte in dieser diagnostischen Phase ein konnektives Wärmesystem verwendet werden.
4. Sonographie
Die Wertigkeit der sonographischen Untersuchung des Beckens und des Bauchraumes ist noch nicht abschließend bewertet. Ruchholtz et al. fanden, dass das Vorliegen freier Flüssigkeit im Rahmen der abdominellen Sonographie auf abdominelle Verletzungen mit einer Sensitivität von 75% und einem positiv prädiktiven Wert von 9% hinwies. Friese et al. zeigten, dass durch eine negative sonographische Untersuchung eine beckenbedingte Blutung nicht verlässlich auszuschließen war. Trotzdem sollte bei jedem Patienten mit Verdacht einer intraabdominellen Verletzung unverzüglich eine Sonographie des Abdomens durchgeführt werden und bei Nachweis freier Flüssigkeit unverzüglich eine chirurgische Blutstillung vorgenommen werden.
5. Beckenübersicht
Als Standardröntgendiagnostik ist die Beckenübersichtsaufnahme bei allen Schockraumpatienten durchzuführen. Primär korrekte Diagnosen können in bis zu 95% der Patienten erwartet werden. Verschiedene Arbeitsgruppen haben versucht anhand der Frakturmorphologie das Risiko pelviner Begleitverletzungen und die zu erwartende Letalität abzuschätzen. Anhand großer Patientenkollektive konnte eine Zunahme der Letalität mit zunehmender Beckenringinstabilität gezeigt werden. Eastridge et al. fanden für hypotensive Patienten mit instabiler Beckenverletzung eine höhere Verletzungsschwere (ISS), vermehrt schwere Abdominaltraumata, häufiger einen Base Exzess = -6mmol/l (BE), einen erhöhtem Transfusionsbedarf/24h (EK) sowie eine erhöhte Letalität. Smith et al. zeigten für verstorbene Patienten mit hämodynamischer Instabilität, dass das Patientenalter signifikant erhöht, die GCS erniedrigt, der ISS deutlich höher und der 24-Stunden-EK-Bedarf erhöht war, während kein Unterschied für Geschlecht, Unfallmechanismus und Frakturklassifikation gefunden wurde. Blackmore et al. identifizierten als prognostische Faktoren für eine arterielle Blutung einen dislozierten Obturatorring, eine dislozierte Symphysensprengung, einen Hämatokrit =30% (Hkt) und eine Herzfrequenz (HF) =130/min. In Abhängigkeit von der Anzahl dieser Begleitpathologien wurde eine Risikoanalyse durchgeführt (Tab. 2). Magnussen et al. fanden bei instabiler Beckenringverletzung einen signifikant EK-Bedarf/24h (44% vs. 8,5%), v.a. bei AP III Verletzungen (Typ C-Verletzung mit ISG-Sprengung. Die übrigen Frakturgruppen benötigten nur zwischen 2-4 EK/24 Stunden.
Weiterhin wurde durch verschiedene Arbeitsgruppen versucht die Wahrscheinlichkeit begleitender pelviner Organläsionen mit der Lokalisation von Frakturen und Instabilitäten im Beckenbereich zu korrelieren. Blasenrupturen liegen häufig im Rahmen von Außenrotationsverletzungen mit Sprengung der Symphyse vor. Rektumverletzungen waren ebenfalls signifikant mit Sprengungen der Symphyse assoziiert, wobei der positive prädiktive Wert nur bei 9% lag. Bei Vorliegen einer Urethraverletzung fanden sich häufig eine Symphysensprengung und eine begleitende Fraktur der Schambeinäste.
6. Erweiterte radiologische Diagnostik mittels CT
Die Computertomographie (CT) stellt das Standardverfahren zur Detaildiagnostik von Beckenringfrakturen dar. Ihr Wert liegt v.a. in der detaillierteren Analyse des dorsalen Beckenringes und ist nur beim kreislaufstabilen Patienten zur exakteren Operationsplanung indiziert, da es sonst zu einer Verzögerung Blutungskontrollmaßnahmen kommen kann. Bei stabilen Kreislauf-Verhältnissen werden multiplanare Reformationen errechnet, die das wahre Ausmaß der Frakturdislokation zeigen. Die CT wird als sog. „Trauma-Scan” durchgeführt, bestehend aus einem CT des Schädels mit Halswirbelsäule sowie einem thorako-abdominellen CT nach Kontrastmittelgabe. Blasenverletzungen können so auch sicher klassifiziert werden kann. Klassische Urethraläsionen (unterhalb des Blasenhalses) werden nicht mittels CT, sondern konventionell mittels retrogradem Urethrogramm diagnostiziert. Indikationen zur retrograden Urethrographie sind: Blutaustritt aus der Urethra, Hämaturie, Anurie, perineales Hämatom, rektale oder vaginale Blutung, hypermobile Prostata bei der rektalen Untersuchung, extra-/perivesikale, retroperitoneale Flüssigkeit, dislozierte Schambeinastfragmente in das kleine Becken. Typische CT-Zeichen einer pelvinen Blutung sind der sog. „CT-Blush“ (aktiver Kontrastmittelaustritt als Hinweis auf eine arterielle Blutung) sowie pelvine Blutvolumina >500ml mit hämodynamischer Instabilität trotz Beckenringstabilisierung.
Zusammenfassung I
Wesentliche Parameter der klinischen und radiologischen Untersuchung des Beckens sind die tastbare Beckeninstabilität sowie die auf der Beckenübersichtsaufnahme radiologisch nachgewiesene Instabilität des Beckenringes zur Abschätzung eines möglichen Blutverlustes bzw. EK-Bedarf. Eine CT des Beckens ist nur bei hämodynamisch stabilem Patienten durchzuführen.
II. Wichtige primäre Zusatzparameter bei Beckenverletzungen
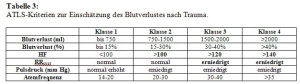
Wichtiges primäres Managementziel ist die Einschätzung des begleitenden Blutverlustes und damit des möglichen EK-Bedarfs. Die Einschätzung erfolgt im wesentlichen anhand der Parameter RRsyst, HF, primärer BE, primärer Laktatwert, Verlaufswerte dieser Parameter, Hb bei Aufnahme bzw. Hkt. Um den Schockzustand und damit die Gefahr des Verblutens einschätzen zu können hat es sich bewährt den Blut- bzw. Flüssigkeitsverlust anhand der ATLS-Kriterien zu evaluieren (Tab. 3). Ein schweres Schock-Geschehen liegt bei Hypotension vor (mindestens Klasse III Blutverlust). Die Tachykardie kann als Parameter für eine beginnende Dekompensation herangezogen werden.
Systolischer Blutdruck und Herzfrequenz
Eine Hypotension beim stumpfen Trauma wird in der Regel als RRsyst von =90mmHg definiert, obwohl keine klare Evidenz für diesen Grenzwert besteht. Der Zusammenhang zwischen der dadurch bedingten Hypoperfusion des Gewebes bzw. der Organe und einem schlechten Outcome ist für Traumapatienten bekannt. Eastridge et al. analysierten Traumapatienten ohne schweres SHT mit einem BE > -5 mmol/l und konnten nachweisen, dass bei einem RRsyst von 110 mmHg bereits eine Hypoperfusion des Gewebes (ausgedrückt durch einen BE < -5 mmol/l) bestehen kann. Die HF wir ebenfalls als Schock-Parameter herangezogen. Es ist dabei nicht bekannt welcher Wert als pathologisch angesehen werden kann. Unterschiedliche Definitionen (80-100/min und =130/min) werden in der Literatur angegeben. Als alleinige Parameter scheinen die HF und der RRsyst daher keinen sicheren prädiktiven Wert für das Ausmaß des Schockgeschehens zu haben. Erst ein positiver Schock-Index > 1 scheint eine gewisse Beurteilung zuzulassen: das assoziierte Beckentrauma konnte als Risikofaktor für einen pathologischen Schock-Indexes identifiziert werden. Zielwerte für den RRsyst werden mit 80-100 mmHg angegeben.
Hb/Hkt
Die unverzügliche Analyse des primären Hb und des Hämatokritwertes kann anhand kapillärer venöser bzw. arterieller Blutabnahme mittels Hämoglobinometrie erfolgen. Eigene Untersuchungen konnten einen Hb bei Aufnahme von < 8 g/dl als Risikofaktor für ein ausgeprägtes Schockgeschehen bei Patienten mit Beckentrauma identifizieren. Für komplexe Beckenverletzungen konnte ein Grenzwert von 7 g/dl gefunden werden. Der Hkt-Wert wird als alleiniger Parameter nicht empfohlen, da auch ein normaler Wert bei Aufnahme ein signifikantes Trauma nicht ausschließen kann.
BE/Laktat
BE und Laktatwert bei Aufnahme werden als wichtiger Parameter zur Beurteilung des traumatischen Blutverlustes, der Verletzungsschwere und des Schock-Monitorings angesehen. Dem Laktat kommt wie dem BE Bedeutung in der Beurteilung des „verdeckten“ Schocks zu. Der primär erhöhte Laktatwert weist auf ein schweres Trauma hin. Erhöhte Laktatwerte über 24 Stunden nach Aufnahme weisen auf eine nicht ausreichende Gewebeperfusion hin und sind mit einer erhöhten Mortalität assoziiert. Martin et al. zeigten, dass erhöhte Laktat-Werte mit erhöhter Mortalität und verlängerter Liegezeit, unabhängig vom BE, assoziiert sind, während ein erhöhter BE allein bei normalem Laktat keine prognostische Aussage zuließ. Die Wertigkeit des primären BE wurde ausführlich von Rixen et al. nachgewiesen. Als prognostischer Grenzwert wurde ein BE von -6mmol/l identifiziert. Nach univariater Analyse konnte die Sterbewahrscheinlichkeit anhand des BE berechnet werde:
Sterbewahrscheinlichkeit (%) = 100/1 + e(1,88+01,3*BE)
Insbesondere die Kombination mit der primären GCS, dem Quickwert, Patientenalter und Injury Severity Score (ISS) führte im Rahmen der multivariaten Analyse zur noch genaueren Berechnung der Sterbewahrscheinlichkeit:
Sterbewahrscheinlichkeit (%) = 100/1 + e (0,1551-0,0438*Alter+0,2067*GCS-0,0252*ISS+0,084*BE+0,0359*Quick)
Dabei trägt die Verletzungsschwere (ISS) nur mit 0,4% zur Sterbewahrscheinlichkeit bei. Da die Verletzungsschwere mittels ISS nicht sofort bei Klinik-Aufnahme ermittelt werden kann, bietet diese Formel alters- und physiologie-abhängig eine gute Prognose-Einschätzbarkeit.
Zusammenfassung II
Bestimmten Parametern kommt in der Frühbeurteilung des Schockzustandes und damit des Risikos pelviner Blutungskomplikationen wesentliche Bedeutung zu. Die Parameter HF, RRsyst (Schock-Index) sowie Laborparameter, die innerhalb 1 Minute nach Blutabnahme erhaltbar sind, wie Hb, Hkt, BE und Laktat, sollten in Enscheidungs-Algorithmen integriert werden
Im Rahmen des in den letzten Jahren für polytraumatisierte Patienten entwickelten „Damage Control“-Konzeptes steht die Vermeidung der sog. „lethal triad“ (Azidose, Koagulopathie und Hypothermie ) im Vordergrund. Die o.g. Parameter evaluieren die Gewebeazidose. Die Beurteilung der Koagulopathie kann durch Analyse der Thrombozyten oder des Quickwertes erfolgen. Es wird empfohlen Fresh Frozen Plasma (FFP) zur Stabilisierung des Quick-Wertes frühzeitig zu transfundieren. Die Thrombozyten sollen immer >50000 liegen, v.a. bei SHT und schwerem Polytrauma soll frühzeitig Thrombozytenkonzentrate (Ziel: Wert >100.000) gegeben werden. Eine Hypothermie, definiert als Körperkerntemperatur < 35°C, ist aufgrund des damit verbundenen Einflusses auf die Gerinnungskaskade so schnell wie möglich zu optimieren. Sie verstärkt das Blutungsrisiko und bedingt einen Letalitätsanstieg.
Zusammenfassung III
Parameter zur Beurteilung des Gerinnungsstatus als auch die primärer Körperkerntemperatur sind zur prognostischen Abschätzung des Traumas wichtig.
III. Score-Systeme
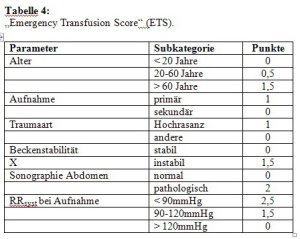
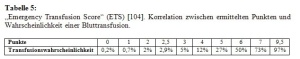
Verschiedene anatomische und anatomisch-physiologische Scores wurden zur Einschätzung der Verletzungsschwere und Prognose des Patienten eingeführt. Eine gute Literaturübersicht bietet die Bewertung von Kulla et al.. Am bekanntesten sind der Injury Severity Score (ISS), der Hannover Polytrauma-Score (PTS), der Trauma-Score nach Champion als „Revised Trauma Score“ (RTS) sowie die TRISS-Methode zur Beurteilung der Überlebenswahrscheinlichkeit. Sowohl ISS als auch PTS sind primär anatomische Scores, die anhand der Verletzungslokalisationen eine Wert ermitteln. Wesentlicher Nachteil ist, dass die genauen Diagnosen bekannt sein müssen, um den Score-Wert zu berechnen. Damit sind diese Scores für die Bewertung des Patienten während der Schockraumphase noch ungeeignet. Gleiche Schwächen weist die TRISS-Methode auf. Zur Abschätzung der Blutungskomplikation mit entsprechendem EK-Bedarf haben Ruchholtz et al. den Schockraum-Transfusions-Score („Emergency Transfusion Score“, ETS) entwickelt, der mittlerweile auch an einem prospektiven Kollektiv überprüft wurde. Er orientiert sich an Parametern, die innerhalb von 5 Minuten nach Aufnahme zu erfassen sind: Patientenalter, Aufnahmeart, Unfallmechanismus, RRsyst, Sonographie Abdomen und klinische Beckenstabilität. Auf Basis einer logistischen Regressionsanalyse wird v.a. aufgrund eines sehr hohen negativ prädiktiven Wertes die Anzahl unnötiger Transfusionen deutlich reduziert (Tab. 4 und 5).
IV. Maßnahmen zur pelvinen Blutstillung im Schockraum
Verschiedene Maßnahmen zur pelvinen Blutungskontrolle sind in der Literatur ausgiebig diskutiert worden. Für den Schockraum wurden als Maßnahmen diskutiert: Eigentamponade, Schockhose (MAST), Beckengürtel/Tuchumschlingung, Fixateur externe, Beckenzwinge.
Eigentamponade
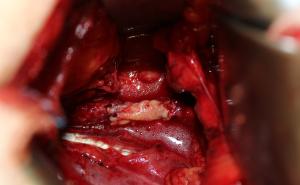
Bei stabiler Hämodynamik kann die retroperitoneale Eigentamponade abgewartet werden. Bei den translatorisch instabilen Typ C-Verletzungen kommt es häufig zu einer Zerreißung aller retroperitonealen Kompartimente (Glutaeus medius-, minimus-, maximus-, Iliopsoas-Kompartment), was zum sog. „chimney-effect” führt. Das retroperitoneale Hämatom breitet sich entlang des Iliopsoas und der glutealen Muskeln nach proximal und distal aus mit dem Risiko der Entwicklung eines abdominellen oder glutealen Kompartmentsyndroms. In diesen Fällen wird eine druckbedingte Tamponade klinisch nicht beobachtet. Grimm et al. konnten zeigen, dass bis zu 40 Liter Flüssigkeit benötigt werden, um eine retroperitoneale Tamponade zu induzieren. Vor diesem Hintergrund hat die Eigentamponade bei mechanisch instabilen Beckenringverletzungen keine Bedeutung.
Schockhosen (“Military Anti-Shock Trousers” (MAST))
Obwohl die MAST zu einer direkten Beckenkompression mit Verringerung des pelvinen Volumens führen und eine Stabilisierung der Kreislauffunktion bewirken können, kommen sie aufgrund wesentlicher Nachteile (reduzierter Zugang zum Patienten, druck-induzierte Kompartmentsyndrome) in Deutschland kaum zur Anwendung.
Beckengürtel/Tuchumschlingung
In den letzten Jahren kamen verschiedene Beckengürtel bzw. Techniken der Tuchumschlingung im Beckenbereich zur Anwendung. Aufgrund gesicherter biomechanischer und klinischer Ergebnisse ist dieses Stabilisierungskonzept zunehmend in die Algorithmen der Primärbehandlung des Beckentraumas integriert worden.
Fixateur externe
Die Beckenringstabilisierung mittels Fixateur externe zur mechanischen Ruhigstellung und Prävention pelviner Blutungen etabliert. Die Blutungskontrolle erfolgt durch die Frakturretention/-reposition. Deutlich geringer ist wird dieser Effekt bei Typ C- und „open book“-Verletzungen gesehen.
Beckenzwinge
Die Beckenzwinge hat biomechanisch den Vorteil der direkten Kompression auf den hinteren Beckenring. Sie stellt damit die Grundlage der pelvinen Tamponade dar. Dieser Effekt konnte klinisch bestätigt werden. Die theoretischen Nachteile der Überkompression von Frakturen und Knochenperforation stehen bei den lebensbedrohlicher Beckenverletzungen im Hintergrund.
Zusammenfassung IV
Der mechanische Beckenstabilisierung mittels Tuchumschlingung, Fixateur externe oder Beckenzwinge kommt entscheidende Bedeutung zur mechanischen und hämodynamischen Stabilisierung im Schockraum zu.
IV. Schockraum-Algorithmus in Abhängigkeit vom klinischen Status
Als wesentliche Parameter der primären Evaluation des Traumapatienten mit Beckenverletzung wurden folgende in der Frühphase nach stationärer Aufnahme erhaltbare prognostische Parameter identifiziert: Ø klinische Beckeninstabilität Ø radiologische Beckeninstabilität (Beckenübersichtsaufnahme) Ø EK-Bedarf s Ø HF/RRsyst bei Aufnahme (Schock-Index) Ø Hb bei Aufnahme Ø BE bei Aufnahme Ø Laktat bei Aufnahme Ø Vorliegen einer Hypothermie
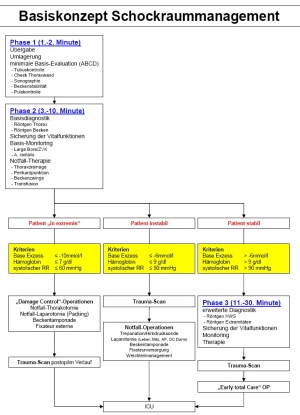
Das Konzept der mechanischen Notfallstabilisierung des Beckens muss Bestandteil des primären Schockraum-Algorithmus sein. Vor diesem Hintergrund hat sich im eigenen Vorgehen ein, anhand des klinischen Zustandes des Patienten, differenziertes Schockraummanagement etabliert. Es werden klinisch stabile, klinisch instabile und Patienten „in extremis“ unterschieden. Anhand der innerhalb von 30 Minuten nach stationärer Aufnahme verfügbaren Parameter wird das Management vorgegeben (Abb. 1).
1. Patienten mit stabiler Hämodynamik
Bei der Mehrzahl der Patienten mit Beckenverletzungen handelt es sich um Patienten mit stabiler Kreislauffunktion. Diese können ohne Zeitdruck adäquat untersucht und diagnostiziert werden. Die Hämodynamik dieser Patienten ist typischerweise stabil mit einem RRsyst >100mmHg, einem BE > -2mmol/l, einem nur minimalen EK-Bedarf innerhalb der ersten 30 Minuten nach Aufnahme von maximal einem EK. Der primäre Hb liegt > 8g/dl. Die Körperkerntemperatur liegt > 35°C, die Thrombozyten sind > 100.000. In diesen Fällen kann nach einem allgemeinen Polytrauma-Algorithmus verfahren werden. Nach primärer ATLS-Diagnostik erfolgt im Anschluss der „Trauma-Scan“. Von Seiten der Beckenringverletzung steht die osteoligamentäre Rekonstruktion im Vordergrund. Das Management des Patienten kann anhand der Richtlinien des „Early-Total-Care“-Konzeptes erfolgen.
2. Patienten mit instabiler Hämodynamik
Bei etwa 10% der Patienten mit Beckenverletzungen liegt ein Komplextrauma des Beckens mit peripelvinen Zusatzverletzungen und dem Risiko der Kreislaufinsuffizienz vor. Hier muss vom Standardvorgehen des Polytrauma-Algorithmus abgewichen werden. Der Unfallmechanismus ist immer ein Hochrasanztrauma, Überrollmechanismen und sog. „Crush“-Verletzungen sind häufig. Es liegen Typ B- und C-Verletzungen vor. Die Hämodynamik dieser Patienten ist instabil mit einem RRsyst zwischen 80 und 100mmHg, einem BE zwischen -2 und -6mmol/l, einem EK-Bedarf innerhalb der ersten 30 Minuten nach Aufnahme von 1-3 EK. Der primäre Hb liegt bei 7-8g/dl. Für diese Patientengruppe steht die Notfalldiagnostik und Notfalltherapie anhand des ATLS-Protokolls (ABCD) im Vordergrund. Zweitaufwendige Extremitätendiagnostik ist zunächst zu unterlassen. Es wird unverzüglich die CT-Diagnostik durchgeführt. Therapeutisch wird eine „Damage Control“-Therapie eingeleitet. Für die Beckenverletzung beinhaltet dies die Anlage eines ventralen Fixateur externe und/oder der Beckenzwinge. Zur Blutstillung kommen sowohl die pelvine selektive Angiographie mit Embolisation als auch die Beckentamponade zur Anwendung.
3. Patienten „in extremis“
Etwa 1-2% aller Patienten mit Beckenringverletzungen gehören in die Gruppe der Patienten „in extremis“. Die erlittenen Beckenringverletzungen gehören in der Regel zum Typ C, seltener auch zum Typ B. Die hämodynamische Situation des Patienten ist instabil mit einem RRsyst <80mmHg, einem BE < -6mmol/l, einem EK-Bedarf innerhalb der ersten 30 Minuten nach Aufnahme von >3 EK. Der primäre Hb liegt bei <7g/dl. Die Patienten sind hypoton und tachykard. Der Schock-Index liegt deutlich über 1. Diese Patienten erhalten nur die radiologische Basis-Diagnostik (Thorax a.p., Becken a.p.). Auf ein CT wird aufgrund des dazu nötigen Zeitbedarfs verzichtet. Es erfolgt die unmittelbare Therapie aller lebensbedrohlichen Verletzungen („Damage Control Surgery“). Für das Becken bedeutet dies die Anlage der Beckenzwinge, mindestens jedoch eines Fixateur externe sowie die pelvine Blutstillung mittels Beckentamponade. Eine Angiographie kommt in dieser Situation nicht in Frage.
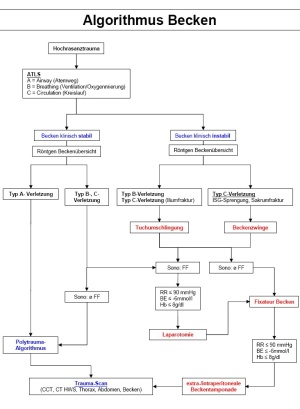
V. Allgemeiner Schockraum-Algorithmus Beckentrauma
Nur wenige Algorithmen haben pathopyhsiologische Parameter in den Algorithmus von Beckenringverletzungen integriert. John et al. integrierten den Laktatwert ohne auf eine Differenzierung für die drei gewählten Patientengruppen einzugehen. Der eigene Algorithmus versucht verschiedene Parameter in einen Algorithmus zur Versorgung von Beckenringverletzungen zu integrieren (Abb. 2).
Datum: 13.12.2009
Quelle: Wehrmedizin und Wehrpharmazie 2009/4