Faktoren der Hitzebelastung: Möglichkeiten der Prävention im Rahmen eines Hitzemanagements
Karl Jochen Glitz¹, Claus Piekarski², Dieter Leyk¹, ³
¹ Institut für Präventivmedizin der Bundeswehr
² Institut und Poliklinik für Arbeitsmedizin, Umweltmedizin und Präventionsforschung der Universität zu Köln
³ Forschungsgruppe Leistungsepidemiologie an der Deutschen Sporthochschule Köln
Energieumsatz und Wärmehaushalt des Menschen

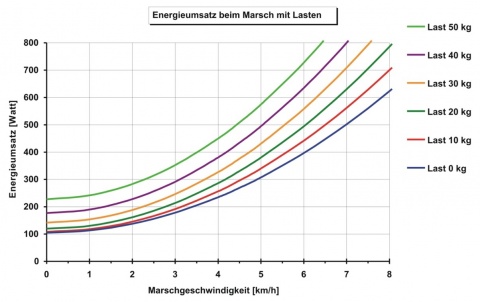
Vorhersagemodelle erlauben eine Abschätzung für die militärische Anwendung [8, 10]: Während eines Leistungsmarschs auf ebener Straße (6 km/h, ca. 20 kg Last inklusive Gepäck) muss ein männlicher Soldat (70 kg) über 400 W Wärme an die Umgebung abgeben (Wirkungsgrad: <20 %). Bei einem uneingeschränkten Wärmeaustausch kann der Organismus seine Wärmebilanz ausgleichen und diese Hitzebelastung kompensieren.
Militärische Funktionsbekleidung erschwert allerdings die Wärmeabgabe. Ihre komplexen Schutzeigenschaften führen häufig zu einer drastischen Erhöhung der Isolationswirkung, so dass bereits bei moderaten Klimabedingungen eine nicht kompensierbare Hitzebelastung drohen kann. Bei warmem oder heißem Klima kann die Entwärmung sogar völlig unmöglich werden und der Wärmeinhalt des Organismus durch den zusätz-lichen Energieeintrag aus der Umgebung noch weiter ansteigen.
Nicht kompensierbare Hitzebelastungen treten aufgrund der komplexen Belastungssituation besonders im militärischen Kontext auf [2 - 4, 9]. In der Folge kann es zu dem vielfältigen Krankheitsbild der Hitzeerschöpfung oder sogar zu einem lebensbedrohenden Hitzschlag kommen. Die Anzahl der Hitzeerkrankungen der U.S. Armed Forces belegen diese Gefährdung, die in den Berichtsjahren (2013 - 2017) nicht zurückgegangen ist [1].
Tab. 1. Hitzeerkrankungen bei den U.S. Armed Forces von 2013 bis 2017 [1]
Jahr | Hitzschlag (n) | Hitzeerschöpfung (n) |
2013 | 324 | 1 644 |
2014 | 345 | 1 506 |
2015 | 427 | 1 716 |
2016 | 484 | 1 849 |
2017 | 464 | 1 699 |
Präventionsmöglichkeiten
Eine wirksame Prävention wird nur gelingen, wenn neben der Arbeitsschwere, der Bekleidungsisolation und dem Klima auch die individuellen Faktoren Berücksichtigung finden:
Dazu gehört eine gute körperliche Leistungsfähigkeit. Trainierte Personen zeigen häufig mit einem frühen und effektiven Schwitzen sowie geringeren Herzschlagfrequenz- und Körperkerntemperaturanstiegen physiologische Effekte wie Hitzeakklimatisierte und verfügen über eine schnellere Hitzeanpassungsfähigkeit als untrainierte. Umgekehrt sind Übergewichtige überproportional durch Hitzeerkrankungen bedroht, zumal mit einem hohen Körperfettanteil häufig auch eine geringere körperliche Leistungsfähigkeit einhergeht [6].
Die physiologischen Anpassungen (s. o.) der Akklimatisation erhöhen die Fähigkeit des Organismus, seine Wärmebilanz auch bei größerer Wärmebelastung auszugleichen. Die Angaben über die Akklimatisationsdauer reichen von etwa einer bis zu vier Wochen. Die Unterschiede beruhen unter anderem auf verschiedenen Akklimatisationsregimen und individuellen Charakteristika. Nach Erfahrungen aus der Arbeitsmedizin scheint eine initiale Akklimatisationsphase von 7 Tagen die größten Anfangsrisiken einer Hitzearbeit zu mindern und eine vollständige Akklimatisation innerhalb von ca. 4 Wochen erreichbar zu sein [11].
In gemäßigten Klimazonen ist bei kurzfristig einsetzenden Hitzeperioden eine ausreichende Akklimatisation kaum möglich. Dieses trifft ebenso für die schnelle Verlegung von militärischem Personal aus heimatlichen Regionen mit kühlen Wetterbedingungen in heiße Klimata zu. Ist eine Akklimatisation in heißen Einsatzländern bei entsprechender Aufenthaltsdauer vollzogen, so ist sie trotzdem nicht von Dauer, da eine Unterbrechung einer Hitzeexposition von nur einer Woche schon zu Einbußen von circa 50 % führt.
In der Hitze können bei akklimatisierten Personen über längere Zeiträume Schweißverluste von 1 l/h auftreten, die die physische und psychische Leistungsfähigkeit einschränken. Durch sein vergleichsweise schlechtes Durstempfinden bemerkt der Mensch Flüssigkeitsverluste bis zu 2 % des Körpergewichts zunächst kaum. Aus diesem Grund sollte ein diszipliniertes Trink-regime zum unmittelbaren Ausgleich von Schweißverlusten realisiert werden: Das sog. Preventive Drinking in einer Menge von ca. 500 ml vor der Hitzeexposition (z. B. Ausbildungsmaßnahme/Auftragsdurchführung) auch ohne Durstgefühl hat sich in der industriellen Praxis bewährt, weitere Trinkmengen von bis zu 250 ml pro ¼ Stunde werden empfohlen, zumal der Magen-Darmtrakt dieses Volumen ohne Mühe resorbieren kann. Abhängig vom Gesamtschweißverlust eines hitzeexponierten, schwer arbeitenden Menschen sollten nicht mehr als 12 l Flüssigkeit am Tag aufgenommen werden, um der Gefahr von Elektrolytstörungen (z. B. Hyponatriämie) vorzubeugen.
Elektrolytverluste (vor allem Kochsalz) können insbesondere zu Beginn einer Akklimatisationsphase durch die gesteigerte Schweißrate auftreten. Eine ausgewogene Ernährung und ein zusätzliches Angebot von Kochsalztabletten oder elektrolythaltigen Hitzegetränken beugen in dieser Zeit einer Unterversorgung vor. Mit fortschreitender Akklimatisation verringert sich die Schweißosmolarität, insbesondere durch die Senkung des Kochsalzgehalts auf circa 1/10 der initialen Werte. Entspricht die ausgewogene Ernährung dem tatsächlichen Energiebedarf, gilt auch die Elektrolytversorgung als ausreichend und eine zusätzliche Supplementierung kann weitgehend entfallen.
Arbeitsorganisatorische Maßnahmen können die Auswirkungen einer Hitzeexposition ebenfalls reduzieren. Dazu gehört ein geeignetes Arbeitszeit-Pausen-Regime. Bei schwerer Arbeit (z. B. Marsch auf Straße mit 5 - 6 km/h und mit >20 kg Last) in der Hitze können Entwärmungspausen von 30 Minuten pro Stunde (und länger) notwendig werden [7]. In diesen Phasen muss eine Abkühlung möglich sein (Schatten oder kühlere Bereiche aufsuchen, isolierende Bekleidung in sicherer Umgebung öffnen oder ablegen) und der Schweißverlust durch Trinken ausgeglichen werden.
Eine Expositionsreduzierung wird z. B. auch durch das zeitliche Verlegen von Arbeiten in kühle Tagesstunden oder durch das Nutzen von Schattenflächen bzw. die Schaffung von Schatten durch Sonnensegel, Tarnnetze o. ä. erreicht.
Hitzemanagement
Zur Berücksichtigung der dargestellten und weiteren Einflussfaktoren ist ein vernetztes präventivmedizinisches Vorgehen erforderlich. Dieses sog. Hitzemanagement wurde auf dem Symposium „Gesundheit und Leistung bei Hitzestress“ von den internationalen Referenten nach den Erfahrungen aus ihren Heimatländern empfohlen und ist in dem grundlegenden Klimadokument der NATO [7] beschrieben.
Dazu gehören Maßnahmen, die das Institut für Präventivmedizin der Bundeswehr (InstPrävMedBw) bereits im Vorfeld der Veranstaltung federführend vorbereitet hatte und anschließend unter Einbeziehung der Ergebnisse des Symposiums unmittelbar mit der Umsetzung begann:
- Entwicklung von Taschenkarten für Ausbilder(innen) und für alle Soldaten und Soldatinnen zum Verhalten bei Hitzeexposition und Vermeidung von Überhitzung durch physische Arbeit (einschließlich der Nennung von Sofortmaßnahmen bei Anzeichen von Hitzeerkrankungen).
- Die Karten für das Ausbildungspersonal enthalten die Empfehlung der NATO [7] zum Arbeitszeit-Pausen-Regime und Trinkempfehlungen in Abhängigkeit von der Arbeitsschwere, der Bekleidungsisolation und des Umgebungsklimas (als Wet-Bulb Globe Temperature (WBGT)-Index).
- Einweisung der Ausbilder(innen) („Ausbildung der Ausbilder“) ausgewählter Ausbildungseinheiten (Munster, Hagenow, Viereck, Hammelburg) in die Taschenkarten und das Verhalten zur Vermeidung von Überhitzung durch physische Arbeit.
- Zusätzliche Unterrichtung dieser Personengruppe zur Hitzeprävention auf der Basis des Informationsflyers „Hot Ten“ mit präventivmedizinischen Empfehlungen für Einsätze in heißen Klimazonen [5].
- Identifikation eines marktverfügbaren handlichen WBGT--Messgerätes zur aktuellen Mikroklimabeurteilung durch ausgewählte Ausbildungseinheiten.
- Initiieren der Bereitstellung (gemeinsam mit dem Kommando Heer) von Wettervorhersagedaten mit enthaltenem WBGT-Index für ausgewählte Ausbildungseinheiten als Planungshilfe bei bevorstehenden Ausbildungsmaßnahmen.
- Informieren der Leitungsebene des Heeres durch Vortrag zur Hitzeprävention auf der Kommandeurtagung DtA MNKorps/MGO (Juni 2018).
Darüber hinaus ist das InstPrävMedBw mit der leistungsphysiologischen Begleitung des Pilotprojekts der individualisierten Grundausbildung im Heer beauftragt, die im Rahmen des -Symposiums vorgestellt wurde und der gezielten Förderung der körperlichen Leistungsfähigkeit – auch im Hinblick auf die Prävention von Hitzeschäden – dient.
Literatur
- Armed Forces Health Surveillance Center: Update: Heat illness, active component, U.S. Armed Forces, 2017. MSMR 2018; 25(4): 6 - 12.
- Epstein Y, Druyan A, Heled Y: Heat injury prevention – a military perspective. J Strength Cond Res 2012; 26(7 Supplement): S82–S86.
- Glitz KJ, Seibel U, Gorges W, Piekarski C, Leyk D: Gesundheit und Leistung im Klima. 1. Mitteilung: Hitze. Wehrmed Mschr 2011; 55 (12): 290 - 294.
- Glitz KJ, Leyk D: Der Schlag der Hitze. Präventionsmaßnahmen eines Hitzemanagements. Wehrmed Wehrpharm 2016; 16(4): 95 - 97.
- Institut für Präventivmedizin der Bundeswehr (Hrsg.): Hot Ten. Flyer mit präventivmedizinischen Empfehlungen für Einsätze in heißen Klimazonen (zuletzt aktualisiert Juni 2018).
- Leyk D: Körperliche Arbeit bei Hitzestress: Eine vielfach unterschätzte und vergessene Belastung. Einleitender Übersichtsvortrag des präventivmedizinischen Symposiums „Gesundheit und Leistung bei Hitzestress“. Wehrmed Mschr 2018; 62(10): 354 - 356.
- NATO: TR-HFM-187: Management of heat and cold stress guidance to NATO medical personnel. Findings of Task Group HFM-187. www.sto.nato.int/publications/Pages/default.aspx (last accessed on 09 August 2018).
- Pandolf KB, Givoni B, Goldman RF: Predicting energy expenditure with loads while standing or walking very slowly. J Appl Physiol Respirat Environ Exercise Physiol 1977; 43(4): 577 - 581.
- Schickele E: Environment and fatal heatstroke. An analysis of 157 cases occuring in the army in the U.S. during World War II. Mil Surgeon 1947; 100(3): 235 - 256.
- von Restorff W: Belastung des Soldaten durch Ausrüstung. (Posterbeitrag) In: BMVg (ed.), 4. WehrMedWissSymp: Abstractband 2001. München: WehrMedWissSymp 2001.
- Wenzel, G., Piekarski, C.: Klima und Arbeit. München: Bayerisches Staatsministerium für Arbeit und Sozialordnung 1985.
Dr. Karl Jochen Glitz
E-Mail: [email protected]
Datum: 16.11.2018