TACTICAL AEROMEDICAL EVACUATION VON SCHUSSVERLETZTEN
Aus der Abteilung Klinische Flugmedizin (Abteilungsleiter: Oberstarzt Dr. H.-D. Marwinski) am Flugmedizinischen Institut der Luftwaffe Fürstenfeldbruck (Leiter: Oberstarzt Dr. W. Krause)
von Mathias Borsch
Zusammenfassung
Tactical Aeromedical Evacuation (TacAirMedEvac) ist als integraler Bestandteil der sogenannten Rettungskette aus aktuellen Einsatzszenarien nicht mehr wegzudenken.
Aufgrund der großen Einsatzrelevanz soll hier eine Kasuistik aus dem Bereich TacAirMedEvac der Quick Reaction Force 3 in Nordafghanistan vorgestellt und dieser Teilbereich der Luftrettung nachfolgend erläutert werden. Dargestellt wird die Versorgung zweier schussverletzter Soldaten von der Primärversorgung über die Damage Control Surgery bis hin zur definitiven Versorgung im Heimatland und Rückkehr in ihre Einheit.
Tactical Aeromedical Evacuation of gunshot victims
Summary
Tactical Aeromedical Evacuation, TacAirMedEvac, as a vital part of the so-called rescue chain, nowadays is an integral part of operational scenarios. With regard to the increasing relevance of TacAirMedEvac, it is the aim of this article to present a case report relating to TacAirMedEvac and to further elaborate on this topic. The case of two soldiers with gunshot wounds is shown from point of wounding and first aid via damage control surgery in Afghanistan all the way to surgery in the home nation and return to their unit.
1. Einleitung
Tactical Aeromedical Evacuation, kurz TacAirMedEvac, ist aus aktuellen Einsatzszenarien nicht mehr wegzudenken. Es handelt sich um einen integralen Bestandteil der sogenannten Rettungskette, der im Vergleich zu anderen Teilaspekten, wie zum Beispiel Luftrettung aus der Kampfzone oder Repatriierung ins Heimatland, weniger bekannt ist. Aufgrund der großen Einsatzrelevanz sowie der inhärenten medizinischen Herausforde-rungen im Rahmen eines solchen Einsatzes soll hier eine Kasuistik aus dem Bereich TacAirMedEvac der Quick Reaction Force 3 in Nordafghanistan vorgestellt und dieser Teilbereich der Luftrettung nachfolgend erläutert werden.
2. Falldarstellung
Es ist Sonntag, der 07.06.2009, in Nordafghanistan. Soldaten der Schutz- Kompanie (Quick Reaction Force 3) Kunduz sind als taktische Reserve für diverse Operationen im Raum Kunduz eingesetzt und beziehen Stellung an der Polizeistation Chahar Dara.
Um 06:55z wird der A-Zug der Schutz- Kp etwa 8 km südlich der Polizeistation durch ein IED (Improvised explosive Device) angesprengt und mit SAF (Small Arms Fire) belegt.
Daraufhin wird die TU (Task Unit) Hahn von der Polizeiwache in Marsch gesetzt, um von Norden aus einen Entsatzangriff zu führen. Etwa 1 500 m nördlich der Anschlagstelle sitzen die Kräfte ab und beginnen mit der Sicherung. Um 07:30z werden die Kräfte der TU Hahn von INS (insurgents) mit SAF und RPG (Rocket Propelled Grenades) beschossen. Bereits unmittelbar nach Beginn des Feuerkampfes werden zwei deutsche Soldaten von Handwaffen getroffen und gehen zu Boden. Erst nach Ende des circa 10-minütigen Feuerkampfes kann mit der effektiven Selbst- und Kameradenhilfe begonnen werden. Die beiden verletzten Soldaten werden anschließend vom BAT (Beweglicher Arzttrupp) übernommen und medizinisch erstversorgt.
Der Ärztin vor Ort bietet sich folgendes Bild:
Patient 1 (männlich, 21 Jahre): blass, kalter Schweiß, bewusstseinsgetrübt. Diagnose: abdominelle Schussverletzung linksseitig mit Eventeration von Dünndarm. Vitalparameter: initial SpO2 96 %, Herzfrequenz 100/min, Radialispuls gut tastbar.
Patient 2 (männlich, 23 Jahre): wach, ansprechbar, kreislaufstabil. Diagnose: ausgedehnter Weichteildefekt nach Schussverletzung Oberarm und Thoraxwand, rechts.
Da die feindlichen Kräfte zurückgeschlagen werden können beziehungsweise dem Feuer der TU Hahn ausweichen, lässt die Gefährdungslage eine Primärversorgung vor Ort in den Fahrzeugen zu. Nach Legen eines intravenösen Zugangs und Analgosedierung mittels Ketanest, Hypnomidate und Fentanyl wird Patient 1 relaxiert und kontrolliert intubiert und beatmet. Es erfolgt eine Volumensubstitution mit insgesamt 250 ml HyperHAES und 1 000 ml Ringer-Lactat. Patient 2 wird mit einem Druckverband versorgt und unter O2-Gabe mit Ketanest / Dormicum analgosediert.
Nach Abschluss der Primärversorgung gegen 08:15z verlegen Teile der TU Hahn sowie der BAT mit den Verletzten zurück in das PRT (Provincial Reconstruction Team) Kunduz, wo die Patienten um etwa 09:20z an das RZ (Rettungszentrum) Kunduz übergeben werden. Es beginnt die Phase der Damage Control Surgery (DCS) beziehungsweise intensivmedizinischen Versorgung.
Nach Absetzen der Meldung von TIC (Troops in Contact) sowie der zwei verletzten deutschen Soldaten an das TOC (Tactical Operations Center) des PRT Kunduz werden von dort sofort das JOC (Joint Operations Center) und das PECC (Patient Evacuation Coordination Center) im RC (Regional Command) North in Mazar-e-Sharif (MeS) benachrichtigt und ein MedEvac mittels PMR (Patient Movement Request) beantragt.
Nach Rücksprache mit dem Fliegerarzt des Einsatzgeschwaders (EG) Mazar-e- Sharif, der zeitgleich auch als Medical Director (MD) der C-160 MedEvac und als AECO (Aeromedical Evacuation Coordinating Officer) eingesetzt ist, wird über die PECC der MedEvac- Alarm ausgelöst. In Koordination mit dem Kommandoarzt vom Dienst in Deutschland wird in Mazar-e-Sharif die Med-Evac-Planung dahingehend organisiert, dass die beiden verletzten Soldaten zunächst mittels C-160 von Kunduz nach Termez ausgeflogen werden, um dort vom Airbus A310 Med - Evac übernommen zu werden. Dieser ist bereits aus Köln unterwegs nach Termez, um zwei andere erkrankte Soldaten aus MeS über Termez nach Deutschland zu repatriieren.
Parallel zum Briefing der MedEvac- Crew durch den MD und den Anästhesisten der C-160 MedEvac erfolgt die fliegerische Planung und Vorbereitung durch den Einsatzoffizier des EG MeS und die fliegerische Crew. Der Abflug von MeS nach Termez findet um 12:10z statt. In Termez um 12:30z angekommen, werden die beiden erkrankten Soldaten aus MeS an den ärztlichen Kollegen der CSU (Casualty Staging Unit) Termez übergeben und die C-160 beginnt um 12:50z den Weiterflug nach Kunduz.
Nach Eintreffen in Kunduz um 13:25z erfolgen auf dem Rollfeld die Umlagerung des Patienten aus dem BAT Tpz Fuchs in die Transall und die Übergabe der beiden Patienten vom Facharzt Anästhesie des RZ Kunduz an den anästhesiologischen Fachkollegen der C- 160 MedEvac. Beide Patienten sind inzwischen, wie bereits erwähnt, im Sinne der Damage Control Surgery primär chirurgisch und intensivmedizinisch versorgt worden.
Patient 2 ist wach, ansprechbar, unter oraler Analgesie zumindest kurzfristig gehfähig und mit einem Vakuumverband versorgt. Außer einem ausgedehnten Weichteildefekt zog er sich keinerlei weitere Verletzungen zu.
Patient 1 ist weiterhin intubiert und beatmet sowie niedrigdosiert katecholaminpflichtig. Er war mit manifester Schocksymptomatik und einem Blutdruck von 50/20 mm Hg direkt in den OP des RZ verbracht worden. Intraoperativ zeigten sich ein massiver Blutverlust (circa 2 500 ml) sowie eine ausgedehnte Lazeration des Colon ascendens. Der chirurgische Facharzt vor Ort war sowohl einsatzerfahren als zufällig auch ein äußerst versierter Bauchchirurg, so dass er den Patienten nicht nur primär versorgte, sondern bereits in Kunduz eine komplette viszeralchirurgische Versorgung der Bauchverletzung vornahm. Nach Hemikolektomie rechts, Anlage eines Ileo- und Transversostomas und retroperitonealem Packing wurden ein Laparostoma sowie Thoraxdrainagen beidseits angelegt.
Die Verlegung von Kunduz nach Termez beginnt um 14:30z und gestaltet sich komplikationslos. Beide Patienten bleiben kreislaufstabil und können um 15:00z in Termez in unverändertem Zustand an die Kollegen des Airbus übergeben werden. Auch der Flug nach Köln verläuft unauffällig. Patient 1 benötigt zwar mehrfache Erythrozyten-, Fibrinogen- und Thrombozyten-Gaben, bleibt aber unter milder Katecholamingabe weiterhin kreislaufstabil. Der Airbus landet am 08.06. um 22:30z (00:30 loc) in Köln. In einem Intensivtransportwagen (ITW) werden die Patienten zum Bundeswehrzentralkrankenhaus (BwZKrhs) Koblenz transportiert und treffen dort um 23:50z (01:50 loc) ein. Sie werden über den Schockraum in den Operationssaal zur Second Look Operation (Patient 1) beziehungsweise zur definitiven Wundversorgung verbracht.
Patient 1 wurde durch den Viszeralchirurgen in Kunduz so gut versorgt, dass im Rahmen der Second Look Operation lediglich das retroperitoneale Packing entfernt wird. Nach einer ausgedehnten Lavage kann die Bauchdecke verschlossen und mit einem subkutanen Vakuumverband versehen werden. Aufgrund der ausgedehnten Verletzungen verbleibt Patient 1 postoperativ acht Tage auf der anästhesiologischen Intensiv-station des Hauses. Nach Extubation kommt es zu einem Pneumothorax links sowie subsequent rechts, der beiderseitig mittels Bülau-Drainage versorgt wird.
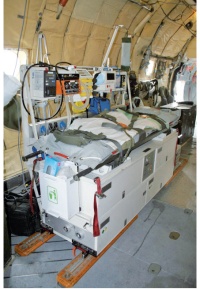
Abb 1: Blick auf eine der Patiententransporteinheiten (PTE); Quelle: Oberstabsarzt Dr. M. BorschAls weitere postoperative Komplikation entwickelt der Patient eine Heparin- induzierte Thrombozytopenie vom Typ II, welche die Umstellung der antithrombotischen Medikation von niedermolekularem Heparin auf Orgaran notwendig macht. Insgesamt gestaltet sich der Verlauf jedoch zufriedenstellend, so dass Patient 1 am 16.06.2009 auf die Abteilung Viszeralchirurgie verlegt werden kann. Unter regelmäßigem Atemtraining kann die Thoraxdrainage zeitnah entfernt werden. Die Vakuumtherapie führte, wie erwartet, zu einer guten Zunahme von Granulationsgewebe, so dass nach mehrfachem Verbandwechsel am 05.07.2009 der sekundäre Verschluss der Bauchdecke durchgeführt wird.
Patient 2 wird postoperativ nach erfolgtem Debridement und Dermotraktion weiterhin mit einem Vakuumverband versorgt und direkt auf die Abteilung Unfallchirurgie des Hauses verlegt. In den nächsten Tagen erfolgen regelmäßige Verbandwechsel und Spülungen, bis am 13.06.2009 bei unauffälligen Wundverhältnissen die Sekundärnaht an Oberarm und Thoraxwand vorgenommen werden kann. Patient 2 wird am 17.06.2009 entlassen.
Etwas mehr als zwei Wochen später, Anfang Juli, kann auch Patient 1 zurück in die truppenärztliche Betreuung und entsprechende Rehabilitationsmaßnahmen entlassen werden.
Inzwischen sind beide Patienten wieder in ihrer Einheit, der 3. Kompanie des Jägerregiments 1 in Schwarzenborn, eingesetzt.
Abb 2: Blick in den Litter-Kit-Bereich; Quelle: Oberstabsarzt Dr. M. Borsch3. Diskussion
In beiden Fallbeispielen ist es den Kollegen im Einsatzland trotz ungünstiger Ausgangsbedingungen, hier vor allem die frühzeitig im Feuergefecht erlittenen Verletzungen mit langer Latenz bis zur Selbst- und Kameraden-hilfe, die verwundeten Soldaten adäquat primär notfallmedizinisch zu versorgen und zeitgerecht einer weiteren medizinischen Behandlung im PRT Kunduz und nachfolgend im BwZKrhs Koblenz zuzuführen. Begünstigt wurde dies durch den Umstand, dass der Airbus A-310 MedEvac nicht erst nach dem Feuergefecht und der Verwund-ung der beiden Soldaten in Marsch gesetzt wurde, sondern aus anderen Gründen bereits unterwegs nach Termez war. So war es möglich, dass beide Soldaten bereits weniger als 16 Stunden nach ihrer Verwundung im Heimatland in einer ROLE IV–Einrichtung behandelt werden konnten.
Dies kann sicherlich nicht immer logistisch gewährleistet werden. Aber die dargestellten Fälle zeigen, dass die verschiedenen Elemente der Verwundetenversorgung, insbesondere der Verwundetenlufttransport, annähernd reibungslos ineinandergreifen können.
Übersicht der TacAirMedEvac
Das hier beschriebene Szenario veranschaulicht den kompletten Ablauf der Rettungskette vom Ort der Verwundung bis hin zur definitiven Versorgung im Heimatland, wobei nachfolgend der Aspekt der TacAirMedEvac, also der Transport der Patienten von Kunduz nach Termez, näher beleuchtet werden soll.
Unter Aeromedical Evacuation, kurz AirMedEvac, versteht die NATO gemäß STANAG (Standardization Agreement) 3204 Annex A 7th Edition den Transport von Patienten zu beziehungsweise zwischen medizinischen Behandlungseinrichtungen mittels Lufttransport [1, 3].
Im Bereich der Bundeswehr spricht man auch vom sogenannten qualifizierten Verwundetentransport auf dem Luftweg. Das bedeutet, dass die Patienten auf dem Flug von medizinischem Fachpersonal betreut werden und das Luftfahrzeug mit medizinischen Geräten / Ausrüstungsgegenständen für den Verwundetentransport ausgerüstet ist.
Es werden drei Arten von AirMedEvac unterschieden:
Forward AE
Transport des Verwundeten vom Ort ihrer Verwundung (Point of Wounding) zur nächstgelegenen medizinischen Behandlungseinrichtung (Medical Treatment Facility). Der Transport erfolgt mittels Rotary Wing-Luftfahrzeugen.
Tactical AE
Qualifizierter sekundärer Transport bereits klinisch vorversorgter und stabilisierter Patienten von Sanitätseinrichtungen niedrigerer zu Sanitätseinrichtungen höherer Versorgungsstufen, zwischen Sanitätseinrichtungen gleicher Versorgungsstufen (entlastender Lufttransport) oder von Sanitätseinrichtungen zur Schnittstelle StratAirMedEvac. Es handelt sich jedoch stets um Transporte innerhalb des Einsatzgebietes. Hier können Fixed Wing- oder Rotary Wing-Luftfahrzeuge zum Einsatz kommen.
Strategic AE
Transport des Verwundeten in ein Land außerhalb des Einsatzgebietes, klassischerweise das Heimatland, oder aber in ein sicheres Drittland (5). Hier kommen ausschließlich Fixed Wing-Luftfahrzeuge, namentlich der Airbus A- 310 MedEvac- oder die Challenger zum Einsatz.
Gemäß ISAF SOP (Standard Operating Procedure) 312 TacAirMedEvac des RC North gelten für Tac - AirMedEvac folgende Prioritätsstufen:
Urgent (ASAP/12h)
Notfälle, die schnellstmöglich eine weitere medizinische Versorgung benötigen, um Verlust von Leben, Gliedmaßen oder Augenlicht beziehungsweise ernsthafte dauerhafte Behinderungen zu vermeiden.
Priority (24h)
Patienten, die eine weitere medizinische Versorgung benötigen, um Komplikationen einer schweren Erkrankung oder ernsthafte dauerhafte Behinderungen zu vermeiden, deren Zustand jedoch nicht lebensbedrohlich ist.
Routine (72h)
Patienten, die eine weitere medizinische Versorgung benötigen, deren späterer Transport jedoch zu keinen Folgeschäden führen wird und die gegebenenfalls auch auf Routinemaschinen transportiert werden können.
Anträge auf TacAirMedEvac stellt eine Sanitätseinrichtung (SanEinr) mittels des in der NATO eingeführten Formats „9-Liner“ und dem „Patient Movement Request (PMR)“ an die zuständige Operationszentrale (OpZ). Sofern erforderlich, leitet diese den Antrag auf dem Dienstweg an die übergeordnete OpZ weiter, in deren Verfügungsgewalt die Lufttransportmittel sind. Die OpZ leitet den 9-Liner und PMR der PECC zu (2).
Die PECC stellt die sanitätsdienstliche Notwendigkeit des beantragten Verwundetenlufttransports fest und bestimmt nach Rücksprache mit dem AECO die erforderliche sanitätsdienstliche Fähigkeit des Lufttrans-portmittels. Zusätzlich leitet sie dem AECO den PMR zu und holt dessen fliegerärztliche Beurteilung der Lufttransportfähigkeit des Patienten sowie die Empfehlung eines geeigneten Luftfahrzeuges (Lfz) ein. Bei mehreren konkurrierenden Anträgen auf AirMedEvac legt sie die Priorität und damit die Transportreihenfolge fest. Außerdem bestimmt die PECC basierend auf dem Verletzungsmuster, dem weiteren Versorgungsbedarf und den Kapazitäten die aufnehmende Sanitätseinrichtung. Parallel prüft die OpZ bei dem Einsatzoffizier des durchführenden fliegenden Verbandes die Durchführbarkeit des Fluges aus fliegerischer und taktischer Sicht.
Im Anschluss werden die Ergebnisse zusammengeführt und münden in die Entscheidung, ob und wenn ja mit welchem Lfz der AirMedEvac-Transport durchgeführt wird. Es folgt die Beauftragung des entsprechenden fliegenden Verbandes und der AirMedEvac- Crew sowie die Information der beantragenden Stelle durch die OpZ und die Beauftragung der aufnehmenden SanEinr durch die PECC. Die beantragende Stelle bereitet die Aufnahme des Luftfahrzeugs (Lfz) und die Verwundetenübergabe vor. Die aufnehmende SanEinr bereitet die Aufnahme des Verwundeten vor.
Aktuell hält die Bundeswehr im Einsatzgebiet (EG) MeS eine C-160 Transall MedEvac als „Dedicated Aircraft Air- MedEvac“ vor. Das heißt, der Großteil der Sanitätsausstattung wird bei ständiger Klimatisierung des Lfz am Boden durch externe Generatoren die komplette Zeit über im Lfz belassen. Die empfindlichen Geräte und Medikamente werden nahe der Maschine in Kühlcontainern gelagert.
In der Rüstvariante für MedEvac unter Bedrohung sind zwei Patiententransporteinheiten (PTE) und 7 Litter-Kit-Plätze verfügbar. Das bedeutet, dass insgesamt zwei Patienten intensivmedizinisch überwacht und beatmet sowie zwei Patienten notfallbeatmet und fünf weitere Patienten überwacht werden können.
Das Besatzungskonzept sieht folgendes Personal vor (4)
1 SanStOffz Arzt Fliegerarzt in der Funktion „Medical Director“ (Luftwaffe)
1 SanStOffz Arzt FA Anästhesie (ZSanDstBw)
1 SanFw Luftrettungsmeister in der Funktion „Medical Crew Chief“ (ZSanDstBw) 1 SanFw Medizintechniker (Luftwaffe)
1 SanFw Anästhesiefachpfleger (ZSanDstBw) 2 SanFw Rettungsassistent (ZSanDstBw)
4 SanFw/SanUffz Rettungssanitäter (ZSanDstBw).
Das Sanitätspersonal der C-160 Transall MedEvac wird mit Beginn der fliegerischen Einsatzdurchführung dem Medical Director C-160 Transall MedEvac in fachdienstlicher Hinsicht unterstellt und geht mit Beendigung des fliegerischen Einsatzes wieder in das originäre Unterstellungsverhältnis ( MedEvac-Kp des SanEinsVbd) über. Das Sanitätspersonal der C-160 Transall MedEvac muss fest eingeteilt sein, um standardisierte Verfahrensabläufe bei MedEvac-Einsätzen zu garantieren. Die medizinische Entscheidung über die Übernahme von Patienten liegt beim Medical Director des MedEvac- Lfz. Mit Übernahme von Patienten geht die Verantwortung für den Transport auf das übernehmende MedEvac-Team über.
Die NTM (Notice To Move) wird in jedem Einzelfall definiert durch die personellen, infrastrukturellen, fliegerischen und operationellen Rahmenbedingungen im Einsatz und kann nicht grundsätzlich festgeschrieben werden. Sie liegt aktuell im EG MeS für die C- 160 Transall MedEvac bei 180 Minuten, wird in der Regel jedoch deutlich unterschritten.
Parallel wird von den Heeresfliegern eine CH 53 GS mit MedEvac-Rüstsatz vorgehalten, die sowohl zur Durchführung von Forward AirMedEvac als auch von Tactical AirMedEvac eingesetzt wird. Sie kann insgesamt 4 liegende Patienten, davon zwei intensivmedizinisch überwachte, aufnehmen und hat folgendes medizinisches Personal:
1 SanStOffz Arzt FK Rettungsmedizin (ZSanDstBw)
2 SanFw Rettungsassistent (ZSanDstBw)
Die NTM liegt bei 30 Minuten tagsüber und 90 Minuten nachts, wird aber wie bei der C-160 Transall MedEvac in der Regel unterschritten.
4. Schlussfolgerungen
Die oben geschilderte Kasuistik zeigt, wie viele unterschiedliche Abläufe und Mechanismen ineinander greifen müssen, um eine reibungslose und möglichst optimale Versorgung eines auf dem Gefechtsfeld verwundeten Soldaten sicherzustellen. Bisher ist es stets gelungen, diese Rettungskette erfolgreich ineinandergreifen zu lassen. Stete Überprüfung und Optimierung der Prozesse, so als aktuelles Beispiel die Erarbeitung einer nationalen deutschen SOP TacAirMedEvac / Forward AirMedEvac, versuchen, dies auch für die Zukunft zu gewährleisten.
Danksagung
Der Autor bedankt sich herzlich bei folgenden Personen für ihre Unterstützung und Zusammenarbeit: Oberstabsarzt Dr. Uta Eisenkrätzer (SanZ Bad Frankenhausen), Oberfeldarzt Dr. Tilmann Moll (FlBschaft BMVg Köln), Oberstleutnant Hans-Christoph Grohmann (JgRgt 1), Oberleutnant Roman Meyer (LTG 63), Oberstarzt Dr. Thomas (BwZKrhs Koblenz), Oberstarzt Prof. Dr. Erwin Kollig (BwZKrhs Koblenz), Oberstarzt Prof. Dr. Horst Peter Becker (BwZKrhs Koblenz).
Literatur:
- Allied Joint Doctrine for Medical Evacuation. AJMedP-2 (2008)
- ISAF SOP 312 TacAirMedEvac. RC North. (2009)
- NATO STANAG 3204. Edition 7.
- SOP Forward/TacAirMedEvac. SanFüKdo/LwFüKdo. Entwurf (2009)
- SOP STRATAIRMEDEVAC. SanFüKdo. (2004)
Datum: 19.09.2011
Quelle: Wehrmedizinische Monatsschrift 2011/5-6