Konzept zur offenen Bauchbehandlung und Implementierung des Laparostoma-Registers der Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie (DGAV)
Staged concept of open abdominal treatment and implementation of the -„Laparostoma-Registry“ (DGAV – Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie)
Aus der Klinik für Allgemein-, Viszeral- und Thoraxchirurgie (Direktor: Oberstarzt Prof. Dr. R. Schwab) am Bundeswehrzentralkrankenhaus Koblenz (Chefarzt: Generalarzt Dr. M. Zallet)
Christoph Güsgen, Arnulf Willms und Robert Schwab
WMM, 59. Jahrgang (Ausgabe 6-7/2015; S. 190-196)
Zusammenfassung
Das Management der offenen Bauchbehandlung jedweder Genese ist bis heute nicht adäquat evidenzbasiert. Bei geringen monozentrischen Fallzahlen fehlt es an Standardisierung. Auch die Militärchirurgie steht hier in der Pflicht. Der vorliegende Artikel geht auf diese Problematik ein und stellt ein zunehmend bewährtes Therapiekonzept, den „Koblenzer Algorithmus zur Versorgung des Laparostomas“, mit der ersten exemplarischen, monozentrisch durchgeführten Auswertung vor.
Um zukünftig über multizentrischen Daten mit entsprechendem Empfehlungscharakter zu verfügen, wurde auf der internetbasierten online Eingabeplattform des European Registry of Abdominal wall Hernias (EuraHS) im Mai 2015 ein Laparostoma Register freigeschaltet. Die Daten werden zudem über das Studien-, Dokumentations- und Qualitätszentrum (StuDoQ) System der DGAV gespiegelt. Das -„Laparostoma-Register“ wird dargestellt und erläutert.
Schlüsselworte:Offene Bauchbehandlung, Darmfistel, Vakuumbehandlung des Abdomens, Koblenzer Algorithmus, Laparostoma Register
Summary
The management of the open abdomen surgery of any etiology has not been adequately based on evidence until today. With low monocentric case numbers, there is no standardization. Military surgery also is under obligation to collect respective data. The article addresses this issue and presents an increasingly proven therapy concept, the “Koblenzer Laparostoma Algorithm”, with a first exemplary monocentric analysis.
In order to recruit multicentric data allowing appropriate recommendations, an internet-based online platform was provided on the European Registry of Abdominal wall Hernias (EuraHS) in May 2015: The “Laparostoma-Register”. The data will also be transferred to the Study, Documentation and Quality Center (StuDoQ) online system of the German society for general and visceral surgery (DGAV). The “Laparostoma Register” is presented and explained in this article.
Keywords: Laparostoma, bowel fistula, vacuum therapy abdomen, Koblenz Algorithm, register
Einleitung
Die noch immer evidenten und nachhaltigen wissenschaftlichen Spuren von Oberstarzt Prof. Dr. Heinz Gerngroß ließen Fragestellungen zum abdominellen Kompartment-Sydrom oder auch zur Vakuum assistierten Wundbehandlung nicht aus. Als Militär- und Notfallchirurgen setzen wir uns mit der Grundproblematik und den Therapiemöglichkeiten der offenen Abdominalbehandlung (Laparostoma) wissenschaftlich auseinander und versuchen, weitere Antworten auf die zahlreichen offenen Fragen zu finden. Insbesondere beim Militärchirurgen ist die Kenntnis der optimierten Laparostomabehandlung vorauszusetzen. Ihre wissenschaftliche Bearbeitung sehen wir daher als Pflicht und Herausforderung an.
Evolution der Laparostoma-Versorgung
Das Konzept der offenen Bauchbehandlung (Laparostoma) hat einen festen Platz in der Behandlung kritisch kranker Patienten mit schwerwiegenden intraabdominellen Pathologien [1, 2, 3]. Von allen 94 % wenden 94 % dieses Verfahren an, im Median allerdings nur bei fünf Patienten pro Jahr und Klinik [4]. In der letzten Dekade zeigt sich eine zunehmende Evolution der Laparostomaversorgung, die zur Entwicklung verschiedenster technischer Modifikationen geführt hat [5, 8].
Insbesondere die Vakuumtherapie hat seit ihrer Einführung bei der offenen Bauchbehandlung einen Siegeszug auf diesem Gebiet angetreten und zum Paradigmenwechsel geführt. Diese Versorgungstechnik ist mittlerweile – nicht nur in Deutschland – am weitesten verbreitet [5, 9, 10]. So haben 50 % der Kliniken in den letzten Jahren ihr Konzept hin zur Verwendung von Vakuumtechniken geändert [4]. Der Fokus richtet sich hierbei auf die Optimierung der kritischen Erfolgsfaktoren des Laparostomas und die Vermeidung von Komplikationen und Spätfolgen [3, 7, 11]. Hierbei sind zwei Ziele, nämlich die Fistelprävention und der frühest mögliche Faszienverschluss, hervorzuheben [3]. Die Möglichkeit der „Vakuum assistieren Laparostoma Versorgung“ besteht für den Militärchirurgen auch im Einsatzgebiet.
Unzureichendes Evidenzniveau
Bei der Analyse der bisherigen Publikationen wird deutlich, dass neben der Heterogenität der untersuchten Kollektive ebenfalls eine erhebliche Heterogenität der Verfahren besteht. Während in den USA traditionell vielfach Studien zum Abdominaltrauma aufgelegt werden, dominiert im westlichen Europa die sekundäre Peritonitis als Hauptindikation zur Anlage eines Laparostomas [8, 10]. Die meisten Studien betrachten gemischte Kollektive aus Peritonitis, Trauma, abdominellem Kompartement-Syndrom sowie gefäßchirurgischen Patienten [12, 14]. Zudem unterscheidet sich die den Studien zugrundeliegende Methodik oft erheblich. Daraus resultiert eine stark eingeschränkte Vergleichbarkeit zwischen den verschiedenen Ergebnissen der meist retrospektiven Studien. Auch sind bei der relativen Seltenheit des Verfahrens monozentrisch lange Beobachtungszeiträume erforderlich, um ausreichende Fallzahlen zu generieren. Multizentrische Studien fehlen nahezu vollständig. Die meisten Ergebnisse resultieren aus retrospektiven monozentrischen Studien. Das aktuelle Evidenzniveau ist damit unzureichend und lässt zu viele Fragen offen.
Einrichtung eines Laparostoma-Registers
Um die Behandlung des Laparostomas in Deutschland zu verbessern, wurde das weltweit erste Laparostoma-Register entwickelt. Dieses beruht auf einer Initiative der CAMIN (Arbeitsgemeinschaft für Militär- und Notfallchirurgie) der DGAV (Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie). Es wurde von der Klinik und Poliklinik für Allgemein-, Viszeral-, Gefäß- und Kinderchirurgie der Universitätsklinik Würzburg und der Klinik für Allgemein-,Viszeral- und Thoraxchirurgie des Bundeswehrzentralkrankenhauses (BwZKrhs) Koblenz in Kooperation mit dem European Registry of Abdominal wall Hernias (EuraHS) und dem Studien-, Dokumentations- und Qualitätszentrum (StuDoQ) der DGAV konfiguriert und kann seit Mai 2015 flächendeckend in Deutschland genutzt werden.
Ziel ist es, zunächst national und im weiteren Verlauf international in Form einer Online-Datenbank die wichtigsten Parameter aller Patienten, die einer offenen Abdominalbehandlung unterzogen werden, prospektiv zu erfassen. Die Eingabe der Daten erfolgt pseudonymisiert, so dass nur die eingebende Klinik Rückschlüsse auf den Patienten ziehen kann. Im Register wird für jeden Patienten eine Fall-Identifikations-Nummer vergeben. Schwerpunkte des Registers liegen auf den Hauptindikationen zur Anlage eines Laparostomas, nämlich Peritonitis, Abdominaltrauma und abdominelles Kompartementsyndrom. Ziele des Registers sind die bundesweite Erfassung, Qualitätssicherung und in der Folge Standardisierung von Therapiekonzepten.
Die multizentrische prospektive und standardisierte Datenerfassung stellt ein sinnvolles Instrument dar, um ein höheres Evidenzniveau zu erreichen [15]. Sie schafft die Basis für fundierte prospektive Studien zur Versorgung des Laparostomas und somit für die Beantwortung spezifischer Fragestellungen im wissenschaftlichen Kontext (Tabelle 1). Darüber hinaus kann so eine Grundlage zur Optimierung der bisherigen Konzepte und zur Erstellung einer evidenzbasierten Leitlinie zur Versorgung des Laparostomas geschaffen werden.
Es gelten das Datenschutzkonzept der DGAV sowie die Publikationsrichtlinien der unter StuDoQ subsummierten Register. Diese Richtlinien regeln den transparenten Zugang der teilnehmenden Kliniken zu den Registerdaten unter Berücksichtigung des Datenschutzes.
Ziele des Laparostoma-Registers
Der vorliegende Artikel soll zunächst die Ergebnisse einer monozentrischen Pilotstudie präsentieren, das Laparostoma-Register und seinen Datensatz vorstellen und danach einer kritischen Überprüfung unterziehen. Die Pilotstudie geht der offenen und zentralen Frage nach, ob sich durch einen standardisierten Algorithmus die Faszienverschlussraten insbesondere bei Peritonitis-Patienten steigern lassen. Neben der Fistelprävention stellt ein frühzeitiger Faszienverschluss ein zentrales Ziel der offenen Bauchbehandlung dar. Es konnte gezeigt werden, dass durch einen Faszienverschluss im Rahmen des stationären Aufenthalts Komplikationen der Behandlung reduziert werden können [16 - 18]. Überdies erspart ein verzögerter Primärverschluss der Faszie dem Patienten eine Lebensphase mit deutlich gestörter körperlicher Integrität und einen im Risikoprofil nicht zu unterschätzenden Eingriff zur Rekonstruktion der Bauchwand [8, 19, 20].
„Koblenzer Algorithmus“
Grundsätzlich werden in der bisherigen Literatur Faszienverschlussraten bei Peritonitispatienten substanziell niedriger als bei Traumapatienten angegeben [21]. Die Dauer der offenen Abdominalbehandlung konnte zudem als unabhängiger Risikofaktor für den Faszienverschluss identifiziert werden [6, 22 - 24]
Die Vakuumtherapie alleine kann die Faszienretraktion nicht suffizient verhindern [25]. Sie stellt aber im Fall der Unumgänglichkeit einer offenen Bauchbehandlung beim verletzten Soldaten einen optimalen, sicheren und transportfähigen Verband dar. Insbesondere bei Peritonitisfällen und längeren Behandlungsverläufen wird dagegen die Faszienverschlussrate unter reiner Vakuumtherapie als nicht zufriedenstellend bewertet [22, 25].
Der Koblenzer Algorithmus beinhaltet daher, neben der Verwendung der Vakuumtechnik (vacuum-assisted closure), eine mesh-mediated fascial traction (VAWCM = vacuum assisted wound closure and mesh mediated fascial traction). Dabei wird ab der ersten Revision (2nd Look OP) über dem Viszeralschutz ein Vicrylnetz auf Faszienniveau implantiert. Dadurch soll zum einen die Faszienretraktion vermieden werden und zum anderen durch schrittweise Resektion des Netzes eine Fasziotraktion bis zur direkten Fasziennaht resultieren [26].
Material und Methoden
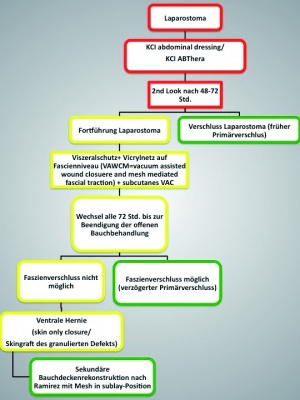
Im Rahmen dieser Pilotstudie wurden alle Patienten konsekutiv prospektiv in einem Datensatz erfasst, der die Grundlage des Laparostoma-Registers darstellt, erfasst, die vom 1. Januar 2006 bis zum 31. Dezember 2012 in der Abteilung Allgemein-, Viszeral- und Thoraxchirurgie am BwZKrhs Koblenz einer offenen Bauchbehandlung zugeführt wurden. Alle wurden ausnahmslos nach dem „Koblenzer Algorithmus zur offenen Abdominalbehandlung therapiert“ (Abbildung 2) [11, 26].
Im Rahmen der Datenanalyse wurde neben einer rein deskriptiven Auswertung der Fokus auf die Variablen gelegt, die mit der Beantwortung der Frage nach den Faszienverschlussraten bei unterschiedlichen Indikationen zum Laparostoma assoziiert sind.
Technik der Versorgung des Laparostomas
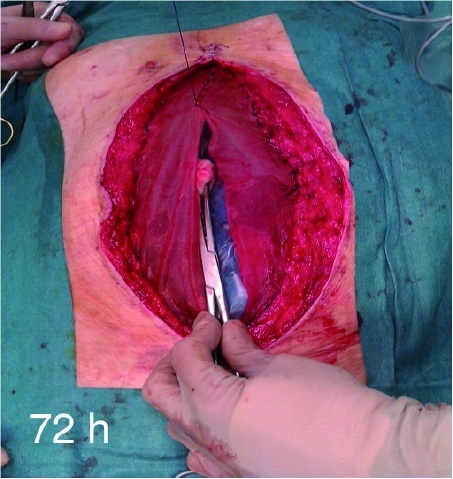
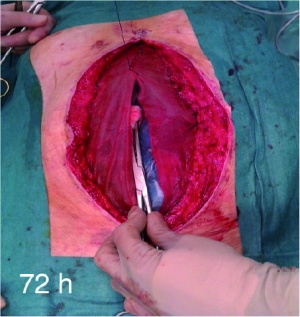
Im Rahmen des „Koblenzer Algorithmus“ erfolgte von 2006 - 2011 bei Anlage des Laparostomas die Implantation des V.A.C.-Abdominal Dressingâ System der Firma KCI (Kinetic Concepts Inc., San Antonio, Texas, USA). Ab 2012 wurde auf das Nachfolgemodell ABThera Sensa Tracâ des gleichen Herstellers umgestellt. Beim ersten Wechsel des Systems, der grundsätzlich im Zeitfenster 48 - 72 h nach Anlage erfolgt, wird in unserem Algorithmus ein Vicrylmeshâ (Polyglactin 910) (Fa. Ethicon, Norderstedt, Germany) zur Einleitung der Mesh-mediated Fascial Traction als temporäres Inlay implantiert (Abbildung 3).
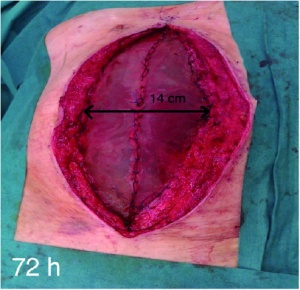
Durch dieses Vorgehen lässt sich der Fasziendefekt kontinuierlich reduzieren (Abbildung 4 und Abbildung 5). Wenn dann eine Annäherung der Faszien bei der Revision möglich und die Beendigung der offenen Abdominalbehandlung indiziert ist, wird das Netz entfernt und der verzögerte Primärverschluss der Faszie durchgeführt.
Auswertung
Nach einer rein deskriptiven Auswertung der Parameter Faszienverschluss, Dauer der Laparostomabehandlung, Anzahl der Wechsel, Fistelinzidenz und Mortalität für das Gesamtkollektiv wurden entsprechend der Indikation, die zur Anlage des Laparostomas führte, drei Gruppen gebildet: Peritonitis, Trauma und abdominelles Kompartmentsyndrom / Platzbauch. Diese wurden getrennt ausgewertet und auf signifikante Unterschiede in Bezug auf die Faszienverschlussraten untersucht.
Beim Vergleich zweier Gruppen wurde der Wilcoxon-Mann--Whitney-Test und beim Vergleich dreier Gruppen der Kruskall-Wallis-Test verwendet. Die primäre Faszienverschlussrate wurde auf der Basis einer Intention-to-Treat und einer Per-Protocol-Analyse untersucht, da der nicht erreichte verzögerte Primärverschluss naturgegeben stark mit der Letalität vor Faszienverschluss assoziiert ist. Als Signifikanzniveau wurde ein p-Wert von <0.05 angenommen. Die statistische Auswertung wurde unter Zuhilfenahme der Software SPSS 22 (Statistical Package of the Social Sciences der SPSS® Inc., Chicago, Illinois, USA) durchgeführt.
Ergebnisse
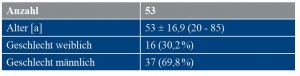
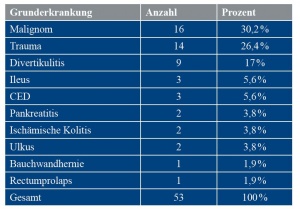
Im Studienzeitraum wurden 53 Patienten in der Abteilung für Allgemein- / Viszeral- und Thoraxchirurgie des BwZKrhs Koblenz einer offenen Abdominalbehandlung nach unserem Algorithmus mittels Vakuumtherapie und VAWCM zugeführt. Tabelle 2 zeigt die epidemiologischen Kennzahlen. Malignome stellten gefolgt von Traumata die häufigste zu Grunde liegende Erkrankung für die Krankenhausaufnahme dar (zusammen mehr als 50 %). Die weiteren Diagnosen sind in Tabelle 3 zusammengefasst.
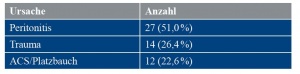
Als Ursache der Anlage eines offenen Abdomens ergab sich in knapp der Hälfte der Fälle eine sekundäre Peritonitis / nekrotisierende Pankreatitis (Tabelle 4). In weiteren 14 Fällen war ein Trauma mit Damage Control Surgery und Second-Look-OP ursächlich. Annähernd gleich häufig, mit zwölf Fällen, war mit sieben Fällen das abdominelle Kompartmentsyndrom (ACS) (sieben Fälle) beziehungsweise mit fünf Fällen ein postoperativer Platzbauch.
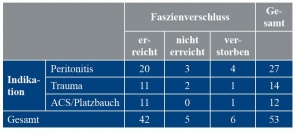
Insgesamt konnte durch das hier beschriebene Vorgehen bei 42 der 47 überlebenden Patienten ein verzögerter Primärverschluss der Faszie erreicht werden. Das entspricht einer Faszienverschlussrate von 89,4 % in der Per-Protocol-Analyse. Unter Einschluss der intrahospital verstorbenen Patienten ergab sich eine Verschlussrate von 79,3 % (42 von 53 Patienten) in der Intention-to-Treat-Analyse. Bei allen Patienten der ACS/Platzbauch-Gruppe konnte ein Faszienverschluss erreicht werden. Für die Gruppen Peritonitis und Trauma waren die Verschlussraten mit 87 % (20 von 23 Patienten) beziehungsweise 85 % (11 von 13 Patienten) geringer (Tabelle 5 und Abbildung 6). Die Unterschiede in den Faszienverschlussraten waren nicht signifikant (p = 0,647).
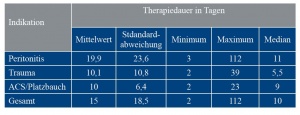
Die mittlere Therapiedauer betrug 15 Tage, wobei die Spanne von 2 bis 112 Tagen reichte (Tabelle 6). Im Schnitt war die Therapiedauer innerhalb der Peritonitisgruppe mit 20 Tagen doppelt so lang wie jene mit zehn Tagen in der Trauma- und ACS/Platzbauchgruppe (p = 0,03). Es konnte ein signifikanter Unterschied der Therapiedauer zwischen der Peritonitis- und der Traumagruppe nachgewiesen werden (p = 0,03), nicht jedoch zwischen Peritonitis- und ACS / Platzbauchgruppe (p = 0,20). Die Dauer der offenen Abdominalbehandlung hatte keinen signifikanten Einfluss auf die Möglichkeit des Faszienverschlusses. So betrug die Faszienverschlussrate in der Gruppe der Patienten, bei denen die offene Abdominalbehandlung maximal zehn Tage dauerte, 96 % in der Per-Protocol-Analyse und in der Intention-to-Treat-Analyse 82,7 %. In der Gruppe der Patienten, bei denen die offene Abdominalbehandlung länger als zehn Tage dauerte, betrugen die erreichten Faszienverschlussraten 81,8 % in der Per-Protocol-Analyse und 75 % in der Intention-to--Treat-Analyse (p > 0,05 für beide Analysen).
Von allen 53 eingeschlossenen Patienten verstarben sieben (13 %) im Laufe des stationären Aufenthaltes, und von diesen sechs (11 %) während der offenen Abdominalbehandlung. Ursächlich war in fünf Fällen ein septisches Multiorganversagen im Rahmen einer Peritonitis und in den übrigen Fällen eine kardiopulmonale Insuffizienz ohne Assoziation mit einem septischen Geschehen. Es trat keine enteroatmosphärische Fistel auf. In einem Fall musste nach initialer Fasziennaht das Abdomen aufgrund eines erneuten ACS wieder eröffnet und erneut der offenen Abdominalbehandlung zugeführt werden. Nach weiteren zwei Wechseln gelang hier der suffiziente Verschluss der Faszie. Es traten keine Faszieninsuffizienz (abdominal wall dehiscence) und kein intraabdomineller Abszess im Rahmen des stationären Aufenthalts auf. Des Weiteren wurden bei insgesamt neun Patienten (17 %) Wundheilungsstörungen beobachtet, davon wurden fünff (9,4 %) (Clavien-Dindo Grad I) einer offenen Wundbehandlung ohne Sekundärnaht zugeführt, vier (7,5 %) (Clavien-Dindo Grad III) wurden nach offener Wundbehandlung sekundär verschlossen.
Diskussion
Die Faszienverschlussraten innerhalb der unterschiedlichen Indikationsgruppen zur Anlage eines Laparostomas stellen einen zentralen Zielparameter der offenen Bauchbehandlung dar. Ein suffizienter verzögerter Primärverschluss der Faszie verhindert die Entwicklung teils großer ventraler Hernien, die komplexe rekonstruktive Eingriffe mit ausgeprägtem Risikoprofil erfordern [20, 23]. Auch nimmt mit der Dauer der Behandlung die Rate an Komplikationen zu [29 - 32].
Letztendlich zeigt sich im Literaturstudium, dass bei reinen vakuumbasierten Verfahren verzögerte Primärverschlussraten der Faszie von im Mittel 60 % Prozent erreicht werden [9]. Durch Ergänzung des Verfahrens durch alloplastische Meshes oder Nähte lässt sich diese Rate allerdings deutlich steigern [2, 8, 18, 34, 35]. Gemäß „Koblenzer Algorithmus“ wird ein Vicrylnetz auf Faszienniveau als temporäres Inlay implantiert.
Jede Revision ermöglicht die Annäherung der Faszienränder durch partielle Resektion der Netzränder bis zur direkten Fasziennaht. Durch diese Technik soll ein schneller Faszienverschluss ermöglicht werden, den Scott et al. fordern [3].
In den letzten Jahren wurden einige vielversprechende Techniken publiziert, die eine mechanische Faszientraktion gewährleisten [2, 14, 34, 36, 37]. Die in unserem Kollektiv erzielten Faszienverschlussraten von 89,4 % in der Per-Protocol-Analyse und 79,3 % in der Intention-to-Treat-Analyse bewegen sich im oberen Bereich der publizierten Raten [6, 18, 34, 35, 37]. Damit ist durch eine Behandlung nach „Koblenzer Algorithmus“ eine deutliche Steigerung der Faszienverschlussraten im Vergleich zu reinen Vakuumverfahren möglich [25, 38]. Die Vergleichbarkeit wird durch die grundsätzlich unterschiedlich zusammengesetzten Kollektive eingeschränkt. So beinhaltet das Kollektiv von Acosta et al. 40 % Patienten aus dem gefäßchirurgischen Patientengut und nur 8 % Traumata [6]. Im Gegensatz dazu werden Studien aus dem angloamerikanischen Raum publiziert, die nahezu ausschließlich Traumapatienten betrachten [34, 37].
In der Literatur werden zwei Patientengruppen unterschieden: Die Patienten, bei denen innerhalb der ersten zehn Tage ein Verschluss der Faszie und eine Beendigung der offenen Abdominalbehandlung erfolgen kann, und diejenigen Patienten, bei denen der Faszienverschluss in diesem Zeitfenster aufgrund einer Vielzahl von Gründen nicht möglich ist [6]. Während bei Traumapatienten zumeist ein frühzeitiger Verschluss mit hohen Faszienverschlussraten möglich ist, benötigen Peritonitispatienten nicht selten eine längere Behandlungsdauer [14, 21, 39]. Die Dauer der offenen Abdominalbehandlung wurde in mehreren Studien als Risikofaktor für den Faszienverschlusses identifiziert [6, 22, 24]. Wie in der bisherigen Literatur zeigt sich auch in unserem Kollektiv eine signifikant längere Behandlungsdauer der Peritonitispatienten im Vergleich zu Traumapatienten oder Patienten mit einem ACS. Im Zuge dessen erhöht sich auch die Anzahl der notwendigen Revisionen signifikant.
Bei der Subgruppenanalyse der vorliegenden Pilotstudie zeigt sich, dass sich die Faszienverschlussrate der Peritonitispatienten nicht von der der Traumapatienten oder der ACS-Patienten unterscheidet. Entgegen einiger bisheriger Veröffentlichungen lässt sich also mit dem beschriebenen Vorgehen auch bei der komplexen Gruppe der Peritonitispatienten eine zufriedenstellende Faszienverschlussrate erzielen [14]. In allen drei Gruppen zeigen sich nur wenige Therapieversager. In der Zukunft gilt es, diese Gruppe näher zu beleuchten und Risikofaktoren zu identifizieren, die trotz Kombination von Vakuumtherapie und Faszientraktion einen verzögerten Primärverschluss verhindern.
Bei unserem Vorgehen werden diese Patienten mit einer ventralen Hernie entlassen, um nach neun bis zwölf Monaten einer sekundären Bauchdeckenrekonstruktion, in der Regel durch einen Sublay-Mesh-augmentierten Hernierepair, gegebenenfalls unter Erweiterung durch eine Komponentenseparation nach Ramirez zugeführt zu werden. Für diese Gruppe der Therapieversager werden in der Literatur verschiedene vielversprechende Verfahren publiziert, um die Ausbildung einer großen ventralen Hernie zu vermeiden. So stellen Dietz et al. ein Konzept vor, das vier Phasen beinhaltet und die Implantation eines 2-Komponenten-Meshs in IPOM[1]-Position als Faszienbridging bei niedrigen Komplikationsraten vorsieht [8]. Ferguson et al. verwenden bei diesen Patienten im Rahmen des 1. stationären Aufenthalts eine Komponentenseparationstechnik, um einen verzögerten Primärverschluss zu erzielen [40]. Das Laparostoma-Register und die inkludierten Follow up Erhebungen sollen in der Zukunft belastbare Zahlen auch zum Thema der Bauchdeckenrekonstruktion nach offener Bauchbehandlung liefern.
Die Diskussion zeigt, dass eine direkte Vergleichbarkeit der Techniken und diversen Modifikationen aufgrund ihrer Heterogenität in der Zusammensetzung der Studienkollektive und der technischen Modifikationen sowie ihrer Ergebnisse derzeit nur unzureichend möglich ist. Auch können Empfehlungen mit Leitliniencharakter zur Behandlung des Laparostomas auf breiter Evidenzbasis aktuell deshalb nicht gegeben werden [1, 41].
Die Auswertung der vorliegenden Studie unter Verwendung des Datensatzes des Laparostoma-Registers offenbart, dass eine Verfahrensoptimierung der Versorgung des Laparostomas unter Verwendung des hier untersuchten Konzeptes möglich zu sein scheint.
Die Schaffung eines ausreichenden Evidenzniveaus ist nur durch eine standardisierte prospektive multizentrische Datenerfassung und Analyse möglich. Daher wurde durch die CAMIN der DGAV ein ab Mai 2015 bundesweit zugängliches Laparostoma-Register entwickelt, das diese Datenerfassung garantieren soll. Ziele des Registers sind die bundesweite Erfassung, Qualitätssicherung und in der Folge Standardisierung von Therapiekonzepten.
Das Laparostoma-Register der DGAV
In einer MEDLINE-Literaturrecherche mittels des Suchbegriffs (MESH-Headings) „open abdomen management“ wurden die für die spätere Auswertung notwendigen Parameter bestimmt. Dabei wurde der Zeitraum 1985 - 2014 als relevant erachtet. Es wurden 103 Abstracts und 48 Volltexte hinsichtlich der untersuchten Parameter analysiert (Tabelle 7).
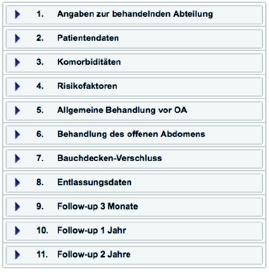
Der Registerdatensatz gliedert sich in elf Kategorien (Abbildung 7). Neben der Erfassung des aktuellen Aufenthalts sind Follow up Untersuchungen zu drei bestimmten Zeitpunkten inkludiert. Diese werden drei Monate, ein Jahr und zwei Jahre nach Verschluss des Laparostomas durchgeführt, um Daten zum Outcome zu generieren. Die primäre Konfiguration wurde als Modul des EuraHS erstellt. Zudem wird das Register über StuDoQ der DGAV zugänglich sein. Über eine Online Maske ist die Eingabe der Daten möglich.
Um eine größtmögliche Benutzerfreundlichkeit zu erreichen, öffnen sich die Unterpunkte nur bei vorheriger positiver Beantwortung der Eingangsfrage. Zudem werden in Pop-up Boxen Erklärungen gegeben, hier am Beispiel des MPI (Mannheimer-Peritonitis Index) dargestellt (Abbildung 8). Illustrationen wurden an entscheidenden Stellen eingefügt, um das Befüllen der Felder so anschaulich wie möglich zu machen.
Im Sinne einer möglichst großen Standardisierung sind zahlreiche etablierte und evaluierte Scores und Klassifikationen inkludiert, die direkt via Pop-up erläutert werden. So werden neben dem ASA[2]-Score bei Peritonitispatienten der MPI[3] und bei bei Traumapatienten der ISS[4] (Injury Severity Score) erfasst. Darüber hinaus werden zur Klassifikation der Komplikationen die ClavianDindo-Klassifikation (Tabelle 8) und als aktuell einzige Möglichkeit der Klassifikation des „offenen Bauches“ die von Björck et al im World Journal of Surgery vorgestellte Klassifikation dokumentiert (Tabelle 9) [27, 28].
Ausblick
Im Gedenken an das wissenschaftliche Wirken von Oberstarzt Prof. Dr. Heinz Gerngroß soll die vorliegende Arbeit neben der Vorstellung des Laparostoma-Registers erste Ergebnisse einer beispielhaften monozentrischen Auswertung aufzeigen. Der Rückblick auf das erlebte Wirken von Oberstarzt Prof. Dr. Heinz Gerngroß erfüllt uns dabei mit Stolz und Dankbarkeit.
In der Auswertung ermöglicht das Register Untersuchungen zu allen bisher in monozentrischen Studien untersuchten Zielparametern und die Beantwortung von Fragestellungen darüber hinaus. Es zeichnet es sich durch eine größtmögliche Standardisierung der Datenerfassung aus. Eine Erhebung von etablierten Scores sichert die Vergleichbarkeit der Daten. Sie wird in der Zukunft Daten zu den Langzeitergebnissen nach offener Bauchbehandlung liefern, die man bisher in der Literatur vergeblich sucht. Aufgrund der relativ niedrigen Fallzahlen pro Klinik und Jahr, der gleichzeitig aber hohen Relevanz für den einzelnen Patienten und insbesondere für den verletzten Soldaten wird hier die Aufwand-Nutzen-Relation im Rahmen der nationalen Registereingabe optimiert. Die standardisierte multizentrische Erfassung des Registers kann die Voraussetzungen zur Erstellung von Leitlinien zur Versorgung des Laparostomas schaffen. Für die teilnehmenden Kliniken ergeben sich der Vorteil eines Vergleichs zum Kollektiv der anderen teilnehmenden Kliniken sowie die Möglichkeit der „Expertenkonsultation“ bei schwierigen Fällen.
Interessenkonflikt
Die Verfasser versichern, dass kein Interessenkonflikt besteht.
Literatur
- Open Abdomen Advisory Panel, Campbell A, Chang M, et al. Management of the open abdomen: from initial operation to definitive closure. Am Surg. 2009;75(11 Suppl): S 1-22.
- Burlew CC. The open abdomen: practical implications for the practicing surgeon. Am. J. Surg. 2012;204(6): 826-835.
- Scott BG, Welsh FJ, Pham HQ, et al. Early aggressive closure of the open abdomen. J Trauma. 2006;60(1): 17-22.
- Herrle F, Hasenberg T, Fini B, Jonescheit J, Shang E, Kienle P, Post S, Niedergethmann M. Open abdomen 2009. A national survey of open abdmen treatment. Chirurg. 2011;82(8): e684-690.
- Quyn AJ, Johnston C, Hall D, et al. The open abdomen and temporary abdominal closure systems--historical evolution and systematic review. Colorectal Dis. 2012;14(8): 429-438.
- Acosta S, Bjarnason T, Petersson U, et al. Multicentre prospective study of fascial closure rate after open abdomen with vacuum and mesh-mediated fascial traction. Br J Surg. 2011;98(5): 735-743.
- Verdam FJ, Dolmans DE, Loos MJ, et al. Delayed primary closure of the septic open abdomen with a dynamic closure system. World J Surg. 2011;35(10): 2348-2355.
- Dietz UA, Wichelmann C, Wunder C, et al. Early repair of open abdomen with a tailored two-component mesh and conditioning vacuum packing: a safe alternative to the planned giant ventral hernia. Hernia. 2012;16(4): 451-460.
- Boele van Hensbroek P, Wind J, Dijkgraaf MG, et al. Temporary closure of the open abdomen: a systematic review on delayed primary fascial closure in patients with an pen abdomen. World J Surg. 2009;33(2): 199-207.
- Barker DE, Green JM, Maxwell RA, et al. Experience with vacuum-pack temporary abdominal wound closure in 258 trauma and general and vascular surgical patients. J. Am. Coll. Surg. 2007;204(5):784-92; discussion 792-793.
- Willms A, Güsgen C, Schreyer C, Becker HP, Schwab R. Prävention von Dünndarmfisteln beim Laparostoma: lessons learned. Zentralbl Chir. 2011;136(6): 592-597.
- Diaz JJ, Cullinane DC, Dutton WD, et al. The management of the open abdomen in trauma and emergency general surgery: part 1-damage control. J Trauma. 2010;68(6): 1425-1438.
- Smith BP, Adams RC, Doraiswamy VA, et al. Review of abdominal damage control and open abdomens: focus on gastrointestinal complications. J Gastrointestin Liver Dis. 2010;19(4): 425-435.
- Rasilainen SK, Mentula PJ, Leppäniemi AK. Vacuum and mesh-mediated fascial traction for primary closure of the open abdomen in critically ill surgical patients. Br J Surg. 2012;99(12): 1725-1732.
- Björck M. Vacuum and mesh-mediated fascial traction for primary closure of open abdomen in critically ill surgical patients (Br J Surg 2012; 99: 1725-1732). Br J Surg. 2012;99(12): 1732-1733.
- Hatch QM, Osterhout LM, Podbielski J, et al. Impact of closure at the first take back: complication burden and potential overutilization of damage control laparotomy. J Trauma. 2011;71(6): 1503-1151.
- Pliakos I, Papavramidis TS, Mihalopoulos N, et al. Vacuum-assisted closure in severe abdominal sepsis with or without retention sutured sequential fascial closure: a clinical trial. Surgery. 2010;148(5): 947-953.
- Miller RS, Morris JA, Diaz JJ, Herring MB, May AK. Complications after 344 damage-control open celiotomies. J Trauma. 2005;59(6):1365-71; discussion 1371-1374.
- Joels CS, Vanderveer AS, Newcomb WL, et al. Abdominal wall reconstruction after temporary abdominal closure: A ten-year review. Surg Innov. 2006;13(4): 223-230.
- Pantelis D, Jafari A, Vilz TO, et al. Komponentenseparationstechnik bei komplizierten Bauchwandhernien. Chirurg. 2012;83(6): 555-560.
- Tsuei BJ, Skinner JC, Bernard AC, Kearney PA, Boulanger BR. The open peritoneal cavity: etiology correlates with the likelihood of fascial closure. Am Surg. 2004;70(7): 652-656.Regner JL, Kobayashi L, Coimbra R. Surgical strategies for management of the open abdomen. World J Surg. 2012;36(3):497-510
- Regner JL, Kobayashi L, Coimbra R. Surgical strategies for management of the open abdomen. World J Surg. 2012;36(3): 497-510.
- Padalino P, Dionigi G, Minoja G, et al. Fascia-to-fascia closure with abdominal topical negative pressure for severe abdominal infections: preliminary results in a department of general surgery and intensive care unit. Surg Infect (Larchmt). 2010;11(6): 523-528.
- Dubose JJ, Scalea TM, Holcomb JB, et al. Open abdominal management after damage-control laparotomy for trauma: a prospective observational American Association for the Surgery of Trauma multicenter study. J Trauma Acute Care Surg. 2013;74(1):113-120; discussion 1120-1122.
- Wondberg D, Larusson HJ, Metzger U, Platz A, Zingg U. Treatment of the open abdomen with the commercially available vacuum-assisted closure system in patients with abdominal sepsis: low primary closure rate. World J Surg. 2008;32(12): 2724-2729.
- Willms A, Güsgen C, Schaaf S, Bieler D, von Websky M, Schwab R. Management of the open abdomen using vacuum-assisted wound closure and mesh-mediated fascial traction. Langenbecks Arch Surg. 2015;400 (1): 91-99.
- Dindo D, Demartines N, Clavien PA. Classification of surgical complications: a new proposal in a cohort of 6336 patients and results of a survey. Ann Surg. 2004; 240(2): 205-213.
- Björck M, Bruhin A, Hinck D, Kaplan M, Manca G, Wild T, Windsor A. Classification - an important step to improve management of patients with an open abdomen. World J Surg. 2009; 33(6): 1154-1157.
- Scott BG, Feanny MA, Hirshberg A. Early definitive closure of the open abdomen: a quiet revolution. Scand J Surg. 2005;94(1): 9-14.
- Stevens P. Vacuum-assisted closure of laparostomy wounds: a critical review of the literature. Int Wound J. 2009;6(4): 259-266.
- Demetriades D, Salim A. Management of the open abdomen. Surg. Clin. North Am. 2014;94(1): 131-153.
- Jannasch O, Tautenhahn J, Lippert H, Meyer F. [Temporary abdominal closure and early and late pathophysiological consequences of treating an open abdomen]. Zentralbl Chir. 2011;136(6): 575-584.
- Tukiainen E, Leppäniemi A. Reconstruction of extensive abdominal wall defects with microvascular tensor fasciae latae flap. Br J Surg. 2011;98(6): 880-884.
- Suliburk JW, Ware DN, Balogh Z, et al. Vacuum-assisted wound closure achieves early fascial closure of open abdomens after severe trauma. J Trauma. 2003;55(6):1155-60; discussion 1160-1161.
- Seternes A, Myhre HO, Dahl T. Early results after treatment of open abdomen after aortic surgery with mesh traction and vacuum-assisted wound closure. Eur J Vasc Endovasc Surg. 2010;40(1): 60-64.
- Petersson U, Acosta S, Björck M. Vacuum-assisted wound closure and mesh-mediated fascial traction--a novel technique for late closure of the open abdomen. World J Surg. 2007;31(11): 2133-2137.
- Burlew CC, Moore EE, Biffl WL, et al. One hundred percent fascial approximation can be achieved in the postinjury open abdomen with a sequential closure protocol. J Trauma Acute Care Surg. 2012;72(1): 235-241.
- Bee TK, Croce MA, Magnotti LJ, et al. Temporary abdominal closure techniques: a prospective randomized trial comparing polyglactin 910 mesh and vacuum-assisted closure. J Trauma. 2008;65(2):337-42; discussion 342-344.
- Garner GB, Ware DN, Cocanour CS, et al. Vacuum-assisted wound closure provides early fascial reapproximation in trauma patients with open abdomens. Am. J. Surg. 2001;182(6): 630-638.
- Ferguson EJ, Oswanski MF, Stombaugh HA, Daniels RG. Early definitive closure of abdomen using components separation technique after damage control surgery. Am Surg. 2011;77(4): E74-75.
- Roberts DJ, Zygun DA, Grendar J, et al. Negative-pressure wound therapy for critically ill adults with open abdominal wounds: a systematic review. J Trauma Acute Care Surg. 2012;73(3): 629-639.
Bildquellen:
Abb. 2 - 4: Oberfeldarzt Dr. Christoph Güsgen, Koblenz
Abb. 6 - 7: Registerauszüge des Laparostoma-Registers auf der Internetplattform EuraHS – Prof. Dr. Dr. Ullrich Dietz / Dr. Arnulf Willms
[1] IPOM = Intraperitoneal-Only-Mesh Technik; Verfahren zum Verschluss von Bauchdeckenhernien, bei dem monofile Netze laparoskopisch oder durch offenen Eingriff intraperitoneal durch Nähte oder Tackern fixiert werden.
[2] ASA = American Society of Anesthesiologists; 6 stufiger Score zur Einschätzung des perioperativen Risikos
[3] MPI = Mannheimer Peritonitis Index ; prognostisches Scoresystem zur Prognoseabschätzung bei Patienten mit Peritonits
[4] ISS = Injury Serverity Score; klinische Einteilung anatomischer Verletzungsgrade
Datum: 28.07.2015
Quelle: Wehrmedizinische Monatsschrift 2015/6-7

![Tabelle 8: Klassifi kation der chirurgischen Komplikationen nach Clavien-Dindo [27]](/media/gallery/321/image-1452855016.jpg)


![Abbildung 6: Faszienverschlussraten nach Indikation [26]](/media/gallery/321/image-1452855059.jpg)
![Tabelle 9: Klassifi kation des offenen Bauches nach Björck et al. [28]](/media/gallery/321/image-1452855065.jpg)