ADIPOSITAS-INTERVENTION IN DER TRUPPENÄRZTLICHEN PRAXIS
Obesity intervention by military general practitioners
Aus dem Sportmedizinischen Institut der Bundeswehr Warendorf (Leiter: Oberstarzt Dr. A. Lison)
Stefan Sammito, Christoph Holtherm und Andreas Lison
Übergewicht und Adipositas stellen auch in der Bundeswehr ein immer größer werdendes Problem dar. Seit 2001 wird federführend am Sportmedizinischen Institut der Bundeswehr das Adipositas-Interventionsprogramm der Bundeswehr (AiPBw) durchgeführt.
Methoden:
Recherchen der nationalen und internationalen Literatur; Aus- und Bewertung von Evaluationsstudien zum AiPBw.
Ergebnisse:
Das AiPBw zeigt signifikante Verbesserungen bei Gewicht und Leistungsfähigkeit, die jedoch nur gering ausfallen.
Schlussfolgerungen:
Eine flächendeckende, heimatnahe Adipositas-Intervention in den regionalen Sanitätseinrichtungen erscheint möglich. Die Umsetzbarkeit für den Truppenarzt wird aufgezeigt. Eine zielgerichtete Primärprävention zur frühzeitigen Vermeidung von Übergewicht und Adipositas wäre darüber hinaus zwingend notwendig und zu implementieren.
Summary
Background:
Overweight and obesity pose an ever-increasing problem in the German Armed Forces (Bundeswehr). Since 2001 there is the Bundeswehr Obesity Intervention Programme (AiPBw) by the Bundeswehr Institute of Sports Medicine in progress.
Methods:
Investigation of national and international literature and analysis and review of evaluation studies on the AiPBw. Results: The Bundeswehr Obesity Intervention Programme has led to significant improvements in weight and performance. The resulting changes, however, were only minor.
Conclusions:
An area wide, near to the deployment of the soldiers obesity intervention programme in the regional military medical centres appears possible. The practicability for the military physician is illustrated. In addition a specific primary prevention for early avoiding of overweight and obesity is necessary and has to implement.
1. Einleitung
Übergewicht und Adipositas stellen eine weltweit zunehmende Herausforderung für die Gesundheitssysteme nicht nur der Industrienationen dar. Die Deutsche Adipositas Gesellschaft (DAG) definiert analog zur Weltgesundheitsorganisation (WHO) Übergewicht als einen Body mass Index (BMI) zwischen ?? 25 und < 30 kg/m² und Adipositas ab einem BMI von 30 kg/m² (siehe Tab 1) [13, 44]. Verschiedene Studien haben sich mit der Prävalenz von Übergewicht und Adipositas in Deutschland beschäftigt [12, 14, 26, 29, 42], wobei tendenziell eine höhere Prävalenz bei Männern gegenüber Frauen sowie mit zunehmendem Alter festzustellen ist. Darüber hinaus ist eine Zunahme auch bei jungen Erwachsenen [26] sowie bei Kindern [15, 19, 31] in den letzten Jahren zu beobachten. Insgesamt ist die Prävalenz der Adipositas in Deutschland in den letzten zwei Dekaden um 39 % bei Männern und 44 % bei Frauen [37] angestiegen. Eine ähnliche Entwicklung zeigt sich auch in anderen Industrienationen, zum Beispiel in den USA [10].
Als Risikofaktoren für die Entstehung von Übergewicht sind unter anderem Bewegungsmangel, Fehlernährung, familiäre Disposition, niedriger soziökonomischer Status, Stress, Essstörung, endokrine Erkrankungen und Medikamente [1, 9, 24, 28, 41] belegt. Der daraus entstehende Mangel an körperlicher Leistungsfähigkeit führt bei immer mehr Arbeitnehmern zu erheblichen Problemen, mit alltäglichen Belastungen zurechtzukommen [16]. Übergewicht und Adipositas gelten als modifizierbare Risikofaktoren für Diabetes mellitus Typ II [5, 6, 35], Herzkreislauferkrankungen [23, 24, 30], Dyslipidämie [23, 35] und Schlaganfall [17]. Ein erhöhter BMI korreliert mit einer deutlichen Verkürzung der Lebenserwartung [33, 36], einer Steigerung der Gesamtmortalität [30] und erhöhter Inzidenz von Tumorerkrankungen [8]. Die Kosten für die Folgeerkrankungen werden mit jährlichen Ausgaben von 13 Milliarden Euro, insbesondere für die Behandlung des Diabetes mellitus Typ II [21], beziehungsweise mit 3,1 % bis 5,5 % des gesamten Gesundheitsetats der Bundesrepublik Deutschland veranschlagt [38].
2. Übergewicht und Adipositas in den Streitkräften
Auch in den deutschen Streitkräften ist das Bild übergewichtiger und adipöser Soldaten beziehungsweise Soldatinnen (vereinfacht wird im Folgenden die geschlechtsneutrale Form Soldat benutzt) keine Seltenheit mehr. So äußerte 2002 der damalige Generalinspekteur General Kujat: „Unabhängig von den Spätfolgen des Übergewichts für Herz- Kreislauf, Stoffwechsel und Bewegungsapparat, leidet die Einsatzfähigkeit und das Ansehen der Bundeswehr.“ [4]. Das Flugmedizinische Institut der Bundeswehr konnte bei Bewerbern des Fliegerischen Dienstes und bei Luftfahrzeugführern, analog zu den Entwicklungen in der bundesdeutschen Bevölkerung, einen Anstieg der Prävalenz in den letzten 30 Jahren feststellen [11]. Auch bei älteren Soldaten zeigt sich dieser Trend. Bei 1 248 Teilnehmern am Lehrgang „Sport für Soldaten über 40 Jahre“ an der Sportschule der Bundeswehr mit einem Altersdurchschnitt von 46,0 ± 4,3 Jahre betrug der BMI 26,4 ± 2,63 kg/m² [20]. Hiervon waren 68,8 % der Soldaten als übergewichtig und weitere 10 % als adipös einzustufen. Insgesamt zeigt der Vergleich mit Daten von Bundesbürgern [29] damit eine ähnliche Prävalenz von Übergewicht und Adipositas. Berechnungen der US Navy haben ergeben, dass bei 18- bis 24-jährigen Marinesoldaten Extrakosten von 3 328 US $ durch übergewichtsassoziierte Erkrankungen pro Jahr entstehen [3].
Auch die Fitness der Soldaten leidet unter dem Übergewicht. Gemessen an Ergebnissen im Physical-Fitness-Test (PFT) in Zentren für Nachwuchsgewinnung konnten Leyk et al. [25] eine positive Korrelation zwischen der Durchfallquote und dem BMI feststellen. Analoge Ergebnisse wurden an über 4 500 Soldaten auch für den Basis-Fitness-Test ermittelt [27]. An über 600 Weiterverpflichtungsuntersuchungen aus der Truppe konnten Sammito und Niebel [39] eine negative Korrelation zwischen der Fahrradergometerleistung und Anzahl der kardiovaskulären Risikofaktoren nachweisen. Es muss jedoch berücksichtigt werden, dass übergewichtige und adipöse Soldaten dennoch im Mittel mit 2,2 Watt (Adipositas-Inventionsprogramm [22]) beziehungsweise 3,2 Watt (Lehrgang „Sport für Soldaten über 40 Jahre“ [20]) relativer Leistungsfähigkeit bezogen auf ihr Körpergewicht die Anforderungen [18] für eine angepasste Leistungsfähigkeit erfüllten. Auch wenn Letzteres sicherlich eine Positivauswahl darstellt, zeigen die Zahlen eindrucksvoll, dass Übergewicht in den Streitkräften nicht zwingend mit einer komplett eingeschränkten Leistungsfähigkeit einhergehen muss.
Zur Reduzierung insbesondere der kardiovaskulären Risikofaktoren, zur Verhinderung der Adipositasfolgeerkrankungen und Wiedererlangung beziehungsweise Steigerung der körperlichen Leistungsfähigkeit führt das Sportmedizinische Institut der Bundeswehr federführend seit 2001 das „Adipositas- Interventionsprogramm der Bundeswehr“ (AiPBw) sowohl lehrgangsgebunden als auch ambulant durch [2].
3. Evaluation des AiPBw
Im Rahmen der Evaluation des AiPBw am Sportmedizinischen Institut der Bundeswehr konnten zu den Ursachen von Übergewicht und dem Erfolg des AiPBw in den Streitkräften weitere Erkenntnisse gewonnen werden. Eine Erhebung zum Ernährungsverhalten vor dem lehrgangsgebundenen AiPBw belegte [32], dass sich die Teilnehmer im Mittel hyperkalorisch ernährten und hierbei ein zu niedriger Anteil von Kohlenhydraten zulasten einer relativ zu hohen Aufnahme von Fetten und Eiweißen feststellbar war. Eine im Jahr 2009 abgeschlossene Untersuchung zum Bewegungsverhalten mit Schrittzählern ergab, dass sich die 24 Teilnehmer im Schnitt nur mit 6 208 Gangzyklen (Spannweite: 2 897 - 10 352) am Tag bewegten [34].
Empfehlenswert wäre ein Minimum von 10 000 Gangzyklen in 24 Stunden [43]. Auch Aktivitäten mit mittlerer bis hoher Intensität (> 40 Gangzyklen/min) wurden von mehr als der Hälfte der untersuchten Probanden nicht erreicht. Bemerkenswert war, dass die mittlere Anzahl von Gang zyklen/ Tag unter der Woche (Montag-Freitag 6 475 Gangzyklen/Tag) deutlich höher als am Wochenende ausfiel (Samstag- Sonntag 4 840 Gangzyklen/Tag). Dabei ist anzunehmen, dass alle Teilnehmer am Wochenende aufgrund fehlender Dienstbelastung deutlich mehr Zeit für eine aktive Lebensführung haben.
Mit dem Ziel der Evaluation möglicher, in der Fläche zu implementierender, Interventionsmaßnahmen wurden in einer Folgeuntersuchung die Ergebnisse der lehrgangsgebundenen Form des AiPBw mit einer ambulanten Betreuung verglichen [22]. Das ambulante Programm zeigte, gemessen an Teilnehmern, die nach 12 Monaten noch im Programm waren, signifikante Vorteile für die Anzahl der erfolgreichen Teilnehmer und die mittlere erzielte Gewichtsreduktion [13]. Die Teilnehmer konnten darüber hinaus ihre körperliche Leistungsfähigkeit, gemessen mittels Fahrradergometrie, signifikant verbessern. Auch hier war das ambulante Programm erfolgreicher als das lehrgangsgebundene (+0,41 W/kg KG gegenüber +0,23 W/kg KG über einen Zeitraum von 12 Monaten, p < 0,001).
In einer kürzlich abgeschlossenen Gesamtevaluation [40] zeigte sich bei einer Gesamtstichprobe von 1 090 Teilnehmern am AiPBw in einer Intentionto- threat-Analyse eine Gesamtgewichtsabnahme nach 24 Monaten von 3,4 kg und eine Zunahme der Leistungsfähigkeit von absolut 11,2 Watt auf dem Fahrradergometer, was einem relativen Leistungszuwachs von +0,19 Watt/kg Körpergewicht (KG) entspricht. Alle Veränderungen waren signifikant (p < 0,001). Dennoch waren diese Ergebnisse insgesamt ernüchternd, da nur 28,7 % der Teilnehmer nach 12 Monaten wenigstens 5 % und 10,5 % der Teilnehmer wenigstens 10 % ihres Anfangsgewichts reduzieren konnten.
4. Ambulantes AiPBw am SportMedInstBw
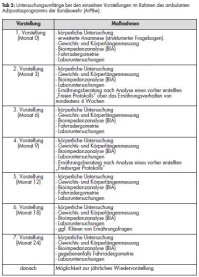
Im Rahmen des ambulanten AiPBw werden die Patienten in zwei Jahren siebenmal im Sportmedizinischen Institut der Bundeswehr vorstellig. Eingangsvoraussetzungen sind ein BMI = 30 kg/m² oder ein BMI ??= 27,5 kg/m² und mindestens ein zusätzlicher kardio-vaskulärer Risikofaktor sowie eine Restdienstzeit von mehr als zwei Jahren. Im Laufe des zweijährigen Programms werden im ersten Jahr alle drei Monate und im zweiten Jahr alle sechs Monate Wiedervorstellungen vereinbart. Bei den Vorstellungen 1, 3, 5 und 7 wird neben der aktuellen Anamnese und Untersuchung auch eine Leistungsdiagnostik in Form einer Fahrradergometrie durchgeführt. An den Terminen 2, 4 und 6 erfolgen ernährungsmedizinische Interventionen, unter anderem nach Auswertung und Besprechung von Ernährungsprotokollen. Bei jedem Termin werden das aktuelle Gewicht, Körperfettanteile mittels Bioimpedanzmethode und Laborwerte gemessen (Tab 2).
5. Transfer in die truppenärztliche Sprechstunde
Der große Anteil von Übergewicht und Adipositas in allen Truppenteilen und die zumeist langen Anfahrtswege der Patienten zu den einzelnen Vorstellungen legen den Schluss nahe, nach Etablierung des AiPBw mit definierten Behandlungsstandards das „Erfolgsprogramm“ in die truppenärztliche präventivmedizinische Sprechstunde zu exportieren. Hierbei ist es für den präventivmedizinischen Truppenarzt/Facharzt ohne Weiteres möglich, auf den bewährten Aufbau des AiPBw (siehe Tab 2) zurückzugreifen. Eine enge Bindung des Patienten mit festen Wiedervorstellungsintervallen hat sich hier als wichtige Voraussetzung für einen Therapieerfolg gezeigt. Die im Institut gewählten 3- beziehungsweise 6-Monatsintervalle können aufgrund der kurzen Anfahrtswege des Patienten deutlich verkürzt werden, zum Beispiel durch eine Wiedervorstellung alle 4 Wochen. Sollte eine ernährungsmedizinische Fachkompetenz, zum Beispiel durch die Zusatzbezeichnung Ernährungsmedizin, nicht vorliegen, kann ohne Weiteres auf zivile Kooperationspartner mittels eines Einzelrezepts zurückgegriffen werden. Eine Fahrradergometrie, auch ohne Laktatdiagnostik, ist zum Ausschluss kardialer Kontraindikationen und zum Einschätzen der Trainingsbereiche gemäß der Formel 60 – 70 % der in der Fahrradergometrie erzielten maximalen Herzschlagfrequenz ausreichend. Auch kann der Langzeitverlauf mittels einer kostengünstig zu erhaltenen Körperfettwaage ohne Bioimpedanzanalyse längsschnittlich dokumentiert werden. Analog zum AiPBw sollten lang- und kurzfristige Ziele mit dem Patienten definiert werden. Selbst bei zwischenzeitlichen Rückschlägen sollte das Vorgehen nicht abgebrochen werden.
6. Schlussfolgerungen
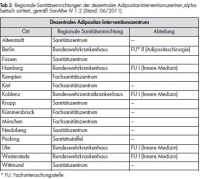
Zwar liegen repräsentative Zahlen über die Verbreitung von Übergewicht und Adipositas in den Streitkräften nicht vor, als Spiegel der Gesellschaft sind die Soldaten der Bundeswehr jedoch den gleichen Veränderungen des Lebensstils ausgesetzt. Vor dem Hintergrund der Einsatzrealität haben die körperliche Leistungsfähigkeit und Belastbarkeit eine zentrale Bedeutung gewonnen. Im Zuge der Evaluation des AiPBw am SportMedInstBw wurden mit Unterstützung des Sanitätsamtes der Bundeswehr weitere präventivmedizinische Zentren flächendeckend eingerichtet (siehe Tab 3).
Darüber hinaus stehen dem Truppenarzt mit den oben aufgeführten Maßnahmen die notwendigen Kenntnisse und Werkzeuge für eine evidenzbasierte Therapie der Adipositas in der eigenen Sprechstunde zur Verfügung. Insgesamt besteht somit ein adäquates Angebot für übergewichtige und adipöse Soldaten. Die hierbei erzielten Ergebnisse zeigen jedoch umso mehr die Notwendigkeit auf, neben der sekundärpräventivmedizinischen Untersuchung, Behandlung und Beratung adipöser Soldaten vorrangig das Übergewicht zu verhindern. Dies ist im Vorfeld die einzige Möglichkeit, effektiv eine dem Alter und den Einsatzanforderungen entsprechende, hohe körperliche Leistungsfähigkeit zu gewährleisten. Dies kann nur im engen Verbund zwischen Vorgesetzten, Truppenärzten und Sportausbildern erfolgen. Hierzu notwendige wissenschaftliche Erkenntnisse und präventivmedizinische Programme sind jedoch für den Bereich der Bundeswehr noch zu ermitteln und zu etablieren.
Literatur:
- Bank J, Marmot M, Oldfield Z, Smith JP: Disease and disadvantage in the United States and in England. JAMA 2006; 295: 2037-2045
- BMVg: Leitfaden Gewichtsabnahme und Steigerung körperlicher Leistungsfähigkeit – Das Handbuch zum “Adipositas-Interventionsprogramm Bw”. Fü San I 1, Bonn 2003, 3. Auflage
- Bradham DD, South BR, Saunders HJ, Heuser MD, Pane KW, Dennis KE: Obesity-related hospitalization cost to the U.S. Navy, 1993 to 1998. Mil Med 2001; 166: 1-10
- Briedigkeit J: Aus Überzeugung. Bundeswehr aktuell 2005, 13 (40): 11
- Chan JM, Rimm EB, Colditz GA, Stampfer MJ, Willett WC: Obesity, fat distribution, and weight gain as risk factores for clinical diabetes in men. Diabetes Care 1994; 17: 961-969
- Colditz GA, Willett WC, Rotnitzky A, Manson JE: Weight gain as a risk factor for clinical diabeltes mellitus in women. Ann Intern Med 1995; 122: 481-486
- Dalton M, Cameron AJ, Zimmet PZ et al: Waist circumference, waist-hip ratio and body mass index and their correlation with cardiovascular disease risk factors in Australian adults. J Intern Med 2003; 254: 555-563
- Dieterle C, Landgraf R: Folgeerkrankungen und Komplikationen der Adipositas. Internist 2006; 47: 141-149
- Dragano N, Hoffmann B, Stang A et al.: Subclinical coronary artherosclerosis and neighbourhood deprivation in an urban region. Eur J Epidemiol 2009; 24: 25-35
- Flegal KM, Caroll MD, Ogden CL, Johnson CL: Prevalence and trends in obesity among US adults, 1999-2000. JAMA 2002; 288: 1723-1727
- Glaser H: Beeinflussbare Risikofaktoren: Rauchen und Übergewicht bei Luftfahrzeugführern und Bewerbern für den fliegerischen Dienst der Bundeswehr – Trends über 30 Jahre. Wehrmed Mschr 2008; 52: 336-342
- Hauner H, Bramlage P, Lösch C et al.: Übergewicht, Adipositas und erhöhter Taillenumfang. Dtsch Arzteblatt 2008; 105: 827-833
- Hauner H, Buchholz G, Hamann A: Evidenz-basierte Leitlinie Therapie und Prävention der Adipositas. 2007, Deutsche Adipositas-Gesellschaft, Deutsche Diabetes-Gesellschaft, Deutsche Gesellschaft für Ernährung (DGE), Deutsche Gesellschaft für Ernährungsmedizin
- Helmert U, Strube H: Die Entwicklung der Adipositas in Deutschland von 1985 bis 2002. Gesundheitswesen 2004; 66: 409-415
- Herpertz-Dahlmann B, Geller F, Bohle C et al.: Secular trends in body mass index measurements in preschool children from the city of Aachen, Germany. Eur J Pediatr 2003; 162: 104-109
- Hertz RP, Unger A, McDonald M, Lustik MB, Biddulph-Krentar J: The impact of obesity on work limitations and cardiovascular risk factors in the U.S. workforce. J Occup Environ Med 2004; 46: 1196-203
- Hu G, Tuomilehto J, Silventoinen K, Sarti C, Männistö S, Jousilahti P: Body Mass Index, Waist Circumference, and Waist-Hip Ratio on the Risk of Total and Type-Specific Stroke. Arch Intern Med 2007; 167: 1420-1427
- Inspekteur des Sanitätsdienstes: Allgemeiner Umdruck Nr. 80 – Fachdienstliche Anweisungen des Inspekteurs des Sanitätsdienstes der Bundeswehr. Bonn, 2004
- Kalies H, Lenz J, von Kries R: Prevalence of overweight and obesity and trends in body mass index in German pres-school children, 1982-1997. Int J Obes Relat Metab Disord 2002; 26: 1211-1217
- Kirchhof MR: Kardiovaskuläres Risikofaktorenprofil und Herzinfarktrisiko nach dem PROCAM-Index bei Männern mittleren Alters unter besonderer Berücksichtigung der EKG-Veränderungen unter Belastungsbedingungen. Inauguraldissertation der Medizinischen Fakultät der Westfälischen Wilhelms-Universität Münster, 2007
- Knoll KP, Hauner H: Kosten der Adipositas in der BRD – eine aktuelle Krankheitskostenstudie. Adipositas 2008; 2: 204-210
- Krümpelmann L: Adipositasinterventionsprogramm der Bundeswehr. Vergleich von zwei differenten Interventionskonzepten. Hausarbeit im Rahmen der Ersten Staatsprüfung für das Lehramt, Institut für Sportmedizin, Westfälische Wilhelms-Universität Münster 2007
- Lakka HM, Lakka TA, Tuomiletho J, Salonen JT: Abdominal obesity is associated with increased risk of acute coronary events in men. Eur Hear J 2002; 23: 706-713
- Lenz M, Richter T, Mühlhauser I: Morbidität und Mortalität bei Übergewicht und Adipositas im Erwachsenalter. Dtsch Ärzteblatt 2009; 106: 641-648
- Leyk D, Rohde U, Gorges W et al.: Physical Performance, Body Weight and BMI of Young Adults in Germany 2000-2004: Results of the Physical-Fitness-Test Study. Int J Sports Med 2006; 27: 642-647
- Leyk D, Rüther T, Wunderlich M et al.: Sportaktivität, Übergewichtsprävalenz und Risikofaktoren. Dtsch Ärzteblatt 2008; 105: 793-800
- Leyk D, Witzki A, Gorges W et al.: Körperliche Leistungsfähigkeit, Körpermaße und Risikofaktoren von 18- bis 35-jährigen Soldaten: Ergebnisse der Evaluierungsstudie zum Basis-Fitness-Test (BFT). Wehrmed Mschr 2010; 54: 278-282
- Marmot MG, Shipley MJ, Hemimgway H, Head J, Brunner EJ: Biological and behavioural explanations of social inequalities in coronary heart disease: the Whitehall I study. Diabetologia 2008; 51: 1980-1988
- Max Rubner-Institut: Nationale Verzehrs Studie II, Ergebnisbericht. Teil 1, Karlsruhe 2008
- McGee DL: Body mass index and mortality: a meta-analysis based on person-level data from twenty-six observational studies. Ann Epidemiol 2005; 15: 87-97
- Nething K, Stroth S, Wabitsch M et al.: Primärprävention von Folgeerkrankungen des Übergewichts bei Kindern und Jugendlichen. Dt Zschr für Sportmed 2006; 57 (2): 42-45
- Pawlowski D: Lebensmittelverzehr und Nährstoffaufnahme von Teilnehmern eines Adipositas-Interventionsprogramm der Bundeswehr. Diplomarbeit für das Fach Oecotrophologie an der Fachhochschule Münster, 2005
- Peeters A, Barendregt JJ, Willekens F, Mackenbach JP, Al Mamun A, Bonneux: Obesity in adulthood and its consequences for life expectancy: a life-table analysis. Ann Intern Med 2003; 138: 24-32
- Peschel A: Identifikation begünstigender Faktoren für die Entwicklung von Übergewicht/Adipositas bei Soldaten der Bundeswehr – Handlungsempfehlung für Prävention und Therapie. Bachelorarbeit für das Fach Oecotrophologie an der Fachhochschule Münster, 2009
- Potoczna N, Steffen R, Horber FF: Chirurgische Verfahren bei krankhafter Adipositas. Internist 2006; 47: 150-158
- Prospective Studies Collaboration: Body-mass index and cause specific mortality in 900000 adults: collaborative analyses of 57 prospective studies. Lancet 2009; 373: 1083-1096
- Prugger C, Keil U: Entwicklung der Adipositas in Deutschland – Größenordnung, Determinanten und Perspektiven. Dtsch Med Wochenschr 2007; 132: 892-897
- Robert Koch-Institut: Übergewicht und Adipositas. Themenheft 16. RKI Berlin, 2003
- Sammito S, Niebel I: Kardiovaskuläre und metabolische Risikofaktoren junger Arbeitsnehmer. In: Mensch, Technik, Organisation – Vernetzung im Produktentstehungs- und -herstellungs¬prozess. Hrsg: Gesellschaft für Arbeitswissenschaften 2011: 887-890
- Siegrist J, Marmot M: Health inequalitites and the psychosocial environment – two scientific challenges. Soc Sci Med 2004; 58: 1463-1473
- Statistisches Bundesamt: Mikrozensus 2003: Leben und Arbeiten in Deutschland. Ergebnisse des Mikrozensus 2003, Wiesbaden 2004
- Tudor-Locke C, Basset Jr D: How many steps/day are enough? Sports Med 2004, 34: 1-8
- World Health Organization: Obesity: prevention and managing the global epidemic. Reports of a WHO consultation. World Health Organ Tech Rep Ser 2000; 894: 1-253
Datum: 13.02.2012
Quelle: Wehrmedizinische Monatsschrift 2011/11