Das 3D-Tattoo – Fallbeispiel von Haut-veränderungen an Tätowierungen bei Sarkoidose
Bundeswehrzentralkrankenhaus Koblenz
Einleitung
Reaktionen auf Tätowierungsfarbstoffe treten nicht nur bei allergologisch relevanten Erkrankungen auf. Fremdkörperreak-tionen oder seltenere Systemerkrankungen wie die Sarkoidose dürfen hierbei nicht aus dem Blickfeld geraten.
Die Sarkoidose ist eine systemische granulomatöse Erkrankung mit fakultativer Beteiligung der Haut. Führend sind die Beteiligung der pulmonalen Lymphknoten (~90 %), der Leber, der Augen und des Herzleitungssystems. Jedoch gehen in knapp 30 % der Sarkoidosefälle kutane Veränderungen voraus, die durch den Dermatologen erkannt werden können.
Fallbeschreibung

Anamnese
In der Notaufnahme stellte sich im November 2016 ein 35-jähriger Patient mit einer roten schmerzhaften Hautveränderung am linken Unterschenkel vor, welche seit drei Tagen bestand und unter oraler Antibiose mit Cefuroxim 500 mg (3 x tgl. per os) zugenommen hatte. Die Diagnose eines Erysipels war auf Grund der dargebotenen Klinik und der Serologie (s. u.) rasch gestellt. Interessanter zeigten sich jedoch die dermatologischen Nebenbefunde an den anderen Extremitäten des Patienten.
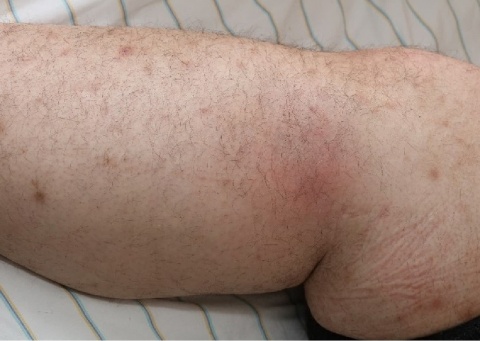
Die „Verdickung“ eines Tattoos am linken Unterarm (Abbildung 1 und 2) bestand nach Angaben des Patienten seit etwa zwei Monaten. Er gab an, dass das Tattoo vor zwei Jahren schon einmal „dick“, aber spontan rückläufig gewesen sei. Zwei Wochen vor der Vorstellung in der Notaufnahme bemerkte der Patient erstmalig eine druckschmerzhafte Hautveränderung am rechten Unterschenkel (Abbildung 3).
Klinischer Befund
Neben einer Interdigitalmykose als mögliche Eintrittspforte des Erysipels zeigten sich papulöse, teils in Aggregation begriffene, Papeln am rechten Unterarm (Abbildung 4) bis hin zu einer vollständigen Plaque (Abbildung 1 und 2) an der Tätowierung des linken Unterarmes. Die die Tätowierung umgebende Haut zeigte sich reizlos. Am rechten Unterschenkel zeigte sich ein unscharf begrenztes Erythem über einem druckdolentem Nodus – klinisch imponierend im Sinne eines Erythema nodosum.
Diagnostik
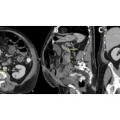
Die Paraklinik zeigte erhöhte Infektionsparameter (CRP 2,3 mg/dl [Ref. <0,3 mg/dl], Leukozyten 12 000/µl [Ref. 4 000 - 9 000 µl]). Es erfolgten Probebiopsien an der Tätowierung und aus dem Erythema nodosum, welche die Diagnose bestätigten und eine sarkoidale Fremdkörperreaktion (keine Sarkoidose der Haut) ergaben. Ferner erfolgte die apparative Diagnostik, in welcher eine bihiläre Lymphadenopathie – somit Typ I – einer Sarkoidose diagnostiziert wurde. Eine systemische Beteiligung konnte internistisch und ophthalmologisch ausgeschlossen werden.
Serologisch zeigte sich der lösliche IL-2-Rezeptor mit 1 343 U/ml (Ref. 158 - 623 U/ml) sowie das Angiotensin converting enzyme mit 77 U/l (Ref. 8 - 52 U/l) erhöht bei normwertigem Neopterin; der Quantiferon-Gold Test war unauffällig.
Therapie und Verlauf
Das Erysipel behandelten wir mit Cefuroxim 1,5 g (3 x tgl. i.v.) und topisch antiseptisch. Das Erythema nodosum und die betroffenen Tätowierungen behandelten wir mit Mometason-Fettcreme (2 x tgl. unter nächtlicher Okklusion). Unter dieser Therapie zeigte sich das Erysipel langsam aber stetig regredient bis zur vollständigen Abblassung bei Entlassung. Eine Reduktion der Plaques und Papeln erfolgten nur in geringem Maße.
Bei der Sarkoidose Typ I erfolgte bei klinischer Symptomlosigkeit und fehlendem systemischen Befall keine Therapie. Eine Verlaufskontrolle drei Monate später wurde empfohlen.
Fazit
Es handelte sich bei diesem Fall um das parallele Auftreten eines Erysipels und einer Sarkoidose. Die bestehende bihiläre Lymphadenopathie führte bei dem Patienten zu keiner Symptomatik, sodass die dermatologische Komponente führend zur Diagnosefindung war. Wegweisend waren die granulomatöse Hautreaktion in Kombination mit einem – sarkoidoseunspezifischen – Erythema nodosum. Die Fremdkörperreaktion der Tattoos erfolgte am ehesten im Rahmen der bestehenden Sarkoi-dose.
Literatur
- Hamovic A, Sanchez M, Judson MA et al.: Sarcoidosis – a comprehensive review and update for the dermatologist: part II. Extracutaneous disease. J AM Acad Dermatol 2012; 66(5): 719 - 713.
- Giner T, Benoit S, Kneitz H, Goebeler M: Sarkoidose – dermatologischer Blick auf eine seltene Multisystemerkrankung. Hautarzt 2017; 68: 526 - 535.
Oberstabsarzt Justus Grevenrath
E-Mail: [email protected]
Datum: 03.01.2019