Akutes Kompartmentsyndrom der oberen Extremität nach Abszedierung durch eine infizierte Venenverweilkanüle – Folgerungen für den Einsatz
Upper extremity acute compartment syndrome caused by an abscess from intravenous catheterization – implications for deployments
Aus der Abteilung für Allgemein-, Viszeral- und Thoraxchirurgie¹ (Leitender Arzt: Flottenarzt Dr. W. Rost ), der Abteilung für Anästhesie und Intensivmedizin² (Leitender Arzt: Oberstarzt Dr. G. Hölldobler) und der Abteilung für Neurochirurgie³ (Leitender Arzt: Oberfeldarzt Dr. R.-H. Staffensky) des Bundeswehrkrankenhauses Hamburg (Chefarzt: Generalarzt Dr. J. Hoitz)
Felix König¹, Chris-Henrik Wulfert¹, Andreas Westerfeld², Uwe Hans Wiese³, Wilm Rost¹
WMM, 59. Jahrgang (Ausgabe 5/2015; S. 151-154)
Zusammenfassung
Das Kompartmentsyndrom ist eine Komplikation, die vor allem nach Extremitätentraumata auftritt. Diagnostik und Behandlung besitzen eine hohe Relevanz für die Chirurgie im Auslandseinsatz. In diesem Beitrag wird über einen Patienten berichtet, bei dem sich ein Kompartmentsyndrom nach Abszedierung an der Einstichstelle einer Venenverweilkanüle am linken Arm entwickelte.
Durch eine rechtzeitige chi-rur-gische Intervention und konsequente postoperative Therapie konnte der Arm erhalten und eine gute Funktion wiederhergestellt werden. Ausreichende Kenntnis von Krankheitsbild, Diagnostik, Akuttherapie und Nachbehandlung eines Kompartmentsyndroms sind besonders für den Einsatzchirurgen von großer Bedeutung. Das septische Kompartmentsyndrom stellt hierbei eine zusätzliche Herausforderung dar.
Schlagworte: Kompartmentsyndrom, Abszess, Fasziotomie, Infektion
Summary
A compartment syndrome is a complication most frequently caused by trauma of the extremities. It is highly relevant to military surgeons on deployment. This paper reports a case of a patient who suffered from compartment syndrome of the left arm caused by an abscess on the site of a peripherous venous catheter. By an early enough coducted surgical intervention and vigorous postoperative care the patient‘s limb was saved and a good function was achieved. The instruction of young military surgeons about diagnostic and treatment of compartment syndrome including adequate training is highly important.
Keywords: compartment syndrome, abscess, fasciotomy, infection
Einführung
Das Kompartmentsyndrom der Extremitäten tritt als seltene, aber schwerwiegende Komplikation einer knöchernen und / oder Weichteilverletzung auf, wobei meist die unteren Extremitäten betroffen sind [1]. Einem Kompartmentsyndrom liegen meist Hochrasanztraumata zugrunde. Blast injuries stellen für Soldaten im Auslandseinsatz dabei ein besonderes Risiko dar [2, 3]. Forschungsberichte des US Army Institute of Surgical Research (Houston, USA) zeigten bereits 2008 eindrucksvoll, dass bei Vorliegen eines Kompartmentsyndroms eine frühe Fasziotomie der Schlüssel zur erfolgreichen Therapie ist. Soldaten, bei denen erst nach Repatriierung aus dem Einsatzland eine Fasziotomie durchgeführt wurde, mussten häufiger amputiert werden (31 % versus 15 %, p < 0,01) und wiesen eine höhere Mortalität auf (19 % versus 5 %, p < 0,01) als Patienten, die frühzeitig schon im Einsatzland fasziotomiert wurden [3]. Es liegt daher auf der Hand, dass für den Auslandseinsatz vorgesehene Chi-rurgen über Erfahrungen in der Behandlung eines Kompartmentsyndroms verfügen müssen [4]. In einer Interventionsstudie konnten Kragh et al. zeigen, dass bereits durch fundierte theoretische Unterweisung (Hinweise, Vorträge, Videoanleitungen) von Chirurgen bei der Einsatzvorbereitung eine Mortalitätsreduktion durch früher durchgeführte Fasziotomien erreicht werden kann (3 % versus 8 %, p = 0,0125) [4].
Das Kompartmentsyndrom des Armes betrifft meist den Unterarm und ist vor allem auf Frakturen zurückzuführen [1]. Die Diagnose erfolgt primär aufgrund klinischer Gesichtspunkte wie Schwellung, massiver Schmerz, Parästhesie, Paresen und einen fehlenden peripheren Puls als Spätsymptom [5]. Bei diag-nostischer Unsicherheit und technischer Verfügbarkeit ist eine Druckmessung im Gewebe indiziert [6], wobei im Zweifel bereits der klinische Verdacht eine Operation indiziert. Die Behandlung besteht in der Dekompression durch Spaltung aller Kompartimente und einem späteren sekundären Wundverschluss [6]. Nach spätestens vier bis acht Stunden Ischämiezeit ist ein bleibender Muskelschaden zu befürchten [7], eine chirurgische Therapie ist daher ohne Zeitverzug durchzuführen.
In diesem Fallbericht trat ein Kompartmentsyndrom auf dem Boden eines Abszesses auf. Zumeist tritt als Lokalkomplikation bei einer Venenverweilkanüle eine Thrombophlebitis auf (bei 6 - 9 % der Patienten), nur sehr selten (bei 0,02 - 0,05 % aller Patienten) kommt es zu einer schwerwiegenden Folge wie einer Abszendierung oder zu catheter-related bloodstream infections (CRBSI) [8]. Ein Kompartmentsyndrom als Folge einer solchen Infektion ist eine Rarität [9]. Diese Feststellung sowie ein nicht nachweisbarer sonstiger Nutzen sind die Gründe dafür, dass das routinemäßige Wechseln von peripheren intravenösen Kathetern nicht empfohlen wird [8]. Zur Prophylaxe von infektionsbedingten Komplikationen werden daher allgemeine Hygienemaßnahmen empfohlen, zu denen die Hautdesinfektion, aseptisches Arbeiten und regelmäßige Personalschulung gehören [10].
Fallbericht
Anamnese und Epikrise bis zur Operation
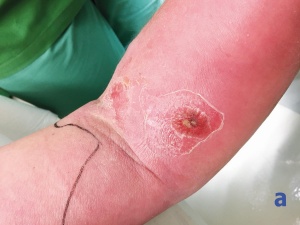
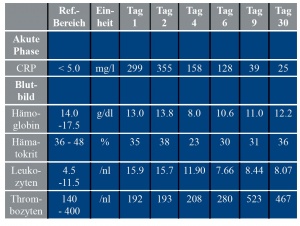
Ein 47-jähriger Patient stellte sich im November 2014 mit einer schmerzhaften Rötung am linken Unterarm in der Zentralen Notaufnahme des Bundeswehrkrankenhauses Hamburg vor. Er berichtete, am Vortag gegen ärztlichen Rat ein anderes Hamburger Krankenhaus verlassen zu haben, in dem er zur Abklärung eines allgemeinen Krankheitsgefühls stationär gewesen sei. An der nun geröteten und schmerzhaften Stelle habe sich eine Venenverweilkanüle befunden. Der orientierende Ganzkörperstatus war – bis auf den genannten Lokalbefund – unauffällig, im Aufnahmelabor zeigt sich eine Leukozytose und ein deutlich erhöhtes C-Reaktives Protein (CRP). Eine Duplex-Kompressionssonographie der Armvenen zeigt eine Thrombophlebitis oberflächlicher Venen links bei unauffälligem tiefem Venensystem.
Es erfolgte die stationäre Aufnahme auf die internistische Station mit der Verdachtsdiagnose eines mittelgradigen Haut- / Weichteilinfekts bei Thrombophlebitis. Eine kalkulierte antimikrobielle Therapie mit Ampicillin/Sulbactam (Unacid®) 3 g i. v. 1-1-1 wurde noch in der Notaufnahme begonnen. Unter dieser sowie supportiver Therapie mit antiseptischen, kühlenden Umschlägen und Hochlagerung der Extremität kam es zunächst zu keiner wesentlichen Änderung des Lokalbefundes. Die Entzündungsparameter zeigten sich jedoch rückläufig (Tabelle 1).
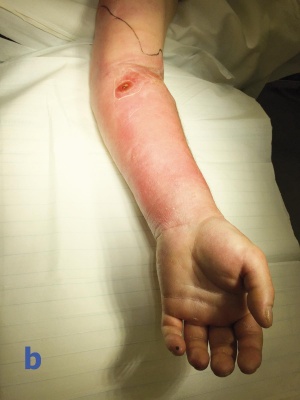
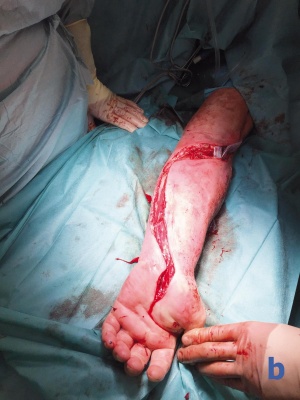
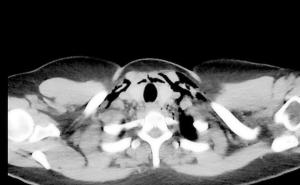
Am dritten Tag nach Aufnahme klagte der Patient während der Visite über Sensibilitätsstörungen der Hand des betroffenen Arms im Versorgungsgebiet des N. medianus sowie über progrediente Schmerzen im Unterarm. Bei der konsiliarischen Untersuchung durch einen Arzt der Abteilung für Allgemein-, Viszeral und Thoraxchirurgie zeigte sich das Vollbild eines Kompartmentsyndroms mit hochroter, gespannter Haut am Unterarm, einer abgeblassten Hand ohne sicher tastbaren Puls mit Verlust der Sensibilität. Die Schmerzen waren auch durch eine Opioidtherapie nicht stillbar.
Operation
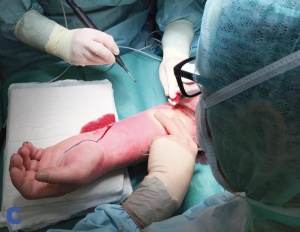
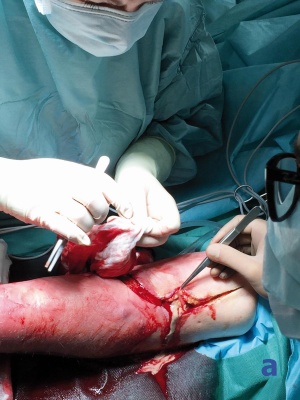
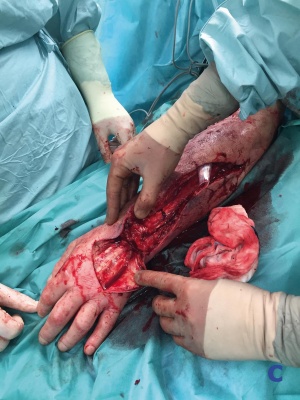
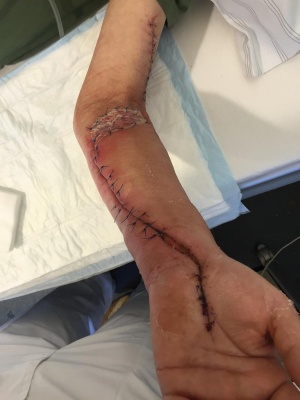
In der unmittelbar durchgeführten Operation zeigte sich eine ausgedehnte Abszedierung, die von der ehemaligen Einstichstelle der Venenverweilkanüle ausging. Es erfolgte die Spaltung der ventralen und dorsalen Kompartimente des Unter- und Oberarmes. Aufgrund des Ausfalls der Funktion des N. Medianus erfolgte in der gleichen Sitzung die Spaltung des Karpaltunnels durch den Neurochirurgen. Der mit nekrotischer Haut bedeckte kubitale Abszess wurde exzidiert, alle erkennbaren septischen Metastasen wurden radikal exzidiert.
Postoperativer Verlauf
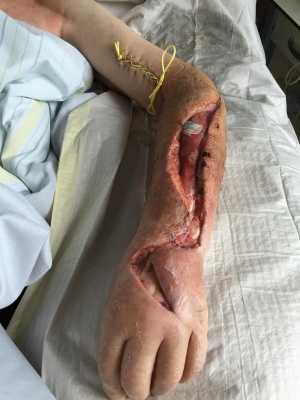
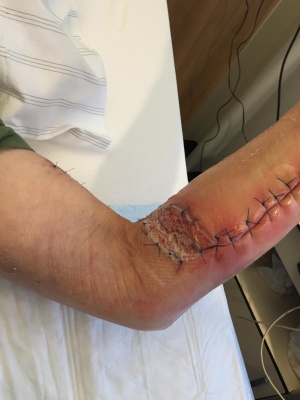
Postoperativ wurde die bereits begonnene Therapie mit Ampicillin/Sulbactam zunächst weitergeführt. Unter der Wundtherapie mit täglichen Verbandswechseln mittels Polyhexanid 0,02 %-Feuchtverbänden zeigte sich der Lokalbefund zügig regredient. Aufgrund der ausgeprägten Schmerzsymptomatik wurden die Verbandwechsel zunächst im Operationssaal unter Vollnarkose durchgeführt. Bei zunehmend blanden Wundverhältnissen begannen wir am 10. postoperativen Tag eine Dermotraktionsbehandlung. Am 19. postoperativen Tag erfolgte der Sekundärverschluss sowie im Bereich der Abszessexzision cubital eine Spalthauttransplantation (Entnahme am Oberschenkel).
Die Wundversorgung erfolgte initial im Bereich der Spalthautempfangsstelle mit einem Vakuumverband (V.A.C.® -GranuFoam™ Standard Dressing, KCI Medizinprodukte GmbH, Wiesbaden), später mit Dexpanthenol-Salbe und zirkulärer Wickelung bis zur Schulter.
Eine physio- und ergotherapeutische Behandlung sowie eine Betreuung durch den Sozialdienst erfolgten regelhaft. Am 31. Tag nach stationärer Aufnahme entließen wir den Patienten in die Weiterbehandlung durch den Hausarzt.
Weiterer Krankheitsverlauf nach Entlassung
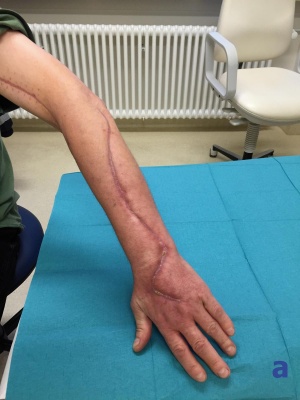
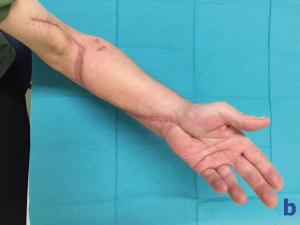
Nach Entlassung nahm der Patient mehrfach die angebotene poststationäre Beurteilung durch unsere Abteilung wahr. Hier zeigte sich ein komplikationsloser Verlauf mit guter Wundheilung. Beim letzten postoperativen Vorstellungstermin (57 Tage nach Operation) war nahezu eine Restitutio ad integrum zu verzeichnen: Eine normale Funktion von Arm und Hand ohne Probleme bei Bewältigung des Alltags war wieder gegeben; nur eine minimale, am ehesten narbenbedingte Bewegungseinschränkung der Hand wurde noch beklagt. Weiterhin persistierte noch eine Taubheit im Bereich einer circa 10 x 5 cm großen Stelle um medialen Unterarm.
Diskussion
Nach Diagnosestellung erfolgte unverzüglich die chirurgische Behandlung nach allgemein gültigen Standards; der Gesamtverlauf war regelrecht.
Diskutiert werden muss die Art der Antibiotikatherapie. Hier musste eine Entscheidung zwischen der Fortführung der laufenden (empirischen) Initialtherapie und dem Wechsel des Wirkstoffs im Verlauf getroffen werden. Bei Aufnahme imponierte klinisch das Bild einer lokalen, mittelschweren Haut- und Weichteilinfektion, sodass bei zu erwartender Mischinfektion die Wahl auf Ampicillin / Sulbactam fiel. Hier hätte eine Kombination mit Clindamycin, das eine exzellente Gewebesgängigkeit aufweist, erwogen werden können. Das zu erwartende Keimspektrum umfasst vor allem Staphylokokken und Streptokokken, in Bezug auf die Staphylokokken ist – speziell bei der Vorgeschichte des Patienten – eine Infektion mit MRSA in Betracht zu ziehen [11, 12]. Erwägungen, MRSA-wirksame First-Line Antibiotika wie Linezolid zu sparen, um einer Resistenzentwicklung keinen Vorschub zu leisten, stehen dem gegenüber. Letztlich sollte aber das Patientenwohl gegenüber einem ab-strakten Ziel wie der Verhinderung der Verbreitung resistenter Stämme Vorrang genießen.
Ob der Wechsel des Antibiotikums in den ersten Tagen des Aufenthaltes zu einem anderen Verlauf geführt hätte, ist in diesem Fall fraglich, da die Fokussanierung eindeutig Priorität gegenüber anderen Maßnahmen hat. Interdisziplinäre Visiten oder Fallbesprechungen mit Anwesenheit eines Mikrobiologen können trotzdem eine wertvolle Hilfestellung geben. Aktuell finden solche Besprechungen einmal wöchentlich statt, eine Frequenzsteigerung wäre möglicherweise eine sinnvolle Option. Ein automatischer Datenabgleich zwischen mikrobiologischem Labor und Krankenhaus wäre eine optimale Ergänzung und würde einen schnelleren Informationsfluss sicherstellen. Hierauf hat auch Müller im Rahmen der Entwicklung seines strategischen Konzeptes zum Antibiotic Stewardship in Kliniken immer wieder hingewiesen [14].
In den ersten Tagen des stationären Aufenthaltes kam es laborchemisch zu einem Rückgang der Entzündungsparameter, klinisch allerdings zu keiner wesentlichen Befundänderung. Bereits zu diesem früheren Zeitpunkt hätte eine Fokussanierung diskutiert werden können. Zusätzlich wäre eine Eskalation der antimikrobiellen Therapie eine Option gewesen, beispielsweise nun auf ein Antibiotikum mit MRSA-Wirksamkeit. Blutkulturen, die vor Aufnahme der Therapie in der Notaufnahme abgenommen werden, sind dabei grundsätzlich eine gute Entscheidungshilfe. Letztlich war aber die operative Behandlung in diesem Fall die einzige Therapiemöglichkeit.
Schlussfolgerungen
Insgesamt konnte bei der Behandlung des Patienten trotz beeindruckenden Verlaufs ein gutes Behandlungsergebnis erzielt werden.
Unstrittig stellt die operative Sanierung des Infektionsfokus die kausale und damit entscheidende Therapie dar. Da zum Zeitpunkt der Operation bereits ein manifestes Kompartmentsyndrom vorlag, war die ausgedehnte Spaltung der Kompartimente der einzig richtige Schritt, um irreversiblen Schaden abzuwenden.
Kenntnisse über das Krankheitsbild des Kompartmentsyndroms sollten für jeden Sanitätsoffizier, das Beherrschen der Fasziotomie für jeden chirurgisch tätigen Sanitätsoffizier unbedingter Teil der Ausbildung sein. Und wie oben dargestellt, kann bereits nach theoretischem Training (Hinweise, Vorträge, Videoanleitungen) eine Mortalitätsreduktion durch frühere Durchführung einer Fasziotomie erreicht werden [4]. Letzteres stellt sicherlich auch für den Sanitätsdienst der Bundeswehr eine sinnvolle Option dar und könnte unter anderem in Ausbildungscurricula für den Common Trunk wie dem Blended-Learning-Programm „iSurgery“ [13], implementiert werden.
Zum Weiterlesen und Vertiefen
S. Hawel, D. Sach, T. M. Bublitz, C. Willy: Das akute Kompartmentsyndrom. Teil 1: Ätiologie, Pathophysiologie, Diagnostik. Orthopädie und Unfallchirurgie up2date 2014; 9(1): 3-16 (Verfügbar über die Virtuelle Bibliothek unter www.san-netz.de)
S. Hawel, D. Sach, T. M. Bublitz, C. Willy: Das akute Kompartmentsyndrom. Teil 2: Therapeutisches Vorgehen und Outcome. Orthopädie und Unfallchirurgie up2date 2014; 9(1): 19-32 (Verfügbar über die Virtuelle Bibliothek unter www.san-netz.de)
Literaturverzeichnis
- Duckworth AD, Mitchell SE, Molyneux SG, White TO, Court-Brown CM, McQueen MM (2012) Acute compartment syndrome of the forearm. J Bone Joint Surg Am 94: e63.
- Masini BD, Racusin AW, Wenke JC, Gerlinger TL, Hsu JR (2013) Acute compartment syndrome of the thigh in combat casualties. J Surg Orthop Adv 22: 42-49.
- Ritenour AE, Dorlac WC, Fang R, Woods T, Jenkins DH, Flaherty SF, Wade CE, Holcomb JB (2008) Complications after fasciotomy revision and delayed compartment release in combat patients. J Trauma 64:S153–161; discussion 161-162.
- Kragh JF, San Antonio J, Simmons JW, et al (2013) Compartment syndrome performance improvement project is associated with increased combat casualty survival. J Trauma Acute Care Surg 74: 259-263.
- Wall CJ, Lynch J, Harris IA, Richardson MD, Brand C, Lowe AJ, Sugrue M, Liverpool(Sydney) and Royal Melbourne Hospitals (2010) Clinical practice guidelines for the management of acute limb compartment syndrome following trauma. ANZ J Surg 80: 151-156.
- Tiwari A, Haq AI, Myint F, Hamilton G (2002) Acute compartment syndromes. Br J Surg 89: 397-412.
- Whitesides null, Heckman null (1996) Acute Compartment Syndrome: Update on Diagnosis and Treatment. J Am Acad Orthop Surg 4 :209-218.
- Webster J, Osborne S, Rickard CM, New K (2013) Clinically-indicated replacement versus routine replacement of peripheral venous catheters. Cochrane Database Syst Rev 4:CD007798.
- Kagel EM, Rayan GM (2004) Intravenous catheter complications in the hand and forearm. J Trauma. 56(1): 123-127.
- O’Grady NP, Alexander M, Burns LA, et al (2011) Summary of recommendations: Guidelines for the Prevention of Intravascular Catheter-related Infections. Clin Infect Dis 52: 1087-1099.
- Dryden MS (2010) Complicated skin and soft tissue infection. J Antimicrob Chemother 65: iii35-iii44.
- Moran GJ, Krishnadasan A, Gorwitz RJ, Fosheim GE, McDougal LK, Carey RB, Talan DA, EMERGEncy ID Net Study Group (2006) Methicillin-resistant S. aureus infections among patients in the emergency department. N Engl J Med 355: 666-674.
- Wulfert CH, Heidelmann L, Rost W (2014) iSurgery. Ein kompetenzbasiertes, innovatives Weiterbildungscurriculum für den Common Trunk Chirurgie. Wehrmed Wehrpharm 4/2014.
- Müller M, Wenzel W, Gatzer R (2014) Antibiotic Stewardship – Ein strategisches Konzept im Zeitalter zunehmender bakterieller Multireststenz. Wehrmedizinische Monatsschrift 58: 89-94.
Interessenkonflikte: Die Verfasser erklären, dass keine Interessenkonflikte bestehen.
Bildquelle für alle Abbildungen:
Bundeswehrkrankenhaus Hamburg
Datum: 22.05.2015
Quelle: Wehrmedizinische Monatsschrift 2015/5