URSACHEN EINER CHRONISCHEN POSTTRAUMATISCHEN BELASTUNGSSTÖRUNG – EINES BEIM KABULER BUSATTENTAT 2003 PSYCHISCH TRAUMATISIERTEN -
Determinants of chronic posttraumatic stress disorder of a soldier traumatized by bus assassination in Kabul 2003
Aus dem Psychotraumazentrum der Bundeswehr (Leiter: Oberstarzt Priv.-Doz. Dr. P. L. Zimmermann) am Bundeswehrkrankenhaus Berlin
(Chefarzt: Admiralarzt Dr. W. Titius, MBA)
Joachim Rawert, Gerd Willmund, Christina Alliger-Horn und Peter L. Zimmermann
WMM, 57. Jahrgang (Ausgabe 8-9/2013: S. 210-213)
Zusammenfassung
Die psychiatrischen und psychotherapeutischen Behandlungseinrichtungen der Bundeswehr werden zunehmend durch einsatzbedingte psychische Erkrankungen von Soldaten in Anspruch genommen. Zum Teil werden dabei chronische Behandlungsverläufe beobachtet. In dieser Fallvorstellung wird der Behandlungsverlauf eines Soldaten skizziert, der als Ersthelfer 2003 bei einem Busattentat psychisch traumatisiert wurde. In der Diskussion werden mögliche Bedingungsfaktoren dargestellt.
Schlagworte: PTBS, EMDR, Bundeswehr, Wehrdienstbeschädigung, chronischer Behandlungsverlauf.
Summary
Soldiers with deployment related disorders use psychiatric and psychotherapeutic institutions of the Bundeswehr increasingly. Sometimes chronic course of treatments are seen. This case report shows the treatment course of a soldier who as first aider was psychic traumatized by a bus assassination in 2003. The determinants of the chronic treatment course are discussed.
Keywords: PTSD, EMDR, Bundeswehr, chronic treatment course.
Einleitung
Seit einigen Jahren rücken im Gesundheitssystem der Bundeswehr psychische Erkrankungen und unter ihnen besonders krankhafte psychische Reaktionen auf Belastungen zunehmend in den Fokus der Aufmerksamkeit. Dies mag zum einen an einer Rollenverschiebung der Bundeswehr bei internationalen Einsätzen liegen, welche die Teilnahme an Kampfhandlungen und damit die Konfrontation mit starken Belastungen beinhaltet. Zum anderen dürften Gründe auch in einer höheren Aufmerksamkeit der Erstversorger wie auch der Vorgesetzten und Angehörigen gegenüber entsprechenden Krankheitsbildern sowie in einem wachsenden Grad der Akzeptanz für belastungsbedingte psychische Erkrankungen zu suchen sein. Zudem haben sich die Behandlungsangebote in den Bundeswehrkrankenhäusern für psychisch erkrankte Soldaten in den vergangenen Jahren deutlich erweitert und verbessert [1].
Trotz ausgiebiger Aufklärungsbemühungen insbesondere des militärischen Führungspersonals besteht bei vielen Soldaten weiterhin eine ausgeprägte Hemmschwelle, Hilfsangebote aus dem psychiatrisch-psychotherapeutischen Bereich der medizinischen Versorgung wahrzunehmen. Die Angst vor Stigmatisierung und Karrierenachteilen spielt hierbei eine zentrale Rolle [2]. Somit gehören klinisch chronische Verläufe mit zum Teil jahrelanger Verzögerung bis zum Behandlungsbeginn zum wehrpsychiatrischen Alltag. Bei einer Auswertung der vom Psychotraumazentrum der Bundeswehr geführten Behandlungsstatistik wurden für einsatzbedingte Störungen mehrmonatige Latenzzeiten zwischen Traumatisierung, erstmaliger Symptommanifestation und Behandlungsbeginn, bei 7,7 % sogar von über zwei Jahren und bei 4 % der erfassten Behandlungsfälle von mehr als 4 Jahren festgestellt [3]. Die Nutzer des bundeswehrnahen internetbasierten Informations- und Beratungsangebots www.angriff-auf-die-seele.de suchten im Schnitt erst 3,5 Jahre nach dem Erleben eines belastenden Ereignisses auf diesem Wege Hilfe [2].
Mitunter gestaltet sich die Diagnostik einer einsatzbedingten psychischen Störung schwierig. Querschnittsuntersuchungen der Bundeswehr bei ISAF-Einsatzkontingenten zeigten, dass nur 2,9 % der befragten Einsatzteilnehmer eine posttraumatische Belastungsstörung nach dem Einsatz aufwiesen. Dazu kamen aber 21 % der Befragten mit anderen psychischen Störungen wie Angststörungen, depressiven Störungen und Suchterkrankungen, die häufig deutlich schwerer erkennbar sind. Aufgrund der Vielzahl möglicher Symptome kann eine diagnostische Unsicherheit bei Erstkontakt mit Einsatzrückkehrern in der truppenärztlichen Versorgung sowie in den Psychosozialen Netzwerken (PSN) die Folge sein.
Die daraus entstehende verzögerte Erkennung der Krankheitsbilder beziehungsweise Inanspruchnahme psychiatrischer oder psychotherapeutischer Hilfe spiegelten sich auch in niedrigen Quoten (nur 20 %) an laufenden fachgerechten Therapien ein Jahr nach Einsatzende im Rahmen der bereits genannten Prävalenzstudie der Bundeswehr wider [4].
Ein weiteres Problem besteht in diesem Zusammenhang darin, dass traumatherapeutische Behandlungen zwar zu signifikanten Besserungen der Symptombelastung führen, jedoch häufig eine Restsymptomatik zurückbleibt. Diese kann unbehandelt noch über Jahre zu Einschränkungen in der Lebensqualität und Leistungsfähigkeit der Betroffenen führen [5, 6].
Primärversorger in den Psychosozialen Netzwerken sollten daher im Hinblick auf die symptomatologische Heterogenität der einsatzbedingten Störungen, deren nicht selten verzögerten Beginn sowie möglichen wechselnden langfristigen Verläufen sensibilisiert werden, um die Betroffenen frühzeitig und adäquat ansprechen zu können. Ziel dieser Falldarstellung ist es, am Beispiel eines im ISAF-Einsatz 2003 psychisch traumatisierten Bundeswehrsoldaten typische Merkmale eines komplizierten Erkrankungs- und Heilungsverlaufes aufzuzeigen und damit zu einer Sensibilisierung beizutragen.
Fallgeschichte
Zur psychiatrisch-psychologischen Erstvorstellung des heute 40-jährigen Hauptfeldwebels kam es im ersten Quartal des Jahres 2010 über den Truppenarzt und den Truppenpsychologen. Diese sahen eine behandlungsbedürftige posttraumatische Belastungsstörung (PTBS) und vereinbarten für den Patienten einen Termin zur stationären Diagnostik und Therapie im Psychotraumazentrum (PTZ) der Bundeswehr am Bundeswehrkrankenhauses Berlin.
In der Anamnese, die bei Erstaufnahme erhoben wurde, gab der Patient an, von April bis Juli 2003 an einem ISAF-Einsatz teilgenommen und dort einige bedrohliche Situationen erlebt zu haben. Als belastendstes Ereignis wurde die unmittelbare Beteiligung bei einem Anschlag auf einen Personentransport in Kabul im Juli 2003 (Busattentat) angegeben. Hierbei sprengte sich ein Selbstmordattentäter direkt neben einem Transportbus, der mit Soldaten besetzt war, in die Luft. Dabei kamen vier Soldaten ums Leben, 29 wurden zum Teil erheblich verwundet. Der Patient habe sich bei dem Anschlag in einem Begleitfahrzeug befunden und war somit einer der ersten Anwesenden am Ort des Anschlags.
Seit Jahren leide er, mit Beginn unmittelbar nach dem Ereignis, unter multiplen Symptomen wie Schlafstörungen mit Albträumen, Reizbarkeit, sich aufdrängenden Bildern vom Einsatz und Flashbacks, herabgesetzter Stimmung, zunehmenden zwischenmenschlichen Problemen auch in der Partnerschaft, Konzentrationsstörungen und Agoraphobie mit Meidung von Menschenmengen oder unübersichtlichen Orten.
Es habe eine ambulante psychiatrische Vorstellung im Jahre 2003 gegeben, bei der er sich aus Scham wegen der Symptome und aus Angst vor den Folgen der Erkrankung aber als gesund dargestellt und auch den angewandten PTSS-10-Stresstest dissimulierend beantwortet habe. Daher sei keine weitere Behandlung erfolgt. Er habe zunächst trotz seiner Einschränkungen „funktioniert“.
Vorstellungen beim Truppenarzt fanden zwischen 2003 und 2010 nur zur Rückkehrer-Untersuchung, zur Abklärung eines positiven Tbc-Screeningbefundes und wegen Impfungen (FSME) statt. Arztbesuche seien bewusst vermieden worden, um nicht auf die Ereignisse 2003 und die reaktive Symptomatik angesprochen zu werden.
Durch eine Zunahme der dienstlichen Belastung und Konfrontation mit Literatur über Afghanistan habe sich Ende des Jahres 2009 das Symptombild deutlich verschlechtert. Er habe nur noch mit laufendem Radio schlafen können. Dienstlich und partnerschaftlich habe es zunehmend Kommunikationsprobleme gegeben und auch die Frequenz der Albträume habe zugenommen, sodass eine Kompensation nicht mehr möglich gewesen sei.
Die erste stationäre Behandlung erfolgte nach vorheriger ambulanter Diagnostik im Februar 2010 im PTZ der Bundeswehr am Bundeswehrkrankenhaus Berlin.
Eigen- und familienanamnestisch sowie sozialbiografisch habe es keine Besonderheiten bezüglich Erkrankungen aus dem psychiatrischen Formenkreis gegeben. Geburt und frühkindliche Entwicklung seien unauffällig gewesen. Der Kontakt zur Kernfamilie, die bis zum Tod des Vaters (2007) durch einen Arbeitsunfall aus den Eltern und einem jüngeren Bruder bestanden habe, sei stabil und gut. Die Schule sei mit der mittleren Reife abgeschlossen worden. Vor dem Eintritt in die Bundeswehr sei eine Lehre zum Kfz-Mechaniker absolviert und die Fachhochschulreife erworben worden. Seit 2007 sei er mit einer zehn Jahre jüngeren tiermedizinischen Fachangestellten verheiratet, 2008 seien ein Sohn und 2009 eine Tochter geboren worden. Beim Sohn sei nachfolgend eine Sprachentwicklungsstörung diagnostiziert worden, die kinderpsychologisch und logopädisch behandelt worden sei. Die Familie lebe in einer Mietwohnung und sei schuldenfrei.
Organpathologisch wurde nichts Erhebliches festgestellt. Im testpsychologischen Befund vom April 2010 wurde der Verdacht auf das Vorliegen einer chronischen PTBS und einer begleitenden depressiven Verstimmung erhärtet. Daneben fiel eine zwanghafte und sensitive Persönlichkeitsstrukturierung in störungswertigem Ausmaß auf.
Krankheitsverlauf
Nach einem Erstaufenthalt von fünf Wochen Dauer zur diagnostischen Einordnung der Beschwerden und einer ersten Stabilisierung im Psychotraumazentrum der Bundeswehr erfolgte eine stationäre Intervallbehandlung mit jeweils mehrwöchigen Klinikaufenthalten, im Schnitt zweimal pro Jahr. Zum Zeitpunkt der Manuskripterstellung hatte der Patient innerhalb von drei Jahren circa 190 Behandlungstage in stationärem Setting verbracht. Bereits während eines der ersten Klinikaufenthalte, in denen es hauptsächlich um die Ressourcenaktivierung des Patienten ging, konnten externe Belastungsfaktoren wie dienstliche Überforderung und familiäre Probleme wegen Heimat ferner Verwendung durch eine Kommandierung und spätere Versetzung auf einen heimatnahen Dienstposten gebessert werden. Schlafprobleme und die depressive Symptomatik wurden intermittierend mit Antidepressiva behandelt. Aufgrund von Nebenwirkungen und Leberwerterhöhungen konnte zunächst jedoch keine antidepressive Langzeitmedikation etabliert werden. Zusätzlich und alternativ erlernte der Patient zunächst Entspannungstechniken wie Atementspannung und progressive Muskelrelaxation nach Jacobson sowie Imaginationsübungen wie den „Sicheren Ort“ [7] und nahm an ergotherapeutischen Sitzungen teil. In diesen stand gestalterisch der Zugang zur eigenen Gefühlswelt im Mittelpunkt. Es wurden aber auch die traumakonfrontative Therapie und spätere Integration des Traumas kreativ und nonverbal begleitet.
Die initiale Krisenintervention mit Etablierung der Stabilisierungstechniken, Psychoedukation und supportiven Gesprächen linderte die Beschwerden deutlich. Der Soldat konnte ein erstes Krankheitsmodell erarbeiten, die Schlafstörungen nahmen ab und die depressive Symptomatik ließ nach. In der Gruppentherapie für einsatzbezogene psychische Störungen erlebte der Patient Gruppenkohäsion, entwickelte neue Problemlösestrategien. In psychotherapeutischen Einzelsitzungen wurden Schuldkognitionen bearbeitet, die immer wieder um die Frage kreisten, ob er in der auslösenden Situation nicht hätte anders oder besser handeln können.
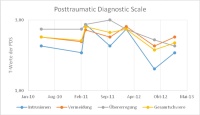
Im späteren Verlauf der Behandlung erfolgte mittels EMDR-Technik („Eye Movement Desensitization and Reprocessing“) eine direkte Traumakonfrontation. Hierunter kam es zunächst zu einer erneuten Beschwerdezunahme, was auch mittels der psychometrischen Befunde operationalisiert werden konnte. So zeigte zwar die Symptom-Checkliste (SCL-90-R) während der EMDR-Behandlungsintervalle bis Ende 2012 durchgängig konstant hohe Belastungswerte an. Bei der PTBS-Kernsymptomatik zeichnete sich jedoch ein deutlich fluktuierender Verlauf mittels der Posttraumatic Diagnostic Scale (PDS) ab (Abb. 2).
Im Rahmen einer Beobachtungsstudie nahm der Patient auch an einer tiergestützten Therapie mit Delfinen teil [8]. Nach dieser Maßnahme wurde im März/April 2011 ebenfalls eine deutliche vorübergehende Zunahme der Symptome der PTBS festgestellt, die mit starken, schwer verbalisierbaren, emotionalen Beziehungserfahrungen im Kontakt zu den Tieren zusammenhing, die wiederum mit seinen anankastischen Wesenszügen kontrastierten (Abb. 1 und 2).
Zwischen den Klinikaufenthalten erhielt der Patient eine ambulante Verhaltenstherapie, die nicht zuletzt nach der tiergestützten Therapie deutlich intensiviert wurde. Mittels kognitiv-behavioraler Behandlungsmethoden wie der systematischen Desensibilisierung oder Expositionstechniken wurden angstbesetzte Situationen oder Tätigkeiten wie Schießen auf dem Übungsplatz und die Thematisierung der auslösenden Situation (zum Beispiel in Vorträgen in geschützter Umgebung) behandelt. Dadurch konnte Ende 2012 erneut eine signifikante Verbesserung aller Kernsymptome der PTBS bei aber weiterhin festzustellender Restsymptomatik erreicht werden.
Um die Partnerin in den therapeutischen Prozess einzubeziehen, wurde die Teilnahme des Paares an einem vom PTZ der Bundeswehr in Zusammenarbeit mit dem evangelischen Kirchenamt für die Bundeswehr in Berlin organisierten Paarseminar ermöglicht. Dabei erhielten beide in getrennten Betreuungsgruppen Betroffener an einem Wochenende Informationen über Ursprung und Verlauf belastungsbedingter Erkrankungen, insbesondere der PTBS und auch deren Auswirkungen auf Partnerschaft und Familie.
Zuletzt konnte 2013 eine erneute deutliche Zunahme des Symptomkomplexes festgestellt werden, die unter anderem auf eine verzögerte und aus Sicht des Soldaten wenig verständige Bearbeitung seines Antrags auf Wehrdienstbeschädigung (WDB) zurückzuführen war (Abb. 1 und 2) und eine erneute stationäre Intervention notwendig machte. Eine Restitutio ad integrum ist weiterhin nicht absehbar.
Diskussion
Die vorliegende Kasuistik bildet erstmals in der Bundeswehr den Langzeitverlauf einer einsatzbedingten posttraumatischen Belastungsstörung ab. Trotz der vielgestaltigen Therapie blieb der Symptomkomplex des Patienten während des gesamten Behandlungsverlaufs psychometrisch messbar. Zwar konnten zeitweilig Phasen einer befriedigenden Stabilisierung erreicht werden, bei Hinzukommen externer Probleme wie zum Beispiel der Sprachentwicklungsstörung des Sohnes, einem Vorgesetztenwechsel oder einem protrahiert verlaufenden WDB-Verfahren kam es jedoch immer wieder zu erheblichen Exazerbationen. Als sehr positiv und prognostisch günstig ist dabei allerdings zu werten, dass die Verwendungsfähigkeit des Patienten im Krankheitsverlauf zumindest als Teildienstfähigkeit erhalten blieb.
Diese Kasuistik verdeutlicht verschiedene Problematiken im Erkrankungs- und Heilungsverlauf einsatzbedingter psychischer Erkrankungen, die aus Sicht der Bundeswehrkrankenhäuser als verlaufstypisch gewertet werden können.
Ein nicht unerheblicher Teil der im Auslandseinsatz traumatisierten Soldaten zeigt einen späten Behandlungsbeginn mit erheblichen Latenzzeiten [3, 4], der verschiedene Gründe haben kann, in diesem Fall aber vor allem mit anankastisch-sensitiven Persönlichkeitszügen des Betroffenen und assoziierten Schuld- und Schamgefühlen sowie Stigmatisierungsängsten zusammenhing.
Im Hinblick auf die Senkung der Hemmschwelle, sich psychiatrische Hilfe zu suchen, wurden in den vergangenen Jahren neben umfangreicher Aufklärungsarbeit auf allen Ebenen sowohl eine kostenlose Telefonhotline als auch internetbasierte Kontaktmöglichkeiten erfolgreich in der Bundeswehr etabliert [9]. Perspektivisch gibt es Hinweise bei zivilen Patienten, dass eine internetgestützte Therapie die Hemmschwelle für eine Behandlung senken kann [10]. Dies wird Gegenstand eines 2014 beginnenden Forschungsprojektes des Psychotraumazentrums sein.
Daneben fällt in der Kasuistik die langwierig verlaufende und fluktuierende Symptomschwere und heterogene Symptomausgestaltung auf, die gerade bei Patienten mit posttraumatischer Belastungsstörung häufiger zu beobachten ist [5, 6]. Auch hier ist ein vielfältiges Einflussgeschehen anzunehmen. Beispielsweise waren die sehr selbstkritischen Sichtweisen des Patienten bezüglich des Erlebten und der eigenen Reaktionen therapeutisch nur schwer beeinflussbar. Das Norm- und Wertesystem von traumatisierten Soldaten wirkte sich dementsprechend in jüngsten Studien des PTZ Berlin signifikant auf die posttraumatische Symptomatik aus [11]. Die vergleichbaren Konstrukte von Schuld und Scham führten zudem zu erheblichen, auch kostenrelevanten, Komplikationen im posttraumatischen Behandlungsprozess [12]. Darüber hinaus können weitere Schutz- und Risikofaktoren und deren jeweils spezifische Zusammensetzung im zeitlichen Verlauf in direkter Verbindung zur Befindlichkeit betroffener Patienten stehen. Diese Faktoren können Geschlecht, Alter bei der Traumatisierung, vorherige Traumata, kindlichen Missbrauch, psychische Vorbehandlungen, psychische Erkrankungen in der Familie etc. umfassen. Noch stärkeren Einfluss scheinen jedoch peri- und posttraumatische Faktoren wie Traumaschwere, weitere belastende äußere Einflüsse und die Qualität der sozialen Unterstützung zu haben [13].
Im Fall des hier berichteten Patienten war wohl die langfristige therapeutische Bindung an eine Behandlungseinrichtung, aber auch an einen ambulanten Therapeuten als wichtiger Schutzfaktor wirksam. Dazu kam die Versetzung an einen heimatnahen Standort sowie die Teilnahme an einem Familienseminar.
Krankheitserschwerend wirkten sich die Sprachbehinderung eines der Kinder des Patienten und die dienstliche Überforderung aus, zudem ein sich über Jahre hinziehendes WDB-Verfahren, da die ausbleibende Anerkennung der Schädigung des Patienten dessen eigene Schuldkognitionen bezüglich seiner eingeschränkten Arbeitsfähigkeit unterstützte. Auch wurde das Erleben des eigenen Selbstwertes negativ beeinflusst.
Schlussfolgerungen
Die aus dieser Kasuistik abzuleitende Problematik eines späten Behandlungsbeginns posttraumatischer Erkrankungen macht deutlich, dass eine Reduktion der Stigmatisierung dieser Symptombilder weiterhin erforderlich ist, auch wenn die Bundeswehr in den vergangenen Jahren hier schon wichtige Schritte unternommen hat. Hierfür wäre es wünschenswert, die Aufklärungs- und Ausbildungsmaßnahmen, besonders für Führungskräfte aller Ebenen, auszuweiten.
Weiterhin sind aus Sicht der Autoren die derzeit laufenden Bemühungen um eine Intensivierung des psychologischen Screenings nach, aber auch vor dem Auslandseinsatz sehr zu begrüßen. Die in der Vergangenheit eingesetzten Instrumente wie der PTSS-10 werden dabei um neue Screeninginstrumente ergänzt.
Mit internetunterstützter Therapie könnten sich Möglichkeiten ergeben, das Therapieangebot niedrigschwellig auszubauen, um den Soldaten den Zugang zu psychotherapeutischen und wehrpsychiatrischen Versorgungssystemen zu erleichtern.
Die sich häufig über längere Zeiträume hinziehenden Begutachtungsmaßnahmen im Rahmen von WDB-Verfahren werden, wie auch in diesem Falle, von den Betroffenen oft als kränkend und belastend erlebt. Eine Optimierung notwendiger Begutachtungsprozesse und somit verkürzte Verfahrenszeiten könnten ebenfalls erkrankte Soldaten entlasten.
Weiterhin ist eine Stärkung primär- und sekundärpräventiver Maßnahmen zu empfehlen. Hier könnte in Zukunft die Umsetzung des Rahmenkonzepts „Psychische Fitness“ dazu beitragen, Betroffene besser, bedarfsorientierter und zeitgerechter in präventive Angebote einzuschleusen.
Literatur
- Zimmermann P, Hahne HH, Ströhle A: Psychiatrische Erkrankungen bei Bundeswehrsoldaten: Veränderungen in der Inanspruchnahme medizinischer Versorgungssysteme im Vergleich der Jahre 2000 und 2006. Trauma und Gewalt 2009 3 (4): 316–327.
- Zimmermann P, Alliger-Horn C, Wallner H et al.: Psychosoziale online-Beratung für Bundeswehrsoldaten mit einsatzbedingten psychischen Störungen. Trauma und Gewalt 2010 4 (3): 242–249.
- Kowalski JT, Hauffa R, Jacobs H, et al.: Deployment-Related Stress Disorder in German Soldiers: Utilization of Psychiatric and Psychotherapeutic Treatment. Dtsch Arztebl Int 2012; 109 (35-36): 569–575.
- Wittchen H, Schönfeld S, Kirschbaum C, et al.: Traumatic experiences and posttraumatic stress disorder in soldiers following deployment abroad: how big is this problem. Dtsch Arztebl Int 2012 109 (35–36): 559–568.
- Zimmermann, Biesold KH, Barre K, Lanzcik MH: Long-Term course of posttraumatic stress disorder (PTSD) in German soldiers: effects of inpatient eye movement desensitization und reprocessing therapy and specific trauma characteristics in patients with non-combat related PTSD. Military Medicine 2007; 172 (5), 456–460.
- Alliger-Horn C, Zimmermann P: Restsymptomatik nach traumaspezifischer Therapie bei Bundeswehrsoldaten. 2013; submitted.
- Reddemann L: Innere Stabilität finden In: Reddeman L: Imagination als heilsame Kraft / Zur Behandlung von Traumafolgen mit ressourcenorientierten Verfahren. Pfeiffer bei Klett-Cotta 2007, 6. Auflage. 23–81.
- Willmund G, Alliger-Horn C, Zimmermann P: Dolphin-Assisted Therapy in the Treatment of Bundeswehr Soldiers with Deployment-Related Post-Traumatic Stress Disorder. Report on a case series of 5 animal-assisted therapies. 2012, submitted.
- Zimmermann P, Alliger-Horn C, Willmund G, et al.. Integration moderner Medien in das psychosoziale Versorgungsangebot deutscher Soldaten. ZPPM 2013; 11 (2): 35–47.
- Knaevelsrud C, Maercker A: Internet-based treatment for PTSD reduces distress and facilitates the development of a strong therapeutic alliance: a randomized controlled trial. BMC Psychiatry 2007; 19: 7–13.
- Zimmermann P, Firnkes S, Kowalski, et al.: Einsatzstress und psychische Gesundheit bei Bundeswehrsoldaten – Einfluss von persönlichen Werten und Resilienz. 2013, submitted.
- Fontana A, Rosenheck R: Trauma, change in strength of religious faith, and mental health service use among veterans treated for PTSD. Journal of Nerval Mental Disorders 2004; 192; 579–584.
- Brewin CR, Andrews B, Valentine JD: Meta-analysis of risk factors for posttraumatic stress disorder in trauma-exposed adults. J Consult Clin Psychol 2000; 68 (5): 748–766.
Datum: 04.10.2013
Quelle: Wehrmedizinische Monatsschrift 2013/8-9