Seekrankheit – aktuelle Aspekte eines alten Leidens
Aus der Abteilung III (Gemeinsame Sektion Maritime Medizin mit der Christian-Albrechts-Universität zu Kiel; Abteilungsleiter: Flottenarzt Prof. Dr. med. A. Koch) des Schifffahrtmedizinischen Institutes der Marine (Leiter: Flottenarzt Dr. med. S. Neidhardt)
Andreas Koch, Julia Last, Sebastian Klapa, Frauke Tillmans, Inga Koch, Wataru Kähler
WMM, 60. Jahrgang (Ausgabe 2/2016; S.68-71)
Zusammenfassung
Einleitung
Die Seekrankheit als bekannteste Form der Kinetosen gehört seit jeher zur Seefahrt. Es gab immer Seeleute, die nicht ausreichend an die komplexe Bewegung auf See habituierten. Hoch technisierte Marineschiffe verlangen aber große Aufmerksamkeit seitens aller Bestzungsangehörigen – besonders bei schwerer See. Dabei erlauben geringer werdende Besatzungsstärken keine relevanten Ausfallzahlen durch Seekrankheit.
Pathophysiologie
Die „Sensory Mismatch Theorie“, auf dem Konzept des Widerspruchs zwischen räumlichen Informationen und Bewegungsempfinden beruhend, hat sich als Erklärung der Pathophysiologie der Seekrankheit durchgesetzt. Das biogene Amin Histamin wird dabei als einer der relevanten zentralen Trigger für die Symptome der Erkrankung verantwortlich gemacht.
Wenig ist allerdings bisher über das zu Beginn der Seekrankheit auftretende „Sopite-Syndrom“ und dessen Effekte auf die generelle Leistungsfähigkeit des Soldaten bekannt. Dieses soll in einem aktuell begonnenen Projekt untersucht werden.
Therapie
Neben den Anticholinergika (Scopolamin) sind die H1-Antihistaminika (Cinnarizin, Dimenhydrinat) das pharmakologische Rückgrat der Therapie, allerdings um den Preis von Nebenwirkungen, die unter anderem die Vigilanz beeinträchtigen und somit die Verkehrstauglichkeit des Seefahrers in komplexen Situationen erheblich reduzieren können.
Auch Vitamin C weist einen gewissen antihistaminen Effekt auf und ist normalerweise nahezu frei von unerwünschten Nebenwirkungen. Eigene Ergebnisse einer Placebo-kontrollierten Crossover-Studie zeigten eine Reduzierung der Symptome der Kinetose durch die Gabe von 2 g Vitamin C, besonders bei Frauen und jüngeren Männern.
Fazit
Das Problemfeld „Seekrankheit“ stellt nicht nur eine Herausforderung im Hinblick auf die Therapie – vom Sopite--Syndrom bis zum Vollbild der Kinetose – dar, sondern erfordert auch den Blick auf das Spannungsfeld der Dienst- und Verwendungsfähigkeit des Betroffenen ohne und mit Medikation.
Schlüsselworte: Seekrankheit, Histamin, Sopite-Syndrom, Therapie, Dienstfähigkeit
Keywords: seasickness, histamine, sopite syndrome, therapy, fitness for service
Einleitung
Als Kinetose (engl. motion sickness) bezeichnet man den vegetativen Symptomenkomplex, der infolge physiologischer Re-aktionen des Organismus auf tatsächliche und scheinbare Bewegungen seiner selbst oder der Umwelt auftritt [1]. Bewe-gungs-erkrankungen sind so alt und bekannt wie die jeweiligen Bewegungsformen selbst – sei es an Land in einem Fahrzeug, in -einem Luftfahrzeug oder auf See –, wobei die Seekrankheit sicher die bekannteste Form der Kinetosen darstellt.
Historisch gesehen ziehen sich die Probleme der Seekrankheit durch die gesamte Geschichte bis hin zum berühmten Lord -Nelson, der Zeit seines Lebens unter Seekrankheit gelitten haben soll. Im Vollbild ihrer Ausprägung führt die Seekrankheit zu einer weitgehenden Handlungsunfähigkeit, schwerstem Krankheitsgefühl und durch das rezidivierende Erbrechen zum Teil zu erheblichen medizinischen Folgeproblemen.
In überspitzter Formulierung hat es Wolfgang Hausner, ein -österreichischer Paradesegler, auf den Punkt gebracht haben: „Zuerst hat man Angst, dass man stirbt, dann dass man nicht“.
Tatsächlich kann es für eine Schiffsführung problematisch werden, wenn bei schwerem Wetter ein erheblicher Teil der Besatzung eines Schiffes unter Symptomen der Seekrankheit leidet, insbesondere weil gerade in einer solchen Wettersituation nicht selten besondere Anforderungen an die Besatzung gestellt werden müssen – sei es bei Manövern, Ladungssicherung oder in Gefechts- und Gefahrensituationen.
Hinzu kommt, dass in der militärischen wie in der zivilen Seefahrt ein Trend zu kleineren Besatzungen vorherrscht, mithin somit der Einzelne an Bord bei krankheitsbedingtem Ausfall immer weniger ersetzt werden kann und jedes Besatzungsmitglied zunehmend vielfältigere und komplexere Aufgaben wahrnehmen muss.
Vor diesem Hintergrund muss die Seekrankheit auch in der Deutschen Marine mit ihren in der Regel relativ jungen Besatzungen und einem zunehmenden Anteil an Frauen betrachtet werden. Gerade junge Menschen und Frauen sind tatsächlich anfälliger für Kinetosen, so dass die Seekrankheit auch für die Marine ein aktuelles Problemfeld darstellt [2 - 5].
Wenn auch die Gewöhnung an Seegang, die Habituation, bei den meisten Betroffenen zu erwarten und zu erhoffen ist – mit dem Effekt, dass nach wenigen Tagen die Anfälligkeit deutlich nachlässt –, so gibt es einen Anteil an Menschen, die nicht ausreichend habituieren. Und es gibt auch Seegangssituationen, die so schwierig sind, dass ein Großteil der Besatzung trotz normaler Habituation seekrank wird.
Vor diesem Hintergrund hat die wissenschaftliche Auseinandersetzung mit dem Phänomen Seekrankheit unverändert eine erhebliche Bedeutung in der maritimen Medizin.Zum Pathomechanismus der Seekrankheit
Die „Sensory Mismatch Theorie“
Die Theorie des „Sensory Mismatch“ als Auslöser für das Entstehen einer Seekrankheit als spezielle Form der Kinetose hat sich allgemein durchgesetzt. Demnach wird die Weiterleitung widersprüchlicher Informationen des vestibulären, visuellen und somatosensorischen Systems an verschiedene Zentren des Gehirns (Hypothalamus, Pons, Medulla oblongata) und an das Gleichgewichtszentrum im Kleinhirn als Ursache diskutiert
[6 - 8]. Dazu kommt es, wenn die Sinnesorgane widersprüch-liche Informationen zur räumlichen Lage und Bewegung des Körpers liefern. Das zeitlich verzögerte Auftreten der Kinetose nach Bewegung wird neben den neuralen Mechanismen im -Cerebellum und Nucleus vestibularis vor allem der Synthese von Neurotransmittern, wie unter anderem dem Histamin, zugeschrieben. Je nach Zielkonzentration der einzelnen Neurotransmitter wird ein bestimmtes Zeitintervall zum Auslösen der jeweiligen Symptome benötigt. Neben Histamin- sind in diesem Zusammenhang vor allem Serotonin-, Acetycholin- und Glutamatrezeptoren zu nennen [9].
Die Rolle des Histamins in der Pathophysiologie der Seekrankheit
In diesem Zusammenhang scheint Histamin eine besondere Rolle zu spielen. So ist zum Beispiel bekannt, dass histamin-reiche Nahrung die Symptome der Seekrankheit verschlimmern kann. Das biogene Amin gilt als mitverantwortlich für die Triggerung des Erbrechens bei Seekrankheit [10, 11]. Histamin wird aus der Aminosäure Histidin mit Hilfe des Enzyms Histidindecarboxylase gebildet und in Gewebsmastzellen, basophilen Granulozyten und Nervenzellen gespeichert. In Tierversuchen konnte ein unmittelbarer Zusammenhang zwischen der Seekrankheit und dem Histaminstoffwechsel nachgewiesen werden. Nach übermäßiger Bewegung zeigte sich eine erhöhte Histaminkonzentration im Innenohr und im Gehirn der Versuchstiere [6, 12]. Diese Erkenntnisse und die Tatsache, dass Antihistaminika mit einer guten klinischen Wirksamkeit bei der Behandlung der Seekrankheit [7] eingesetzt werden, unterstreicht die wichtige Rolle des Histamins bei der Entstehung dieser Kinetose.
Die Ausprägung beziehungsweise Schwere der Seekrankheit und die resultierende Symptomatik sind nicht vorhersehbar und individuell unterschiedlich. Zu den körperlichen Symptomen der Seekrankheit zählen vor allem Müdigkeit, Konzentrations- und Koordinationsstörungen, Blässe, Hypersalivation, Hyperventilation, Kopfschmerzen, Übelkeit und Erbrechen [5, 13 - 16]. Neben den körperlichen Symptomen sind vor allem die sogenannte Sopite-Syndrom zu nennen. Als Sopite-Syndrom werden speziell die Ausprägungen der Seekrankheit bezeichnet, die ohne körperliche Symptome ablaufen. Dazu zählen vor allem psychische Symptome wie anhaltende Müdigkeit, depressive Verstimmungen, apathisches Verhalten, Arbeitsunlust und ganz speziell die Hyperosmie, das gesteigerte Geruchsempfinden [17].
Es ist bekannt, dass ein Gewöhnungseffekt an die Situation zu einem Rückgang der seekrankheits-bedingten Beschwerden führen kann [18].
Das „Sopite Syndrom“ – noch viele Fragen -offen
Ebenfalls ist bislang noch ungeklärt, in welchem Maße sich die Frühsymptomatik der Seekrankheit und speziell das -Sopite--Syndrom auf die Dienstfähigkeit des Betroffenen an Bord auswirken. Erste Studienergebnisse in diesem Forschungsfeld lassen eine deutliche Einschränkung multitasker kognitiver Fähigkeiten bei leichter Bewegungskrankheit und auftretendem Sopite-Syndrom vermuten [19].
Es stellt sich weiterhin die Frage, in wieweit neben Aufmerksamkeit und Konzentrationsfähigkeit vor allem auch körper-liche Fähigkeiten wie Kraft, Koordination und Ausdauer negativ durch die frühen Formen der Seekrankheit und das Sopite Syndrom beeinflusst werden und ob und wann der Betroffene seine Einschränkungen überhaupt selbst wahrnimmt.
Die Untersuchung der Auswirkungen des Sopite-Syndroms erscheint von großer Wichtigkeit, da sich die Schiffsführung bei schwerer See insbesondere auf das Schlüsselpersonal uneingeschränkt verlassen können muss und sich dabei nicht im Einzelfall von der Leistungsfähigkeit des Einzelnen selbst überzeugen kann.
Wissen über die zu erwartenden Einschränkungen bei beginnender Seekrankheit vor Eintreten des Vollbildes mit Erbrechen und Dienstunfähigkeit und insbesondere Erkenntnisse über die Selbstwahrnehmung der eigenen Vigilanzstörungen kann zukünftig in schwierigen Situationen helfen, unter den gegebenen Bedingungen noch am besten geeignetes Personal effektiv zum Nutzen aller einzusetzen.
Therapeutische Strategien bei der Behandlung der Seekrankheit
Die wichtige Rolle des Histamins in der Pathophysiologie der Seekrankheit spiegelt sich auch in den etablierten therapeutischen Strategien wider:
So stellen Präparate aus der Substanzgruppe der Antihistaminika eine wichtige Wirkstoffgruppe in der Therapie dar, hier unter anderem das Cinnarizin (Pericephal®), Meclozin (Postadoxin®) und Dimenhydrinat (Vomex®, Reisetabletten®, SuperPep Kaugummis®). Aber auch Anticholinergika in Form von Scopol-amin-haltigen transdermalen Pflastern (Transdermales Therapiesystem-Scopolamin = TTS-S) [20, 21] kommen vielfach zum Einsatz. Allen diesen Substanzen ist gemeinsam, dass sie Seekrankheit nicht vollständig verhindern oder unterdrücken können, aber in der Lage sind, die Symptomatik deutlich günstig zu beeinflussen.
Erkauft wird dies allerdings durch ein relativ breites Nebenwirkungsspektrum der genannten Substanzen: Zu deren häufigsten zählen Müdigkeit, Reaktionsverlangsamung, Koordinations- und Konzentrationsstörungen [22, 23]. Scopolamin-haltige Pflaster führen zusätzlich zu Akkomodationsstörungen und Mundtrockenheit [24]. Die Einnahme dieser Arzneimittel stellt daher für viele Tätigkeiten an Bord eines Schiffes ein Sicherheitsrisiko dar [21, 25 - 27].
Neben diesen pharmakologischen Ansätzen werden auch allgemeine und naturheilkundliche Maßnahmen zur Unterdrückung der Seekrankheit angewendet. So gibt es einzelne Daten darüber, dass Ingwer als alternatives und nebenwirkungsarmes Antiemetikum verwendet werden kann [28, 29]. Ferner hat sich Ruhen beziehungsweise Schlafen als vorteilhaft erwiesen, und auch besondere Ansätze wie Horizontbrillen zur Reduktion des sensory mismatch stehen immer wieder in der Diskussion.
Einfluss von hochdosiertem Vitamin C auf die Symptome der Seekrankheit
Die vermutet symptom-lindernde Wirksamkeit von hochdosiertem Vitamin C wurde in einem ersten Ansatz im Schifffahrtmedizinischen Institut der Marine (SchiffMedInstM) im Rahmen eines prospektiven, randomisierten, doppelblinden und Placebo-kontrollierten Studienansatzes verfolgt. Hierbei wurde die Wirkung von Vitamin C standardisiert in einer Rettungsinsel in einem Wellenbad an Freiwilligen experimentell untersucht.
Hintergrund dieser Studie war eine vorbeschriebene inverse Beziehung zwischen den Blutspiegeln für Vitamin C und Histamin, so dass als Arbeitshypothese dem Vitamin C eine gewisse antihistamine Wirkung zugesprochen wurde, die sich positiv auf die Symptomatik der Seekrankheit auswirken könnte [30 - 35].
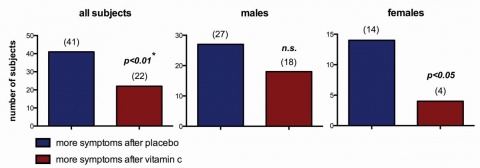
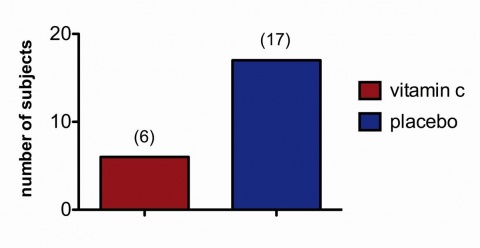
Eine zweimalige 20-minütige Exposition von 70 (63 auswertbaren) Probanden in der Rettungsinsel bei Wellengang nach vorheriger Einnahme von 2 g Vitamin C versus 2 g Zitronensäure konnte die Hypothese bestätigen: Einige Daten zeigten signifikant, dass unter der Medikation mit Vitamin C die jeweilige Wellenexposition als weniger unangenehm im Vergleich zur Exposition unter Placebo empfunden wurde. Dies ließ sich einerseits in der Auswertung des direkten Vergleichs beider Expositionen nachweisen, aber auch in der maximal möglichen Verweildauer in der Rettungsinsel bei denjenigen, die zumindest einmal die Rettungsinsel vorzeitig wegen starker Symptome verlassen mussten.
Frauen insgesamt und jüngere Männer (< 27 Jahre) profitierten stärker von Vitamin C im Vergleich zu Placebo. Ergänzend zeigte sich der vorbekannte erhebliche Gewöhnungseffekt an den Seegang insgesamt durch häufig geringere Symptomatik am zweiten Expositionstag, unabhängig von der Testmedika-tion [11].
Vitamin C hat sich in der Testanordnung als geeignet erwiesen, die Symptomatik der Seekrankheit günstig zu beeinflussen. In wie weit dieser positive Effekt des nahezu nebenwirkungsfreien Vitamin C auch auf See unter realen Schlechtwetterbedingungen praktisch nutzbar sein wird, muss in einer zukünftigen Feldstudie an Bord untersucht werden.
Seekrankheit und Dienstfähigkeit – ein Spannungsfeld
Vor dem Hintergrund der teilweise sehr schwerwiegenden Symptome der Seekrankheit stellt sich die Frage, ob der Betroffene für den direkten Betrieb des Schiffes unmittelbar benötigt wird oder nicht, ob er also dringend für die Sicherheit des Schiffes auch in schwerer See „auf Posten“ bleiben muss oder sich als Patient behandeln lassen und gegebenenfalls in die Koje legen kann. Im letzteren Fall sind Nebenwirkungen der Therapeutika sicher gut zu akzeptieren, wenn dadurch der Zustand der Übelkeit gebessert werden kann.
Im anderen Fall, wenn der Betroffene unmittelbar benötigt wird, wird es deutlich schwieriger, da abzuwägen ist, welches „Übel“ weniger Nachteile besitzt: ein wichtiger Funktionsträger, zwar ohne Medikation im Dienst, aber dafür mit Unwohlsein bis hin zu Übelkeit / Erbrechen und Leistungsminderung – dem sogenannten „Sopite-Syndrom“ –, oder ein gebessertes Mitglied der Besatzung, das allerdings möglicherweise relevante Nebenwirkungen der Therapeutika zeigt, die die Verkehrstüchtigkeit des Betroffenen erheblich einschränken können. Hier sei besonders auf Müdigkeit, Konzentrations- und Akkomodationsstörungen verwiesen.
Forschungsausblick
Das Problemfeld „Seekrankheit“ an Bord moderner Marineschiffe erfordert demnach die Suche nach mehreren Lösungsansätzen:
Zum einen sollten Substanzen oder Maßnahmen gefunden und untersucht werden, die in der Lage sind, die Symptomatik günstig zu beeinflussen, ohne durch ihr Nebenwirkungsspektrum die Verkehrsfähigkeit zu beeinträchtigen.
Zum anderen sollte die Einschränkung der Leistungsfähigkeit im Verlauf der Erkrankung „Seekrankheit“ von ersten Symptomen bis zum Vollbild Erbrechen/Dienstunfähigkeit und das sogenannte Sopite-Syndrom (nicht primär somatische Aspekte der frühen Seekrankheit) untersucht werden um abschätzen zu können, mit welchen Personen der Besatzung, die noch unter keiner Medikation stehen, in einer schwierigen Situation aktuell voll gerechnet werden kann.
Kernaussagen
- Die Seekrankheit stellt ein nach wie vor relevantes Problem der Seefahrt dar.
- Zur Erklärung der Pathophysiologie der Seekrankheit hat sich die „Sensory Mismatch Theorie“ durchgesetzt; Histamin gehört zu den zentralen Triggersubstanzen.
- Anticholinergika und Antihistaminika stellen das Rückgrat der Therapie, die unerwünschten Nebenwirkungen können aber die Verkehrstüchtigkeit beeinträchtigen.
- Vitamin C in hoher Dosierung zeigt eine Wirksamkeit zur Minderung der Symptome der Seekrankheit.
- Ob das sogenannte Sopite-Syndrom relevante negative Effekte auf die Leistungsfähigkeit des Seefahrers hat, wird aktuell untersucht.
Literatur
- Jelinek T, editor: Kursbuch Reisemedizin: Beratung, Prophylaxe, Reisen mit Erkrankungen [Internet]. Stuttgart: Georg Thieme Verlag; 2012 [cited 2016 Jan 8]. http://www.thieme-connect.de/products/ebooks/book/10.1055/b-002-41849.
- Paillard AC, Quarck G, Paolino F, Denise P, Paolino M, Golding JF, et al.: Motion sickness susceptibility in healthy subjects and vestibular patients: effects of gender, age and trait-anxiety. J Vestib Res Equilib Orientat. 2013;23(4-5): 203-209.
- Li J, Zhu L, Yuan W, Jin G, Sun J: Habituation of seasickness in adult during a long voyage. Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. 2012 Aug;47(8): 642-645.
- Klosterhalfen S, Kellermann S, Pan F, Stockhorst U, Hall G, Enck P: Effects of ethnicity and gender on motion sickness susceptibility. Aviat Space Environ Med. 2005 Nov;76(11): 1051-1057.
- Bos JE, Damala D, Lewis C, Ganguly A, Turan O: Susceptibility to seasickness. Ergonomics. 2007 Jun;50(6): 890-901.
- Takeda N, Morita M, Hasegawa S, Horii A, Kubo T, Matsunaga T: Neuropharmacology of motion sickness and emesis. A review. Acta Oto-Laryngol Suppl. 1993;501: 10-15.
- Takeda N, Morita M, Horii A, Nishiike S, Kitahara T, Uno A: Neural mechanisms of motion sickness. J Med Investig JMI. 2001 Feb;48(1-2): 44-59.
- Yates BJ, Miller AD, Lucot JB: Physiological basis and pharmacology of motion sickness: an update. Brain Res Bull. 1998 Nov 15;47(5): 395-406.
- Sasa M, Takeshita S, Amano T, Kurisu K: Primary neurotransmitters and regulatory substances onto vestibular nucleus neurons. Uchū Seibutsu Kagaku. 2001 Dec;15(4): 371-374.
- Watanabe T, Yamatodani A, Maeyama K, Wada H: Pharmacology of alpha-fluoromethylhistidine, a specific inhibitor of histidine decarboxylase. Trends Pharmacol Sci. 1990 Sep;11(9): 363-367.
- Jarisch R, Weyer D, Ehlert E, Koch CH, Pinkowski E, Jung P, et al.: Impact of oral vitamin C on histamine levels and seasickness. J Vestib Res Equilib Orientat. 2014;24(4): 281-288.
- Lucot JB, Takeda N: alpha-Fluoromethylhistidine but not diphenhydramine prevents motion-induced emesis in the cat. Am J Otolaryngol. 1992 Jun;13(3): 176-180.
- Landolt JP, Monaco C: Seasickness in totally-enclosed motor-propelled survival craft: remedial measures. Aviat Space Environ Med. 1992 Mar;63(3): 219-225.
- Seydl G: Motion sickness exemplified by seasickness. Wien Med Wochenschr 1946. 2002;152(17-18): 473-475.
- Tal D, Gilbey P, Bar R, Shupak A: Seasickness pathogenesis and the otolithic organs: vestibular evoked myogenic potentials study--preliminary results. Isr Med Assoc J IMAJ. 2007 Sep;9(9): 641-644.
- Turner M, Griffin MJ: Motion sickness incidence during a round-the-world yacht race. Aviat Space Environ Med. 1995 Sep;66(9): 849-856.
- Graybiel A, Knepton J: Sopite syndrome: a sometimes sole manifestation of motion sickness. Aviat Space Environ Med. 1976 Aug;47(8): 873-882.
- Weyer D: WIRKSAMKEIT VON ORALEM VITAMIN C BEI DER SEEKRANKHEIT. Dissertationsschrift, Christian-Al-brechts--Universität zu Kiel; 2009.
- Matsangas P, McCauley ME, Becker W: The effect of mild motion sickness and sopite syndrome on multitasking cognitive performance. Hum Factors. 2014 Sep;56(6): 1124-1135.
- Howland J, Rohsenow DJ, Minsky S, Snoberg J, Tagerud S, Hunt SK, et al.: The effects of transdermal scopolamine on simulated ship navigation and attention/reaction time. Int J Occup Environ Health. 2008 Dec;14(4): 250-256.
Datum: 04.03.2016
Quelle: Wehrmedizinische Monatsschrift 2016/2