DIE ENTSCHEIDUNG
EINE ERFAHRUNG ALS KOMMANDEUR SANITÄTSEINSATZVERBAND IN KABUL
nach einem Manuskript für den Arbeitskreis „Geschichte und Ethik der Wehrmedizin“, Oberstarzt d.R. Prof. Dr. Dr. Wolfgang Locher, Kongress DGWMP, Rostock, 11. Oktober 2013
Im Herbst 2004 übernahm ich das Kommando über den Sanitätseinsatzverband ISAF im Feldlager „Camp Warehouse“ in Kabul; zugleich war ich deutscher „Leitender Sanitätsoffizier im Einsatzgebiet (LSO i.E.)“. ISAF war damals auf den Großraum Kabul beschränkt; hier war die ‚Kabul Multinational Brigade (KMNB)‘ mit insgesamt 7 Bataillonsäquivalenten, überwiegend Kampftruppe, eingesetzt. Das Feldlazarett, das Herzstück unseres Sanitätseinsatzverbandes, war die einzige Sanitätseinrichtung der Behandlungsebene 3 für diese Brigade; es verfügte auch über die einzige leistungsfähige Intensivstation.
Ich wusste ein halbes Jahr vor Einsatzbeginn, dass ich Kommandeur des Sanitätseinsatzverbandes in Kabul werden würde, und hatte sofort Verbindung mit dem Leitverband, dem Gebirgssanitätsregiment 42, aufgenommen. Die Zusammenarbeit mit dem Regiment bei der Aufstellung und in der Einsatzvorbereitung unseres Sanitätseinsatzverbandes war großartig.
Wir hatten unser gesamtes Führungspersonal – meinen Stellvertreter, die Kompaniechefs der Klinik- und der MEDEVAC-Kompanie sowie den Zugführer des Stabs- und Versorgungszuges, die Einsatzoffiziere, die Kompaniefeldwebel und den Leiter der Rettungsleitstelle - im Rahmen der Ausbildung am Zentrum Innere Führung (ZInFü) für ein erstes Kennenlernen und Beschnuppern für eine Woche zusammengezogen. Dort erfolgten auch die ersten Absprachen untereinander für die Aufgabenverteilung im Einsatzgebiet, aber auch während der einwöchigen „Zusatzausbildung für die Einsatzvorbereitende Ausbildung im Rahmen von Konfliktverhütung und Krisenbewältigung (ZEAKK)“.
Bei der ZEAKK am Sanitätsübungszentrum in Weißenfels hielt ich selber zwei Unterrichte für alle Angehörigen des Sanitätseinsatzverbandes. In dem einen stellte ich unter anderem ausführlich und möglichst allgemeinverständlich den Auftrag unseres Sanitätseinsatzverbandes dar:
- wir versorgen die deutschen Soldaten auf den Behandlungsebenen 1 und 3,
- wir versorgen die anderen ISAF-Soldaten gemäß binationalen Abkommen, und
- wir versorgen im Rahmen freier Kapazitäten deutsche Zivilisten sowie die ‚International Community‘, ISAF-Angestellte nur bei Arbeitsunfällen.
- Im Rahmen freier Kapazitäten können wir Einheimische im Rahmen von Medical Force Protection versorgen, aber wir haben ausdrücklich keinen humanitären Behandlungsauftrag.
Ausserdem erläuterte ich unser künftiges Umfeld einschließlich der Sicherheitslage, die zu erwartenden Lebens- und Arbeitsbedingungen und meine Erwartungen zum Umgang miteinander. In einem weiteren Unterricht erklärte ich das Sanitätseinsatzkonzept ISAF im Großraum Kabul, also de facto unser eigenes Sanitätseinsatzkonzept. Danach hatten wir in der Woche der ZEAKK genügend Zeit, damit die Einheits- und Teileinheitsführer mit all ihren Soldaten sprechen konnten. Wie üblich, ergaben sich dabei zahlreiche Umplanungen und auch einige Ausplanungen. Ich nahm auch selber an der gesamten praktischen Ausbildung teil; dabei konnte ich meine Soldaten und sie mich kennenlernen. So waren alle Angehörigen unseres Kontingentes am Ende der ZEAKK umfassend ausgebildet, kannten den Auftrag unseres Sanitätseinsatzverbandes, ihre künftige Tätigkeit, ihre Vorgesetzten und ihre Kameraden. Außerdem war das Verfahren der Übernahme vom Vorkontingent im Detail abgesprochen. Wir waren zu einem Team zusammengewachsen und hatten sogar schon ein gebilligtes internes Verbandsabzeichen (Abbildung 1). Bei der Verlegung nach Kabul waren wir deshalb guten Mutes – was sollte uns nach einer solch optimalen Vorbereitung schon passieren?
Natürlich gab es auch in unserem Kontingent personelle Schwachstellen, das war uns bewusst. Andererseits gab es im Rahmen der Übernahme vom Vorkontingent sehr erfreuliche Überraschungen: so ‚erbten‘ wir vom Vorkontingent eine überaus erfahrene dänische Chirurgin als Klinischen Direktor, die bereits seit 4 Monaten in unserem Feldlazarett in Kabul eingesetzt war.
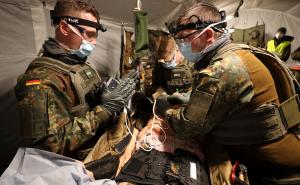
Am Nachmittag des 24. November 2004 erfolgte in Camp Warehouse die Kommandoübergabe des Sanitätseinsatzverbandes an mich. Damit war der Kontingentwechsel abgeschlossen; ab jetzt standen wir in der Verantwortung. Abends war ich ins Bett gefallen, zum ersten Mal mit dem Funkgerät des Kommandeurs in Griffweite. Morgens gegen Drei wurde ich unsanft geweckt – der Schichtführer der Rettungsleitstelle war dran: „Herr Oberstarzt, kommen Sie bitte sofort in die Notaufnahme, wir haben da ein Problem!“ Schon am Tonfall erkannte ich, dass es kritisch sein musste, dass die Luft brannte.
Vor der Notaufnahme hockte ein Einheimischer, den ich nicht weiter beachtete. Die Notaufnahme war gedrängt voller Soldaten: mein Stellvertreter, der Kompaniechef der Klinik-Kompanie, der Leiter der Rettungsleitstelle, der Klinische Direktor, der Leitende Notarzt, zahlreiche Sanitätsoffiziere unterschiedlicher Fachrichtungen und Unteroffiziere, alle heftig diskutierend. Der charakteristische Gestank von Pseudomonas Aeruginosa hing in der Luft. In den Schockcontainern lagen zwei kleine Körper. Was war passiert?
3 Tage vorher war in einem hunderte Kilometer entfernten afghanischen Dorf ein Gaskocher explodiert und hatte 2 Jungen massiv verbrannt. Das örtliche Krankenhaus hatte sie zwar verbunden, aber dann jede weitere Behandlung als aussichtlos abgelehnt. In seiner Verzweiflung packte der Vater seine beiden wimmernden Söhne in ein Taxi und fuhr damit 3 Tage und Nächte nach Kabul, immer in der Hoffnung, dass das legendäre deutsche Feldlazarett bei ISAF vielleicht Wunder bewirken könnten. Lange nach Mitternacht kam er schließlich an der Hauptwache von Camp Warehouse an.
Die Wache rief in der Rettungsleitstelle an und die schickte den Standort-BAT (BAT = Beweglicher Arzttrupp), um die Lage vor Ort zu klären, also auf der Zufahrt außerhalb des Feldlagers. Die Besatzung des BAT, ganz frisch im Auslandseinsatz, befand sich zum ersten Mal außerhalb des Feldlagers und war verständlicherweise nervös. So schnell wie möglich erhob sie beim Schein einer Taschenlampe einen groborientieren Befund – Brandverletzungen vor allem an den unteren Extremitäten - und schlugen der Rettungsleitstelle die Aufnahme ins Feldlazarett zur weiteren Abklärung vor. Nach Rücksprache mit dem diensthabenden Chirurgen stimmte die Rettungsleitstelle zu; die Jungen wurden in den BAT umgeladen und zur Notaufnahme gefahren – alles Routine, schien es.
Was um Himmels willen tun? So wurden mehr und mehr Vorgesetzte hinzugeholt, die Diskussionen drehten sich aber im Kreis. Die einen empfahlen die dringende Aufnahme auf die Intensivstation, die anderen rieten, sofort jede weitere Behandlung abzulehnen. Bei diesem Stand der Diskussion wurde schließlich ich geholt.
Ich ließ mir vom Klinischen Direktor vortragen, ganz bewusst in dieser großen Runde, denn mir war klar, dass wir bei einer solchen Entscheidung über Leben und Tod aus psychologischen Gründen letzten Endes einen Konsens brauchten, den alle, unabhängig von Funktion und Dienstgrad, mittragen konnten. So hatte ich das auch bei Prof. Pichlmaier im Studium in Köln gelernt.
Schon nach wenigen Sätzen wurde das Kernproblem klar: Aufnahme auf der Intensivstation hätte aufgrund der hochresistenten Superinfektion bedeutet, dass die einzige Intensivstation von ganz ISAF auf unbestimmte Zeit, sicher für viele Wochen, blockiert worden wäre. Die rasche Bildung einer Not-Intensivstation in einem anderen Bereich des Feldlazarettes war technisch ausgeschlossen. Einen humanitären Auftrag hatten wir ausdrücklich nicht.
Andererseits hatte der Sanitätseinsatzverband seinen eindeutigen Sicherstellungsauftrag zugunsten von ISAF. Falls die Notfallversorgung im deutschen Feldlazarett, der einzigen Sanitätseinrichtung mit Intensivstation, nicht mehr gewährleistet wäre, müsste auch jede Operationsführung von ISAF im Großraum Kabul zum Erliegen kommen.
Daher war für mich diese Entscheidung eindeutig: Wir werden diese Kinder nicht stationär aufnehmen! Sonst könnten wir unseren Kernauftrag nicht mehr erfüllen. Ein prüfender Blick in die Runde, und jetzt zahlte sich die intensive Einweisung aller in unseren Auftrag aus – nach kurzem Zögern nickten alle.
Was aber mit den Jungen tun? Einfach so wieder vor die Türe setzen? Das wäre von unserem Auftrag her gedeckt gewesen, aber wie brutal, wie unmenschlich wäre das gewesen! Ganz überraschend kam die Lösung von unserer dänischen Chirurgin, dem Klinischen Direktor. In den bisherigen 4 Monaten ihres Einsatzes hatte sie exzellente Beziehungen zu verschiedenen Hilfsorganisationen aufgebaut. Sie schlug vor, eine norwegische Hilfsorganisation, den „Kabul Ambulance Service“, einzuschalten. Wenn jemand nachts diese Patienten in einem afghanischen Krankenhaus unterbringen könne, dann die. Gesagt, getan, zwei Anrufe bei den Norwegern, und wir hatten sie, die Leitungslösung:
Wir würden die Jungen in Vollnarkose reinigen und ein Debridement durchführen, aber nicht im sterilen OP-Trakt, sondern im unsterilen OP-Container der Notaufnahme. Auf noch mehr hochpathogene Keime kam es hier kaum mehr an. Frisch verbunden, würden die Norweger sie übernehmen und im besten Kabuler Krankenhaus unterbringen. Wir würden die benötigten Medikamente und Verbandsmaterial für die Jungen bereitstellen, so lange sie eben gebraucht würden. Aber wir würden sie nur an die Norweger ausgeben, damit ihre zweckbezogene Verwendung sichergestellt war. Nochmals der Blick in die Runde – alles nickte erleichtert, wir hatten sie, die Lösung im Konsens!
Jetzt blieb nur noch eines zu tun - mit dem wartenden Vater zu sprechen. Das wollte ich niemand anderem zumuten, aber ich gestehe: ich habe mich in meinem Leben vor wenigen Gesprächen so gefürchtet wie vor diesem. Mit einem Dolmetscher kauerte ich mich vor dem Zelt neben den Vater, erklärte ihm, dass es um den Älteren kritisch stehe, um den Jüngeren etwas besser. Ich versuchte, zu erklären, dass wir hier auf Soldaten, aber nicht auf verbrannte Kinder eingerichtet seien, aber dass wir eine Lösung hätten, und erklärte sie ihm. Gott sei Dank machte er es mir leicht, murmelte „Allah hat es gegeben, Allah hat es genommen“ und drückte mir die Hand. Dann fuhr er mit den Norwegern mit.
Später hörten wir, dass der Jüngere überlebte, und zwar fast ohne behindernde Strikturen.
Am nächsten Morgen setzten wir uns mit allen Beteiligten zusammen, um die Nacht auszuwerten. Der Schock saß bei allen tief; zu offensichtlich waren unsere Schwachstellen gewesen. Das durfte sich unter keinen Umständen wiederholen, da waren wir alle einer Meinung. Deshalb diskutierten wir sachlich, aber mit der gebotenen schonungslosen Offenheit. Mit dieser gemeinsamen Grundauffassung kamen wir schließlich ans Ziel. Am Nachmittag hatten wir eine verbindliche und glasklare Regelung für den gesamten Sanitätseinsatzverband: der Leiter der Rettungsleitstelle entscheidet über eine stationäre Aufnahme von Einheimischen, und zwar im Einvernehmen mit dem Klinischen Direktor. Können sich beide nicht einigen, entscheidet der Kommandeur. Das war die für unser Kontingent zweckmäßigste Lösung. Am nächsten Morgen wurden alle Angehörigen des Sanitätseinsatzverbandes in dieses neue Verfahren eingewiesen, ganz besonders intensiv das Personal der Rettungsleitstelle und die MEDEVAC- Kompanie. Das Verfahren hat sich über die ganze Kontingentdauer bewährt; wir mussten später nicht ein Wort verändern.
Was haben wir aus diesem Vorfall gelernt?
- Jeder einzelne Angehörige eines Sanitätseinsatzverbandes, vom Obergefreiten bis zum Oberstarzt, muss den Auftrag seines Verbandes und seiner Einheit verstanden haben, umfassend und mit allen damit verbundenen Konsequenzen, und zwar vor Beginn des Einsatzes. Dazu gehört auch die Kenntnis der Absicht der übergeordneten Führung. Im Zweifel muss diese ausschlaggebend sein.
- Auch die Verfahren zur Durchführung müssen glasklar geregelt sein – wer wirkt mit, wer meldet was an wen, und wer entscheidet was. In diese Verfahren müssen alle Beteiligten vor Beginn des Einsatzes umfassend eingewiesen sein; hier darf kein Raum für Missverständnisse bleiben.
- Spätestens der Kommandeur des Sanitätseinsatzverbandes und LSO im Einsatzgebiet muss abschließend entscheiden, das ist nun einmal eine seiner wichtigsten Aufgaben. Fast immer wird auch die Zeit für eine Rücksprache mit dem Einsatzführungskommando der Bundeswehr fehlen. Mit solchen Entscheidungen und deren Konsequenzen müssen Kommandeure umgehen können, sonst sind sie fehl am Platze. Falls nötig, hilft nach einer solchen Entscheidung ein abendliches Gespräch mit einem Vertrauten oder Militärgeistlichen.
Meine wichtigste Lektion aber ist eine ganz andere: Es gibt (fast) immer noch eine Alternative! Kaum etwas im Einsatz ist bei näherer Betrachtung nur Schwarz oder nur Weiß. Man muss diese Alternativen nur finden. Dazu gehört nach meiner Erfahrung, dass man sich beraten lässt, offen ist für andere Auffassungen, zugibt, nicht für alles eine Patentlösung bereitzuhaben. Beherrschen der Vorschriften und Verfahren, Kenntnis der Absicht der übergeordneten Führung helfen dabei ebenso wie Entscheidungsfreudigkeit, gepaart mit Verantwortungsbewusstsein, Kreativität und Flexibilität. Ein Untergebener nannte das einmal „eine gewisse Freibeutermentalität“, und die ist nie verkehrt.
Letzten Endes gelten auch in solchen Lagen zwei von „Murphy‘s Gesetzen des Sanitätsdienstes“ (Abbildung 2): „Wenn es Blödsinn ist, aber funktioniert, dann ist es kein Blödsinn mehr“. Und: „Hilf Dir selbst, dann hilft Dir Gott!“
Datum: 26.06.2014
Quelle: Wehrmedizin und Wehrpharmazie 2014/1