Vergleichende Untersuchung von Patienten mit und ohne antibiotische Prophylaxe in Bezug auf postoperative Harnwegsinfekte, Komplikationen und Sepsis nach transurethraler Prostataresektion
Einleitung
Das benigne Prostatasyndrom (BPS) ist ein komplexes Krankheitsbild mit zum Teil starker Beeinträchtigung der Lebensqualität. Symptome eines BPS bestehen bereits bei 20 – 40 % aller 50jährigen Männer (Herner LUTS-Studie), es ist die häufigste urologische Diagnose (15/1 000 Männer).
Neben der medikamentösen bildet die operative Behandlung eine wesentliche therapeutische Säule. Die transurethrale Resektion der Prostata (TUR-P)
zählt hier seit Jahrzehnten als operativer Goldstandard. Ziel ist die Entfernung des obstruierenden Prostataadenoms durch Resektion kleiner Gewebsstücke, ausgehend von der prostatisch-urethralen Oberfläche. Höchste Effektivität wird erzielt, wenn so viel Gewebe wie möglich entfernt und bis auf die chirurgische Kapsel reseziert wird. Um einen möglichen postoperativ auftretenden Harnwegsinfekt (HWI) mit potenzieller Sepsisfolge zu vermeiden, wird in den Leitlinien eine perioperative antibiotische Prophylaxe empfohlen. Im Sinne einer internen Qualitätssicherung sollte geprüft werden, ob bei Patienten ohne antibiotische Prophylaxe vermehrt HWI, Komplikationen oder septische Verläufe auftreten.Material und Methodik
In die retrospektive Untersuchung wurden alle Patienten (N = 220) eingeschlossen, die sich in der Zeit von Januar 2009 bis März 2011 in der Abteilung für Urologie im Bundeswehrkrankenhaus (BwKrhs) in Ulm einer TUR-P unterzogen haben. Einschlusskriterien waren ein relevantes benignes Prostatasyndrom mit einem Prostatavolumen unter 100 ml, unabhängig von bereits durchgeführten urologischen Voroperationen. Ausgeschlossen wurden Patienten mit Gerinnungsstörungen oder neurogenen Blasenentleerungsstörungen.
Neben deskriptiven Patientendaten wurden Prostatavolumen, Resektionsgewicht, OP-Dauer, Katheterverweildauer, Antibiotikagabe, Auftreten von

Ergebnisse
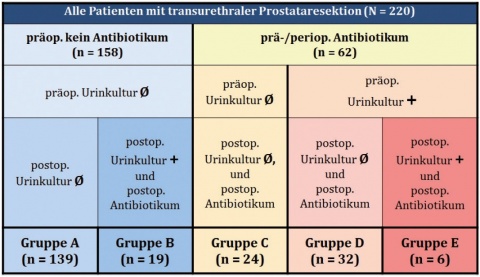
Das mittlere Patientenalter lag bei 70,4 Jahren (41 bis 92 Jahre). Entsprechend der Fragestellung wurden die Patienten nach präoperativer Antibiotikagabe sowie prä- und postoperativem Ergebnis der Urinkultur in fünf Gruppen (A bis E) unterteilt.
Die Verteilung der Patienten auf diese Gruppen ist in Tabelle 1 dargestellt.
Von insgesamt 220 Patienten erhielten 158 (71,8 %) präoperativ keine antibiotische Therapie; von diesen zeigten 19 (12 %) einen postoperativen HWI. Die anderen 62 Patienten (28,2 %) erhielten prä- oder perioperativ eine Antibiotikagabe, wobei bei sechs Patienten (9,7 %) eine postoperative positive Urinkultur – entsprechend einem HWI - nachgewiesen wurde. Die Rate an postoperativ positiven Urinkulturen bei Patienten mit (9,7 %) und ohne antibiotische Therapie (12 %) unterschied sich nicht signifikant.Tab.1: Patientenverteilung auf die Gruppen A - D
Insgesamt sieben Patienten (3,2%) aus den Gruppen B und E zeigten ein Systemic Inflammatory Response Syndrome (SIRS) nach Leitliniendefinition. Kriterien einer Sepsis bzw. Urosepsis erfüllte jeweils ein Patient mit (Gruppe E; 1,6 %) und ein Patient ohne antibiotische Prophylaxe (Gruppe B; 0,6 %).
Die Gruppen mit positivem Infektnachweis unterscheiden sich weder im prä- noch im postoperativem Keimspektrum. Eine Gegenüberstellung zeigt Tabelle 2.
Die am häufigsten prä- als auch postoperativ verwendeten antimikrobiellen Therapeutika waren Fluorchinolone (Levofloxacin) und Penicilline
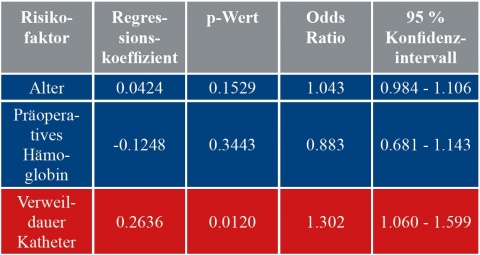
Als signifikante Risikofaktoren in Bezug auf einen postoperativen HWI fanden sich Alter, prä- und postoperativer Hämoglobinwert, sowie postoperative Katheterverweil- und Krankenhausaufenthaltsdauer. In der multiplen logistischen Regression zeigte sich jedoch nur noch die Katheterverweildauer als signifikant und aussagekräftig mit ähnlichen Resultaten wie im einfachen Modell (Tabelle 3).
Diskussion
Das Durchschnittsalter von 70,4 Jahren entspricht in etwa dem anderer Studien. In den meisten Fällen wurde sogar ein jüngeres Patientenkollektiv untersucht. Unter anderem Magistro et al. erwähnen ein erhöhtes Alter als allgemeinen signifikanten Risikofaktor für Infektionen nach urologischen Eingriffen. Eine Signifikanz in Bezug auf einen postoperativen HWI bzw. eine postoperative positive Urinkultur ohne andere Einflussfaktoren konnte in unserer Untersuchung in der univarianten logistischen Regressionsanalyse bestätigt werden.
In der Literatur werden Raten an postoperativen HWI von 3,6 - 4,1 % angegeben. Diese Studien betrachten jedoch nur symptomatische Harnwegsinfektionen. Andere Autoren, welche analog zu unserer Studie postoperative Bakteriurie und symptomatische HWI zu den postoperativen Infektionen zählen, geben Infektionsraten zwischen 12 und 60% an.
Publikationen, welche Patienten mit und ohne perioperative Antibiotikagabe getrennt aufführen, berichten über Infektionsraten von 17,6 - 30 % ohne und von 6,8 - 10 % mit antibiotischer Prophylaxe. Die Ergebnisse unserer Studie entsprechen mit 9,7 % mit und 12 % ohne Antibiotikaapplikation den Angaben in der Literatur.
Die Angaben zum Auftreten eines SIRS nach TUR-P sind in der Literatur eher spärlich. Ibrahim und Claxton beschreiben die Prävalenz eines SIRS mit 33 % aller stationären Krankenhauspatienten und 80 % der operierten Patienten einer Intensivstation. Obwohl ein Vergleich mit diesen Zahlen schwierig erscheint, liegt der prozentuale Anteil an Patienten mit SIRS (3,2 %) in unserer Studie sehr niedrig.
Auch bei Angaben zur Sepsis nach TUR-P variieren Literaturangaben stark. Bei Yamamoto et al. betrug das Sepsisrisiko postoperativ noch 2,3 - 8 %. Eine antibiotische Prophylaxe konnte den prozentualen Anteil der postoperativen Sepsis von 6,2 auf 2,1 % bzw. von 4,4 auf 0,7 % senken. In unserer Studie konnte eine Sepsis nur bei zwei Patienten (= 0,9 %) beobachtet werden. Neben dem korreklten Gebrauch von geschlossenen Kathetersystemen, der frühzeitigen Entfernung von liegenden Kathetern und der Verringerung der Dauer des Krankenhausaufenthalts ist auch nachgewiesen, dass eine prophylaktische Antibiotikagabe die Häufigkeit einer postoperativen Sepsis deutlich verringert.
Zahlreiche Studien beschäftigen sich mit dem Erregerspektrum von Harnwegsinfektionen nach urologischen Eingriffen. Obwohl die prozentuale Verteilung der Erreger oftmals variiert, treten die auch in unserer Studie nachgewiesenen Keime am häufigsten auf. In den Leitlinien der European Association of Urology (EAU) „Urological Infections" des Jahres 2013 unterscheidet sich das bakterielle Spektrum auch bei rezidivierenden Infekten oder aufgrund von regionalen Unterschieden von Krankenhaus zu Krankenhaus. In Bezug auf verwendete Antibiotika findet sich dementsprechend im Vergleich zur Literatur kein relevanter Unterschied.
Ebenso bestätigt unsere Studie die in anderen Publikationen postulierte Aussage, dass es eine Assoziation zwischen Katheterisierungsdauer und postoperativem HWI bzw. einer postoperativ positiven Urinkultur gibt.
Schlussfolgerungen: Zusammenfassend ergibt sich aus den erhobenen Daten, dass die Indikation zur antibiotischen Abdeckung bei TUR-P auch risikoadaptiert, individuell patientenbezogen, gegebenenfalls auch erst perioperativ geprüft werden kann. Eine generelle antibiotische Prophylaxe bei allen Patienten sollte in weiteren Studien mit großen Patientenzahlen hoch standardisiert reevaluiert werden. Bei prophylaktischen Antibiotikagaben muss auf die genaue Applikationszeit und -dauer, sowie das mögliche Erregerspektrum geachtet werden.
Literatur
Oberstabsarzt Robin Schmid
Bundeswehrkrankenhaus Ulm
Email: [email protected]
Datum: 09.12.2016
Quelle: Wehrmedizinische Monatsschrift 2016/11