Kann die stabile Standfähigkeit nach Verletzungen des vorderen Kreuzbandes durch das Tragen funktioneller Bandagen erhöht werden?
Does knee bracing after anterior cruciate ligament rupture improve postural stability?
Aus der Unfallchirurgischen Forschungsgruppe (Leiter: Oberstarzt Dr. B. Friemert) am Bundeswehrkrankenhaus Ulm (Chefarzt: Generalarzt Dr. A. Kalinowski)
Benedikt Friemert, Florian Brattinger, Bernd Stegmüller, Gerhard Achatz, Hans-Joachim Riesner, Hans-Georg Palm
WMM, 59. Jahrgang (Ausgabe 6-7/2015; S. 182-189)
Zusammenfassung
Hintergrund: Verletzungen des vorderen Kreuzbandes (VKB) sind neben Meniskusverletzungen die häufigsten operationspflichtigen Verletzungen der unteren Extremitäten bei Soldatinnen und Soldaten. Bei starker körperlicher Belastung im militärischen Alltag klagen diese oft über eine ausgeprägte Instabilität im Kniegelenk. Zusätzlich zur mechanischen Instabilität besteht bei einer VKB-Ruptur auch ein Defizit in der Propriozeption des Kniegelenkes. Obwohl die zur überbrückenden Behandlung angewandten elastischen Kniebandagen keinen Zugewinn an mechanischer Stabilität bringen, wird bei ihrem Tragen dennoch ein stabileres Gefühl beschrieben. Die Verbesserung der Propriozeption durch elastische Kniebandagen ist nachgewiesen.
Fragestellung: Bisher ist unklar, ob sich durch das Tragen einer elastischen Kniegelenksbandage auch die posturale Kontrolle erhöht, zumal die Propriozeption neben visuellem und vestibulärem System deren wichtigste Afferenz darstellt. Dies würde auch die von den Patienten beschriebene Stabilitätszunahme erklären. Ziel unserer Studie ist es daher, den Einfluss von funktionellen Bandagen auf die posturale Kontrolle bei Patienten mit VKB-Ruptur zu untersuchen.
Patienten und Methoden: Wir untersuchen 58 Patienten (Alter: 25,9 ± 7,6 Jahre) mit gesicherter unilateraler isolierter VKB-Ruptur mittels computergestützter dynamischer Posturographie (CDP). Dabei wurden die Gesamtstabilitätsindizes (overall stability index, OSI) von gesundem und verletztem Bein jeweils mit und ohne funktionelle Kniegelenksbandage miteinander verglichen. Des Weiteren wurden die Probanden hinsichtlich ihrer Kniegelenksfunktion als Coper bzw. Non-Coper klassifiziert. Die statistische Auswertung erfolgte mit dem T-Test für abhängige bzw. für unabhängige Stichproben.
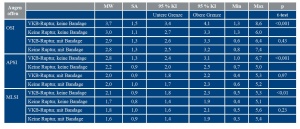
Ergebnisse: Im intraindividuellen Vergleich war der Gesamtstabilitätsindex OSI am gesunden Bein ohne Bandage 3,0 ± 1,1°, mit Bandage 2,8 ± 1,3° (p = 0,17). Beim verletzten Bein lag der OSI ohne Bandage bei 3,7 ± 1,5°, mit Bandage bei 2,9 ± 1,3°(p < 0,001).
Bei den Copern betrug im Rahmen einer Subgruppenanalyse der OSI des verletzten Beines ohne Bandage 3,4 ± 1,2°, bei den Non-Copern 4,0 ± 1,6° (p = 0,11). Mit Bandage lag der OSI der Coper bei 2,7 ± 1,0°, der OSI der Non-Coper war 3,1 ± 1,4° (p = 0,26).
Schlussfolgerungen: Wir konnten erstmalig zeigen, dass elastische Kniebandagen bei VKB-Rupturen zu einer Verbesserung der Standstabilität von ca. 22 % führen, so dass keine Differenz mehr zur posturalen Stabilität am gesunden Bein besteht. Als Erklärung für diese Ergebnisse vermuten wir eine durch die Bandage bedingte Erhöhung der Gelenkpropriozeption, welche sich somit auch auf die posturale Kontrolle auswirkt. Der fehlende Unterschied zwischen den Subgruppen Coper und Non-Coper ist auf die für diese Fragestellung nicht adaptierte Fallzahlberechnung zurückzuführen.
Schlüsselwörter: posturale Kontrolle, Posturographie, Vorderes Kreuzband, Knie, Propriozeption, funktionelle Kniegelenksbandage
Summary
Background: Beside meniscal tears, ACL (anterior cross ligament) ruptures are the most common injury of the lower extremities of soldiers that require operative repair. Under high physical stress from military activities they often complain of a distinct instability in the knee joint. ACL rupture leads to both mechanical knee instability and deficits in proprioception. Although use of elastic knee braces do not increase mechanical stability, patients report the sensation of improved stability if wearing a brace. Elastic braces are proved to reduce the loss of proprioception.
Objectives: However, it is still uncertain if elastic knee braces also improve postural control. Proprioception beside the visual and vestibular system provides highly important afferent signals. Improvement of postural control by elastic knee braces can be the reason for the sensation of higher stability described by patients. The aim of our study is to determine the impact of elastic knee braces on postural control in patients with ACR rupture.
Patients and methods: We studied 58 patients (age: 25.9 ± 7.6 years) with confirmed isolated unilateral ACL rupture using computerized dynamic posturography. The overall stability index (OSI) scores for injured and uninjured legs, with and without a knee brace, were compared. In addition, patients were classified as copers and non-copers depending on knee function. Statistical analysis was conducted by using T-test for dependent and independent cohorts.
Results: Within subjects, OSI scores were 3.0 ± 1.1° for uninjured legs when unbraced, 2.8 ± 1.3° for uninjured legs when braced (p = 0.17), 3.7 ± 1.5° for unbraced injured legs, and 2.9 ± 1.3° for braced injured legs (p < 0.001). For injured legs of copers and non-copers, OSI scores were 3.4 ± 1.2° for copers and 4.0 ± 1.6° for non-copers under unbraced conditions (p = 0.11), and 2.7 ± 1.0° for copers and 3.1 ± 1.4° for non-copers under braced conditions (p = 0.26).
Conclusions: We demonstrated for the first time that elastic knee braces increase postural stability by approximately 22 % in patients with ACL rupture. Under braced conditions there was no difference in postural stability between healthy and injured legs. We postulate that improvement of postural control may be induced by enhancement of propriocepotion in the joint. The number of cases was not sufficient for statistical analysis of the detected difference between the two subgroups Coper and Non-Coper.
Keywords: postural control, posturography, anterior cross ligament, knee, proprioception, elastic knee brace
Einleitung
Aufgaben und Funktion der vorderen Kreuzbänder (VKB)
Rupturen des vorderen Kreuzbandes (VKB) zählen zu den schwersten Verletzungen in der Sporttraumatologie und sind zugleich die häufigste Bandverletzung im Kniegelenk [42]. In einer Studie von Sammito konnte auch gezeigt werden, dass sich 20 % der Soldaten aufgrund von Verletzungen im Rahmen der militärischen Ausbildung truppenärztlich vorstellten. Das Kniegelenk (24,5 %) war hierbei die am häufigsten betroffene Körperstelle [40]. Um die Funktion und Stabilität des verletzten Kniegelenkes wiederherzustellen, kann auf die operative VKB-Rekonstruktion in den meisten Fällen nicht verzichtet werden. Dies liegt vor allem an den zwei Hauptaufgaben der Kreuzbänder: Neben der rein mechanischen Funktion der ligamentären Führung der Tibiatranslation in ventraler Richtung und Rotation spielt das VKB auch eine wichtige Rolle für das propriozeptive Feedback des Kniegelenkes. Durch die Rekonstruktion des vorderen Kreuzbandes wird zum einen – nach der Heilungs- und Remodelingphase – die mechanische Stabilität wieder hergestellt. Zum anderen erhält der Patient durch die Operation die Möglichkeit einer besseren Trainierbarkeit der Kniegelenkspropriozeption und der damit verbundenen neuromuskulären Störungen [3, 4, 6, 17, 44]. Die Verbesserung dieser Beeinträchtigungen im neuromuskulären Regelkreis mit dem Ziel einer adäquaten Bewegungskoordination stellt für Arzt und Patienten die größte Herausforderung dar: Einerseits wird gerade bei Soldatinnen und Soldaten eine hohe körperliche Belastungsfähigkeit angestrebt, andererseits sind aber nach erfolgreicher Operation eine lange und intensive Rehabilitation und aktives Training erforderlich, um wieder eine zufriedenstellende Gelenkpropriozeption und Muskelsteuerung zu erreichen [21, 28].
Propriozeption und posturale Kontrolle
Im Gegensatz zur früheren Sichtweise, die Kreuzbänder seien rein passive Stabilisatoren, ist man heute der Ansicht, dass die Kreuzbänder auch einen wesentlichen Beitrag zur Gelenkpro-priozeption leisten [4, 5, 10, 12, 24, 27]. Die übergeordnete spinale und zentrale Verarbeitung der propriozeptiven, aber auch der visuellen und vestibulären Afferenzen aus der Körperperipherie, wird unter dem Begriff der posturalen Kontrolle zusammengefasst. Wird von intraligamentären Mechanorezeptoren eine Abweichung vom Soll-Zustand der Gelenkstellung und bewegung registriert, reagiert der gesamte posturale Regelkreis mit motorisch-efferenten Kontroll-, Korrektur- Reflexbewegungen, um das Gleichgewicht aufrechtzuerhalten [2, 13, 32]. Dieser Ablauf gewährleistet beim Gesunden ein sturzfreies und sicheres Gehen und Stehen. Hinweise auf die Komplexität dieses neuromuskulären Steuerungsvorganges werden in der Arbeit von Reed-Jones deutlich: Patienten mit eingeschränktem propriozeptiven Feedback aus der unteren Extremität zeigen einen veränderten Ablauf in ihrer Bewegungskontrolle. Während bei gesunden Probanden nach einer Störung des Bewegungsablaufs die Neuausrichtung des Körpers vom Kopf ini-tiiert wird und Rumpf und Extremitäten daraufhin synergistisch folgen, findet diese Neuausrichtung bei Patienten mit VKB-Ruptur mit dem gesamten Körper gleichzeitig statt [37].
Eine Klassifizierung der Fähigkeit, eine subjektive Instabilität des Kniegelenkes kompensieren zu können, erlaubt die Gruppierung der Patienten in Coper und Non-Coper. Hierbei handelt es sich um eine mögliche Einteilung, die von Chmielewski et al. in einer ihrer Arbeiten vorgeschlagen wurde [9]: Sie bezieht sich auf die Befähigung, trotz des Fehlens des vorderen Kreuzbandes ein vergleichbares Leistungsniveau als vor der Verletzung erreichen zu können. Während die Gruppe der Coper im Alltag keine Beeinträchtigung ihrer Kniegelenksfunktion verspürt, beschreiben die Non-Coper ein Instabilitätsgefühl im Kniegelenk („giving way“). Dies führt zu deutlichen Einschränkungen in ihrer alltäglichen Aktivität. Die Ursache dieses Phänomens liegt in der unterschiedlichen Ausprägung der Ansteuerung der Oberschenkelmuskulatur und in der gestörten Gelenkmechanik. Ein Beispiel hierfür stellt der sog. Kreuzband-Ham-strings-Reflex dar: Physiologischerweise ist die Reflexantwort der ischiocruralen Muskulatur bei einer Tibiatranslation biphasisch (Short-Latency-Response – SLR – und Medium-Latency-Response - MLR) [15]. Nach einer Ruptur des vorderen Kreuzbandes ist die MLR des betroffenen Kniegelenks generell verlängert. Vergleicht man nun die MLR von Copern und Non-Copern, findet man eine nochmals signifikant längere MLR von Non-Copern im Vergleich zu den Copern. Die „giving-way-Symp-tomatik“ lässt sich u. a. auch auf diese verzögerte sensomotorische Ansteuerung zurückführen [16].
Verbessern elastische Kniegelenksbandagen die posturale Standfähigkeit nach Rupturen des vorderen Kreuzbandes?
Patienten mit einer Ruptur des vorderen Kreuzbandes klagen meist über eine erhöhte subjektive Gelenkinstabilität, welcher präoperativ durch die häufig truppenärztlich rezeptierten, elastischen Kniegelenksbandagen entgegnet werden kann. Bei dieser Form der Stabilisation wird eine Verbesserung der Propriozeption beschrieben [22], ohne dass der Bewegungsumfang des Kniegelenks limitiert bzw. der Kapsel-Band-Apparat mechanisch stabilisiert wird. Bei Meniskusläsion und posttraumatischer Patellaluxation wurde der Nutzen von elastischen Kniegelenksbandagen ebenfalls nachgewiesen [23, 31]. Des Weiteren ist bekannt, dass elastische Bandagen nicht nur bei Patienten mit VKB-Ruptur, sondern auch bei gesunden Probanden einen positiven Effekt auf die Gelenkpropriozeption besitzen [7, 8, 22, 24, 34]. Als mögliche Wirkungsweise einer solchen Bandage wird in der Literatur eine Erhöhung Kapselspannung diskutiert: So steigt beispielsweise bei einem Gelenkerguss und der daraus resultierenden höheren intrakapsulären Spannung die Propriozeption [11]. Für diese Beobachtung wird allerdings ein trotz Erguss schmerzfrei zu untersuchendes Kniegelenk vor-ausgesetzt. Auch Thijs et al. stellen sich die Frage, ob nicht die Wiederherstellung der ursprünglichen Kapselspannung ursächlich für die gesteigerte Propriozeption ist, zumal auch die Gelenkkapsel eine Vielzahl an Mechanorezeptoren enthält [43].
Zusätzlich wissen wir aus eigenen Voruntersuchungen, dass VKB-Läsionen zu einer Reduktion der posturalen Kontrollfähigkeit von 23,3 % im Vergleich zum gesunden Bein führen.
Die zentrale Fragestellung der vorliegenden Arbeit ist nun der ganzheitliche Ansatz, wie und in welchem Ausmaß sich elastische Kniegelenksbandagen auf die zentrale und spinale Verarbeitungsebene der posturalen Kontrolle bei Patienten mit einer Ruptur des vorderen Kreuzbandes auswirken. Ziel dieser pro-spektiven klinisch-experimentellen Studie war daher, den Einfluss von elastischen Gelenkbandagen auf die posturale Kon-trolle bei Patienten mit VKB-Läsion zu untersuchen.
Patienten und Methoden
Patienten
Unser Studienkollektiv umfasste 65 jüngere Patienten (26,5 ± 8,0 Jahre; 175,9 ± 23,1 cm; 82,3 ± 11,5 kg) entsprechend des soldatischen Zielkollektives. Hiervon waren 60 männlich und 5 weiblich. Basierend auf klinischer Untersuchung und MRT des betroffenen Kniegelenks war bei allen Probanden die Indikation zur diagnostisch-therapeutischen Arthroskopie und VKB-Ersatz gestellt worden. Neben der Anamnese wurde eine standardisierte Untersuchung des Stütz- und Bewegungsapparates durchgeführt. Im Anschluss erfolgte die Messung des Stabilitätsindex mittels computergestützter dynamischer Posturographie (CDP). Bei allen Patienten wurde am Folgetag die Arthroskopie durchgeführt. In diesem Rahmen erfolgte auch die endgültige Bestätigung oder der Ausschluss einer VKB-Ruptur. Daraufhin wurde über die definitive Aufnahme in die Studie unter Berücksichtigung der Ein- und Ausschlusskriterien (Tabelle 1) entschieden. sechs Patienten wurden im Nachhinein von der Studie ausgeschlossen, da sie eine zusätzliche Verletzung von Strukturen der unteren Extremität (z. B. frühere Ruptur des kontralateralen VKB) aufwiesen. Bei einem Patienten stellte sich arthroskopisch ein intaktes vorderes Kreuzband dar. Somit konnten 58 Patienten (54 männlich, vier weiblich; 25,9 ± 7,6 J; 175,8 ± 24,4 cm; 81,9 ± 12,0 kg) in der Studie verbleiben. Des Weiteren waren lediglich sieben Patienten älter als 30 Jahre. Dies liegt zum einen am relativen Verteilungsmuster von VKB-Rupturen mit Häufung bei sportlich aktiven Männern und zum anderen daran, dass wir als Militärklinik ein großes Kollektiv junger, männlicher Patienten versorgen.
Die Studie war durch die Ethikkommission der Universität Ulm (Antrag-Nr.: 284/09) genehmigt worden und erfolgte im Rahmen des Sonderforschungsprojektes 16K3-S-100712 der deutschen Bundeswehr. Die Rechte der Studienteilnehmer waren gemäß der Erklärung von Helsinki (1964) geschützt.
Material und Methoden
Die Methodik der Computerunterstützten dynamischen Posturographie (CDP) und Beschreibung der verwendeten funktionellen Kniegelenksbandage
Für die posturographische Untersuchung verwendeten wir das Biodex Stability System® (Biodex, Shirley, New York; Abbildung 1a). Das System gilt als zuverlässiges Verfahren zur dynamischen Posturographie; die Reliabilität der Messungen wurde bereits zahlreich nachgewiesen [1, 32, 33, 36]. Diese zirkuläre, instabile Plattform ist um bis zu 20° passiv von der Horizontal-ebene abkippbar. Die Messgenauigkeit beträgt hierbei 0,1°. Ein integrierter Computer registriert die dynamische Abweichung im zeitlichen Verlauf und berechnet die durchschnittliche Auslenkung der Plattform in Winkelgraden. Dieser Durchschnitt wird wiedergegeben als mediolateraler Stabilitätsindex (MLSI), als anterioposteriorer Stabilitätsindex (APSI) und als gesamter Stabilitätsindex (overall stability index – OSI), welcher zugleich die Hauptzielgröße und Rechengrundlage der Fallzahlplanung unserer Studie darstellte. Je höher der jeweilige Stabilitätsindex ist, umso instabiler ist der Stand des Probanden auf der Plattform. Für die Messung der Stabilitätsindizes unserer Probanden haben wir den Stabilitätslevel 8 gewählt. Die meisten bisherigen Untersuchungen mit dem Biodex Stability System® wurden in diesem Level durchgeführt; dies ermöglicht daher einen Vergleich sowohl mit bereits veröffentlichten als auch mit in der Zukunft geplanten Studien. Der Bildschirm, der die jeweilige Auslenkung der Plattform anzeigt, wurde während der gesamten Messung verdeckt, um ein Monitor-Feed-back auszuschließen [32].
Als Kniegelenksbandage wurde das Modell Stabilo Gen Eco® (Fa. Bort, Weinstadt-Benzach, Deutschland, Abbildung 1b) verwendet. Hierbei handelt es sich um eine handelsübliche Patellafixationsbandage mit eingearbeiteter Silikonpelotte. Laut Hersteller besteht ein sehr breites Indikationspektrum: Patellainstabilität, Gelenkerguss, Schwellung, Gonarthrose und Arthritis, postoperative Reizzustände und Bandschwächen. Aufgrund ihres breiten Anwendungsspektrums schien die verwendete Bandage für den Einsatz in dieser Studie gut geeignet, zumal die Verordnung derartiger Bandagen der gängigen Verschreibungspraxis in der Truppe entspricht.
Versuchsdurchführung
Die Messung wurde bei allen Probanden barfuß durchgeführt, um das Schuhwerk als potenzielle Störgröße auszuschließen [35, 38]. Vor jeder Messung wurde der Fuß des Patienten auf der Messplattform zentriert und seine Lage während des gesamten Messdurchganges nicht mehr verändert. Die Messungen erfolgten im Stabilitätslevel 8 für 3 x 20 Sekunden und wurden dann automatisch gemittelt. Es wurde sowohl das Bein mit VKB-Ruptur, als auch das gesunde Bein mit und ohne angelegter Kniegelenksbandage untersucht. Die Reihenfolge der Beine sowie der Messung „mit Bandage“ beziehungsweise „ohne Bandage“ wurde vor der Untersuchung mittels Briefwahl randomisiert. Dadurch konnte ein möglicher, wenn auch unwahrscheinlicher, Trainingseffekt ausschlossen werden. Gegen einen Trainingseffekt spricht im Übrigen die Arbeit von Pincivero et al. [36]. Weiterhin konnte durch die Studie von Hoffman et al. gezeigt werden, dass die Seitendominanz eines Beines keinen Einfluss auf die posturale Kontrolle hat [19], weswegen nicht weiter auf die Standbeinseite eingegangen wird. Im Folgenden sprechen wir daher nur von „verletzter“ und „gesunder“ Extremität. Eine Ermüdung und eine daraus resultierende Verschlechterung der Standstabilität sind aufgrund der Kürze des Untersuchungsintervalls ebenfalls unwahrscheinlich. Des Weiteren spielen Faktoren wie Körpergröße, regelmäßige sportliche Aktivität und Geschlecht ebenfalls keine Rolle [32]. In unserem sehr homogenen Patientenkollektiv diente das kontralaterale gesunde Bein als Kontrollgruppe, mögliche denkbare und nachgewiesene Einflüsse von Alter, Größe und Gewicht auf den Stabilitätsindex können daher vernachlässigt werden.
Coper / Non-Coper
Zusätzlich zu den Vergleichen des verletzten mit dem gesunden Bein – jeweils ohne und mit Bandage – sowie des gesunden Beines ohne Bandage mit dem bandagierten Bein mit VKB-Läsion erfolgte die Einteilung der Probanden in Coper bzw. Non-Coper anhand folgender Kriterien [18]:
- Vorhandensein einer „giving-way--Sympto-matik“;
- Einschränkungen im Alltag und im Sport aufgrund der reduzierten Gelenksfunktion (gemessen mit dem KOS-ADL[1]- und dem KOS-Sport-Score[2]);
- Klinische Beurteilung der Funktion des Kniegelenks (gemessen mit dem KSS[3]-Score);
Auf der Grundlage dieser Zuteilungskriterien wurden 25 Patienten (24 m, 1 w; 25,2 ± 6,8 J; 79,9 ± 10,0 kg; 172,3 ± 36,1cm) der Gruppe der Coper und 33 Patienten (30 m, 3 w; 26,5 ± 8,2 J; 83,5 ± 13,2kg; 178,4 ± 8,1 cm) der Gruppe der Non-Coper zugeordnet und der statistischen Auswertung unterzogen.
Statistik
Die Mindestfallzahl unserer Untersuchung stützt sich auf die vor Studienbeginn in Kooperation mit dem Institut für Biome-trie der Universität Ulm, Deutschland, durchgeführte Fallzahlberechnung. Die Planung basierte auf einer erfahrungsbedingten klinischen Effektgröße von 0,5° für den OSI als Hauptzielparameter. Demnach waren zur möglichen Verwerfung der Nullhypothese („kein Unterschied zwischen gesundem und verletztem Bein“) 58 Patienten erforderlich (Software nQuery). Damit wurde neben der klinischen Relevanz eines möglichen Unterschiedes von Vergleichs- und Kontrollgruppe auch der Messgenauigkeit der CDP hinreichend Rechnung getragen, welche mit 0,1° deutlich unter der angenommenen klinischen Effektgröße von 0,5° liegt. Die berechnete Fallzahl bezieht sich dabei auf das benötigte Gesamtkollektiv. Eine Adaptation bezüglich Coper/ Non-Coper wurde nicht vorgenommen, da es zunächst als Nebenzielkriterium betrachtet wurde.
Neben deskriptiver Statistik wurden die Unterschiede im OSI, MLSI und im APSI zwischen verletztem und gesundem Bein mittels des T-Tests für abhängige und unabhängige Stichproben auf Signifikanz überprüft. Als Signifikanzniveau wurde a priori p < 0,05 festgelegt. Die statistischen Analysen erfolgten mit SPSS® 17.0.
Aufgrund der Randomisierung der Reihenfolge der Untersuchungsdurchgänge (gesund mit / ohne Bandage, krank mit / ohne Bandage) und des Vergleichs „ohne Bandage“ erfüllt die Studie die Anforderungen an das Evidenzlevel 2.
Ergebnisse
Signifikante Verbesserung der posturalen Kontrolle mit Kniegelenksbandage
Verletztes Bein:
Für den Gesamtstabilitätsindex (OSI) betrug der Wert des verletzten Beines ohne Bandage 3,7 ± 1,5° und mit Bandage 2,9 ± 1,3° (p < 0,001). Dies entspricht einer prozentualen Verbesserung der posturalen Kontrolle mit Bandage von 21,6 %.
Gesundes Bein:
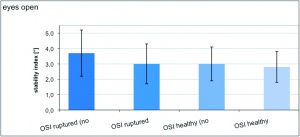
Beim gesunden Bein war der OSI ohne Bandage 3,0 ± 1,1°. Mit Bandage wurde ein OSI von 2,8 ± 1,3° gemessen (p = 0,17).
Wird keine Kniegelenksbandage getragen, so unterscheiden sich OSI von verletztem (3,7 ± 1,5°) und gesundem Bein (3,0 ± 1,1°) signifikant (p < 0,001).
Vergleicht man jedoch die Gesamtstabilitätsindizes von verletztem (2,9 ± 1,3°) und gesundem (2,8 ± 1,3°) Bein jeweils mit Bandage, so findet sich kein signifikanter Unterschied mehr (p = 0,43).
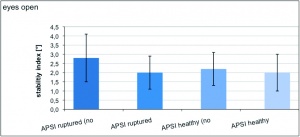
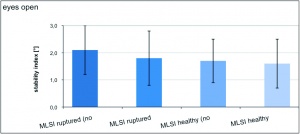
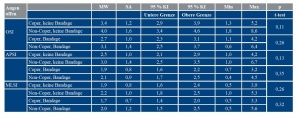
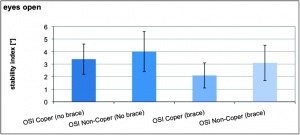
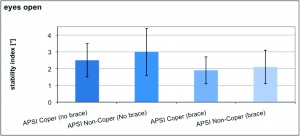
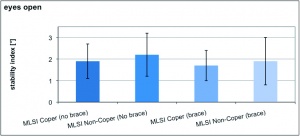
Die jeweiligen Werte des anterioposterioren Stabilitätsindex (APSI) und des mediolateralen Stabilitätsindex (MLSI) sind der Tabelle 2 sowie den Abbildungen 2a, 2b und 2c zu entnehmen.
Vergleich von Copern und Non-Copern
In der Gruppe der Coper betrug der OSI ohne Bandage 3,4 ± 1,2°, bei den Non-Copern 4,0 ± 1,6° (p = 0,11).
Mit Bandage lag der OSI der Coper bei 2,7 ± 1,0°, der OSI der Non-Coper war 3,1 ± 1,4° (p = 0,26).
Die jeweiligen Werte von APSI und MLSIkönnen der Tabelle 3 sowie den Abbildungen 3a, 3b und 3c entnommen werden.
Innerhalb der Gruppe der Coper verbesserte sich der OSI von 3,4 ± 1,2° ohne das Tragen der Bandage auf 2,7 ± 1,0° mit angelegter Bandage (p < 0,001). Dies entspricht einer Verbesserung um 20,6 %.
Bei den Non-Copern betrug der OSI ohne Bandage 4,0 ± 1,6°, mit Bandage war er 3,1 ± 1,4° (p < 0,001), was einer Stabilitätserhöhung von 22,5 % durch das Tragen einer elastischen Kniegelenksbandage entspricht.
Zusammenfassend lässt sich sagen, dass zwischen Copern und Non-Copern kein signifikanter Unterschied in der posturalen Kontrolle sowohl mit als auch ohne Bandage nachweisbar ist. Jedoch lässt sich eine Tendenz dahingehend erkennen, dass die stabile Standfähigkeit bei Non-Copern tendenziell schlechter ist. Innerhalb beider Gruppen konnten wir jedoch eine signifikante Verbesserung der posturalen Standfähigkeit, die durch das Tragen einer Kniegelenksbandage erreicht wird, nachweisen. Mit 22,5 % war der Effekt bei den Non-Copern geringfügig höher als bei den Copern (20,6 %; p = 0,26).
Diskussion
Ziel unserer Arbeit war es zu untersuchen, ob elastische Kniegelenksbandagen zu einer Verbesserung der posturalen Standfähigkeit bei Rupturen des vorderen Kreuzbandes führen.
Wir konnten erstmalig zeigen, dass Bandagen einen deutlichen Anstieg der posturalen Kontrolle des verletzten Beines von etwa 1/5 des Ausgangswertes bewirken. Damit kann bei VKB-Rupturen durch Anwendung elastischer Bandagen bereits in der präoperativen Phase im Rahmen der truppenärztlichen Behandlung eine Standstabilität wie der eines gesunden Beines erreicht werden.
Nach einer Ruptur des vorderen Kreuzbandes besteht nachweislich eine Störung der neuromuskulären Afferenzen des Kniegelenkes [4, 5, 10, 12, 24, 27]. Diese wirkt sich auch auf die zentrale Verarbeitungsebene für Bewegungskoordination – die posturale Kontrolle – aus, in die neben den propriozeptiven Informationen aus der Körperperipherie auch Afferenzen aus visuellem und vestibulärem System eingehen [29]. Elastische Kniegelenksbandagen sind in der Lage, dieses Defizit auf der Ebene des afferenten Schenkels, der Gelenkpropriozeption, signifikant zu verbessern [8, 22, 26]. Dies kann mit der Erhöhung der Kapselspannung, welche durch die Kompression des Gelenkes von außen durch die Bandage erreicht wird, erklärt werden. Ähnlich argumentieren auch Ferrell et al., die eine Verbesserung der Propriozeption bei einem Gelenkerguss beobachtet haben [11]. Thijs et al. diskutieren in ihrer Arbeit über Meniskustransplantationen, ob nicht die Wiederherstellung der Gelenkhomöostase und die daraus resultierende Angleichung der Kapselspannung an ihre ursprüngliche Stärke dafür ursächlich sind [43]. Die Fragestellung, ob sich dieser Effekt bei der Gelenkpropriozeption auch auf die posturale Standfähigkeit projizieren lässt, können wir nun positiv beantworten: Die durch die Kreuzbandruptur verminderte posturale Standfähigkeit kann durch eine elastische Kniegelenksbandage um ca. 22 % verbessert werden. Diese Verbesserung der posturalen Kontrolle ist derart stark, dass sogar das Stabilitätsniveau der gesunden Seite erreicht werden kann. Auf dieser zeigt sich kein signifikant nachweisbarer Effekt, wenn eine Bandage getragen wird, so dass diesbezüglich von einer vollständigen Kompensation des Defizits in der posturalen Standstabilität nach Ruptur des vorderen Kreuzbandes gesprochen werden kann.
Bei Meniskusverletzungen konnten wir in einer vergleichbaren früheren Arbeit ebenfalls einen positiven Effekt von funktionellen Kniegelenksbandagen auf die posturale Standfähigkeit nachweisen [31]. Die Verbesserung des Gesamtstabilitätsindex betrug hier ca. 1/6 und ist damit geringer als der Effekt von Bandagen bei Rupturen des vorderen Kreuzbandes. Bezüglich der Propriozeption konnten Jerosch et al. sogar keinen Effekt von Bandagen bei Meniskusläsionen nachweisen [25].
Diese Ergebnisse könnten folgendermaßen erklärt und interpretiert werden: Im Gegensatz zu den Menisken, deren Aufgaben vor allem die Gewährleistung der Gelenkkongruenz sowie der optimalen intraartikulären Kräfteverteilung und der Schockabsorption sind, steht beim vorderen Kreuzband die Stabilisation des Kniegelenkes im Vordergrund. Diese erfolgt mechanisch durch die straffe ligamentäre Führung und funktionell durch die neuromuskuläre Feedback- und Ansteuerungsfunktion zur Gewährleistung der posturalen Standstabilität [5, 27, 29, 44, 45]. Diese unterschiedlichen Aufgabenprofile der beiden Strukturen könnten den fehlenden Unterschied bezüglich der posturalen Kontrolle zwischen gesundem und krankem Bein bei Läsionen des Meniskus – wie wir bereits in einer früheren Arbeit nachweisen konnten [30] – hinreichend erklären. Weiterhin konnten wir bereits zeigen, dass eine Meniskusläsion keine Auswirkungen auf den Hamstrings-Reflex nach einer Tibiatranslation hat. Demnach besteht bisher Unsicherheit darüber, ob Menisken nachweislich an einem solchen neuromuskulären Regelkreis beteiligt sind [14]. Dies ist ein weiterer Hinweis, der auf die geringere stabilisierende Wirkung von Bandagen bei Meniskusverletzungen schließen lässt.
Obwohl man bei VKB-Rupturen präoperativ zu einem großen Teil mechanisch stabilisierende starre Schienen einsetzt, konnte eine signifikante Verbesserung der posturalen Kontrolle bereits bei der Verwendung elastischer Kniegelenksbandagen beobachtet werden. Die elastische Schienung und leichte Kompression des Gelenkes haben demnach neben der Verbesserung der Kniegelenkspropriozeption auch bedeutenden Einfluss auf den kompensatorischen Anstieg der posturalen Kontrolle. Dieser These wird durch die Ergebnisse unserer Subgruppenanalyse Nachdruck verliehen: Hierbei haben wir Coper und Non-Coper nach funktionellen Kriterien im Sport und im Alltag sowie einer bekannten „giving-way-Symptomatik“ separiert [18] und einen tendenziell größeren Effekt der Bandage bei den Non-Copern beobachtet. Hurd et al. kommen in einer ihrer Arbeiten zu dem Ergebnis, dass Non-Coper das verletzte Kniegelenk durch eine geringere Gelenkbewegung und eine stärkere Muskelkontraktion stabilisieren [20]. Weiterhin ist bekannt, dass Non-Coper über ein anderes Bewegungsmuster des Kniegelenks und eine sensomotorisch schlechtere neuromuskuläre Ansteuerungsfähigkeit der Oberschenkelmuskulatur nach einer Tibiatranslation verfügen als Coper [15, 16, 39]. Funktionelle Kniegelenksbandagen scheinen die Kompensationsmöglichkeiten der Non-Coper durch die Kompression des Gelenkes und die Unterstützung der Muskelkontraktion (funktionelle Stabilisation) zu verbessern. Die fehlende Signifikanz ist auf die zu geringe Fallzahl zurückzuführen, da der Vergleich zwischen Copern und Non-Copern als Nebenzielgröße betrachtet wurde.
Da wir für die Stabilisation des Kniegelenks elastische Bandagen gewählt haben und keine stabilisierende mechanische Orthesen mit Limitation des Bewegungsumfanges, welche insbesondere bei zusätzlicher Verletzung des Kollateralbandapparates eingesetzt werden, vermuten wir, dass die Verbesserung der posturalen Kontrolle zudem tatsächlich auf einer Erhöhung der Gelenkpropriozeption (funktionelle Komponente) und weniger der mechanischen Komponente basiert. Diese Annahme wird auch durch die Ergebnisse anderer Arbeitsgruppen bekräftigt, die den Einfluss von elastischen Bandagen auf die Propriozeption des Kniegelenkes untersucht haben. So führten Jerosch et al. verschiedene Sporttests, für deren optimale Durchführung ein möglichst gutes propriozeptives Feeback aus der Periperhie nötig ist (unter anderem Hüpfen auf einem Bein), an Personen mit Rupturen des vorderen Kreuzbandes durch und stellten eine signifikanten Verbesserung fest, sobald eine elastische Kniegelenksbandage getragen wurde [26]. Beynnon et al. konnten in ihren Untersuchungen belegen, dass das Tragen einer elastische Kniegelenksbandage den Gelenkstellungssinn bei Patienten mit VKB-Ruptur verbessert [7, 8].
Die in unserer Studie erneut beobachtete große Bedeutung der funktionellen Stabilität des Kapselbandapparates, insbesondere des vorderen Kreuzbandes, verdeutlicht aber auch, dass hierauf im Rahmen der Diagnostik/ Behandlung und insbesondere bei der truppenärztlichen/ unfallchirurgischen Begutachtung auf Verwendungsfähigkeit besonderes Augenmerk gerichtet werden muss. Eine alleinige Beleuchtung des mechanischen Defizites zum Beispiel durch einen positiven vorderen Schubladentest oder eine KT-1000 Arthrometrie[4] würde zu kurz greifen. Schließlich können die oben genannten Coper selbst ein gewisses mechanisches Defizit durch eine gute funktionelle Steuerung kompensieren. Hier empfiehlt sich im Zweifel eine Vorstellung in spezialisierten Zentren zur weiterführenden Stand- und Ganganalyse, die sogar eine (Belastungs-)Testung mit Ausrüstungsgegenständen der Soldatinnen und Soldaten ermöglichen [41].
Als Limitation unserer Studie ist aber zu nennen, dass wir die Kniegelenkspropriozeption nicht speziell untersucht haben. Andere Arbeitsgruppen konnten jedoch mehrfach belegen, dass die Propriozeption bei VKB-Rupturen deutlich reduziert ist: Beard et al. wiesen bei Patienten mit Kreuzbandverletzung beispielsweise eine verlängerte Latenzzeit des Hamstringsreflexes nach Tibiatranslation nach und konnten dies mit dem Auftreten der sog. „giving-way“-Symptomatik in Verbindung bringen. Unter der Annahme eines intakten efferenten Signalweges zur Hamstingmuskulatur führten sie dies teilweise auch auf den Verlust der Kniegelenkspropriozeption zurück [5]. Barrack et al., Corrigan et al., Jerosch et al. und Katayama et al. untersuchten speziell den afferenten Schenkel: Sie führten Winkel-reproduktionstests und verschiedene propriozeptiv-koordinative Übungen für die untere Extremität durch und kamen zu dem Schluss, dass das propriozepive Feedback aus dem Kniegelenk nach einer VKB-Ruptur deutlich vermindert ist [4, 10, 12, 24, 27]. Dies führt zu einem Defizit in der posturalen Standstabilität, was wir in einer Voruntersuchung mit dem Biodex® Stability System bereits zeigen konnten [29]. Elastische Kniegelenksbandagen können nun – wie oben bereits dargelegt – sowohl die Kniegelenkspropriozeption als auch die posturale Kontrollfähigkeit signifikant verbessern.
Fazit für die Praxis
Verletzungen des vorderen Kreuzbandes zählen zu den häufigsten operationspflichtigen Verletzungen der unteren Extremitäten bei Soldatinnen und Soldaten. Aufgrund ihrer hohen körperlichen Belastung klagen diese oft über eine ausgeprägte Instabilität im Kniegelenk.
Wir konnten erstmalig nachweisen, dass funktionelle Kniegelenksbandagen bei einer isolierten, unilateralen VKB-Ruptur zu einer Erhöhung der stabilen Standfähigkeit auf das Niveau der gesunden, unverletzten Seite führen. Die Verbesserung führen wir vor allem auf eine Erhöhung der Gelenkpropriozeption zurück, welche gerade bei VKB-Läsionen nachhaltig reduziert ist. Mit den Erkenntnissen dieser Studie ergeben sich somit folgende Schlussfolgerungen für die klinische und truppenärztliche Praxis:
- Eine Ruptur des VKB geht mit einer signifikanten Beeinträchtigung der posturalen Standstabilität einer, was auch von Patienten immer wieder in Form von Instabilitätsgefühl beklagt wird.
- Die Kniegelenksinstabilität aufgrund von VKB-Läsionen kann effektiv mittels handelsüblicher, funktioneller Kniegelenksbandagen kupiert werden. Daher empfehlen wir bei Rupturen des vorderen Kreuzbandes bereits präoperativ die truppenärztlich verordnete Verwendung solcher Bandagen, um die Standstabilität zu erhöhen, einem Sturzereignis präventiv entgegen zu wirken und die unmittelbar nach der Verletzung einsetzende neuromuskuläre Regeneration zu unterstützen.
- Bei isolierten VKB-Rupturen kann die Verwendung von zum Teil sehr viel teureren mechanischen Orthesen nicht generell empfohlen werden, da eine deutliche Verbesserung der funktionellen Komponente des oftmals beschriebenen Instabilitätsgefühls bereits durch das Tragen einer elastischen Kniegelenksbandage erreicht wird.
- Die gezeigte Bedeutung der funktionell-stabilisierenden Komponente des Kreuzbandapparates ist auch im Rahmen der truppenärztlichen/ unfallchirurgischen Begutachtung auf Verwendungsfähigkeit zu berücksichtigen; die alleinige Untersuchung und Bewertung der mechanischen Gelenkstabilität würde zu kurz greifen. Hier empfiehlt sich im Zweifel eine Vorstellung in spezialisierten Zentren zur weiterführenden Stand- und Ganganalyse.
Da durch Patellafixationsbandagen keine höhere mechanische Stabilität mit Limitation des Bewegungsumfanges erzielt werden kann, muss insbesondere bei Patienten mit weiteren Verletzungen, wie zum Beispiel Kollateralbandrupturen, die Indikationsstellung zur präoperativen Gelenkstabilisierung individuell entschieden werden.
Literaturverzeichnis
- Arnold BL, Schmitz RJ. Examination of balance measures produced by the biodex stability system. J Athl Train. 1998; 33(4): 323-327.
- Aydog E, Aydog ST, Cakci A, Doral MN. Dynamic postural stability in blind athletes using the biodex stability system. Int J Sports Med 2006; 27: 415-418.
- Barrack RL, Skinner HB. The sensory function of knee ligaments. In: Knee Ligaments: Structure, Function, Injury and Repair, pp 95-114. Ed by Daniel, Akeson ann O’Connor. New York, Raven Press, 1990.
- Barrack RL, Skinner HB, Buckley SL. Proprioception in the anterior cruciate deficient knee. Am J Sports Medicine 1989; 17: 1-6.
- Beard DJ, Kyberd PJ, Fergusson CM, Dodd CAF. Proprioception after rupture of the anterior cruciate ligament. An objective indication of the need for surgery? J Bone Joint Surgery 1993; 75-B: 311-15.
- Besette G, Hunter R. The anterior cruciate ligament. Orthopedics 1990; 13: 551-562.
- Beynnon BD, Good L, Risberg MA. The effect of bracing on proprioception of knees with anterior cruciate ligament injury. J Orthop Sports Phys Ther 2002; 32(1): 11-15.
- Beynnon BD, Ryder SH, Konradsen L, Johnson RJ, Johnson K, Renstrom PA. The effect of anterior cruciate ligament trauma aund bracing on knee proprioception. Am J Sports Med 1999; 27(2): 150-155.
- Chmielewskie TL, Hurd WJ, Snyder-Mackler L. Elucidation of a potentially destabilizing control strategy in ACL deficient non-copers. J Electromyogr Kinesiol 2005; 15(1): 83-92.
- Corrigan JP, Cashman WF, Brady MP. Proprioception in the cruciate deficient knee. J Bone Joint Surg 1992; 74-B: 247-50.
- Ferrell W, Gandevia S, McCloskey D. The role of joint receptors in human kinaesthesia when intramuscular receptors cannot contribute. J Physiol 1987; 386: 63-71.
- Fischer-Rasmussen T, Jensen PE. Proprioceptive sensitivity and performance in anterior cruciate ligamen-deficient knee joints. Scandinavian journal of medicine & science in sports 2000; 10: 85-89.
- Friedrich M, Grein HJ, Wicher C, Schütze J, Müller A, Lauenroth A, Hottenrott K, Schwesig R. Influence of pathologic an simulated visual dysfuncions on the postural system. Exp Brain Res 2008; 186:305-314.
- Friemert B. Die Short and Medium Latency Response der Hamstrings nach einer ventralen Tibiatranslation als Korrelat der funktionellen Kiegelenksinstabilität. Reliabilisierung einer Testmethode und Veränderungen nach Kreuzbandverletzungen. Habilitationsschrift. München 2005.
- Friemert B, Bumann-Melnyk M, Faist M, Schwart W, Gerngross H, Claes L. Differentiation of hamstring short latency versus medium latency responses after tibia translation. Exp Brain Res 2005; 160:1-9.
- Gothner M. Der Einfluss der Ruptur des vorderen Kreuzbandes auf die RHCL (= Reflex Hamstring Contraction Latency). Dissertation. Ulm 2006.
- Halata Z, Wagner C, Baumann KI. Sensory nerve endings in the anterior cruciate ligament (Lig. cruciatum anterius) of sheep. Anat Rec 1999; 254(1): 13-21.
- Herrington L, Fowler E. A systematic review to investigate if we identify those patients who can cope with anterior cruciate ligament deficiency. The Knee 2006; 13: 260-265.
- Hoffman M, Schrader J, Applegate T, Koceja D. Unilateral Postural Control of the Functionally Dominant and Nondominant Extremities of Healthy Subjects. J Athl Train 1998; 33(4): 319-322.
- Hurd WJ, Snyder-Mackler L. Knee instability after acute ACL rupture affects movement patterns during the mid-stance phase of gait. J Orthop Res 2007; 25(10): 1369-1377.
- Iwasa J, Ochi M, Adachi N, Tobita M, Katsube K, Uchio Y. Proprioceptive improvement in knees with anterior cruciate ligament reconstruction. Clin Orthop Relat ResClin Orthop Relat Res 2000; 381: 168-176.
- Jerosch J, Prymka M. Knee joint proprioception in normal volunteers and patients with anterior cruciate ligament tears, taking special account of the effect of a knee bandage. Arch Orthop Trauma Surg 1996; 115(3-4): 162-166.
- Jerosch J, Prymka M. Knee joint proprioception in patients with posttraumatic recurrent patella dislocation. Knee Surg Sports Traumatol Arthrosc 1996; 4: 14-18.
- Jerosch J, Prymka M. Proprioceptive capacity of the knee joint area in patients after rupture of the anterior cruciate ligament. Der Unfallchirurg. 1996; 99(11): 861-868.
- Jerosch J, Prymka M. Proprioceptive deficits of the knee joint after rupture of the medial meniscus. Unfallchirurg 1997; 100:444.
- Jerosch J, Thorwesten L, Hahnebeck H, Stutzinger N. The influence of knee bandages on sport specific capabilities in healthy volunteers and patients with rupture of the anterior cruciate ligament. Sportverletz Sportschaden 1998; 12(1): 15-20.
- Katayama M, Higuchi H, Kimura M, Kobayashi A, Hatayama K, Terauchi M, Takagishi K. Proprioception and performance after anterior cruciate ligament rupture. International Orthopedics 2004; 28: 278-281.
- Ochi M, Iwasa J, Uchio Y, Adachi N, Sumen Y. The regeneration of sensory neurones in the reconstruction of the anterior cruciate ligament. J Bone Joint Surg Br 1999; 81(5): 902-906.
- Palm HG, Schlumpberger S, Riesner HJ, Friemert B, Lang P. Influence of anterior cruciate reconstruction on postural stability: A pre- and postoperative comparison. Unfallchirurg. 2014 Apr 12. [Epub ahead of print] German.
- Palm HG, Laufer C, von Lübken F, Achatz G, Friemert B. Do meniscus injuries affect postural stability? Orthopäde. 2010; 39(5):486-94.
- Palm HG, Laufer C, Achatz G, von Lübken F, Friemert B. [Can knee braces improve postural stability in patients with meniscus injuries?] Deutsche Zeitschrift für Sportmedizin 2010; 61(2): 16-20.
- Palm HG, Strobel J, Achatz G, von Lübken F, Friemert B. The role and interaction of visual and auditory afferents in postural stability. Gait and Posture 2009; 30: 328-333.
- Pereira HM, de Campos TF, Santos MB, Cardoso JR, Garcia Mde C, Cohen M. Influence of knee position on the postural stability index registered by the Biodex Stability System. Gait Posture 2008; 28(4):668-72. Epub 2008 Jun 24.
- Perlau R, Frank C, Fick G. The effect of elastic bandages on human knee proprioception in the uninjured population. Am J Sports Med 1995; 2: 251-255.
- Perry SD, Radtke A, Goodwin CR. Influence of footwear midsole material hardness on dynamic balance control during unexpected gait termination. Gait Posture 2007; 25(1): 94-98.
- Pincivero DM, Lephart SM, Henry T. Learning effects an reliability of the biodex stabiliby system. J Athl Train. 1995; 30: 48.
- Reed-Jones RJ, Vallis LA. Proprioceptive deficits of the lower limb following anterior cruciate ligament deficiency affect whole body steering control. Exp Brain Res 2007; 182(2): 249-260.
- Rougier PR, Lauchaume F, Bourse J, Rogeon M, Monti A, Regueme SC. Wearing shoes increasing dorsiflexion improves short-term but not long-term balance control in young healthy adults. J Biomech 2009; 42(14): 2268-2272.
- Rudolph KS, Snyder-Mackler L. Effect of dynamic stability on a step task in ACL deficient individuals. J Electromyogr Kinesiol 2004; 14(5): 565-575.
- Sammito S. Verletzungsrisiko beim Gefechtsdienst – Auswertung der relativen Verletzungshäufigkeit aus vier aufeinander folgenden Grundausbildungsquartalen. Wehrmed Monatsschr 2011; 4.
- Schulze C, Schulz K, Woitge S, Lindner T. Einfluss von Ausrüstungsgegenständen auf die muskuläre Aktivierung, das Gangbild und die Körperhaltung von Soldaten, Wehrmed Monatsschr 2012; 1.
- Südkamp NP, Köstler W. Minimally invasive trauma surgery. Trauma Berufskh 2004; 6: 5455.
- Thijs Y, Witvrouw E et al. A prospective study on knee proprioception after meniscal allograft transplantation. Scand J Med Sci Sports 2007; 3: 223-229.
- Valeriani M, Restuccia D, Di Lazarro V, Franceschi F et al. Clinical and neurophysiogical abnormalities before and after reconstruction of the anterior cruciate ligament of the knee. Acta Neurol Scand 1999; 99: 303.
- Valeriani M, Restuccia D, Di Lazarro V, Franceschi F et al. Central nervous system modifications in patients with lesion of the anterior cruciate ligament of the knee. Brain 1996; 119(Pt 5): 1751.
Interessenskonflikt
Die Verfasser erklären, dass gemäß den Regeln des International Committee of Medical Journal Editors kein Interessenkonflikt besteht.
Bildquellen:
Abbildung 1a: Firma Biodex, Shirley, New York
Abbildung 1b: Firma Bort, Weinstadt-Benzach, Deutschland
[1] KOS-ADL = Knee Outcome Survey Activities of Daily Living; Score zur Beurteilung der Fähigkeit, Tätigkeiten des täglichen Lebens zu verrichten, zum Beispiel Treppensteigen, zwischen den gebeugten Knien sitzen, Gehen u. ä.
[2] KOS-Sports-Score = analog zum KOS-ADL-Score, aber unter Bewertung von sportlichen Aktivitäten wie schnellem Rennen, Springen u. ä.
[3] KSS = Knee-Society-Score: standardisierte Dokumentation und Bewertung zu Stellung, Beweglichkeit, Funktion usw.; schließt auch Funktionsbeurteilungen durch den Patienten ein
[4] Objektive apparative Vermessung der vorderen und hinteren Tibiatranslation
Datum: 23.07.2015
Quelle: Wehrmedizinische Monatsschrift 2015/6-7