LEBENSMITTELBEDINGTE GRUPPENERKRANKUNG IN DER BUNDESWEHR UNTER BESONDERER BERÜCKSICHTIGUNG VON NOROVIREN
Food-borne Outbreaks in the Bundeswehr with Emphasis on Noroviruses
Aus dem Dezernat 5 (Leiter: Oberfeldveterinär A. Hilgers)¹ der Abteilung Gesundheitswesen des Sanitätskommandos III (Kommandeur: Generalarzt Dr. M. Tempel), der Abteilung II (Abteilungsleiter: Oberfeldveterinär Dr. N. Langfeldt)² des Zentralen Instituts des Sanitätsdienstes der Bundeswehr Kiel (Leiter: Oberstveterinär Dr. H. H. Pott) und der Abteilung II (Abteilungsleiter: Oberfeldveterinär Dr. S. Sauer)³ des Zentralen Instituts des Sanitätsdienstes der Bundeswehr München (Leiter: Oberstapotheker Dr. Th. Zimmermann)
Gerd Kreienbrink¹, Wolfgang Pöllein², Tanja Fender³, Judith Emmler³, Ulrich Schotte², Alfred Binder²
Die umfassende Aufklärung infektiös bedingter Gruppenerkrankungen ist stets Grundlage für die Entwicklung wirkungsvoller Präventionsstrategien. Bei den Leitsymptomen Übelkeit, Erbrechen und Durchfall müssen Lebensmittel als mögliche Ursache geprüft werden.
Während bis Anfang des 21. Jahrhunderts überwiegend bakteriell bedingte Lebensmittelinfektionen/-intoxikationen ursächlich waren, nehmen Noroviren in den letzten Jahren auch im militärischen Umfeld an Bedeutung zu.
Methoden: Bei Verdacht auf lebensmittelbedingte Gruppenerkrankungen erfolgen neben der labordiagnostischen Untersuchung von Stuhl-, Lebensmittel- und Umgebungsproben auf Krankheitserreger stets epidemiologische Recherchen vor Ort sowie Inspektionen der verdächtigen Einrichtungen. Anhand ausgewählter Fallbeispiele werden die Besonderheiten viral und bakteriell bedingter Gruppenerkrankungen dargestellt.
Ergebnisse: Norovirus-bedingte Gruppenerkrankungen werden in der Bundeswehr im In- und Ausland auch durch viruskontaminierte Lebensmittel ausgelöst. Bakterien wie Shigellen führen mitunter zu schweren Krankheitsverläufen mit hohen Krankenzahlen und erheblichen Nachteilen für die Auftragserfüllung. Der Einsatz moderner molekularer Diagnostik ermöglicht es bereits während der Ausbruchsphase, eine Gruppenerkrankung gezielt zu bekämpfen.
Schlussfolgerungen: Die Federführung beim Management lebensmittelbedingter Gruppenerkrankungen obliegt den Kommandoveterinären der Sanitätskommandos, wobei der Erfolg der Aufklärung und Bekämpfung wesentlich durch das interdisziplinäre Zusammenwirken von Tier- und Humanmedizinern aus den Sanitätskommandos (SanKdo) und Zentralen Instituten des Sanitätsdienstes der Bundeswehr (ZInstSanBw) bestimmt wird.
In Verpflegungs- und Betreuungseinrichtungen sind Maßnahmen der Personalhygiene ebenso bedeutsam wie die Einhaltung der Grundsätze der Lebensmittelhygiene. Hierbei nimmt die Schulung und Sensibilisierung des Küchenpersonals eine zentrale Schlüsselrolle ein.
Summary
Background: Effective preventive strategies for outbreak situations are always based on the comprehensive clarification of the route of infection and the causative agent. Food must be examined if symptoms like nausea, vomiting and diarrhoea are displayed.
Until the beginning of the 21st century food borne infections or intoxications were mainly caused by bacteria. In recent years the significance of norovirus has also increased in the military environment.
Methods: In every case of suspected food-borne outbreaks, the diagnostic investigation of stool, food and environmental samples is initiated alongside epidemiological on-site investigations together with the on-site inspection of suspicious facilities. The characteristics and impacts of viral and bacterial food-borne outbreaks are described by means of selected case reports.
Results: Norovirus-mediated outbreaks in the Bundeswehr are also caused by contaminated food items. Bacterial species like Shigella still lead to a heavy course of disease together with high attack rates and serious impact on the activities of military units. Since the implementation of molecular diagnostics real-time methods laboratory results can support the outbreak management.
Conclusions: In the case of suspected food-borne outbreaks, the management leadership falls on the veterinarians working as medical officers in regional medical commands. The interdisciplinary cooperation involving veterinarians and physicians from the regional Medical Commands and the Central Institutes of the German Armed Forces Medical Service is essential for confirmation and outbreak management.
In dining facilities the measures for personal hygiene are of high relevance as well as the compliance with food hygienic principles. The training and awareness raising of kitchen staff remains essential.
1. Einleitung
Ein besonderer Arbeitsschwerpunkt der Dezernate Veterinärwesen in den Abteilungen Gesundheitswesen der Sanitätskommandos ist nach wie vor die Aufklärung der Ursachen von Krankheitsausbrüchen, bei denen der Verdacht besteht, dass sie durch Lebensmittel bedingt sein könnten. Vor allem in den Auslandseinsätzen der Bundeswehr wird immer wieder die große Bedeutung von Gruppen-/Massenerkrankungen deutlich, da sie die Einsatzbereitschaft mitunter gefährden können.
Zu den Ursachen wurden in den letzten zehn Jahren einzelne Beiträge veröffentlicht. Kleer et al. (1) stellten 2004 heraus, dass bei lebensmittelbedingten Gruppenerkrankungen in der Bundeswehr in den 90er Jahren bakterielle Erreger im Vordergrund standen. Hier spielten vor allem toxinbildende Bacillus cereus-Stämme und Staphylococcus aureus-Enterotoxine eine herausragende Rolle. Auch Salmonellen waren gehäuft ursächlich beteiligt. Während Anfang der 90er Jahre Salmonellen noch bis zu 30 % der Gruppenerkrankungen mit lebensmittelbedingter Genese verursachten, treten sie heutzutage deutlich in den Hintergrund.
Seit etwa zehn Jahren nehmen durch Noroviren hervorgerufene Gruppenerkrankungen auch im Bereich der Bundeswehr zu. Aufgrund zunächst noch fehlender diagnostischer Möglichkeiten konnte die Beteiligung von Lebensmitteln oftmals nicht verifiziert werden (1, 2).
Noroviren (früher als Norwalk-like Viren bezeichnet) sind kleine unbehüllte RNA-Viren aus der Familie Caliciviridae. Sie werden in fünf Genogruppen unterteilt. Die humanpathogenen Genogruppen GG I, GG II und GG IV können wiederum in mindestens insgesamt 20 Genotypen differenziert werden. Die Erreger werden auf unterschiedlichen Wegen übertragen. Außer der fäkal-oralen Übertragung kann die Infektion des Menschen über Erbrochenes und Aerosole stattfinden. Die Krankheit beginnt gewöhnlich nach einer Inkubationszeit von zehn bis 48 (72) Stunden hoch akut mit gastroenteritischen Symptomen (3). Hierbei spielen neben der direkten Übertragung von Mensch zu Mensch auch kontaminierte Lebensmittel eine Rolle. In Europa sind, Schätzungen zufolge, 12-16 % der Norovirus-Ausbrüche lebensmittelassoziiert (4).
Noroviren gelangen in Lebensmittel direkt durch virushaltige menschliche Ausscheidungen, zum Beispiel erregerhaltige Aerosole oder Tröpfchen erkrankter Personen, oder indirekt über kontaminierte Hände, Türklinken oder Bedarfsgegenstände (4). Die Viren können sich im Lebensmittel nicht vermehren, besitzen jedoch eine hohe Resistenz gegenüber Umwelteinflüssen, produktspezifischen Milieubedingungen und diversen Herstellungs- und Zubereitungstechnologien wie Salzen, Pökeln und verschiedenen thermischen Verfahren.
Bei Auslandseinsätzen in warmen Klimazonen wird die Truppe mit einem bakteriellen Erregerspektrum konfrontiert, das sich signifikant von dem in Mitteleuropa vorkommenden unterscheidet. Im Hinblick auf den Einsatz in Afghanistan sind hier insbesondere in der warmen Jahreszeit Shigellen zu nennen. Sie weisen mit den Noroviren Gemeinsamkeiten insofern auf, als sie keine Lebensmittelinfektionserreger per se sind, sondern das Lebensmittel ausschließlich als Vehikel dient. Außerdem vermehren sie sich im Lebensmittel selbst nicht und bereits geringe Keimgehalte führen zur Infektion.
Shigellen sind gramnegative, der Familie Enterobacteriaceae zugehörige Stäbchenbakterien. Das Genus Shigella (S.) umfasst vier eigenständige Spezies, S. dysenteriae, S. boydii, S. flexneri und S. sonnei. Kennzeichnend ist die enge serologische und molekulargenetische Verwandtschaft mit E. coli. Shigellen sind wirtsspezifisch und nur für den Menschen pathogen. Die Infektkette beginnt mit erkrankten Personen, Keimträgern oder Ausscheidern, die die Erreger mit dem Stuhl abgeben (15). Somit stellen die betroffenen Personen, aber auch bereits Genesene und symptomlose Ausscheider ein Gefahrenpotenzial für die Kontamination der Umgebung und Verschleppung des Erregers dar. In der Erkrankungsphase können zwischen 103 bis 109 Erreger/g Stuhl ausgeschieden werden (16). Shigellen können durch direkten Kontakt von Mensch zu Mensch, aber auch indirekt über verunreinigte Lebensmittel und Bedarfsgegenstände übertragen werden. Die minimale Infektionsdosis beträgt je nach Spezies zwischen 10 und 5 000 Zellen (17). Die Übertragung geschieht gewöhnlich alimentär, indem die Erreger oral aufgenommen werden. Shigellen zeichnen sich durch eine hohe Invasivität aus und können in die Mukosazellen des Colons und des terminalen Ileums eindringen. Nach einer Inkubationszeit von einem bis sieben Tagen kommt es zu milden Diarrhoen, in schweren Fällen zu starken Durchfällen mit Schleim- und Blutbeimengungen einschließlich krampfartiger Entleerungen, wobei auch Fieber auftreten kann (16).
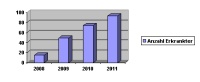
Abb. 1: Erkrankungsfälle an Novovirus-Infektionen (2008-2011).
2. Literaturübersicht
2.1 Durch Noroviren verursachte Gruppenerkrankungen in militärischen Einheiten
Noroviren gelten als häufigste Ursache nicht bakterieller Gastroenteritiden des Menschen und werden in den letzten Jahren auch zunehmend als Ursache von Gruppenerkrankungen im Bereich der Bundeswehr nachgewiesen. Die herausragende Bedeutung der Noroviren zeigt vor allem die aktuelle Statistik von Infektionskrankheiten in Deutschland mit insgesamt 115 668 gemeldeten Fällen im Jahr 2011 (5).
Aus den Berichten des Robert-Koch-Instituts (RKI) der vergangenen Jahre geht hervor, welchen besonderen Stellenwert die Noroviren als ursächliches Agens für die Erkrankungsfälle der Enteritis infectiosa in Deutschland haben, während bakterielle Erreger wie Salmonellen und Campylobacter als Auslöser derartiger Gruppenerkrankungen immer weiter in den Hintergrund treten. Dieser allgemeine Trend spiegelt sich auch in der Literatur über Gruppenerkrankungen in den militärischen Einheiten verschiedener Länder wider.
In einer von den Centers of Disease Control and Prevention (CDC) veröffentlichten Fallbeschreibung (6) wird darüber berichtet, dass durch Norovirus verursachte Erkrankungen bereits zu Beginn des Afghanistan-Einsatzes im Mai 2002 bei den britischen Streitkräften zu verzeichnen waren. In einer redaktionellen Anmerkung zu diesem Artikel wird darauf verwiesen, dass Noroviren eine der wichtigsten Ursachen für krankheitsbedingte Ausfälle von Soldaten während der Operationen „Desert Storm“ und „Desert Shield“ im zweiten Golfkrieg (1990/1991) waren.
Grotto et al. (7) beschreiben einen Norovirus-Gastroenteritisausbruch in der israelischen Armee, der aufgrund der epidemiologischen Erhebungen und der labordiagnostischen Untersuchungen als lebensmittelbedingt (Verzehr von frischem Salat) eingestuft wurde.
Bei einem lebensmittel- und Norovirus-bedingten Krankheitsausbruch 2008 in einer Kaserne des österreichischen Bundesheeres in Wien erkrankten 63 Soldaten (8). Aufgrund der epidemiologischen Analyse und Durchführung einer Fall-Kontroll-Studie konnte ermittelt werden, dass zwei Mahlzeiten mit dem Norovirus assoziiert waren. Nach Auswertung der erhobenen Daten wurde vermutet, dass der Erreger von zwei Mitarbeitern der Küche, die selbst keine Symptome zeigten und in deren Stuhlproben jedoch Norovirus nachgewiesen wurde, auf Lebensmittel (Frühstück und Mittagessen) übertragen worden war.
2011 wurde von einer durch Lebensmittel übertragenen Norovirus-Gruppenerkrankung in einer französischen Fallschirmjägereinheit berichtet, in deren Verlauf 147 Soldaten erkrankt waren (9). Es konnte ermittelt werden, dass die Infektion von einem Koch ausging, der selbst nur an Übelkeit und Bauchschmerzen litt, jedoch keinen Durchfall hatte. Aufgrund der fehlenden Durchfallsymptomatik hatte er noch einen Tag nach Einsetzen der ersten Symptome weiter in der Kalten Küche der Einrichtung gearbeitet. Als kontaminierte Lebensmittel wurden Salat und rohes Gemüse identifiziert, die vom erkrankten Koch vor-/zubereitet und mittags und abends zum Verzehr ausgegeben wurden. In der Stuhlprobe des Kochs ließ sich Norovirus der Genogruppe I mittels PCR nachweisen. Norovirus des gleichen Genotyps wurde zusätzlich auch in Lebensmitteln wie Karotten, Salat und Tomaten identifiziert, die zuvor von dem genannten Koch verarbeitet worden waren.
Den zunehmenden Stellenwert für die Bundeswehr repräsentiert der Anteil von lebensmittelbedingten Gruppenerkrankungen mit Norovirus-Ätiologie im Zuständigkeitsbereich des ZInstSanBw Kiel. Aufgrund des vorliegenden epidemiologischen Datenmaterials ist ein signifikanter Anstieg von 22 % im Jahr 2005 auf 67 % im Jahr 2011 zu verzeichnen.
Das Diagramm in Abbildung 1 zeigt ergänzend die Anzahl an Erkrankungsfällen (klinisch und labordiagnostisch bestätigt beziehungsweise aufgrund epidemiologischer Daten bestätigt) im Zuständigkeitsbereich ZInstSanBw Kiel in den Jahren 2008 bis 2011.
Fälle von Norovirus-Infektionen in der Bundeswehr wurden zum Beispiel 2010 durch Wadl et al. (10) und 2011 von Ebert et al. (11) publiziert. In dem von Wadl et al. (10) untersuchten Fall wurde ein lebensmittelbedingter Zusammenhang als wahrscheinlich angesehen. Es konnte im Ergebnis einer Kohortenstudie von einer Kontamination einer Salatbar ausgegangen werden. Ob diese durch Noroviren ausscheidendes Personal der Truppenküche oder durch die Belegschaft der Kaserne kontaminiert wurde, blieb unklar. Ebert et al. (8) berichteten über einen Norovirus-Ausbruch in einem Bundeswehrkrankenhaus mit insgesamt über 200 Erkrankungsfällen. Eine ursächliche Beteiligung von Lebensmitteln stand hier jedoch nicht im Verdacht.
2.2 Nachweis von Noroviren
Beim Auftreten von Gruppenerkrankungen mit möglicher lebensmittelbedingter Genese wird durch das regional zuständige ZInstSanBw - Abteilung II ein Standardprozedere durchgeführt, das neben der Probengewinnung zur sensorischen und/oder bakteriologischen Untersuchung (48-Stunden-Proberation, RODAC [Replicate Organism Detection And Counting]-Kontaktproben, Wischproben) auch die spezielle Probenahme an relevanten Kontaminationsschwerpunkten zur molekularbiologischen Untersuchung vorsieht. Ergänzt wird dies durch die molekularbiologische Untersuchung verdächtiger Lebensmittel in Anlehnung an die Methode der Amtlichen Sammlung von Untersuchungsverfahren nach § 64 des Lebensmittel- und Futtermittelgesetzbuches (LFGB), L 00.00-112 (12).
Mit Hilfe von Phosphatpuffer-angefeuchteten Tupfern (flocked swabs) werden ausgewählte glatte Oberflächen abgestrichen. Hierzu zählen Bedarfs- und Einrichtungsgegenstände der Truppenküche, Oberflächen der Personaltoilette, Bedarfs- und Einrichtungsgegenstände an Akkumulationspunkten der Verpflegungsteilnehmer im Free Flow-Bereich der Speisenausgabe und zusätzlich Tupferproben von Gegenständen im direkten Aufenthaltsbereich erkrankter Personen, einschließlich Einrichtungsgegenstände der (eventuell für Betroffene gesondert ausgewiesenen) Sanitärareale.
Der Nachweis von Noroviren im Rahmen der Umgebungsuntersuchungen und im Lebensmittel stellt hohe Anforderungen an die Sensitivität und Spezifität der Verfahren. Da die infektiöse Dosis der Noroviren (10-100 Viruspartikel) sehr gering ist, sind Kontaminationen mit wenigen Keimen für die Übertragung einer Infektion ausreichend (4). Als optimal erweist sich deshalb die Real time-RT-PCR zur Identifizierung Norovirus-spezifischer Nukleinsäuresequenzen (Abb 2). Aufbauend auf einer im Rahmen eines Forschungsvorhabens* durch das Institut für Lebensmittelqualität und -sicherheit der Tierärztlichen Hochschule Hannover etablierten und standardisierten Untersuchungsmethode wurde der Nachweis von Noroviren auf Oberflächen und in Lebensmitteln am ZInstSanBw Kiel eingeführt. Der molekularbiologische Nachweis in Umgebungsproben beginnt mit der Elution der Viren aus dem Tupfer und anschließender teilautomatisierter RNA/DNA-Aufreinigung und erfolgt grundsätzlich getrennt nach den Genogruppen I (13) und II (14) mittels Real time-RT-PCR. Im Rahmen eines Pilotlehrganges am ZInstSanBw Kiel wurde das Personal der Abteilungen II der ZInstSanBw München und Koblenz in die Diagnostik eingearbeitet, um einheitliche Ausbruchsuntersuchungen zu ermöglichen. Nach derzeitigem Kenntnisstand ist davon auszugehen, dass nur intakte, das heißt, infektionstüchtige Viren erfasst werden. Ein letztendlicher Nachweis der Infektiosität per se ist nicht möglich, da bisher kein Zellsystem für die Anzüchtung humaner Noroviren existiert (11). Die etablierte Methode gestattet es auch bei größeren Probenaufkommen, die Ergebnisse innerhalb eines Arbeitstages mitzuteilen.
* Entstanden im Rahmen eines Forschungsvorhabens für den Sanitätsdienst der Bundeswehr (Projektnummer M/SAB1/7/A001, Tierärztliche Hochschule Hannover, Institut für Lebensmittelqualität und -sicherheit.
3. Ausbruchsuntersuchungen
3.1 ZInstSanBw München
Am 14.11.2011 erkrankten insgesamt 28 Soldaten aus einer Kaserne des Wehrbereichs IV an den Symptomen einer akuten Gastroenteritis und wurden im Laufe des Tages mit der Leitsymptomatik Erbrechen und/oder Durchfall bei ihrem zuständigen Truppenarzt vorstellig. Im Rahmen der vor Ort durchgeführten ärztlichen Untersuchungen wurden neben den vorgenannten gastroenteralen Beschwerden bei einigen Betroffenen zudem auch leicht erhöhte Körpertemperaturen festgestellt.
Gemäß der Angaben des behandelnden Truppenarztes waren alle an oben genannter Magen-Darm-Symptomatik erkrankten Patienten zunächst in einem eigens im Sanitätsbereich zum Zweck der Kohortenisolierung eingerichteten Quarantänebereich ambulant behandelt worden. Wie die Befragungen vor Ort ergaben, entstammte das gesamte Patientenkollektiv nur einer einzigen Einheit des Standortes und unter den gemeldeten Erkrankungsfällen befand sich kein Küchenpersonal.
Am Folgetag des Krankheitsausbruchs (15.11.2011) wurden epidemiologische Ermittlungen am Standort durch die zuständigen Sanitätsoffiziere Veterinär (SanOffzVet) des SanKdo vorgenommen. Zeitgleich verlegte der mobile Labortrupp Veterinär (MobLabTrp Vet) des ZInstSanBw zum Ort des Ausbruchsgeschehens, um zusätzlich zu den Vor-Ort-Erhebungen mikrobiologische Hygienestatuskontrollen in der Truppenküche des Standortes zu entnehmen und die Rückstellproben sicherzustellen.
Sowohl die Ergebnisse der untersuchten Oberflächen und Bedarfsgegenstände in der Truppenküche als auch die Befunde zu den asservierten 48 h-Rationen waren in bakteriologischer Hinsicht unauffällig und ergaben keine Hinweise auf eine lebensmittelassoziierte Ursache des Krankheitsgeschehens.
Die Tupferproben zur Norovirusdiagnostik wurden auf Noroviren der Genogruppe II untersucht. Bei den mittels Real Time-RT-PCR untersuchten Umgebungstupfern konnten bei 17 von insgesamt 94 entnommenen Tupferproben Noroviren der Genogruppe II nachgewiesen werden. Die im ZInstSanBw München positiv getesteten Umgebungsproben stammten hauptsächlich aus dem Unterkunftsgebäude der erkrankten Soldaten. Dabei wurde Virus-RNA unter anderem an mehreren Türgriffen im Sanitärbereich des Unterkunftsgebäudes sowie vereinzelt auch an den Spindtüren in den ebenfalls beprobten Patientenstuben detektiert. In einem Fall wurde Genmaterial von Noroviren sogar direkt aus einer Probe erbrochenen Mageninhalts aus dem Mülleimer einer Patientenstube nachgewiesen.
Von den in der Truppenküche entnommenen und untersuchten Umgebungsproben wurde lediglich bei einer Probenahmestelle (am Treppengeländer der Verpflegungseinrichtung) Norovirus der Genogruppe II detektiert.
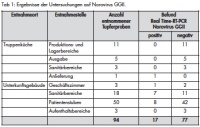
In der Tabelle 1 sind die Verteilung der Tupferproben auf die einzelnen Entnahmebereiche und die Befunde zum Nachweis von Norovirus GGII zusammenfassend dargestellt.
Die Untersuchungen ergaben, dass die Infektionserreger vermutlich direkt von Mensch zu Mensch oder über viruskontaminierte Oberflächen außerhalb des Lebensmittelbereiches übertragen wurden.
3.2 SanKdo III/ZInstSanBw Kiel
Am 11.11.2011 wurde die Abteilung Gesundheitswesen SanKdo III über das Auftreten einer Gruppenerkrankung in einer Ausbildungseinrichtung der Bundeswehr informiert.
Das SanKdo nahm umgehend die epidemiologischen Ermittlungen vor Ort auf, während zeitgleich das ZInstSanBw Kiel den MobLabTrp Vet zur Probenahme in die betroffene Kaserne entsandte.
Insgesamt hatten sich 18 erkrankte Soldaten zur Behandlung im zuständigen Sanitätszentrum gemeldet. Weitere fünf Erkrankte wurden bei einem zivilen Arzt vorstellig. Im Rahmen einer Fall-Kontrollstudie, an der 56 Soldaten teilnahmen, gaben 26 an, dass sie am 10. und/oder 11.11.2011 erkrankten.
Als Hauptsymptome wurden Übelkeit, Erbrechen und Durchfall angegeben. In der Abbildung 3 ist die Verteilung der Leitsymptome Übelkeit, Erbrechen und Durchfall von 26 Erkrankten dargestellt. Hieraus geht hervor, dass über 80 % der Betroffenen als Symptom „Übelkeit“ angaben. 19 Soldaten hatten Erbrechen (fast 3/4 aller Erkrankten). 15 Erkrankte (57,7 %) litten an Durchfall. Knapp die Hälfte, das heißt, 12 der Erkrankten (46,1 %) wiesen die beiden Symptome Erbrechen und Durchfall auf. Insgesamt ist festzustellen, dass in diesem Krankheitsgeschehen die Symptome Übelkeit und Erbrechen vorherrschten (Abb 3).
Betroffen waren ausschließlich Angehörige einer etwa 80 Soldaten umfassenden Inspektion der Ausbildungseinrichtung bei einer Gesamtverpflegungsstärke in der Truppenküche von über 500 Verpflegungsteilnehmern. Die Inspektion hatte am 09.11. (zwei Tage vor Meldung der Erkrankungsfälle) eine Ausbildung im Gelände. Aufgrund der dislozierten Ausbildung war eine Teilnahme an der Mittags- und Abendverpflegung in der Truppenküche nicht möglich, so dass die Soldaten der Inspektion mittags und nachmittags in einer zivilen Gaststätte mit Essen und Getränken versorgt wurden.
Aufgrund des frühzeitig aufkommenden Verdachtes, dass die Infektion im Zusammenhang mit dem Besuch der zivilen Gaststätte stehen könnte, wurde umgehend Kontakt zu den zuständigen zivilen Stellen (Gesundheitsamt sowie Lebensmittelüberwachungs- und Veterinäramt) aufgenommen. Dadurch waren verzugslos der gegenseitige Informationsaustausch, die Übermittlung von Daten und Probenmaterial sowie die Abstimmung einzuleitender Maßnahmen möglich. Das Gesundheitsamt ordnete für alle Mitarbeiter der Gaststätte eine Stuhlprobennahme zur Laboruntersuchung an. Die Gaststätte wurde durch das zuständige Lebensmittelüberwachungs- und Veterinäramt im Zusammenhang mit dem Erkrankungsgeschehen inspiziert. Dabei wurden auch Lebensmittel- sowie Hygienestatusproben entnommen. Aus diesen Proben ergaben sich jedoch keine besonderen Befunde.
Im Rahmen der epidemiologischen Ermittlungen in der Kaserne lag der Fokus auf Umgebungsuntersuchungen gemeinschaftlich genutzter Einrichtungen und erstreckte sich hierbei auf drei aus epidemiologischer Sicht exponierte Bereiche. Die Verpflegungseinrichtung, der Sanitätsbereich und das unmittelbare Aufenthaltsumfeld der Erkrankten wurden näher betrachtet.
Die Laboruntersuchungen durch das ZInstSanBw Kiel umfassten die Rückstellproben aus der Truppenküche (229 Proben), Abklatschproben/RODAC aus der Truppenküche (24 Proben) und Tupferproben zur virologischen Umgebungsuntersuchung (140 Proben) aus dem Bereich der gesamten Kaserne.
Die Untersuchung der Tupferproben erfolgte gezielt auf Norovirus der Genogruppe II, da das in der Unterkunft vorgefundene Erbrochene Norovirus dieser Genogruppe enthielt.
In den Speisesälen der Verpflegungseinrichtung wurden Oberflächen an stark frequentierten Punkten beprobt. Hierzu zählten insbesondere die Speisenausgabe mit Salatbar und Getränkespendern sowie verschiedene Einrichtungsgegenstände (Ausgabetresen, Tische und Türgriffe). Daneben wurden Oberflächen in den Gästetoiletten (Türgriffe, WC-Brille) sowie in den Umkleideräumen und Toiletten des Küchenpersonals untersucht. Auf keiner der hierbei beprobten 30 Lokalisationen konnte Norovirus-RNA detektiert werden.
Der Sanitätsbereich stellte durch den Zugang des betroffenen Patientenkollektivs eine epidemiologische Schnittstelle dar. Insgesamt gab es dort einen positiven Nachweis (Toilettenschüssel des Patienten-WC) bei 32 untersuchten Oberflächen.
Wichtige Erkenntnisse zur Sammlung epidemiologischer Daten hinsichtlich eines viralen kausativen Agens konnten durch das unmittelbare Umfeld der Erkrankten gewonnen werden. Hierfür wurden Oberflächen der Einrichtungs- und Bedarfsgegenstände der Stuben einschließlich dazugehöriger Toiletten der Betroffenen in den verschiedenen Unterkunftsbereichen beprobt. Von 78 Lokalisationen wiesen dort 15 (19,2 %) einen positiven Befund auf. Als besonders virusbelastet zeigte sich eine Stube und deren WC (Türgriff, Spülkasten, WC-Brille, Wasserhahn, Seifenspender).
Mit der arbeitsaufwändigen Umgebungsuntersuchung konnten zusätzliche wertvolle Daten im Hinblick auf die Ursache und Entwicklung der Gruppenerkrankung erhoben werden. Zudem erlaubte das molekularbiologische Ergebnis weitergehende Vergleichsmöglichkeiten im Hinblick auf eine initiale Kontaminationsquelle in der zivilen Gaststätte. Eine wichtige Erkenntnis war auch, dass von den untersuchten Oberflächen im Bereich der Truppenküche zum Zeitpunkt der Probenahme keine Kontaktinfektionsgefahr ausging.
In den Stuhlprobenuntersuchungen, die in einem zivilen Labor durchgeführt worden waren, konnte in Patientenproben Norovirus nachgewiesen werden. Norovirus der gleichen Genogruppe wurde in Proben aus der Umgebungsuntersuchung, unter anderem in einer Probe von Erbrochenem eines Patienten und in seinem Umfeld sowie in den beiden Stuhlproben einer Mitarbeiterin der zivilen Gaststättenküche nachgewiesen. Diese Mitarbeiterin war zum Mittag des 09.11.2011 in der Kalten Küche der Gaststätte eingesetzt und dabei auch für die Dekoration der Speisen mit Salat, Gurken, Tomaten etc. zuständig.
Es ist zu vermuten, dass die Küchenmitarbeiterin, die angab, dass sie keine gastroenteritischen Beschwerden hatte, symptomlose Ausscheiderin war. Im zeitlichen Umfeld zu dem Geschehen hatte sie Kontakt zu ihrem Enkelkind, das nachgewiesenermaßen an einer Norovirusinfektion erkrankt war. Im Zuge ihrer Arbeit in der Kalten Küche wurde durch Mängel in der Händehygiene und den intensiven Handkontakt beim Vorbereiten des rohen Gemüses, das für die Dekoration der Speisen verwendet wurde, mit hoher Wahrscheinlichkeit Norovirus auf die Lebensmittel übertragen.
3.3 Ausbruch einer bakteriellen Gastroenteritis im Auslandseinsatz 2006
Ende März 2006 wurde der Leitende Veterinär im Einsatz von einer Gruppenerkrankung in Mazar-e-Sharif (MES) in Kenntnis gesetzt. Während die Anzahl der Erkrankten zunächst mit 18 Soldaten (Stand: 31.03.2006, abends) angegeben wurde, kam es im weiteren Verlauf des Geschehens zu einem fulminanten Anstieg der Erkrankungszahlen, die am 03.04.2006 mit insgesamt 108 stationär aufzunehmenden Soldaten das Maximum erreichten. Den epidemiologischen Ermittlungen zufolge waren Soldaten des Aufbaukommandos MES kompanie- und einheitsübergreifend gleichermaßen betroffen. Hinzu kam, dass auch Soldaten anderer Nationen, darunter in der Mehrzahl Norweger, ebenfalls erkrankt waren.
Als Leitsymptome wurden Erbrechen und Durchfall mit einer Frequenz von bis zu 30 Stühlen pro Tag angegeben. Die Durchfälle waren dünnflüssig und mit Blut- und Schleimbeimengungen versehen. Neben intensiven Bauchkrämpfen und Kopfschmerzen trat auch vereinzelt Fieber auf.
Von insgesamt 22 Erkrankten wurden Stuhlproben an das klinische Labor EinsLaz Kabul gesandt.
Aufgrund der ersten Erhebungen und der Tatsache, dass alle befragten Betroffenen in der zum damaligen Zeitpunkt neu in Betrieb genommenen Truppenküche versorgt wurden, musste vorrangig von einem dort lokalisierten Infektionsherd ausgegangen werden.
Die Speisenanamnese ergab als übergreifendes gemeinsames Merkmal, dass über den fraglichen Zeitraum vor allem Salate und Kaltgetränke von fast allen Befragten konsumiert wurden.
Als präventive Maßnahme wurde in Absprache mit dem zuständigen Truppenarzt die Ausgabe von in der Truppenküche zubereiteten Speisen untersagt und die Ausgabe von sicheren Lebensmitteln aus „Einmannpackung“ (EPa) angeordnet.
Zur weiteren Abklärung lebensmittelbedingter Ursachen wurden unverzüglich die Rückstellproben der Küche asserviert und anschließend zur mikrobiologischen Untersuchung in das veterinärmedizinische Labor, EinsLaz Kabul mittels Lufttransport verbracht. Außerdem wurde die Verpflegungseinrichtung inspiziert. Hierbei ließ sich feststellen, dass die neu erstellte Infrastruktur der Küche vor allem im Hinblick auf die Umsetzung personalhygienischer Vorgaben nicht zu unterschätzende Mängel aufwies. Auffällig war, dass Handwaschgelegenheiten einschließlich geeigneter Händereinigungs- und Händedesinfektionsmittel in räumlicher Nähe zu den Personaltoiletten nicht vorhanden waren. Dies musste vor allem unter dem Blickwinkel gesehen werden, dass das damalige Küchenhilfspersonal der von einem zivilen Cateringunternehmen betriebenen Küche sich zum überwiegenden Teil aus dem Inland und nahen Ausland rekrutierte. Damit war durchaus das Risiko für die Einschleppung gastroenteritischer Infektionserreger erhöht.
Aufgrund der klinisch-mikrobiologischen Stuhluntersuchungen konnte bei insgesamt 15 Erkrankten Shigella sonnei diagnostiziert werden. Die hier dargestellte Gruppenerkrankung war deshalb mit an Sicherheit grenzender Wahrscheinlichkeit auf diesen Erreger zurückzuführen, wofür auch das klinische Bild mit der oben geschilderten eindeutigen Ausprägung der klassischen Dysenterie sprach.
Eine Kontamination der vorgelegten Lebensmittel mit Shigella spp. war aufgrund der durchgeführten mikrobiologischen Untersuchungen nicht festzustellen. Hierbei ist jedoch zu berücksichtigen, dass Shigellen in Lebensmitteln wegen ihrer langen Generationszeit im Zuge der Probenlagerung von der Begleitflora überdeckt werden und gegenüber Umwelteinflüssen äußerst empfindlich sind. Trotzdem kann schon eine Kontamination mit sehr niedrigen Erregermengen, die mit klassischen mikrobiologischen Methoden schwer detektierbar sind, eine Infektion auslösen.
Dessen unbeschadet ist aufgrund der vorliegenden epidemiologischen Daten davon auszugehen, dass es im Rahmen der Gemeinschaftsverpflegung zu einem Eintrag der Shigellen in die Verpflegung gekommen sein muss. Dafür spricht insbesondere, dass die befragten Patienten ausschließlich in der Verpflegungseinrichtung gegessen hatten und unabhängig voneinander neben Deutschen auch andere Nationalitäten betroffen waren. Des Weiteren lässt sich anführen, dass im Rahmen der unverzüglich eingeleiteten Untersuchungen aus dem Pool des Küchenpersonals ein symptomloser Ausscheider von Shigella sonnei ermittelt werden konnte.
Diese Person war dafür zuständig, den Selbstbedienungsbereich zu beschicken und unter anderem die Getränkespender zu füllen. In diesem Kontext ist deshalb davon auszugehen, dass es aufgrund von personalhygienischen Mängeln zu einer Lebensmittelkontamination und äußerst effektiven Verbreitung des Erregers kam.
4. Diskussion und Schlussfolgerungen
Aus den oben genannten Ausbruchsbeispielen und aus der Statistik zu den Ursachen für Gruppenerkrankungen in der Bundeswehr geht Folgendes hervor:
In den zurückliegenden etwa zehn Jahren konnten in den Fällen, bei denen eine lebensmittelbedingte Ursache zu vermuten war oder bei denen eine solche nachgewiesen wurde, vor allem Noroviren als Erreger identifiziert wurden.
Sowohl das beschriebene Shigellosegeschehen im Einsatz als auch die Gruppenerkrankung in der Ausbildungseinrichtung deuten darauf hin, dass das infektiöse Agens (Shigellen oder Noroviren) mit aller Wahrscheinlichkeit durch Mängel in der Händehygiene und durch intensiven Händekontakt bei der Vorbereitung von rohen Lebensmitteln/Kaltgetränken, die nicht mehr erhitzt werden, von einem vermutlich symptomlosen Ausscheider/Virusträger auf die Lebensmittel/Kaltgetränke übertragen wurde.
Im Ergebnis dessen ist festzustellen, dass die Grundfragen der Lebensmittelhygiene auch bei den jetzt in den Vordergrund gerückten Virusinfektionen nicht neu definiert werden müssen. Es gilt, in den Verpflegungs- und Betreuungseinrichtungen nach wie vor die Maßnahmen der Personalhygiene (zum Beispiel die Einhaltung des Tätigkeitsverbotes nach § 42/43 Infektionsschutzgesetz (IfSG)) und der Händehygiene als besonders bedeutungsvolle Grundsätze einzuhalten.
Aber auch die Maßnahmen zur Einhaltung der allgemeinen Regeln der Lebensmittelhygiene wie die Beachtung der Schwarz-Weiß-Trennung, der Produkttrennung, der Einhaltung der Kühlkette, der Einhaltung der Regeln zum Erhitzen/Abkühlen von Speisen etc. sind strikt durchzusetzen, um lebensmittelbedingte Gruppenerkrankungen wirkungsvoll zu verhüten. Hierbei nimmt die Schulung und Sensibilisierung des Küchenpersonals eine Schlüsselstellung ein.
Um die Ursachen von Gruppenerkrankungen aufzuklären, ist – wie die geschilderten Fallbeispiele eindrucksvoll belegen – eine interdisziplinäre Zusammenarbeit von Veterinären und Ärzten auf den Ebenen der öffentlich-rechtlichen Aufsicht und veterinärmedizinischen und medizinischen Labore unbedingt erforderlich. Sehr nützlich und überaus zielführend ist gegebenenfalls auch eine gegenseitige Information und enge Kooperation zwischen militärischen und zivilen Einrichtungen.
Für die Aufklärung der Ursachen lebensmittelbedingter Krankheitsausbrüche ist eine kurzfristige und zeitnahe Verlegung des MobLabTrp Vet in die betroffene Liegenschaft beziehungsweise Einrichtung besonders bedeutsam, um schnellstmöglich an aussagekräftiges Probenmaterial (neben den Rückstellproben insbesondere Hygienestatus- und Tupferproben) zu gelangen.
Der jüngste Einsatz molekularbiologischer Verfahren zum Norovirus-Nachweis hat das Untersuchungsspektrum erweitert und damit auch die diagnostischen Fähigkeiten bei Ausbruchsuntersuchungen wesentlich verbessert. Dies trägt der sich deutlich veränderten epidemiologischen Situation bei Gruppenerkrankungen Rechnung.
Zudem werden molekularbiologische Verfahren mittlerweile erfolgreich auch im Veterinärmedizinischen Labor i. E. eingesetzt, sodass auch unter Einsatzbedingungen im Rahmen der Ausbruchsbekämpfung zeitnah wichtige diagnostische Befunde als Grundlage für weitergehende Entscheidungen dienen können (11).
Die Probenahme- und Aufreinigungsmethoden erlauben zudem nicht nur den Nachweis von RNA-Viren, sondern ermöglichen durch die gleichzeitige Aufreinigung von DNA auch den Nachweis bakterieller Infektionserreger, Parasiten oder DNA-Viren in der Real Time-PCR.
Wie die Erfahrungen der Vergangenheit gezeigt haben, sind bei gehäuftem Auftreten von Fällen viraler Infektionskrankheiten (= Gruppenerkrankung) neben den Unterkünften und Poststellen vor allem die Verpflegungs- und Betreuungseinrichtungen eine wichtige „Drehscheibe“ bei der Verbreitung der Infektion innerhalb einer Liegenschaft. Aufgrund des in der Regel zunehmend hohen Anteils an Selbstbedienungsbereichen bestehen hier außerordentlich viele Möglichkeiten der direkten und indirekten Übertragung von Erregern.
Darum sind bei Krankheitsausbrüchen entsprechend zügig gezielte Maßnahmen in den Verpflegungs- und Betreuungseinrichtungen zu ergreifen, um potenzielle Infektketten effizient zu unterbinden. Wichtige lageangepasste Präventionsmaßnahmen können sein:
- verpflichtende Händereinigung/-desinfektion für alle Verpflegungsteilnehmer vor dem „Essenfassen“,
- Einschränkung der Selbstbedienung,
- strikte Absonderung der erkrankten Personen, das heißt auch Verbot des Betretens der Verpflegungs- und Betreuungseinrichtungen.
Literatur
- Kleer J, Bartholomä A, Levetzow R et al.: Bakterielle Lebensmittel-Infektionen und Intoxikationen in Einrichtungen zur Gemeinschaftsverpflegung 1985 bis 2000. Arch Lebensmittelhygiene 2001 (52): 76-79.
- Kreienbrink, G: Untersuchung und Aufklärung der Ursachen lebensmittelbedingter Gruppenerkrankungen im Rahmen der Tätigkeit der Dezernate Veterinärwesen der Sanitätskommandos. Wehrmed Mschr 2006; 50 (11): 334-337.
- Schrader C, Johne R, Schielke A et al.: Lebensmittelassoziierte Viren und ihr Nachweis - Eine Kurzübersicht. J Food Safety Food Quality 2011 (62): 33-72.
- Becker B.: Molekularbiologische Methoden zum Nachweis lebensmittelübertragener Viren. In: Busch, U., Molekularbiologische Methoden in der Lebensmittelanalytik. Springer Verlag, Heidelberg, 2010: 107-117.
- RKI (Robert-Koch-Institut) Aktuelle Statistik meldepflichtiger Infektionskrankheiten, Deutschland 52. Woche 2011 (Datenstand 18.01.2012) Epid Bull 2012; 3: 24.
- Brown D, Gray J, MacDonald P et al.: Outbreak of Acute Gastroenteritis Associated with Norwalk-Like Viruses Among British Military Personnel - Afghanistan, May 2002, CDC MMWR 2002; 51 (22): 477-479.
- Grotto I, Huerta M, Balicer RD et al.: An outbreak of norovirus gastroenteritis on an Israeli military base, Infection 2004 Dec; 32 (6): 339-343.
- Much P, Kasper S, Pichler J et al.: Lebensmittelbedingter Ausbruch von Norovirus in einer Kaserne, Österreich 2008. URL: http://www.bmg.gv.at/cms/home/attachments/5/7/0/CH1186/CMS1244658355600/norovirus_mtk_bericht_endg_version.pdf.
- Mayet A, Andréo V, Bédubourg G et al.: Food-borne outbreak of norovirus infection in a French military parachuting unit, April 2011. Euro Surveill 2011; 16(30): pii=19930.
- Wadl M, Scherer K, Nielsen S et al.: Food-borne norovirus-outbreak at a military base, Germany, 2009. BMC Infect Dis 2010; Feb 17; 10: 30.
- Ebert KP, Binder A, Schotte U: Infektionsmanagement eines nosokomialen Ausbruchs von Norovirus-Gastroenteritis. Wehrmed Mschr 2011; 55 (7); 165-175.
- Amtliche Sammlung von Untersuchungsverfahren nach § 64 LFGB, L 00.00-112 „qualitativer Nachweis von Noroviren der Genogruppen I und II auf glatten, festen Oberflächen von Lebensmitteln durch real-time RT-PCR“.
- Da Silva AK, Le Saux JC, Parnaudeau S, Pommepuy M, Elimelech M, Le Guyader FS: Evaluation of removal of noroviruses during wastewater treatment, using real-time reverse transcription-PCR: different behaviors of genogroups I and II. Appl Environ Microbiol 2007; 73: 7891-7897.
- Höhne M, Schreier E: Detection and Characterization of Norovirus Outbreaks in Germany: Application of a One-Tube RT-PCR Using a Fluorogenic Real-Time Detection System. J Med Virol 2004; 72; 312-319.
- Krämer, J: Lebensmittelmikrobiologie. Verlag Eugen Ulmer 2007; 49-50.
- Bülte M, Goll M: Pathogene Mikroorganismen, Escherichia coli und Shigellen. Behrs Verlag 2006.
- Bacon TR, Sofos JN: Characteristics of biological hazards in foods. In: Schmidt, RH, GE Rodrick: Food safety Handbook, Wiley-Interscience, New Jersey 2003; 168-169.
Datum: 05.12.2012
Quelle: Wehrmedizinische Monatsschrift 2012/10