Optimierung der Arzneimittelsicherheit im klinischen Stationsalltag
Aus der Klinik für Innere Medizin¹ (Klinischer Direktor: Oberstarzt Dr. C. Busch) und der Krankenhausapotheke² (Leiter: Oberstapotheker O. Zube) des Bundeswehrkrankenhauses Hamburg (Kommandeur und Ärztlicher Direktor: Generalarzt Dr. J. Hoitz)
Alena Körber¹, Olaf Zube², Lorenz Scheit¹
Optimizing drug safety in daily clinical practice
Zusammenfassung
Hintergrund: Zur Verbesserung der Patientensicherheit am Bundeswehrkrankenhaus (BwKrhs) Hamburg entwickelte die Klinik für Innere Medizin, in Zusammenarbeit mit der Krankenhausapotheke ein Konsilkonzept, durch das die pharmakologischen Interaktionen und Dosierungsschemata der stationären internistischen Patienten überprüft und optimiert werden können.
Methode: Auf einer internistischen 18 Betten-Station wurde über das datenbasierte Krankenhausinformationssystem NEXUS eine Konsilplattform eingerichtet, über die anhand von definierten Auswahlkriterien (Nieren- und/oder Leberinsuffizienz, mehr als 5 verordnete Arzneimittel oder geriatrischer Patient) eine klinisch-pharmakologische Beurteilung initiiert wurde. In einer Pilotphase wurde das Konzept EDV-gestützt und datenbasiert im klinischen Alltag erprobt und optimiert.
Ergebnis: 27 stationäre internistische Patientinnen und Patienten mit – gemäß oben genannter Kriterien – Risikofaktoren für potenzielle arzneimittelbezogene Komplikationen wurden in eine vierwöchige Pilotstudie eingeschlossen (Durchschnittsalter 80 Jahre, 48 % weiblich). In nahezu allen Fällen eines pharmazeutischen Konsils wurden Auffälligkeiten detektiert (n = 25), die in 17 Fällen (68 %) eine Konsequenz hatten. Durch ein standardisiertes Konsilanforderungs- und -beantwortungsformat konnte der zeitliche Bearbeitungsaufwand für alle Beteiligten in einem praktikablen Rahmen gehalten werden.
Diskussion und Folgerungen: Unsere Pilotstudie hat gezeigt, dass auf einer internistischen Station in Kooperation mit pharmazeutischen Experten unter Nutzung einer standardisierten EDV-gestützten Konsilplattform eine Optimierung der Medikation erfolgen kann und hierdurch die Patientensicherheit erhöht wird. Die Studie zeigte weiterhin, dass das Grundkonzept einer weiteren Optimierung der Abläufe bedarf, aber personal- und zeiteffektiv in der laufenden klinischen Patientenversorgung etabliert werden kann.
Schlüsselwörter: Arzneimittelsicherheit, Stationsapotheker, klinische Pharmazeuten, elektronisches Konsil, Konsilverfahren
Summary
Background: The department for internal medicine of the Bundeswehr hospital Hamburg in cooperation with the hospital pharmacy department has developed an interdisciplinary EDP-supported tool to monitor drug interactions and to optimize dosage of administered drugs during inpatient treatment. The overall goal was to improve patient’s drug safety.
Method: During a four-week trial the EDP based tool of the hospital information system NEXUS was put to use in one of the internal wards with 18 inpatient beds. The tool enabled the physicians in charge to initiate a pharmaceutical consultation regarding different predefined topics (insufficiency of liver / kidney, medication plan consisting of more than 5 drugs or treatment of geriatric patients).
Results: 27 inpatients with one or more of the forementioned risk factors for drug-related complications were included in the trial phase (average age 80 years, 48 % female). In almost each case of a pharmaceutical consultation (n = 25), peculiarities were identified that led to a specific action in 68 %. A standardized consultation format lead to acceptable processing efforts for physicians and pharmacists
Discussion and conclusions: The study proved it possible to optimize the pharmacological treatment of inpatients by close cooperation between physicians and the pharmacological experts, facilitated by the implementation of a standardized EDP-based consultation tool improving patients’ safety. Even if the concept still needs adjustments the study also showed that it can be implemented in day-to-day care without undue costs of personnel and time.
Keywords: drug safety, ward pharmacist, clinical pharmacists, electronic consults, referral and consultation
Einleitung
Arzneimittelsicherheit ist ein immer wichtiger werdendes Thema im klinischen Kontext. Besonders gilt dies für internistische Stationen mit einem hohen Anteil an älteren Patienten[1] [19]. Gefährdet werden kann die Arzneimittelsicherheit zum Beispiel durch Wechselwirkungen, Medikationsfehler oder patientenbezogene Einschränkungen [11]. Hierzu zählen sämtliche Faktoren, die die Metabolisierung und Elimination von Wirkstoffen beeinflussen, wobei in erster Linie Störungen der Nieren- oder Leberfunktion, aber auch Veränderungen der Pharmakokinetik und -dynamik durch höheres Lebensalter zu nennen sind [13]. Unerkannte Neben- oder Wechselwirkungen, besonders bei Multimedikation, können neben einer möglichen Schädigung der Behandelten hohe Kosten für das Gesundheitswesen verursachen [9, 20]. Bis jetzt gibt es keine einheitliche Definition, ab welcher Anzahl verordneter Präparate man von Multimedikation (Synonym: Polypharmazie) spricht [6], jedoch ist bereits bei einer Gabe von zwei Substanzen eine Pharmakointeraktion möglich. Bei fünf verschiedenen Substanzen oder mehr, wie es Alltag auf internistischen Stationen ist, kann die Berücksichtigung von Interaktionen eine kaum in den Alltag zu integrierende Herausforderung für die/den jeweils behandelnde(n) Ärztin/Arzt sein [2, 20].
Es gibt zahlreiche Substanzen, die gerade für ältere Patienten als potenziell gefährlich einzustufen sind und deshalb vermieden werden sollten, wie z. B. Benzodiazepine [10]. Einige Arbeitsgruppen haben Auflistungen dieser Arzneimittel und Vorschläge für sichere Ausweichpräparate erarbeitet. Zu nennen sind hier zum Beispiel die Listen nach PRISCUS, FORTA oder BEERS [18, 21]. In einer systematischen Untersuchung im europäischen Raum von BJÖRKMANN, FASTBORN et al. zu Pharmakointeraktionen im Alter wurde bei einer durchschnittlichen Einnahme von sieben verschiedenen Präparaten bei älteren Patienten in 46 % der Fälle mindestens eine Kombination mit hohem Interaktionsrisiko detektiert [3].
Um die Arzneimittelsicherheit zu erhöhen, sind ein rationaler Einsatz von Arzneimitteln und eine erhöhte Pharmakoviliganz im klinischen Alltag deshalb unabdingbar. Während des ärztlichen Routinebetriebs im Stationsdienst fehlt zumeist allerdings die Zeit, um dezidiert die Medikation unter Einbeziehung aller oben genannten Faktoren zu überprüfen. Aus diesem Grund entstand am BwKrhs Hamburg ein Konzept, welches in Zusammenarbeit mit der Krankenhausapotheke im Rahmen eines Pilotprojektes umgesetzt wurde. Ziel war, die Patientenversorgung in Bezug auf die Arzneimittelsicherheit durch ein strukturiertes pharmazeutisch-pharmakologisches Konsiliarwesen wesentlich zu verbessern; zudem musste das Konzept im klinischen Alltag bestehen können.
Methoden
Zunächst wurde im Rahmen einer Literaturrecherche nach Publikationen gesucht, die Konzepte zur Erhöhung der Arzneimittelsicherheit beschreiben. Die Suche erfolgte im Mai 2017 in der der Datenbank „Pubmed“ mit folgenden Begriffen in jeweils deutscher und englischer Sprache:„Stationsapotheker“, „Arzneimittelsicherheit“ und „Apotheker/Pharmazeut* Konsil“
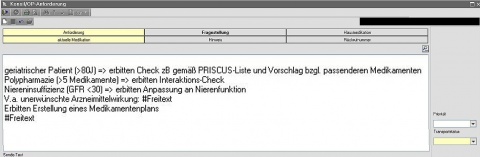
Auf der kardiologischen und pulmologischen Station der Klinik für Innere Medizin am BwKrhs Hamburg erfolgte dann eine zweiwöchige Pilotphase, in der eine enge pharmazeutisch-internistische Zusammenarbeit mittels Konsiliaranforderungen erfolgte. Hierbei wurde für ausgewählte Patienten computergestützt im Krankenhausinformationssystem (KIS-Nexus®) eine elektronische Konsilanforderung an die Krankenhauspharmazie erstellt, die zunächst unstrukturiert und frei formuliert war und bis zum Ende der Untersuchung durch ein standardisiertes Format abgelöst wurde. (Abbildung 1).
Folgende Auswahlkriterien, von denen eines als Einschlussmerkmal genügte, wurden für die Patientenwahl definiert:
- Patientenalter > 80 Jahre
- Polypharmazie: Patient erhält mehr als fünf Arzneimittel
- Eingeschränkte Nierenfunktion (GFR < 30 ml/min)
- Eingeschränkte Leberleistung (ab CHILD B)
Das standardisierte Fragen-/Aufgabenspektrum, für welches pharmazeutische Expertise eingeholt wurde, resultierte aus den obigen Kriterien und lautete jeweils wie folgt:
- Prüfung hinsichtlich Medikamenten-Verträglichkeit bei geriatrischen Patienten
- Interaktionsprüfung
- Dosis-Anpassung an die Nierenfunktion
- Dosis-Anpassung an die Leberfunktion
Eine weitere mögliche Fragestellung lautete: „Verdacht auf unerwünschte Arzneimittelwirkung“. Diese konnte angewählt werden, wenn bei einem Patienten Unregelmäßigkeiten, wie z. B. verlängerte QTc-Zeit im EKG, auffielen und diese möglicherweise auf die Medikation zurückzuführen waren. In diesem Fall war durch die Pharmazeuten die aktuelle Medikation des Patienten zu prüfen, um klären zu können, ob diese mit den Unregelmäßigkeiten im Zusammenhang standen. Darüber hinaus wurde mittels der Option „Freitext“ die Möglichkeit zu einer noch differenzierteren Fragestellung oder weiteren Erläuterung gegeben.
Es erfolgte eine systematische Auswertung der durch die Pharmazeuten beantworteten Konsilanforderungen hinsichtlich empfohlener und tatsächlich durch das ärztliche Personal umgesetzter Maßnahmen.
Am Ende der Pilotphase wurden an die Beteiligten aus der Krankenhauspharmazie (Bearbeiter der Konsile) und des ärztlichen Personals aus Kardiologie/Pulmologie (Konsilanfordernde und die Empfehlungen Umsetzende) Evaluationsbögen zur subjektiven Einschätzung des Projekts ausgegeben und nach Ausfüllen systematisch ausgewertet.
Es folgte dann eine zweite Projektwoche mit dem Ziel, den Zeitaufwand für die Konsilbearbeitung zu reduzieren und anschließend eine dritte, um ein standardisiertes Konsilantwort--Format zu erstellen.
Ergebnisse
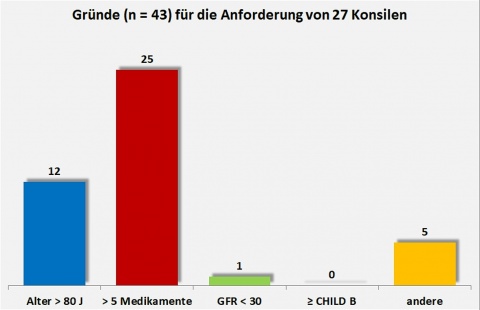
13 Patienten (48 %) waren weiblich, 14 männlich (52 %). Das Patientenalter lag zwischen 54 und 97, im Mittel bei 75,5 Jahren. 12 Patienten (44 %) waren älter als 80 Jahre, deshalb wurde hier ein Check möglicher unpassender Medikamente gemäß PRISCUS-Liste durchgeführt (Abbildung 2).
Die untersuchten Patienten nahmen bei stationärer Aufnahme durchschnittlich neun Medikamente ein. 25 der 27 Patienten, für die ein pharmazeutisches Konsil angefordert wurde (93 %), nahmen mehr als fünf verschiedene Medikamente ein. Die Fragestellung nach einer Interaktionsprüfung bei Polypharmazie wurde dementsprechend mit Abstand am häufigsten gestellt.
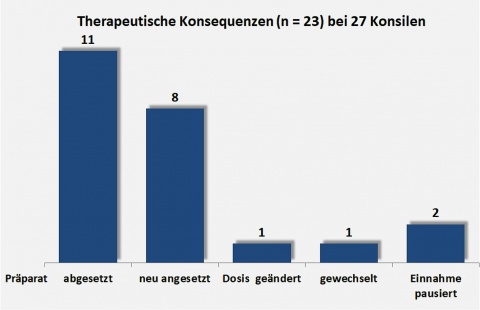
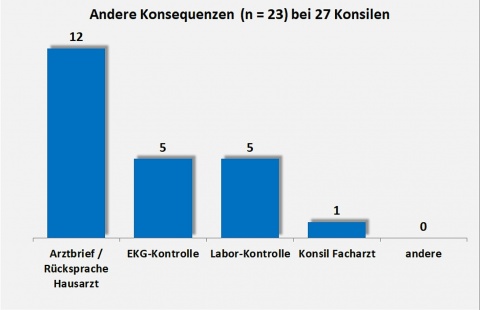
Insgesamt resultierten aus einem Konsil im Mittel zwei (therapeutische oder andere) Konsequenzen pro Patient, die in den Abbildungen 3 und 4 dargestellt sind.
Vereinzelte Empfehlungen durch die klinische Pharmazie blieben ohne Konsequenzen, da die potenziellen Nebenwirkungen oder Interaktionen nicht eingetreten und somit nicht von klinischer Relevanz waren. Empfehlungen, die fachfremde Medikationen betrafen (z. B. Neurologie oder Psychiatrie), wurden zur weiteren Klärung an die entsprechende Fachdisziplin weitergeleitet.
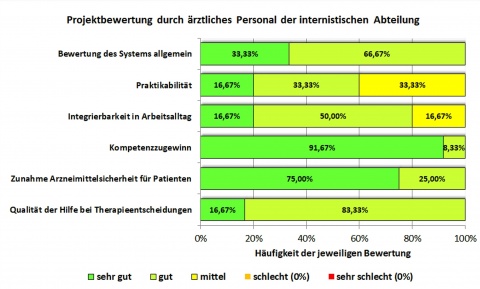
Projektauswertung/Evaluation aus stationsärztlicher Sicht
Im Pilotzeitraum waren sieben Ärztinnen/Ärzte der Klinik für Innere Medizin beteiligt, davon ein Oberarzt, ein supervidierender Assistent mit fortgeschrittener klinischer Erfahrung, fünf Assistenzärztinnen und -ärzte in der Funktion als „Stationsarzt“. Mittels eines Fragebogens wurde das Meinungsbild in Bezug auf das Pilotprojekt abgefragt. Vor allem sollte der Nutzen für die Patientenversorgung, die pharmakologische Kompetenz sowie die Praktikabilität bewertet werden. Hierfür wurde eine 5-stufige Liekert-Skala als Antwortformat verwendet (1 = sehr gut bis 5 = sehr schlecht).
Die Analyse der subjektiven Evaluationsbögen ergab, dass die getestete Konsilstruktur und die dahinterstehende Grundidee im Schnitt als „sehr gut“ bis „gut“ bewertet wurden. Vor allem der Wissenszugewinn sowie die Verbesserung der Patientensicherheit wurden mit „sehr gut“ bewertet (Abbildung 5).
Projektauswertung aus pharmazeutischer Sicht
Die Analyse der Evaluationsbögen ergab, dass auch die Apotheker einen Zugewinn für die Patientensicherheit sahen (Bewertung bei „sehr gut“ bis „gut“). Das System und die dahinterstehende Grundidee wurden mit „gut“ bewertet. Die Praktikabilität wurde mit „gut“ bis „mittel“ bewertet. Als Grund dafür wurden Schwierigkeiten mit der Integration der Konsilbearbeitung in den bestehenden Arbeitsablauf angegeben, was aus der Bearbeitungsdauer von mehr als einer Stunde pro Konsil resultierte. Das Fehlen einer geeigneten Software wurde in dem Fragebogen als wesentliches Problem artikuliert.
Im zweiten Durchlauf – nach Bereitstellung einer solchen Software und mit verbesserter Arbeitsroutine – konnte im Beobachtungszeitraum von einer Woche die Bearbeitungszeit von 60 auf durchschnittlich 45 Minuten, also um mehr als 25 %, gesenkt werden.
Im dritten optimierten Durchlauf – nach gemeinsamer Erarbeitung eines standardisierten Konsilanforderungs- und -antwortformats – konnte die Bearbeitungszeit weiter bis auf durchschnittlich 30 Minuten gesenkt werden. Ein wichtiger Nebeneffekt war dabei auch die dadurch erreichte Verbesserung bei Auswertung und Bearbeitung der Konsilantwort durch das ärztliche Stationspersonal.
Diskussion
In verschiedenen Krankenhäusern gibt es heute einen sogenannten „Stationsapotheker“ [1, 20]. Dieser hat die Aufgabe, mehrmals wöchentlich die Medikation aller Patienten einer Station zu sichten und zu bewerten. In manchen Krankenhäusern wird eine Teilnahme des Apothekers an der Stationsvisite praktiziert [4, 7, 11, 17]. Teilweise steht der Apotheker auch als Konsiliarius für die Beantwortung von Fragen der Patienten zur Verfügung [12]. Die Beschreibung eines KIS-basierten pharmakologischen Konsilwesens mit systematischer standardisierter Fragestellung zu ausgewählten Patienten, wie in unserem Projekt erarbeitet, konnte in der Literatur nicht gefunden werden.
Bisherige Publikationen zeigen, dass durch verschiedene Konzepte unter Einbeziehung pharmazeutischer Expertise die Arzneimittelsicherheit erhöht werden konnte [8, 12, 20]. Im Vergleich zum Konzept des „Stationsapothekers“ ermöglicht die von uns entwickelte Vorgehensweise einen zielgerichteten und zugleich wirtschaftlichen Einsatz der personellen Ressource „Pharmazeut“ [15]. Gleichzeitig können auf diese Weise Kosten für das Gesundheitssystem eingespart werden [14, 15].
Die Ergebnisse des Pilotprojekts zeigen zunächst, dass der Bedarf an Optimierung der pharmakologischen Sicherheit vorhanden ist. Dies resultiert u. a. aus der Analyse der durch die teilnehmenden Mitarbeiterinnen und Mitarbeiter ausgefüllten Fragebögen.
Das Konzept wurde von den internistischen Stationsärzten gut angenommen und als hilfreich für die Optimierung therapeutischer Entscheidungen erachtet. Dies spiegelt sich in dem Meinungsbild der Umfrage und darin wider, dass die pharmazeutischen Empfehlungen häufig umgesetzt wurden oder anderweitig zu einer diagnostischen oder therapeutischen Konsequenz führten – zum Beispiel zur besonderen Beachtung von Laborparametern oder Empfehlungen im Entlassungsbrief. Der Eindruck deckt sich mit den Ergebnissen bisher durchgeführter Studien zur Adhärenz von ärztlichem Stationspersonal bezüglich pharmazeutischer Empfehlungen [16]. Besonders im Setting von häufigem Wechsel bzw. Rotationen beim ärztlichen Personal erscheint eine kontinuierliche Zusammenarbeit zur Steigerung der „pharmakologischen Sicherheit“ junger Ärzte sinnvoll.
Initial war die Konsilbeantwortung seitens der Apotheker sehr ausführlich und in keiner einheitlichen Struktur. Dies erschwerte sowohl die systematische Auswertung des Projekts als vor allem auch die Bearbeitung durch den ärztliche Personal im Stationsdienst im klinischen Alltag. Die Einführung einer einheitlichen Struktur mit Konzentration auf die wesentliche Fragestellung führte zu einem kürzeren Konsiltext und einer geringeren Arbeitsdauer sowohl bei den Pharmazeuten als auch bei den Stationsärztinnen und -ärzten.
Hauptproblem auf Seiten der pharmazeutischen Mitarbeiter war das Fehlen einer geeigneten Software, vor allem zur Evaluation möglicher Interaktionen. Eine weitere Schwierigkeit stellte das Fehlen eines standardisierten Bearbeitungsformats dar. Dies führte vor allem zu Beginn des Projekts zu einer unverhältnismäßig langen Bearbeitungsdauer jedes einzelnen Konsils von ein bis zwei Stunden/Konsil. Nach Erarbeitung einer standardisierten Konsilform und mit zunehmender Arbeitsroutine konnte die Bearbeitungsdauer erheblich auf unter eine Stunde gesenkt werden (etwa 30 - 5 Minuten/Konsil).
Ausblick
Ziel ist es, eine Bearbeitungsdauer von maximal 20 Minuten pro Standard-Konsil zu erreichen. Damit könnten die Konsile einer kompletten internistischen Klinik oder sogar die eines ganzen Krankenhauses bearbeitet werden. Hierfür ist allerdings die Verfügbarkeit einer passenden Software unerlässlich. Diese sollte einen Multimedikamenten-Check durchführen können (also nicht nur das Prüfen von jeweils einem Substanz-Paar) und möglichst direkten Zugriff auf die im Krankenhausinformationssystem zur Verfügung stehenden Daten (vor allem zu den Arzneimitteln) haben. Ein Beispiel für eine solche Software ist AiDKlinik®, ein mit vielen gängigen Krankenhausinformationssystemen kompatibles System.
Weitere systematische Untersuchungen sind sinnvoll, um das hier vorgestellte System auch in anderen Krankenhäusern/Kliniken/Abteilungen hinsichtlich Praktikabilität und Kosteneffizienz zu prüfen und gegebenenfalls zu optimieren. Zudem ist auch eine Befragung der niedergelassenen Hausärzte, ob die Prüfung und Anpassung der Hausmedikation sowie entsprechende Empfehlungen in Arztbriefen hilfreich sind, in weiteren Studien zweckmäßig.
Zusammenfassend hat sich das der hier durchgeführten Pilotstudie zugrunde liegende Konzept bewährt, und das Ziel, die Arzneimittelsicherheit für Patienten zu erhöhen, erreicht.
Ein bedeutender „Nebeneffekt“ unseres Konzepts der interdisziplinären Zusammenarbeit zeichnete sich ab: Sowohl auf Seiten der behandelnden Ärztinnen und Ärzte als auch auf Seiten der Apotheker wurde die klinisch-pharmakologische Expertise erhalten und verbessert. Das getestete System soll die Ärzte im Stationsdienst unterstützen und ärztliches Handeln ergänzen. Es muss aber auch klar sein, dass die pharmazeutischen Empfehlungen sie nicht von der Verantwortung entbinden, sich eigenständig um höchstmögliche Arzneimittelsicherheit zu bemühen [5].
Kernaussagen
- Viele internistische Patienten gehören hinsichtlich Arzneimittel-Interaktionen und unerwünschten Arzneimittelwirkungen zu einer Risikogruppe.
- Die Pilotstudie hat gezeigt, dass in mehr als der Hälfte der Fälle die Medikation entsprechend den Empfehlungen geändert wurde. In knapp zwei Drittel der Fälle resultierte aus einem pharmazeutischen Konsil eine diagnostische Maßnahme und/oder eine Mitteilung an den weiterbehandelnden Arzt, was die große Relevanz einer Vernetzung von klinischer Medizin mit der klinischen Pharmazie widerspiegelt.
- Mittels strukturierter konsiliarischer Mitbeurteilung durch einen Apotheker/eine Apothekerin kann die Arzneimittelsicherheit und Behandlungsqualität erhöht werden
- Die standardisierte Konsilanforderung erlaubt einen fokussierten und somit wirtschaftlichen Einsatz pharmazeutischer Kapazitäten.
- Durch die internistisch-pharmazeutische Zusammenarbeit kann auf beiden Seiten die pharmakologische Kompetenz im Sinne der Pharmakovigilanz erhöht werden.
- Die Verwendung einer geeigneten Arzneimittelinteraktionssoftware erleichtert die Umsetzung der pharmazeutischen Konsile erheblich
Literatur
- Bedouch P, Tessier A, Baudrant M et al.: Computerized physician order entry system combined with on-ward pharmacist: analysis of pharmacists‘ interventions. Journal of evaluation in clinical practice 2012; 18: 911 - 918.
- Bergert FW, Braun M, Ehrenthal K et al.: Recommendations for treating adult and geriatric patients on multimedication. International journal of clinical pharmacology and therapeutics 2014; 52 Suppl 1: 1 - 64
- Bjorkman IK, Fastbom J, Schmidt IK et al.: Drug-drug interactions in the elderly. The Annals of pharmacotherapy 2002; 36: 1675 - 1681.
- Bremberg ER, Hising C, Nylen U et al.: An evaluation of pharmacist contribution to an oncology ward in a Swedish hospital. Journal of oncology pharmacy practice : official publication of the International Society of Oncology Pharmacy Practitioners 2006; 12: 75 - 81.
- Brushwood DB, Nanni KR: Hospital liability for accuracy of pharmacist consultations. American journal of health-system pharmacy : AJHP : official journal of the American Society of Health-System Pharmacists 2009; 66: 680 - 683.
- DEGAM: Multimedikation. In, Empfehlungen zum Umgang mit Multimedikation bei Erwachsenen und geriatrischen Patienten; 2014
- Fertleman M, Barnett N, Patel T: Improving medication management for patients: the effect of a pharmacist on post-admission ward rounds. Quality & safety in health care 2005; 14: 207 - 211.
- Flynn CA, Shaughnessy AF: Effectiveness of pharmacist consultations. The Journal of family practice 1996; 42: 22 - 23.
- Haider SI, Johnell K, Thorslund M et al.: Trends in polypharmacy and potential drug-drug interactions across educational groups in elderly patients in Sweden for the period 1992 - 2002. International journal of clinical pharmacology and therapeutics 2007; 45: 643 - 653.
- Holt S, Schmiedl S, Thurmann PA: Potentially inappropriate medications in the elderly: the PRISCUS list. Deutsches Arzteblatt international 2010; 107: 543 - 551.
- Hull JH 3rd, Eckel FM: Evaluation of the pharmacist as a drug therapy advisor on ward rounds. American journal of hospital pharmacy 1973; 30: 687 - 694.
- Kovacevic SV, Miljkovic B, Vucicevic K et al.: Elderly polypharmacy patients‘ needs and concerns regarding medication assessed using the structured patient-pharmacist consultation model. Patient education and counseling 2017; 100(9): 1714 - 1719.
- Liu C, He X (Edit.): Role of Drug Metabolism and its Mediated DDI in Drug Efficacy and Safety Part 2. Current drug metabolism 2015; 16: 848 - 849.
- Moffett BS, Mott AR, Nelson DP et al.: Medication dosing and renal insufficiency in a pediatric cardiac intensive care unit: impact of pharmacist consultation. Pediatric cardiology 2008; 29: 744 - 748.
- Naismith NW: Cost effectiveness of a ward pharmacist. UNA nursing journal 1974; 72: 24 - 30
- Nielsen TR, Andersen SE, Rasmussen M et al.: Clinical pharmacist service in the acute ward. International journal of clinical pharmacy 2013; 35: 1137 - 1151.
- Piecoro JJ, Jr., Knapp DA, Wolf HH: A pharmacist on hospital ward rounds. Journal of the American Pharmaceutical Association 1967; 7: 630 - 633.
- Pohl-Dernick K, Meier F, Maas R et al.: Potentially inappropriate medication in the elderly in Germany: an economic appraisal of the PRISCUS list. BMC health services research 2016; 16: 109.
- Saum KU, Schottker B, Meid AD et al.: Is Polypharmacy Associated with Frailty in Older People? Results From the ESTHER Cohort Study. Journal of the American Geriatrics Society 2017; 65: e27-e32.
- Stewart D, Mair A, Wilson M et al.: Guidance to manage inappropriate polypharmacy in older people: systematic review and future developments. Expert opinion on drug safety 2017; 16: 203 - 213.
- Wickop B, Harterich S, Sommer C et al.: Potentially Inappropriate Medication Use in Multimorbid Elderly Inpatients: Differences Between the FORTA, PRISCUS and STOPP Ratings. Drugs – real world outcomes 2016; 3: 317 - 325.
Interessenkonflikt:
Die Autoren erklären, dass kein Interessenkonflikt im Sinne der Richtlinien des International Committee of Medical Journal Editors besteht.
Zitierweise:
Körber A, Zube O, Scheit L: Optimierung der Arzneimittelsicherheit im klinischen Stationsalltag. Wehrmedizinische Monatsschrift 2018; 62(8): 271 - 275.
Citation:
Körber A, Zube O, Scheit L: Optimizing drug safety in daily clinical practice. Wehrmedizinische Monatsschrift 2018; 62(8): 271 - 275.
Für die Verfasser:
Oberfeldarzt Dr. Lorenz Scheit
Bundeswehrkrankenhaus Hamburg
Klinik für Innere Medizin
Lesserstraße180, 22049 Hamburg
E-Mail: [email protected]
[1] Zur besseren Lesebarkeit des Beitrags wird im Folgenden nur der Begriff Patienten für Angehörige beiderlei Geschlechts benutzt.
Datum: 13.08.2018