VERSORGUNG EINES SCHUSSVERLETZTEN IM HÄMORRHAGISCHEN SCHOCK
KASUISTIK MIT DARSTELLUNG DER VERSORGUNG VOR ORT UND IM RETTUNGSZENTRUM
Blutungen sind die führende vermeidbare Todesursache in aktuellen kriegerischen Konflikten (1,2). Wir beschreiben die Versorgung eines afghanischen Polizisten mit multiplen Schuss- und Splitterverletzungen, der sich im hämorrhagischen Schock befand.
Die Anwendung moderner Prinzipen zur Blutungskontrolle, Volumentherapie und chirurgischer Versorgung sollen dargestellt werden.
Lage
Das Provincial Reconstruction Team (PRT) der Bundeswehr im nordafghanischen Feyzabad ist mit einem Rettungszentrum der Versorgungsstufe Role 2(-) ausgestattet und verfügt über einen MedEvac-Zug mit fünf beweglichen Arzttrupps (BAT). Im Rahmen von sogenannten Long Term Patrols (LTP) bewegen sich Mobile Observation and Liasion Teams (MOLT) der Bundeswehr in den weitläufigen und wenig erschlossenen Räumen der Provinz Badakshan.
In der Nacht vom 10. auf den 11.04.2010 befand sich ein MOLT in Nachtaufstellung ca. 30 km (entspricht ca. 3,5 Fahrstunden) vom PRT entfernt. Neben mehreren Fahrzeugen vom Typ Eagle IV war ein BAT vom Typ Duro im Einsatz.
Gegen 21:00 h wurde das MOLT informiert, dass sich vor einer Stunde im Nachbarort ein Feuerüberfall auf afghanische Polizeikräfte ereignet hatte. Für einen Verletzten, der sich bereits in einer nahen Klinik geringer Versorgungsstufe befand, wurde medizinische Hilfe angefordert. Bei Eintreffen vor Ort wurden unerwartet zwei Patienten in einem kleinem Behandlungsraum vorgefunden. Im Behandlungsraum und im angrenzenden Flur befanden sich schätzungsweise 60 bewaffnete Polizisten, die das Geschehen neugierig beobachteten und die Arbeit am Patienten erschwerten. Der Versuch den Behandlungsraum von Zuschauern zu räumen, schlug trotz mehrfacher bestimmter und unmißverständlicher Anweisungen fehl, so dass über die gesamte Zeit Zuschauer bei der Behandlung zur Seite gedrängt werden mussten. Schutzkräfte des MOLT waren in der Außensicherung eingesetzt und konnten deshalb nicht unterstützen.
Erstbefund ca. 90 min nach Trauma
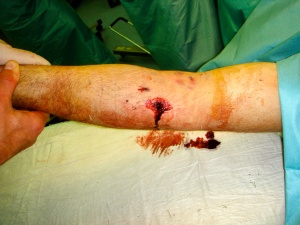
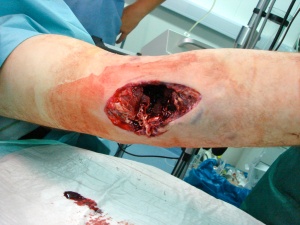
Eine erste kurze Untersuchung nach dem Schema Airway Breathing Circulation Disability Environment inkl. Bewusstseinsskala AVPU (Alert Verbal Pain Unresponsive) ergab die in Abbildung 1-3 dargestellten Befunde. Parallel zu den ersten Behandlungsmaßnahmen wurde die medizinische Lage an den MOLT-Führer vor Ort gemeldet und ein Air- MedEvac angefordert, um den instabilen Patient 1 und den noch stabilen Patienten 2 schnellstmöglich in ein Rettungszentrum zu transportieren. Eine Behandlung durch die afghanische Klinik vor Ort wäre auf Grund der geringen Versorgungsstufe bei Patient 1 nicht mit dem Überleben zu vereinbaren gewesen.
Behandlung vor Ort (Dauer ca. 20 min)
Das führende C-Problem des Patienten 1 wurde durch Einnehmen einer Schocklagerung und Legen eines großlumigen venösen Zuganges angegangen. Zügig wurde 250 ml HyperHAES® infundiert, wobei die anwesenden Personen die Infusion mehrfach zu unterbrechen versuchten, da ihrer Einschätzung nach die kleine HyperHAES® der vorher langsam laufenden 2000 ml Ringerlösung unterlegen war. Der HyperHAES® folgten jeweils 500 ml HAES (Hydroxyethylstärke) 6 % und Ringeracetatlösung. Im Verlauf von Minuten begann sich der Zustand des Patienten zu stabilisieren. Die Reevaluation ergab jetzt einen auf Ansprache erweckbaren Patienten (AVPU:Verbal), unauffällige Atmung und schwach tastbaren Radialispuls am unverletzten Arm. Jedoch begannen mit Wiedereinsetzen der peripheren Durchblutung die Wunden am Arm und Bein durch die Verbände zu bluten. Da in diesem Moment auf Grund der räumlichen Enge und Störung durch Zuschauer der Rettungsrucksack nicht ohne Verzögerung zugänglich war, wurden zwei Tourniquets angelegt, welche die Blutungen stoppten. Im weiteren Verlauf konnten die Verbände mit mehreren zusätzlichen Druckverbänden verstärkt und die Tourniquets wieder entspannt werden. Zum Wärmemanagement wurde ein Leichenbergesack mit einer chemischen Wärmedecke vom Typ Readyheat™ ausgestattet, sowie mit einer zusätzlichen Wolldecke versehen. Der Leichenbergesack wurde soweit geschlossen, dass nur das Gesicht frei lag. Der Patient konnte dadurch nicht nur effektiv vor weiterer Auskühlung geschützt werden, sondern konnte auch langsam wiedererwärmt werden. Die Trageschlaufen des stabilen Leichenbergesacks erlaubten einen einfachen Transport des eingepackten Verletzten. Patient 2 zeigte sich in der Reevaluation unverändert stabil und erhielt wegen der Priorisierung noch keine Behandlung. Die Befunde und Behandlungen wurden auf Verletztenanhängekarten dokumentiert. Während die Patienten für den Abtransport zur 5 Fahrtminuten entfernten Hubschrauberlandezone vorbereitet wurden, ging die Meldung ein, dass ein Lufttransport abgelehnt wurde. Grund war die fehlenden Nachtflugtauglichkeit der deutschen CH53-Hubschrauber in Mazar-e-Sharif und die Bindung der amerikanischen Hubschrauber vom Typ BlackHawk in Kunduz. Daraufhin wurde der Landtransport in das PRT Feyzabad begonnen.
Behandlung während des Transports (Dauer ca. 4 h)
Aus Ermangelung weiterer Transportkapazitäten musste Patient 2, der sich weiterhin stabil zeigte, sitzend im Duro transportiert werden. Da eine Destabilisierung auf Grund der Verletzungsmuster nicht auszuschließen war, wurden Reservekräfte aus dem PRT angefordert, die mit einem zweiten BAT entgegenfuhren, um auf halber Strecke ein Rendevouz durchzuführen und den zweiten Patienten zu übernehmen. Patient 1 konnte durch Infusion von weiteren 500 ml HAES 6 % und Ringeracetatlösung zirkulatorisch auf niedrigem Niveau stabil gehalten werden. Die Möglichkeit einer Katecholamintherapie war nicht gegeben, da die Spritzenpumpen auf Grund der Erschütterungen während der Fahrt auf unbefestigter Straße nicht funktionstüchtig waren. Die Erschütterungen störten auch die gerätegestützen Messungen der Vitalparameter. Nur zeitweise konnte eine Herzfrequenz um 100 bpm, Blutdruck im Bereich 100/60 mmHg und eine Sauerstoffsättigung um 95 % gemessen werden. Klinisches Monitoring durch Hören, Sehen und Fühlen blieb die einzig zuverlässige Überwachung. Beide Patienten erhielten Cefuroxim 1,5g i.v. als antibiotische Prophylaxe. Patient 1 erhielt fraktioniert Esketamin wegen Wundschmerzen sowie Ondansetron und Metoclopramid wegen Reiseübelkeit bzw. Tramalnebenwirkung mit mehrfachen Erbrechen. Das Rendevouz und die Übergabe des Patienten 2 an den zweiten BAT konnten zügig durchgeführt werden. Der zweite BAT, ein Kettenfahrzeug vom Typ BV206 konnte auf den unbefestigten Straßen bei Nacht nur Schrittgeschwindigkeit fahren, so dass die Marschgruppe aufgeteilt wurde und der schnellere Duro mit einer Halbgruppe vorausfuhr. Der Duro erreichte nach insgesamt 4 Stunden Fahrtzeit das Rettungszentrum. Der BV206 erreichte das Lager rund eine Stunde später.
Behandlung im Schockraum (Dauer ca. 20 min)
Patient 1 zeigte sich bei Aufnahme im Schockraum auf niedrigem Niveau stabil (RR 70/40 mmHg, HF 120 bpm) und weiterhin volumenbedürftig. In der strukturierten Untersuchung bei Aufnahme inkl. fokussierter Sonographie zeigten sich keine weiteren relevanten Verletzungen. Der Hämoglobinwert bei Aufnahme lag bei 8 mg/dl, der Quick bei 43 %, arterieller pH 7,32 bei pC02 von 38,4 mmHg . Es waren weitere Infusionen, Transfusion von mehreren Erythrozytenkonzentraten und Plasmapräparaten sowie eine Katecholamintherapie notwendig, um den Kreislauf stabil zu halten. Als führende Verletzung wurde der Durchschuss des linken Armes identifiziert. Wegen des dort vorliegenden peripheren Pulsdefizites wurde unter Annahme einer arteriellen Verletzung der Patient nach Stabilisierung unverzüglich in den OP gebracht. Der zwischenzeitlich eingetroffene Patient 2 wurde ebenfalls der Schockraumdiagnostik zugeführt, bei der sich herausstellte, dass keine intrakraniellen und intraabdominellen Verletzungen vorlagen. Die Splitterverletzung des Unterlids schloss den Augeninnenwinkel mit Tränenkanal ein, so dass im Verlauf eine operative Versorgung geplant wurde.
Erste operative Versorgung (ca. 6 h nach Trauma, OP-Dauer ca. 2,5 h)
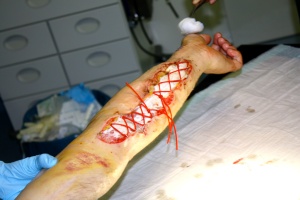
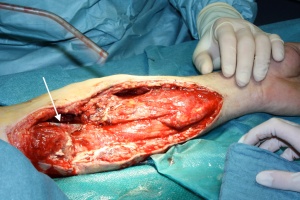
Intraoperativ zeigte sich der Unterarm weiterhin pulslos, ohne Rekapillarisierung und marmoriert. Ein Kompartmentsyndrom der Unterarmmuskulatur war in Begriff sich zu entwickeln. Als Ursache zeigte sich in der Exploration eine Kontinuitätsunterbrechung der Arteria brachialis auf Höhe der Ellenbeuge über eine Länge von ca. 8 cm. Da der Patient inzwischen einen suffizienten Kreislauf aufwies und keine Hypothermie oder Koagulopathie zeigte, wurde die Entscheidung gegen eine Amputation und für einen Erhaltungsversuch des Armes getroffen. Dazu wurden am distalen und proximalen Stumpf der Arterie mehrere Zentimeter freipapäriert, um Anastomosen an unbeschädigter Stelle anbringen zu können. Nach Thrombektomie und Heparinspülung des distalen Stumpfes wurde aus der Vena cephalica mikrochirurgisch ein Interponat eingesetzt (Abb. 4). Darunter stellte sich wieder eine suffiziente periphere Perfusion ein. Wegen des drohenden Kompartmentsyndrom wurde eine großzügige Fasziotomie der Unterarmmuskulatur vorgenommen. Als zweite Verletzung wurde die Schusswunde am Oberschenkel versorgt. Hinter dem Einschuss am ventralen Oberschenkel fand sich eine doppelfaustgroße Wundhöhle mit einem Weichteildefekt, der bis in Tiefe des Knochens reichte. Relevante Gefäß- oder Nervenverletzungen bestanden nicht. Das Projektil fand sich radiologisch im Femur außerhalb des Gelenks und wurde dort belassen. Schließlich wurden beide Wunden sowohl am Arm als auch Bein großzügig debridiert und mittels dynamischer Hautnaht offen behandelt (Abb. 5).
Weiterversorgung
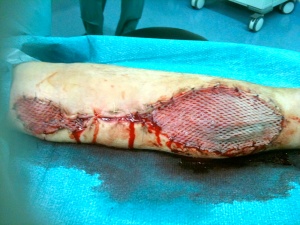
Die Unterlidverletzung von Patient 2 wurde am Folgetag in Allgemeinanästhesie versorgt. Mit den vorhandenen Mitteln gelang es nicht,den zerstörten Tränenkanal nasal anzuschließen. Eine definitive Versorgung des Tränenkanals ist bei entsprechender Klinik im Verlauf anzustreben. Patient 1 konnte noch am frühen Morgen extubiert und im Laufe des Tages stabil in das lokale Krankenhaus in Feyzabad verlegt werden. Neben adäquaten Analgetika wurde auch eine therapeutische Antikoagulation mit niedermolekularen Heparinen und antibiotische Abdeckung vorgenommen. Der Patient wurde zweitägig im Rettungszentrum nachkontrolliert. Im Rahmen der zweiten Revisionsoperation zeigte sich eine verminderte periphere Durchblutung bei fehlendem Puls am Interponat, so dass eine Thrombembolektomie mittels Fogarty-Katheter durchgeführt wurde. Am Tag 6 stellte sich der Patient geplant zum third look vor (Abb. 6), bei dem sich vitales Gewebe zeigte und einen Teilverschluss des Defekts mit Weichteildeckung des Interponats gestattete. Der verbleibende Defekt wurde mit Gore-Polyurethan-Material (Epigard®) gedeckt und konnte schließlich an Tag 14 postoperativ durch Hauttransplantation in Spalthauttechnik gedeckt werden (Abb. 7). Der Defekt am Oberschenkel wurde offen weiterbehandelt und heilte im Verlauf komplikationslos sekundär.
Diskussion
Blutungskontrolle
Bei der Betrachtung der vermeidbaren Todesursachen der kriegerischen Konflikte in Irak und Afghanistan lässt sich feststellen, dass Blutungen mit über 80 % die Statistik anführen (2,3). Dabei sind 1/3 dieser tödlichen Blutungen an den Extremitäten lokalisiert und sind damit einem Tourniquet und Druckverband zugänglich. Die übrigen 2/3 der Blutungen finden sich am Rumpf und können präklinisch nur durch Verbandstoffe mit Hämostyptika beeinflußt werden. Die Bundeswehr hat auf diese Erkenntnis reagiert und die persönlichen Sanitätsausstattung jedes Soldaten im Einsatz um Tourniquet, Hämostyptika und einen speziellen Notverband erweitert (4). Bedenken gegenüber der großzügigen Anwendung von Tourniquets sind vermutlich historischer Natur. Inzwischen vorliegende Daten zeigen ein exzellentes Risiko-Nutzen- Verhältnis (5-7). Weiterhin geht der Trend dahin, die Infanterie mit einer erweiterten Kompetenz zur Schockbekämpfung durch intravenöse und intraossäre Volumentherapie auszustatten (8).
Small volume resuscitation
Als erste Infusion kam im dargestellten Fall HyperHAES® zum Einsatz. Diese hyperosmolare und hyperonkotische Lösung mit 7,2 % NaCl und 6 % HAES zeichnet sich nicht nur durch einen langanhaltenden intravasalen Volumeneffekt durch Plasmaexpansion aus, sondern war in dem dargestellten Fall in erster Linie deshalb gewählt worden, da der Volumeneffekt vergleichsweise schnell eintritt. Weiterhin sprechen sich Empfehlungen dafür aus, eine small volume resuscitation dann präklinisch anzuwenden, wenn eine Transportzeit 30min abzusehen ist (9). Im militärischen Umfeld kann selbst bei optimalen Bedingungen und Verfügbarkeit von Lufttransport davon ausgegangen werden, dass diese Frist überschritten wird, so dass sich Hyper- HAES® als Infusion zum Erstangriff eignet. Nach Abwägung der Vor- und Nachteile dieser speziellen Infusionstherapie kommt man auch in militärischen Fachkreisen zum Schluss, dass die small volume resuscitation für die angegebenen Indikationen im militärischen Umfeld sinnvoll eingesetzt werden kann (10,11).
Permissive Hypotonie
Im weiteren Verlauf kamen kristalloide und kolloidale Infusionen im Wechsel zum Einsatz. Die Volumengabe während des stundenlangen Transports wurde so titriert, dass sich ein niedrig normaler Blutdruck um systolisch 80-100 mmHg einstellte. Die Etablierung einer permissiven Hypotonie ist zwar vorrangig bei unkontrollierbaren inneren Blutungen indiziert (12), wurde jedoch hier angewendet, um die Hämodilution zu begrenzen und die vorliegende Koagulopathie nicht zu unterhalten. Die erste gemessene Hämoglobinkonzentration bei Aufnahme von 8 mg/dl bestätigt, dass eine weitere Hämodilution nur noch im geringen Maße akzeptabel gewesen wäre.
Diagnostik
Aus Ermangelung der Möglichkeit zur Angiographie und farbdopplerkodierten Sonographie musste sich die Diagnostik allein auf die klinische Untersuchung beschränken. Bei kritischer Betrachtung lässt sich jedoch feststellen, dass apparative Diagnostik keine Therapiekonsequenz gehabt und sogar eine zusätzliche Verzögerung der Versorgung und Verlängerung der Ischämiezeit bedingt hätte. Erfahrungen von Hussain et al., die von über 240 Gefäßrekonstruktionen in einer pakistanischen Klinik ohne apparative Ausstattung berichten, unterstützen diese Schlussfolgerung (13). Hierbei muss jedoch bedacht werden, dass im militärischen Umfeld hauptsächlich penetrierende Traumata vorliegen, deren Lokalisation eindeutig ist. Die vorwiegend stumpfen Traumata im Frieden sind nicht per primam lokalisierbar, so dass hier bei einem distalen Pulsdefizit die apparative Gefäßdiagnostik ihren Stellenwert behält.
Chirurgische Optionen
Bei Gefäßverletzungen mit einem Ausmaß wie im beschriebenen Fall bestehen grundsätzlich drei Optionen der chirurgischen Versorgung: 1. Amputation, 2. temporäres Einlegen eines artifiziellen Shunts, 3. autologe Rekonstruktion durch Veneninterponat. Eine definitive Versorgung durch Gefäßprothesen verbietet sich auf Grund der Kontamination der offenen Verletzungen. Die anspruchsvolle Entscheidung, welche der genannten Optionen zu wählen ist, ist abhängig von einer Fülle von Faktoren. Einerseits ist zu prüfen, ob und wie lange der Zustand des Patienten eine chirurgische Versorgung zulässt (Stichwort: damage control surgery). Andererseits ist auf Patientenseite die Ischämiezeit der Extremität ein harter Parameter für den Erfolg erhaltender Maßnahmen. Die kritische Ischämiezeit, nach der zwischen erhaltender Therapie und Amputation differenziert werden muss, wird bei ca. 6 h angegeben (14-16). Zuletzt können die Möglichkeiten durch das Ausmaß der gefäßchirurgischen Expertise des Chirurgen vor Ort eingeschränkt sein. Aus diesem Grund wird für den Einsatzchirurgen der Bundeswehr eine grundlegende gefäßchirurgische Kompetenz gefordert (17). Zuletzt müssen auch die vorhandenen Ressourcen beachtet werden. Befinden sich noch eigene Kräfte im Raum oder sogar im Gefecht, und ist mit weiteren Verwundeten zu rechnen, ist das Binden des chirurgischen Teams in einer stundenlangen Operation ein Risiko.
Damage control resuscitation vs. rekonstruktive Chirurgie
Das aktuell favorisierte Konzept zur Stabilisierung eines Verwundeten nach Aufnahme wird als damage control resuscitation bezeichnet und folgt dem Grundsatz, in der Stabilisierungsphase nur die notwendigsten chirurgischen Maßnahmen durchzuführen, um die zusätzliche Traumalast gering zu halten. Die Behandlung der blutungsinduzierten tödlichen Trias von Hypothermie, Azidose und Koagulopathie wird dabei an erste Stelle gesetzt. In letzter Konsequenz bedeutet die Umsetzung dieses Konzeptes, dass rekonstruktive Gefäßchirurgie bei instabilen Patienten auszuschließen ist und nach dem Grundsatz „life before limb“ großzügig amputiert werden sollte.
Fox et al sehen keinen Widerspruch zwischen rekonstruktiver Gefäßchirurgie und damage control resuscitation (18). Sie berichten von insgesamt 16 schwerverletzten Patient aus dem Irakkrieg, bei denen eine aggressive Stabilisierung vorgenommen wurde, um Zeit für Gefäßrekonstruktion zu gewinnen. Dabei wurde kristalloide Infusionslösung vermieden und großzügig Erythrozytenkonzentrate und Plasmapräparate im Verhältnis 1:1 transfundiert. Weiterhin wurden frühzeitig Warmblut und rekombinanter Faktor VIIa angewendet und ein intensives Wärmemanagement verfolgt. In der vorgestellten Stichprobe konnten unter diesen Voraussetzungen vaskuläre Rekonstruktionen mit einer durchschnittlichen Dauer von 4,5 Stunden vorgenommen werden, ohne eine erhöhte Mortalität oder Amputationsrate zu bewirken.
Fasziotomie
Bei einer Ischämiephase von >4 Stunden ist eine großzügige Faziotomie im ischämischen Bereich indiziert. Starnes et al. erweitern auf Grund ihrer Erfahrungen aus dem Irakkrieg das Indikationsspektrum um kombinierte arteriovenöse Defekte, große Weichteildefekte, Hochgeschwindigkeitstraumata, jede Art von Gefäßrekonstruktion, Ligierung von Arterie oder Vene, komatöser oder bewußtseinseingeschränkter Patient, prall tastbare Kompartimente (16). Im dargestellten Fall konnte im Verlauf eine deutliche Schwellung der Unterarmmuskulatur beobachtet werden, so dass die Fasziotomie gerechtfertigt war.
Frühverschluss
In der Frühphase wurde der Patient mit niedermolekularem Heparin therapeutisch antikoaguliert. Eine systemische Antikoagulation wird immer dann empfohlen, wenn es der Gesamtzustand des Patienten zulässt (16). Trotzdem kam es im dargestellten Fall zur Thrombosierung am Interponat, die sich durch unvermeidbare Intimaschäden im Bereich der Anastomose erklären lässt. Auch Fox et al. berichten aus einem Kollektiv von 48 Gefäßrekonstruktionen im Einsatz von einer hohen Rate von Früverschlüssen bei 28% (19). Eine regelmäßige Kontrolle der Perfusion durch Messung von Dopplerindizes oder die Anwendung von Behelfsmethoden wie Palpation oder distaler Pulsoxymetrie sollte daher in der postoperativen Phase sichergestellt werden. Zur weiteren Embolieprophylaxe wird eine Antikoagulation mit ASS 100 mg täglich auf Lebenszeit empfohlen (15) (Abb. 8).
Datum: 12.10.2010
Quelle: Wehrmedizin und Wehrpharmazie 2010/3