PSYCHOSOZIALE NOTFALLVERSORGUNG BEIM MASSENANFALL VON VERLETZTEN (MANV) - ZENTRALE ANGEHÖRIGENBETREUUNG ODER ANGEHÖRIGE ALS PERSONLARESSOURCE?
Aus der Abteilung VI b – Psychiatrie und Psychotherapie Psychotraumatologie (Leitender Arzt: Oberstarzt Dr. K.-H. Biesold) am Bundeswehrkrankenhaus Hamburg (Leiter: Oberstarzt Dr. J. Nakath)
von Anika Engers, Helge Höllmer und Karl-Heinz Biesold
Der Stellenwert einer adäquaten Psychosozialen Notfallversorgung im Rahmen von Großschadensereignissen ist in den letzten Jahren immer deutlicher geworden.
Das zeigt auch die Forschung im Bereich Psychotraumatologie, die auf vielfältige mögliche Folgestörungen nach traumatischen Ereignissen hinweist. Hierzu werden im folgenden Artikel zunächst allgemeine Aspekte von Großschadenslagen und Psychosozialer Notfallversorgung vorgestellt. Das Augenmerk liegt dabei auf den Auswirkungen und Akutmaßnahmen für Überlebende, Angehörige, Hinterbliebene und Zeugen.
Methoden:
Es wurden internetbasierte Literatur- und Datenbankrecherchen durchgeführt.
Ergebnisse:
In der vorliegenden Literatur wird regelmäßig eine zentrale Angehörigenbetreuung im MANV beschrieben. Zu der Fragestellung, Angehörige möglicherweise auch in der Betreuung der Verletzten als Personalressource einzusetzen, liegen bislang keine Untersuchungen vor.
Schlussfolgerungen:
Aus den dargestellten Aspekten folgt die Empfehlung, zunächst eine Zentrale Angehörigenbetreuung einzurichten, in welcher in einer ruhigen Gesprächsatmosphäre eine Einschätzung der individuellen Belastung der Angehörigen sowie bei Bedarf erste Interventionen erfolgen können. Dabei sollte aber genügend Flexibilität erhalten bleiben, um im Verlauf eventuell doch Angehörige mit einfachen Aufgaben betrauen zu können, was als Hilfsmaßnahme das Erleben von Selbstwirksamkeit fördern und zur Stabilisierung und zu einer zügigen Wiederzusammenführung von verletzten Personen und ihren körperlich unversehrten Angehörigen beitragen kann.
Psycho-social emergency care in mass casualty incidents – central care unit or family members as additional helpers?
Summary
Background:
The significance of adequate psycho-social emergency care has become in creasingly apparent in the past years. This is also evidenced by recent psycho-trauma research which identifies a variety of disorders that may result from traumatic experiences. This paper presents general aspects of masscasualty incidents and psycho-social emergency care. It further discusses possible effects of psychological stress on survivors, family members, bereaved and witnesses and describes psychological help, intervention and treatment options for this group of people.
Methods:
An internet-based literature and data bank studies have been performed.
Results:
Most authors described and suggested the implementation of a central care unit for family members in case of mass-casualty incidents. At this time we did not find any results dealing with the possibility of using family members as a support for the professional helpers in the treatment of injured persons.
Conclusions:
On the basis of the different aspects discussed in this paper, it is suggested to implement a central care unit for family members where individual mental stress can be estimated in a quiet atmosphere and early psychological intervention can be provided where necessary. However, the proposed system should be sufficiently flexible to allow for entrusting family members with simple tasks, which not only give them a feeling of usefulness and self-efficiency, thereby contributing to their stabilization, but also help to reunite them with their injured family members as soon as possible.
1. Einleitung
Geprägt durch die Erfahrungen aus den vergangenen Jahren bei Großschadenslagen, nach Terroranschlägen oder Naturkatastrophen ist der Stellenwert einer adäquaten psychosozialen Notfallversorgung immer deutlicher geworden. Wie die zunehmende Forschung im Bereich Notfallpsychologie und Psychotraumatologie zeigt, wirken extreme Ereignisse auf die betroffenen Menschen sehr unterschiedlich. Einige Betroffene reagieren nicht nur unmittelbar auf ein traumatisches Ereignis, sondern können auch unter Spätfolgen vielfältiger Art leiden. Um diesen möglichen Folgen nach einem Großschadensfall wirksam begegnen zu können, müssen geeignete Unterstützungsangebote geplant, koordiniert und angeboten werden. Dabei ist Katastrophenprävention nur begrenzt möglich. Das überraschende und oft nicht vorhersehbare Ereignis ohne entsprechende Vorbereitungs-zeit mit einer hohen Anzahl von Opfern kennzeichnet dabei gerade die Katastrophe.
Die medizinische Versorgung ist hierbei oft durch einen eklatanten Mangel an Ressourcen geprägt. Alle betroffenen Menschen – auch die Einsatzkräfte! – werden in einem solchen Fall mit Gefühlen von Ohnmacht und Hilflosigkeit konfrontiert. Dies erfordert von den Einsatzkräften umso mehr, dass sie in der Lage sind, nach vorher kommunizierten und eingeübten Regeln die Behandlung von Patienten durchzuführen. Ziel bleibt dabei immer die optimale Versorgung möglichst vieler Patienten. Nicht lange zurückliegende Ereignisse wie zum Beispiel die Terroranschläge in den europäischen Großstädten haben auch gezeigt, dass mit einer neuen Form von Bedrohungs- und Schadensszenarien in der zivilen medizinischen Versorgung zu rechnen und Sanitätspersonal selbst hier nicht mehr unangreifbar ist. Eine Zusammenarbeit sämtlicher Einsatzkräfte sowohl im Sicherheits-bereich als auch mit zivilen Stellen der Psychosozialen Notfallversorgung (PSNV) ist damit wichtig und unabdingbar.
2. Methoden
Mit Unterstützung des Fachinformationszentrums der Bundeswehr wurden eine internetbasierte Literatur-recherche innerhalb des bundeswehrinternen Fidos-Kataloges und eine über DIMDI gestützte Datenbank-recherche durchgeführt, die auch medizinische Datenbanken wie XMed und PubMed umfassten.
3. Ergebnisse und Diskussion
3.1 Definitionen (Allgemeine Aspekte)
Verschiedene Schadenslagen werden nach DIN 13050: 2009-02 „Begriffe im Rettungswesen“, 3.21ff, wie folgt definiert:
1. „Der Massenanfall von Verletzten oder Erkrankten (MANV) ist ein Notfall mit einem größeren Anfall von Verletzten oder Erkrankten sowie anderen Geschädigten oder Betroffenen, der mit der vorhandenen und einsetzbaren Vorhaltung des Rettungsdienstes aus dem Rettungsdienstbereich versorgt werden kann.“
2. „Der Großschadensfall ist ein Ereignis mit einer so großen Anzahl von Verletzten oder Erkrankten sowie anderen Geschädigten oder Betroffenen, dass es mit der vorhandenen und einsetzbaren Vorhaltung des Rettungsdienstes aus dem Rettungsdienstbereich nicht bewältigt werden kann.“
Anmerkung:
Der Begriff Großschadensfall wird häufig gleichbedeutend für Katastrophe benutzt.
3. „Eine Katastrophe ist ein über das Großschadensereignis hinausgehendes Ereignis mit einer wesentlichen Zerstörung oder Schädigung der örtlichen Infrastruktur, speziell der medizinischen Versorgungseinrichtungen. Es kann im Rahmen der medizinischen Versorgung mit den Mitteln und Einsatzstrukturen des Rettungsdienstes alleine nicht bewältigt werden.“
Anmerkung:
Allerdings stellen sich Katastrophen nicht regelhaft unmittelbar als solche dar, jedenfalls obliegt das Ausrufen einer Katastrophe den Hauptverwaltungsbeamten der Landkreise oder kreisfreien Städte.
Die Begriffe Großschadensfall oder Katastrophe sind also insgesamt auf die Destruktivität einem Kollektiv gegenüber ausgerichtet, doch zuerst und zunächst trifft sie das Individuum. Schon was für einen erfahrenen Rettungsmediziner ein alltäglicher Einsatz ist, kann für seinen Patienten eine „individuelle Katastrophe“ bedeuten. Die Bedeutung und das Ausmaß für den Betroffenen sind nicht objektiv definierbar. Eine subjektive Katastrophe mit ihren Folgen erklärt kein Landrat, sie wird nicht von Außen zugesprochen (10). Und katastrophenartiges Erleben kann eine psychische Traumatisierung zur Folge haben.
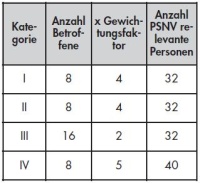
All diese Ereignisse sind hinsichtlich der medizinischen Versorgung zunächst durch einen eklatanten Mangel an Ressourcen geprägt. Eine Kalkulation der Anzahl der Betroffenen sowie möglicher PSNV relevanter Personen ist in der Tabelle 1 beispielhaft dargestellt. Sie beruht auf dem „Konzept zur psychosozialen Notfallversorgung in Großschadensfällen in München, 2006“, wonach eine annäherungsweise Bestimmung der entsprechenden Zahlen erfolgen kann (7). Bei einer Verteilung erfahrungsgemäß von Kategorie I, II und IV je 20 % und Kategorie III 40 % der Patienten ergäben sich annäherungsweise für ein Geschehen mit 40 Betroffenen/Verletzten 136 Angehörige. Diese wären potenziell über den Zeitverlauf zu betreuen, sei es direkt am Ort oder zu Hause über Hotlines. Dazu kommt eventuell noch eine unbekannte Anzahl an Helfern und Einsatzkräften.
Die dadurch zu erwartende Verknappung von Ressourcen im Sinne eines Missverhältnisses zwischen Behandlungsnotwendigkeiten und -möglichkeiten macht eine Priorisierung erforderlich, die regelt, wer zuerst von den Ressourcen profitiert und wem sie zunächst vorenthalten werden müssen. Es besteht dabei in unserer Gesellschaft der Konsens, dass die Rettung und Wiederherstellung der Gesundheit möglichst vieler Menschen die höchste Priorität hat. Nicht das Wohl des Einzelnen sondern das des Kollektivs steht im Vordergrund.
Da in Großschadensfällen meist nur sehr wenige Vorerfahrungen aus der eigenen Anschauung zur Verfügung
Tabelle 1: Kalkulation des Bedarfs von PSNV relevanten Personen
- Anzahl PSNV relevante Personen = Anzahl Betroffener nach den beschriebenen Sichtungskategorien x Gewichtungsfaktor für Angehörige
- Gewichtungsfaktor aus zurückliegenden Erfahrungen größerer Schadensereignisse,
- der unten eingefügte Erhöhungsfaktor X kann erst im Ereignisfall konkretisiert werden: Kategorie I+II Faktor 4, Kategorie III Faktor 2, Kategorie IV Faktor 5
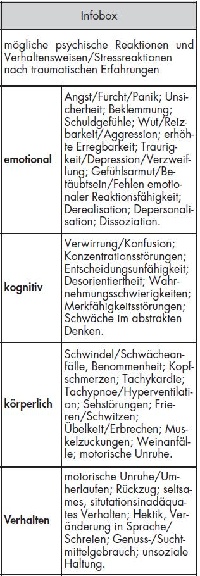
stehen, kann der Vorgang der Priorisierung sowohl bei denen, die sie durchführen müssen, aber auch bei den Betroffenen (sowie ihren Angehörigen bzw. Hinterbliebenen) zu Verunsicherungen führen. Die reale Situation entbehrt dabei möglicherweise der Eindeutigkeiten jeder Konzeption. Die Realität einer Katastrophe ist gerade deswegen katastrophal, weil sie in ihrer Entstehung, im Verlauf, in Dynamik und Ausdehnung nicht planbar und nicht ausdenkbar ist (10). Alle Vorbereitungen hingehen können nur das Ausdenkbare betreffen. So lassen sich auch Reaktionen von Menschen, die von einer Katastrophe betroffen sind, in ihren Gedanken, Gefühlen, Bedürf-nissen und Verhalten nur begrenzt vorhersagen (siehe Infobox). Genügend Spielraum für Flexibilität und Improvi-sation sollte in der Planung somit unbedingt erhalten bleiben.
Die direkte Konfrontation mit Betroffenen von schweren Unglücksfällen ruft bei vielen Menschen ein beklemmendes Gefühl und Ratlosigkeit hervor. Hier ist zwar den meisten bewusst, dass besondere Aufmerksamkeit und Zuwendung sinnvoll sind, die Bereitschaft dazu ist auch sehr hoch, aber oft gelingt die praktische Umsetzung dieses helfenden Impulses nicht zufriedenstellend. Bisher ist zu wenig bekannt, was für Betroffene, Angehörige, Zeugen etc. an Angeboten überhaupt sinnvoll und hilfreich ist. Ein schweres Unglück oder eine Katastrophe ist für die Betroffenen und Angehörigen eine psychisch hoch belastende Ausnahme-situation mit gegebenenfalls vielfältigen Folgen, die von verschiedenen Faktoren abhängig sind. Hierzu zählen unter anderem Art, Schweregrad und Dauer des Unglücks, Risiko- (zum Beispiel frühere Traumatisierungen, aktuelle Lebenskrisen) und Schutzfaktoren (zum Beispiel tragfähige soziale Unterstützung von Familie und Freundeskreis).
An Folgen zeigen sich beispielsweise Schwierigkeiten in der Alltagsbewältigung und den Partnerbeziehungen sowie bei der Reintegration in das soziale Umfeld. Administrative und versicherungs-rechtliche Fragen nach Katastrophen sind oft zusätzlich belastend. Gegebenenfalls kommt es zu langfristigen Anpassungsproblemen an die veränderte Lebenssituation bis hin zu anhaltenden gesundheitlichen Problemen, zum Beispiel Posttraumatische Belastungsstörung (PTBS), Depressionen, Angststörungen oder psychosomatische Erkrankungen. Diese unterschiedlichen psychosozialen Folgen und Belastungen machen neben der Unterstützung der Betroffenen durch die Familie und den Freundeskreis die Unterstützung durch ein langfristig (mindestens bis zum ersten Jahrestag) angelegtes aufeinander abgestimmtes Netz an Hilfsangeboten verschiedener Fachdisziplinen deutlich (1, 8).
3.2 Psychosoziale Notfallversorgung (PSNV)
3.2.1 Definition:
„Psychosoziale Notfallversorgung (PSNV) meint psychologische, soziale, administrative und seelsorgerliche Hilfen für Notfallopfer, Angehörige, Hinterbliebene, Augenzeugen, Ersthelfer und weitere von Notfällen Betroffene“ (1, 3, 7).
Das Ziel der Maßnahmen liegt darin, „die Verarbeitung des Notfallereignisses oder belastenden Einsatzes zu ermöglichen sowie anhaltende psychische Belastungen zu vermeiden oder abzupuffern. Die Prävention psychischer Traumafolgestörungen ist darin ebenso eingeschlossen wie das Ziel, Menschen durch Früherkennung frühzeitige und angemessene Behandlung zukommen zu lassen, wenn diese psychische Störungen mit Krankheitswert herausgebildet haben.“ (1)
Dazu gilt es, zur Bewältigung zunächst persönliche und soziale Potenziale zu aktivieren, da die Mehrheit solch belastender Ereignisse aus eigener Kraft und Kompetenz mit Unterstützung nahestehender Personen bewältigt werden kann, sodass mit jedem Angebot gleichzeitig ein hoher Respekt vor den Selbsthilfepotenzialen der Betroffenen und deren sozialer Netzwerke zu wahren ist. PSNV–Maßnahmen sollten ergänzend einwirken, wo diese Selbsthilfemöglichkeiten eingeschränkt sind.
Dabei unterscheiden sich die Bedürfnisse zum einen in verschiedenen Betroffenengruppen, zum anderen über den Zeitverlauf gesehen. Eine Untergliederung erfolgt daher zunächst in eine Betroffenengruppe 1 mit Maß-nahmen für Überlebende, Angehörige, Hinterbliebene und Zeugen und in eine Betroffenengruppe 2 für die Einsatzkräfte. Über den Zeitverlauf steht zu Anfang das traumatische Ereignis an sich. Dabei ist für den weiteren Verlauf entscheidend, wie dieses Ereignis von der jeweiligen Person erfahren wird. Eine traumatische Erfahrung ist dadurch gekennzeichnet, dass Menschen eine bedrohliche Situation außergewöhnlichen Ausmaßes bei sich oder (nahestehenden) Anderen erleben, die mit intensiven Gefühlen wie Furcht, Entsetzen, Schrecken, Hilflosig-keit oder Ekel einher geht (ICD-10). Dieses löst zunächst intensive psychische und körperliche Empfindungen aus, die zunächst als eine normale Reaktion auf eine unnormale Situation zu verstehen sind.
Dabei ist die Belastung aus wissenschaftlichen Erfahrungen heraus unmittelbar nach dem Ereignis am höchsten und behindert bei fast allen Betroffenen zunächst das Fortführen des privaten oder beruflichen Alltags. Der größte Teil erholt sich innerhalb weniger Tage und kann alltägliche Aktivitäten bald wieder aufnehmen, 20 bis 40 % zeigen anhaltende Stressmerkmale, die im Verlauf von etwa 4 bis 6 Wochen abklingen. Prognosen über den weiteren Bewältigungsverlauf gelten in diesem Zeitraum daher als sehr unsicher. Schätzungen für den Anteil derjenigen Überlebenden, Angehörigen, Hinterbliebenen und Zeugen, die langfristig krankheitswertige psych-ische Störungen aber auch vielfältige Probleme in sozialen Beziehungen aufweisen, liegen zwischen 0,5 bis 10 % (gemäß IASC 2007, NATO 2008, WHO 2003, Impact 2007, Seynaeve 2001).
Dabei gibt es durchaus äußere und innere Schutzfaktoren, die die Entwicklung und/oder den Verlauf solcher Folgestörungen positiv beeinflussen beziehungsweise bei Fehlen die Schwelle senken können. Ein Auftreten einer Traumafolgestörung kann gänzlich unabhängig von eventuellen sogenannten „prämorbiden Persönlich-keitsfaktoren oder neurotischen Vorerkrank-ungen in der Vorgeschichte“ (ICD-10) auftreten. Die Rate von psychiatrischen Notfällen (Vorliegen von Selbst-/Fremdgefährdung) unmittelbar nach Auseinandersetzung mit dem Extremereignis ist anders als häufig angenommen mit < 0,1 % nur sehr gering (gemäß IASC, NATO 2008, Impact 2007).
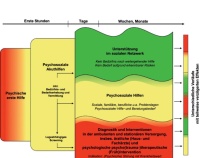
Die psychosoziale Hilfe ist zeitlich nach Bedürfnisverlauf gegliedert und in verschiedene Kompetenzen gestuft (Abb 1). Die im vorliegenden Thema relevante Akutphase baut auf die psychische Erste Hilfe (Einsatzkräfte im Erstkontakt) und die psychosoziale Akuthilfe (Notfallseelsorger, Psychologen, Kriseninterventionsteam (KIT), gegebenenfalls Psychotherapeuten mit traumatherapeutischer Qualifikation) als weiterführende Maßnahmen in Großschadenslagen und Katastrophen. Eine Vernetzung und Kooperation auf regionaler Ebene ist daher höchst sinnvoll und empfehlenswert. Psychosoziale Hilfe kann dabei an unterschiedlichen Orten erforderlich werden, zum Beispiel Angehörigenbetreuungsstellen, Hotlines/Bürgertelefon, Totensammelstelle/ Aussegnung und Behandlungsplatz (vor allem Kategorie IV).
Abb 1: PSNV-Maßnahmen für Überlebende, Angehörige, Hinterbliebene, Zeugen und/oder Vermissende (Quelle: Bundesamt für Bevölkerungsschutz und Katastrophenhilfe: Konsensus Konferenz 2008)
Für mittel- und langfristige Unterstützung steht dann ebenfalls weiter das regionale Netzwerk aus psychosozialen Krisendiensten, Beratungsstellen, Seelsorge, Haus- und Fachärzten, Psychotherapeuten, Kliniken und Kostenträgern zur Verfügung (1, 2, 3, 4).
Merke: Für die Betroffenengruppe 2 = Einsatzkräfte besteht ein bis zu dreifach erhöhtes Risiko, aufgrund einsatzbedingter Belastungen eine Posttraumatische Belastungsstörung oder andere psychische Traumafolgestörungen zu entwickeln, daher sollten Führungskräfte nach hoch belastenden Einsätzen in besonderem Maße als aktive Ansprechpartner zur Verfügung stehen und bei wahrgenommener erhöhter Belastung ein Einsatznachsorgeangebot beantragen.
3.2.2 Maßnahmen: psychische Erste Hilfe und psychosoziale Akuthilfe
Einige der Empfehlungen ergänzen sich beziehungsweise können nicht scharf voneinander abgegrenzt werden. Darüber hinaus sind die Bedürfnisse abgesehen von zentralen Grundbedürfnissen sehr individuell und somit auch durch den Betreuenden nicht von vorneherein zu wissen. Vorab sollte organisatorisch sichergestellt werden, dass eine Registrierung auch der Unverletzten und Angehörigen erfolgt ist, vorzugsweise unter dem Namen des Betroffenen, um später den Informationsaustausch zu erleichtern (1, 9).
Im Wesentlichen konzentrieren sich die Maßnahmen auf fünf Ziele/Handlungsempfehlungen gemäß Leitfaden Katastrophenmedizin (10), die nachfolgend dargelegt sind.
1. Das Erleben von Sicherheit fördern
- Äußere Sicherheit (Schutz, Unterkunft, Verpflegung etc.)
- Innere Sicherheit beispielsweise durch
- Informationsvermittlung (zum Ereignis selbst, zum Verbleib von Angehörigen, Maßnahmen, Unterstützungsmöglichkeiten etc.)
- Informationen klar und eindeutig formulieren in ruhiger Gesprächsatmosphäre
- Suche nach Unterstützungsmöglichkeiten aus eigenem sozialem Umfeld des Betroffenen
- Eigeninitiative fördern zum Wiedererleben von Kontrolle und Handlungsfähigkeit/Selbstwirksamkeit (einfache Aufgaben geben).
2. Beruhigen und Entlasten (relativ zu sehen, Spitzen abfangen)
- Konkretes praxisbezogenes Verbes sern situativer Bedingungen, z. B. Bereitstellen materieller Ressourcen
- Informationsvermittlung! (auch über Umgang mit Medien), Angehörige bleiben nur, wenn Informationsvermittlung erfolgt, sonst gegebenenfalls unkontrollierte Selbsthilfeversuche
- Psychoedukation zu Belastungsreaktionen, Verständnis zeigen und fördern (Cave: selbsterfüllende Prophezeiungen, Fokussieren auf Symptome)
- Unterstützung und Ermutigung, bei Bedarf weiterführende Hilfsangebote in Anspruch zu nehmen.
3. Selbstwirksamkeit und Kontrolle fördern (Fähigkeit wiedererlangen, der belastenden Situation etwas entgegenzusetzen)
- Situation gedanklich strukturieren • Gemeinsame Ressourcen suchen • Mögliche Handlungsschritte aufzeigen
- Eigeninitiative fördern
4. Kontakt und Anbindung fördern
- Aktivierung/Aufbau sozialer Netzwerke (auch regionale Unterstützungsangebote, Betroffenengruppen) – geordnete Angehörigenzusammenführung
5. Gefühl von Hoffnung stärken (schwieriges Thema: „Alles – wird – gut“ Vermittlung vermeiden) • Zuversicht fördern, dass eine Besserung erreichbar sein kann
- Lösungsorientierte Sichtweise mit konkreten Hilfsangeboten, zum Beispiel administrativer Bereich
- Überschneidung oft auch zum religiösen Glauben.
Daraus folgt:
Information und Kommunikation sind das Schlüsselkonzept, um Angst und Wut abzumildern und Verunsicherungen, Überreaktionen oder unkontrollierte Selbsthilfeversuche zu vermeiden!
3.3 Besonderheiten: Großschadenslage durch schädigende Agenzien
Je nach äußeren Einflussfaktoren wie Charakter des Schadensereignisses, unter anderem Dauer, Schwere und Grausamkeit der Eindrücke, als auch nach der Quelle der Verursachung (zum Beispiel natürlich, durch Menschenhand, technisch, chemisch, biologisch, radiologisch, nuklear bedingt) kann das Bedrohungserleben variieren. Mehr noch als bei Großschadenslagen wie im Rahmen eines Zugunglückes ist bei Katastrophen mit schädigenden Agenzien, ob unfallbedingt oder vorsätzlich ausgebracht (zum Beispiel Anthrax-Anschläge in den USA 2001, Anthraxalarme 2001/2002 in Deutschland), mit massiven Angst- und Panikreaktionen zu rechnen, welche häufig noch über eine mangelhafte Kommunikation über die Medien geschürt werden.
Bei diesen kann es zu unkontrollierbaren psychosomatischen Stressreaktionen kommen, wodurch die Zahl der Patienten die der tatsächlich Geschädigten noch übersteigen kann. Damit dürfte es zu einem großen Zustrom von Selbsteinweisern kommen und medizinische Kapazitäten schnell erschöpft werden. Auch ist mit einem erhöhten Zustrom von Angehörigen und Presse zu rechnen. In diesem Falle ist dann auch ein gesteigerter Personalbedarf notwendig. Es sollte also eine schnelle Nachalarmierung erfolgen. Die Wegeführung und Raumordnung sollte gezielt schon vor der Notaufnahme und Sichtungsstelle eine Zuweisung solcher Gruppen vornehmen. Bei Infektions-/ Kontaminationsverdacht ist eine zusätzliche Absonderung/Dekontamination erforderlich. Gegebenenfalls kann es hilfreich sein – generell bei MANV – einen zweiten Sichtungstrichter einzurichten, durch den gehfähige Patienten geschleust werden können. Dadurch lässt sich die Stressbelastung am ersten Sichtungsplatz deutlich reduzieren.
Eine Sicherung der Ein- und Ausgänge ist notwendig, um die kritische Infrastruktur Krankenhaus zu schützen. Eine lückenlose Registrierung ist in jedem Falle eine Schlüsselstelle. Informationen über den Verbleib von Personen müssen regelmäßig erfasst und aufbereitet werden, um auch dem Informationsbedarf von Angehörigen sachlich, menschlich zugewandt und kompetent begegnen und so Sicherheit und Beruhigung schaffen zu können. Bei Einsätzen mit einem besonders hohen Risiko für Einsatzkräfte ist auch deren psychische Belastung außerordentlich hoch. Dies kann zu einem gehäuften Auftreten von Fehlhandlungen und vor allem Folgestörungen dieser Gruppe führen, worauf die Nachsorge besonders auszurichten ist (11, 3).
3.4 Besonderheiten: Kinder
Die Trennung von Eltern, Verwandten und Freunden stellt für Kinder immer einen starken psychosozialen Stressfaktor dar. Deswegen sind diese in einem katastrophenartigen Ereignis einer noch spezielleren psychosozialen Situation ausgesetzt. Die Ausprägung ist dabei abhängig von Alter und den Lebensumständen. Emotionale Unreifen treten durch konflikthafte Situationen verstärkt in den Vordergrund. Es ist mit Regressions-verhalten, das heißt Rückfall auf eine frühere Stufe der emotionalen, geistigen und/oder sozialen Reife, zu rechnen. Dies bedarf einer vermehrten Aufmerksamkeit und Fürsorge. „Das primäre Ziel einer psychosozialen und medizinischen Betreuung sollte darin bestehen, wann immer es die Situation zulässt, Kinder grundsätzlich nicht von ihren Eltern zu trennen und Maßnahmen zu ergreifen, damit Kinder in unübersichtlichen Situationen nicht verlorengehen.“ (5)
4. Schlussfolgerungen
Vor den genannten Hintergründen (Unvorhersehbarkeit, wenig Vorbereitungszeit, Ressourcenmangel, wenig Erfahrungswerte, notwendige Priorisierung/ Sichtung in kürzester Zeit (Minuten), psychische Ausnahmesituation für Betroffene und Helfer, dynamisches Geschehen, gegebenenfalls zusätzliche Bedrohungslagen) wird im Hinblick auf die Überlegungen, Angehörige als Personalressource einzusetzen, ersichtlich, dass im Rahmen solcher Großschadenslagen bezüglich der Angehörigenbetreuung von den zunächst sichtenden Einsatzkräften nur schwer zusätzlich verlangt werden kann, in der Kürze der Zeit eine Einschätzung und Prognose abzugeben, ob der jeweilige Angehörige eine tatsächliche Ressource darstellen kann oder selbst durch die psychisch belastende Situation besonderer Unterstützung bedarf.
Für die Mitarbeiter ist es in einer solchen Situation gerade bei vielleicht wenigen vorherigen Erfahrungswerten wichtig, so weit wie möglich klare und erfüllbare Anweisungen und Aufgaben zu bekommen. Darüber hinaus ist eine Orientierung an den infrastrukturellen Möglichkeiten der Versorgungseinrichtung notwendig. Je nach Anzahl der Betroffenen stellt sich hierzu die Frage, ob die Anwesenheit von Angehörigen bei den jeweils Betroffenen am Behandlungsplatz überhaupt infrastrukturell und personell umzusetzen ist oder die räumlichen Kapazitäten „sprengt“.
Auch wirft sich hier eine juristische Unsicherheit auf, inwiefern dann ein Mindeststandard an Datenschutz und Schweigepflicht aufrechterhalten werden kann, wenn Angehörige des Einen potenzielle Behandlungsverläufe, Verletzungen und Daten auch anderer Patienten mitbekommen könnten. Auch der Einsatz von Angehörigen als Personalressource generell kann vor juristischem Hintergrund nur schwer abgeschätzt werden und sollte sich so auf jeden Fall nur auf die Verrichtung einfacher Tätigkeiten bei eigenen Angehörigen beziehungsweise Tätigkeiten außerhalb eines direkten Patientenkontaktes beschränken.
Katastrophen verlangen besondere Maßnahmen!
Daher wird empfohlen, zunächst eine zentrale Angehörigenbetreuung auch vor dem Hintergrund der PSNV-Grundsätze - wie Abschirmung und ruhige Gesprächsatmosphäre - zur Einschätzung der individuellen Belastung einzurichten. Es sollte dennoch genügend Flexibilität und Spielraum bestehen bleiben, Angehörige gegeben-enfalls im Verlauf dieses sehr dynamischen Prozesses zu einfachen Tätigkeiten heranziehen und einbinden zu können. Dies kann auf deren Seite als Hilfsmaßnahme wiederum Selbstwirksamkeitserleben fördern und gleichzeitig auf Seiten der Einsatzkräfte Entlastung in bestimmten Bereichen bewirken. Als Besonderheit ist bei CBRN-Lagen strenger zu verfahren, um den „sauberen Bereich“ zu erhalten und die Gefahr von zum Beispiel Kontaminationen zu vermindern. Umgekehrt empfiehlt es sich beim Betroffensein von Kindern, bereits von Beginn an flexibler zu verfahren. Hier sind Eltern, sofern dies infrastrukturell möglich und das Verletzungsmuster der Kinder nicht allzu ausgeprägt ist, bei ihren Kindern am Behandlungsplatz zu belassen beziehungsweise eine frühzeitige Wiederzusammenführung von Eltern und Kindern zu ermöglichen.
Letztliche Schlüsselstelle dafür ist eine gute Kommunikation und ein kontinuierlicher Informationsaustausch. Der Leiter der psychosozialen Unterstützung im Krankenhaus sollte dazu in regelmäßigem Kontakt zur Einsatzleitung und dem medizinisch Verantwortlichen des Krankenhauses stehen und so auf dieser Führungsebene präsent sein. Darüber hinaus sollte eine gute Kooperation zu den verschiedenen regionalen Organisationen der PSNV bestehen, um dort gegebenenfalls bei Erschöpfung der eigenen Kapazitäten in der Akutphase sowie auf jeden Fall für die Weiterbetreuung Hilfe anfordern zu können.
Literatur:
- Beerlage I, Helmerichs J, Waterstraat F, Bellinger MM: Management der Psychosozialen Notfallversorgung in Großschadens- und Katastrophenlagen. In: Schutzkommission beim Bundesministerium des Innern Hrsg.: Katastrophenmedizin-Leitfaden für die ärztliche Versorgung im Katastrophenfall. München 2010
- Beerlage I: Qualitätssicherung in der Psychosozialen Notfallversorgung. Deutsche Kontroversen – Internationale Leitlinien. Bonn: Bundesamt für Bevölkerungsschutz und Katastrophenhilfe (BBK) im Auftrag des Bundesinnenministeriums; 2009.
- Bundesamt für Bevölkerungsschutz und Katastrophenhilfe (BBK). Psychosoziale Notfallversorgung: Qualitätsstandards und Leitlinien (Teil 1). Bonn: BBK; 2009.
- Helmerichs J: Psychosoziale Notfallversorgung im Großschadensfall und bei Katastrophen. In: Lasogga F, Gasch B. (Hrsg.): Notfallpsychologie. Berlin Springer; 2007.
- Hentschel R, Nicolai Th: Kinder in Katastrophen- und Fluchtsituationen. In: Schutzkommission beim Bundesministerium des Innern Hrsg.: Katastrophenmedizin-Leitfaden für die ärztliche Versorgung im Katastrophenfall. München 2010.
- Helmerichs J: Umgang mit Menschen in Extremsituationen. In: Schutzkommission beim Bundesministerium des Innern Hrsg.: Katastrophenmedizin-Leitfaden für die ärztliche Versorgung im Katastrophenfall. München 2010.
- Referat für Gesundheit und Umwelt. Konzept zur Psychosozialen Notfallversorgung bei Großschadensfällen in München. München 2006
- Lueger-Schuster B, Krüsmann M, Purtscher K (Hrsg.): Psychosoziale Hilfe bei Katastrophen und komplexen Schadenslagen, lessons learned. Wien: Springer 2006
- Juen B: Universität Innsbruck. Österreichisches Rotes Kreuz Psychosoziale Dienste: Brauchen wir Krisenintervention im Großunfall?-Lessons learned; 2010
- Müller-Cyran A: Ethische Aspekte zur Katastrophenmedizin. In: Schutzkommission beim Bundesministerium des Innern Hrsg.: Katastrophenmedizin-Leitfaden für die ärztliche Versorgung im Katastrophenfall. München 2010.
- Domres BD, Finke EJ, Kekule, A: Großschadenslagen durch biologische Agenzien. In: Schutzkommission beim Bundesministerium des Innern (Hrsg.): Katastrophenmedizin-Leitfaden für die ärztliche Versorgung im Katastrophenfall. München 2010.
Datum: 10.10.2011
Quelle: Wehrmedizinische Monatsschrift 2011/7