Bitte auch an das Umfeld denken
Fallbeispiel: Scabies
Saskia Christin Klinger*, Michael Neuhoff**, Thomas Emser*¹
WMM, 60. Jahrgang (Ausgabe 2/2016; S. 81-83)
Einleitung
Parasitäre Hautkrankheiten werden oft mit Verwahrlosung und unhygienischen Verhältnissen assoziiert und treten meistens dort auf, wo viele Menschen auf engem Raum zusammenleben. Sie stellen jedoch nicht nur für Entwicklungsländer eine therapeutische Herausforderung dar, sondern kommen auch bei uns in Deutschland immer wieder vor.
Betroffen sind hierbei vor allem Alten- und Pflegeheime, aber auch Schulen, Kindergärten, Krankenhäuser und Kasernen. Aus diesem Grund sind parasitäre Hauterkrankungen auch in der truppenärztlichen Praxis ein immer wiederkehrendes Problem.
Fallbericht
Ein 23-jähriger Soldat stellte sich im März 2015 in der truppen-ärztlichen Sprechstunde vor. Er berichtete, seit einigen Wochen an einem juckenden Ausschlag im Bereich der linken Hand und des linken Handgelenkes zu leiden. Bei der körper-lichen Untersuchung wurden mehrere eng zusammenstehende erythematöse, nicht nässende Papeln im Bereich des linken Unterarms und beider Achselhöhlen festgestellt. Auf Grund einer bei dem Pa-tien-ten bekannten Atopie wurde zunächst von einer (allergischen?) Reaktion auf die neu gelieferte Uniform des Patienten ausgegangen und eine Therapie mit einer cortisonhaltigen Salbe (Prednicarbat 2,5 mg, Dermatop® Salbe) begonnen. Vier Tage später stellte sich der Patient erneut in der Sprechstunde vor und berichtete, dass trotz der regelmäßigen Salbenanwendungen der Ausschlag größenprogredient und mittlerweile auch im Bereich des Abdomens und der Leiste aufgetreten sei. Auf genaueres Nachfragen erinnerte sich der Patient, Ende Februar ein Wochenende bei einem Kameraden in einer anderen Liegenschaft verbracht zu haben und in den dortigen Betten genächtigt zu haben. Er erzählte weiter, dass die Bewohner dieser Stube an einem ähnlichen Hautauschlag litten, und dieser vom dortigen Standortarzt mit einer permethrinhaltige Creme (Infectoscab 5 %) therapiert würde. Eine genaue Diagnose war dem Soldaten jedoch nicht bekannt.
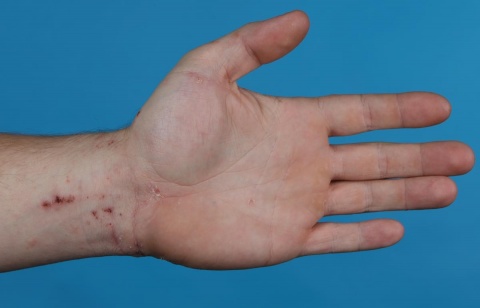
Trotz lokaler und systemischer antihistaminer Therapie kam es zu einer klinischen Verschlechterung mit Exazerbation des schmerzhaften Pruritus, so dass der TrArzt nun den Patienten mit der Verdachtsdiagnose „Scabies“ zum zivilen Facharzt für Dermatologie überweis. Hier konnte die parasitäre Hauterkrankung bestätigt werden, eine lokale Behandlung mit Permethrin (Infectoscab 5 % Creme) wurde eingeleitet. Gleichzeitig wurde eine dermatologische Vorstellung und Mitbehandlung aller Familienmitglieder des Soldaten empfohlen. Der Soldat wurde für eine weitere Woche KzH geführt, stellte sich im Anschluss jedoch nicht – wie besprochen – erneut beim TrArzt vor.
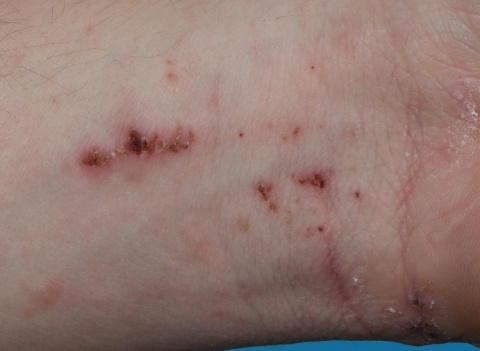
Etwa drei Wochen später meldete sich der Soldat wieder krank und beklagte eine erneute Exazerbation des vorbekannten Haut-ausschlages, einhergehend mit starken Schmerzen. Der Soldat berichtete, dass es unter der Therapie mit Permethrin (Infectoscab® 5 % Creme) zunächst zu einem Rückgang der Symptome kam, weswegen er die Therapie selbständig einstellte. Der Pa-tient wurde erneut dem Dermatologen vorgestellt, von dem ein erneuter lokaler Behandlungsversuch mit Permethrin empfohlen wurde. Trotz längerfristiger konsequenter Anwendung kam es zu keiner zufriedenstellenden Besserung. Nach erneutem dermatologischen Konsil wurde wegen frustraner Lokaltherapie ein oraler Behandlungsversuch mit Ivermectin (Stromectol®) initiiert. Unter dieser Therapie schien es zunächst so, als würde die Scabies ausheilen.
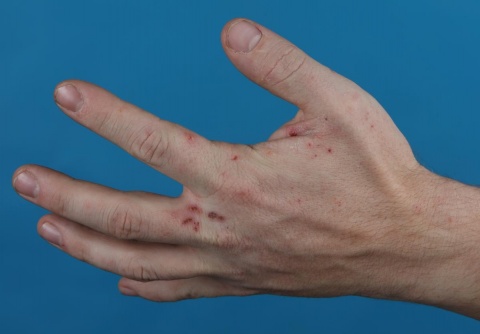
Im weiteren Gespräch stellte sich jetzt heraus, dass im Rahmen der Therapie bisher der Familienhund vergessen wurde und deswegen unbehandelt blieb, so dass von einer permanenten Reinfektion durch den Hund ausgegangen werden musste. Nachdem nun erneut die Familienmitglieder, die Partnerin und auch der Hund einer adäquaten Behandlung zugeführt wurden, konnte in der abschließenden dermatologischen Untersuchung im Juni 2015 kein Anzeichen mehr für eine Scabies festgestellt, damit die Behandlung nun eingestellt und der Soldat wieder als verwendungsfähig in den Dienstbetrieb entlassen werden.
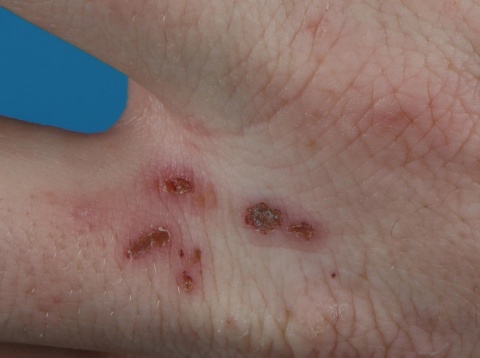
Diskussion
Scabies
Die Scabies oder Acarodermatitis (umgangssprachlich auch als „Krätze“ bezeichnet) stellt eine der weltweit am häufigsten vorkommenden parasitären Hauterkrankungen dar. Die humane Scabies wird durch die Krätzemilbe Sarcoptes scabiei variatio hominis hervorgerufen, die ein auf den Menschen spezialisierter, permanenter Parasit ist.
Die Übertragung der Erkrankung erfolgt in der Regel von Mensch zu Mensch und tritt eigentlich nur bei intensivem Hautkontakt ein. Die Übertragungswahrscheinlichkeit wird dabei umso höher, je länger und intensiver der Kontakt ist. Einfaches Händeschütteln ist meistens nicht ausreichend.
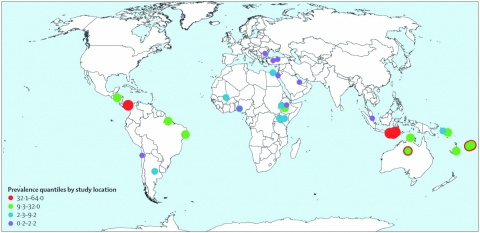
Begünstigt wird die Übertragung zudem durch schlechte sozio-ökonomische und hygienische Bedingungen, unzureichende medizinische Versorgung und große Bevölkerungsdichte. Die Erkrankungshäufigkeit ist dabei in den verschiedenen Ländern sehr unterschiedlich (Abbildung 1).
Symptome, Übertragung und Diagnostik
Die ersten Symptome erscheinen zwei bis fünf Wochen nach einer Erstinfektion. Die Primäreffloreszenzen zeigen sich als komma-artige, oft unregelmäßig gewundene wenige Millimeter lange Milbengänge. Die Krätzmilben bevorzugen dabei Körperstellen mit relativ hoher Körpertemperatur, wie beispielsweise die Interdigitalfalten der Hände und Füße, Genitalien, Achseln, Bauchnabel, Knöchel, Handgelenk oder Brustwarzenhof. Als Immunreaktion kommt es zu einer Ekzemreaktion mit disseminierten Papulovesikeln, was den charakteristischen Pruritus auslöst, der durch Wärme (zum Beispiel Bettwärme) verstärkt wird (Abbildung 2). Durch das Kratzen kann das morphologische Bild verschleiert werden, weswegen zu Beginn häufig die richtige Diagnose nicht gestellt wird. Unbehandelt verläuft die Scabies chronisch, kann jedoch auch nach Jahren spontan ausheilen.
Diagnostiziert wird die Erkrankung in der Regel durch das klinische Bild. Durch den dermatoskopischen Nachweis von Milben aus einer Schabeprobe, wird die diagnostische Sicherheit verbessert (Abbildung 3).
Auch nach erfolgreicher Behandlung können postskabiöse -Papeln über Wochen oder Monate bestehen bleiben und intermittierend weiterhin zu starkem Juckreiz führen. Milben sind dabei jedoch nicht mehr nachweisbar.
Therapie
Zur lokalen Behandlung wird Permethrin (5 % in Cremegrundlage) eingesetzt. Permethrin ist ein Insektizid und wird hauptsächlich bei einer Infek-tion mit Läusen angewandt. Seit 2004 ist das Präparat in Deutschland auch zur Therapie der -Scabies zugelassen.
Nach Abschluss der Behandlung hat in jedem Fall eine Nachuntersuchung zu erfolgen.
Meldepflicht
Gemäß § 34 des Infektionsschutzgesetztes (IfSG) dürfen Personen, die an einer Scabies erkrankt oder dieser verdächtig sind, in Gemeinschaftseinrichtungen (gemäß § 33 des IfSG) keine Lehr-, Erziehungs-, Pflege-, Aufsichts- oder sonstige Tätigkeiten ausüben, bis nach ärztlichem Attest eine Weiterverbreitung der Scabies durch sie nicht mehr zu befürchten ist.
Übt der Patient eine entsprechende Tätigkeit aus, so ist gemäß IfSG die Erkrankung selbst, aber auch jeder Verdacht, unter Angabe der persönlichen Daten des Betroffenen an das zuständige Gesundheitsamt zu melden. Verpflichtet zur Meldung ist gemäß IfSG § 8, Abs. 1 der feststellende Arzt.
Im militärischen Bereich übernimmt die Überwachungsstelle für öffentlich-rechtliche Aufgaben des Sanitätsdienstes der Bundeswehr (ÜbwStÖffRechtlAufgSanDstBw) diese Aufgabe, so dass die Meldung durch den Truppenarzt in jedem Fall an diese Stelle erfolgen muss.
Schlussfolgerung
Dieser Fall zeigt, dass selbst in einer Industrienation wie Deutschland unter in Bezug auf die hygienischen Verhältnisse guten Lebensbedingungen parasitäre Hauterkrankungen auftreten. Dem Truppenarzt – als Weichensteller – kommt hier die verantwortungsvolle Aufgabe zu, die „Spreu vom Weizen“ zu trennen und auch an durchaus seltene Erkrankungen zu denken, um die Einleitung einer sachgerechten Therapie nicht zu verzögern. Die Befassung mit parasitären Hauterkrankungen muss Bestandteil der regelmäßigen Fortbildung sein. Und eine sorgfältige Sozialanamnese schließt auch vierbeinige „Familienmitglieder“ mit ein.
Die weltweite Verbreitung und damit die Prävalenz auch in aktuellen und zukünftigen Einsatzgebieten der Bundeswehr macht zumindest das sporadische Auftreten von Scabies bei Personal aus Einsatzkontingenten wahrscheinlich.
Fazit für die truppenärztliche Sprechstunde
- Scabies ist eine parasitäre, ansteckende Hautkrankheit, die weltweit verbreitet ist.
- Bei jedem unklaren Hautausschlag empfiehlt sich eine dermatologische Vorstellung.
- Die Erkrankung an Scabies erfordert eine sorgfältige Sozialanamnese und Mitbehandlung bzw. Kontrolle der Kontaktpersonen sowie eventuell vorhandener Haustiere.
- Auch in Einsätzen muss mit dem Auftreten von Scabies gerechnet werden.
- Die Erkrankung ist gem. IfSG bei bestimmten Personengruppen meldepflichtig; bei der Erkrankung von Soldaten meldet der Truppenarzt an die für ihn zuständige ÜbwStÖffRechtlAufgSanDstBw.
* Sanitätsversorgungszentrum Cochem
** Sanitätsunterstützungszentrum Cochem
Datum: 28.02.2017
Quelle: Wehrmedizinische Monatsschrift 2016/2