INFEKTIONSMANAGEMENT EINES NOSOKOMIALEN AUSBRUCHS VON NOROVIUS-GASTROENTERITIS
Aus der Teileinheit Krankenhaushygiene (Leiter: Oberfeldarzt Dr. K. Ebert)¹ und der Abteilung X – Anästhesie, Intensivmedizin und Notfallmedizin (Leiter: Oberstarzt Dr. J. Hoitz)² am Bundeswehrkrankenhaus Hamburg (Chefarzt: Oberstarzt Dr. J. Nakath) und der Laborabteilung II (Abteilungsleiter: Oberfeldveterinär Dr. N. Langfeldt)³ des Zentralen Instituts des Sanitätsdienstes der Bundeswehr Kiel (Leiter: Oberstveterinär Dr. H. H. Pott)
von Klaus Peter Ebert¹, ², Alfred Binder³ und Ulrich Schotte³
Wir berichten über einen größeren Norovirus-bedingten Gastroenteritisausbruch in einem Bundeswehrkrankenhaus mit über 200 Erkrankten, der sich in mindestens 3 Wellen über 7 Wochen ausbreitete.
Methoden:
Falldefinition: Übelkeit, Erbrechen und/oder Durchfall ohne andere klinisch plausible Ursache; an der zeitlichen Abfolge orientierte retrospektive Darstellung und Analyse des Ausbruchsgeschehens auf der Basis der im laufenden Betrieb angefallenen klinischen und infektionsepidemiologischen Daten; Beschreibung der für den Ablauf des Geschehens und seine Eindämmung wesentlichen baulichen, strukturellen und betrieblichen Rahmenbedingungen; erstmaliger Einsatz eines für den Norovirus-Nachweis in Umgebungsproben optimierten PCR-Verfahrens.
Ergebnisse:
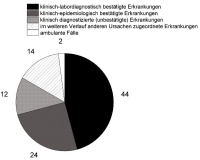
Insgesamt fielen 96 Patienten und 115 Mitarbeiter unter die Falldefinition. Bei 44 (46 %) der 96 Patienten konnte ein Erregernachweis mittels PCR geführt und bei weiteren 24 (25 %) der Patienten mit entsprechender Klinik ein direkter epidemiologischer Zusammenhang mit mindestens einem laborbestätigten Fall hergestellt werden. Bei 12 (12,5 %) der 96 Kranken wurde die Diagnose nach Ausschluss anderer Ursachen ausschließlich klinisch gestellt, 14 (14,6 %) wurden im Verlauf anderen Ursachen zugeordnet und bei 2 nach ambulanter Behandlung entlassenen Patienten lagen keine ausreichenden Daten vor. Beim Personal hatten wir keinen Zugang zu medizinischen Daten. In den Umgebungsuntersuchungen waren 30 (30,3 %) von 99 Probenentnahmestellen und bei einer Folgeuntersuchung 3 Wochen später gegen Ende des Geschehen 12 (9,8 %) von 122 Probenentnahmestellen signifikant mit Noroviren belastet.
Schlussfolgerungen:
Exemplarische Bedingungen werden diskutiert, die zum Ausbruch beitrugen. Als „lessons learned“ wird aufgezeigt, wie wichtig es bei plötzlichen Infektionsgeschehen ist, frühzeitig „daran zu denken“, um einer unkontrollierten Ausbreitung der Infektion unter Patienten und Personal zuvorzukommen. Die Infektionskontrollmaßnahmen und Notwendigkeit einer strikten Containment- Strategie für Patienten und betroffenes Personal werden dargelegt.
Infection management of a nosocomial outbreak of norovirus gastroenteritis
Background:
A major norovirus outbreak in a German military hospital is presented with more than 200 patients and staff involved spreading in at least 3 waves over 7 weeks.
Methods:
Case definition: nausea, vomiting and/or diarrhea without other clinically plausible cause; time line based retrospective analysis and presentation of the outbreak derived from the current clinical and epidemiological documentation; presentation of the relevant structural and operational context essential for the understanding of course of the event and the actions necessary for the outbreak control. For the first time a new PCR assay optimized for assessment of norovirus environmental contamination was used.
Results:
A total of 96 patients and 115 staff fell within the case definition. In 44 (46 %) of the 96 patients norovirus could be identified by PCR, another 24 (25 %) of 96 patients were directly linked to a laboratory confirmed case. In 12 (12.5 %) of 96 cases the diagnosis was made clinically after exclusion of other causes, 14 (14.6 %) were assigned to other causes and 2 outpatients had insufficient data. Regarding the staff we had no access to medical data. In the first series of environmental tests 30 (30.3 %) of 99 sampling sites and in a follow-up study three weeks later towards the end of the outbreak 12 (9.8 %) of 122 sites were significantly contaminated with norovirus.
Conclusions:
The conditions contributing to the course of outbreak are discussed. As “lessons learned“ the importance of early “taking into consideration” to prevent an uncontrolled dissemination of the infection among patients and staff is emphasized. Infection control measures are characterized and the need for a strict containment strategy is substantiated.
1. Einführung
Akute Gastroenteritiden (AGE) sind nicht nur unter Garnisonsbedingungen sondern auch im Einsatz nach wie vor wehrmedizinisch bedeutsam. Bei einem epidemischen Auftreten gefährden sie die Gesundheit der Soldaten und schränken deren Dienstfähigkeit zum Teil erheblich ein. Daher besitzen die Prävention, Erkennung und Kontrolle von AGE einen hohen Stellenwert im Sanitätsdienst. Die besonderen Lebensund Dienstbedingungen, wie zum Beispiel kasernierte Unterbringung, Gemeinschaftsverpflegung oder eingeschränkte Hygienestandards bei Übungen und im Einsatz, können das Auftreten und die Ausbreitung von AGE in militärischen Kollektiven begünstigen.
In diesem Beitrag wird ein durch Noroviren verursachtes Gastroenteritisgeschehen vorgestellt, das im Bundeswehrkrankenhaus (BwKrhs) Hamburg während des 1. Quartals 2010 in mehreren Wellen ablief. Dieses AGEGeschehen ist aus mehreren Gründen gut geeignet, die Problematik eines Ausbruchs von Infektions-krankheiten sowohl in einer Gesundheitseinrichtung als auch in „halbgeschlossenen“ Einrichtungen wie Kasernen oder Feldlagern beispielhaft aufzuzeigen. So lassen sich unter anderem die zu berücksichtigenden Rahmenbedingungen darstellen und hilfreiche Strategien zur Bewältigung des Ausbruchs herausarbeiten.
Noroviren gehören zu den humanen Caliciviren. Es handelt sich um kleine (Durchmesser 35-39 nm) nicht behüllte RNA-Viren (1). Sie verfügen über eine hohe genetische Variabilität und zeigen eine Antigendrift und saisonale Antigenshift durch genetische Rekombination zwischen unterschiedlichen Norovirus- Stämmen (5). Noroviren werden in fünf Genogruppen GG I - V eingeteilt, wobei die klinisch relevanten Genogruppen I und II über 20 Genotypen umfassen (2). Norovirus-Infektionen treten saisonal gehäuft in den Wintermonaten auf. Die durch eine Infektion erworbene Immunität gegen einen Virusstamm überdauert die jeweilige Saison, sodass der Erreger einem hohen Selektionsdruck durch die Herdimmunität ausgesetzt ist. Diesem weicht er durch Antigendrift und -shift aus (2, 5).
Die Viruspartikel sind sehr umweltstabil und besitzen eine hohe Infektiosität. Die orale Infektionsdosis für den Menschen beträgt nur 10 - 100 Viruskopien (2). Exakte Angaben zur Dauer der Infektiosität in der Umwelt existieren mangels Kultivierbarkeit humaner Noroviren in Zellkultur- oder Tiermodellen nicht. Berichte über mehrere Norovirus- Ausbrüche auf Kreuzfahrtschiffen in Folge trotz Passagier- und Crewwechsel lassen jedoch den Schluss einer über mehrere Wochen bis Monate persistierenden Infektionstüchtigkeit zu (9). Die Virusausscheidung erfolgt über Stuhl und Erbrochenes. Sie beginnt mit der klinischen Symptomatik, teilweise auch bis zu 24 Stunden davor (8), und dauert in der Regel 7 bis 14 Tage und gelegentlich bis zu mehreren Wochen (6, 7).
Die Übertragung erfolgt gewöhnlich
- direkt von Mensch zu Mensch (fäkalorale Schmierinfektion),
- durch Kontaktinfektion über kontaminierte Oberflächen,
- durch Ingestion von Aerosoltröpfchen (bei Erbrechen, Durchfall oder Flatulenzen), virushaltigen Staubpartikeln (nach Antrocknen erregerhaltigen Materials) oder kontaminierten Nahrungsmitteln und Trink- sowie Badewasser.
Maximale Viruskonzentrationen liegen im akuten Stadium vor, sodass Patienten in diesem Zeitraum hoch ansteckungsfähig sind. Die Dauer der Virusausscheidung ist häufig bei multimorbiden oder immunkom-promittierten Patienten, aber gelegentlich auch bei gesunden Probanden, die mit Noroviren infiziert wurden, deutlich verlängert. Dadurch stellen diese oft eine lang anhaltende Infektionsquelle dar (6, 7). Alle Altersgruppen sind empfänglich und können sich zu jeder Jahreszeit infizieren. Die Inkubationszeit beträgt je nach aufge-nommener Virusdosis, Alter und Disposition 5 - 72 (Mittel 24) Stunden.
Die klinische Symptomatik ist sehr variabel. Sie besteht klassischerweise aus Bauchschmerzen, Übelkeit, zum Teil schwallartigem Erbrechen (wird oft als pathognomonisch dargestellt), Durchfall und stark eingeschränktem Allgemeinbefinden mit Mattigkeit, Schwindel, Kopfschmerzen, Muskelund Gelenkschmerzen, gelegentlich auch Fieber und Schüttelfrost in nahezu jeder beliebigen Kombination (2, 3, 4). Unkomplizierte Infektionen verlaufen zumeist oligosymptomatisch, das heißt entweder nur mit Durchfall oder Erbrechen. Die Krankheitsdauer beim ansonsten Gesunden schwankt zwischen 12 Stunden und 3 Tagen. Bei älteren Menschen, Kleinkindern und abwehrgeschwächten Patienten finden sich auch wesentlich länger andauernde Verläufe (6, 7).
Eine Norovirus-bedingte Gastroenteritis ist für einen gesunden, ansonsten nicht wesentlich beeinträchtigten Menschen zwar vorübergehend äußerst unangenehm, aber im Regelfall kein Anlass für eine stationäre Behandlung. Die in ein Krankenhaus aufgenommenen Patienten sind im Allgemeinen entweder schon vorher multimorbide oder so weit vorgeschädigt, dass eine solche Gastroenteritis zu einer schweren gesundheitlichen Dekompensation führt. Zuweilen handelt es sich um eine, in der Regel bei der Aufnahme nicht bekannte, noch in der Inkubationsphase befindliche Begleiterkrankung bei anderweitiger hospitalisierungspflichtiger Grund-krankheit oder eine im Krankenhaus erworbene komplizierende Zweiterkrankung. Allen diesen Patienten ist gemeinsam, dass sie aufgrund der komplexen Situation eines erheblich größeren pflegerischen und hauswirtschaftlichen sowie in geringerem Ausmaß auch ärztlichen Personaleinsatzes bedürfen.
Eigenes Personal ist in unterschiedlichem Ausmaß von der Erkrankungswelle betroffen, durch Infektion aus dem persönlichen Umfeld ebenso wie durch Infektion am Arbeitsplatz. Es stellt während der Virusausscheidungs-phase selbst ein signifikantes Infektionsrisiko für die Umgebung dar. Bei medizinischem Personal (einschließ-lich Ärzten) zeigt sich oft eine Tendenz zur Verleugnung beziehungsweise Dissimulation. Bei den in der Regel multimorbiden Patienten ist die Compliance häufig nicht ausreichend, sodass an diesen Stellen Lücken in einer Barrierestrategie auftreten können.
2. Methoden
2.1 Krankenhausstruktur zum Zeitpunkt des Norovirus-Gastroenteritis-Ausbruchs im BwKrhs Hamburg im 1. Quartal 2010
Das Bundeswehrkrankenhaus Hamburg ist ein Krankenhaus der Grund- und Regelversorgung mit Elementen der Schwerpunktversorgung und betreibt aktuell 276 Planbetten in 12 bettenführenden Abteilungen und 5 Funktionsbereichen. Die bettenführenden Abteilungen sind in einem ca. 600 m langen Baukörper aus dem Jahr 1937 untergebracht mit den fachärztlichen Untersuchungsstellen (Fachambulanzen) an den jeweiligen Enden der Flure. Die Stationen und Fachambulanzen werden im Wesentlichen über ein zentral gelegenes Treppenhaus und die dort installierten Aufzüge erschlossen.
Dadurch haben alle Stationen eine Durchgangsfunktion, deren Sperrung umfangreiche, von Angehörigen, Patienten, Zuweisern, aber auch von den Verantwortungsträgern im Haus kaum akzeptierte Funktionseinschränkung nach sich zieht. Dies reicht bis hin zur Schließung ganzer Fachbereiche, weil in den Ambulanzen auch die Funktionsdiagnostik für den stationären Bereich stattfindet. Das Gebäude wurde kontinuierlich saniert und modernisiert, soweit das in diesem Baukörper möglich war.
Es gibt noch einen hohen Anteil an 4- und Mehrbettzimmern. Einzelnen Zimmern zugeordnete Sanitärbereiche sind die Ausnahme. Im Erdgeschoss sind neben Bettenstationen, Fachambulanzen und Teilen der Radiologie in einem Seitentrakt Personal- Speisesaal, Cafeteria (Personal und Patienten / Angehörige) mit Verkauf von Zeitungen und Gegenständen des täglichen Bedarfs, Teile der Radiologie mit Wartezone im Foyer, administrative Krankenhausaufnahme sowie Telefonzellen, Diensttelefonapparate für Patienten und ein Geldautomat untergebracht. Im 1. Obergeschoss befinden sich die interdisziplinäre Notfallaufnahme, OP, Aufwachraum und Intensivstation, Teile der Radiologie sowie Bettenstationen und Fachambulanzen, im 2. Obergeschoss Bettenstationen und Fachambulanzen sowie die Personal- und Patientenbibliothek. Stationsübergreifend tätig sind unter anderem die Physiotherapie, der Hol- und Bringedienst des Labors, der Sozialdienst und die Patientenbibliothek mit einer mobilen Ausleihe.
Die Bettenbelegung und der Einsatz von Pflegeund hauswirtschaftlichem Personal erfolgen im Bedarfsfall bereichsübergreifend, vor allem in Phasen mit reduziertem Betrieb, wie zum Beispiel über Weihnachten / Neujahr. Der Reinigungsdienst wird von einem externen Dienstleister mit nur teilweise fester Personalzuordnung zu den Bereichen wahrgenommen.
2.2 Fallfindung
Die Erstmeldung am 05.01.2010 basiert auf einer Spontanmeldung der betroffenen Station und einer noch erheblich lückenhaften Fallsuche beim Personal und ist mit einer hohen Dunkelziffer belastet. Die Meldungen ab dem 08.01. beruhen auf einer aktiven Fallsuche auf der Basis der Auswertung der Morgenbesprechung der Stationsleitungen bei der Pflegedienstleitung (PDL) und einem täglichen Abfragerundgang der Hygienefachkraft oder des Hygienebeauftragten Arztes über die Stationen. Als Falldefinition wurde bewusst die Abfrage nach Patienten mit Übelkeit beziehungsweise. Erbrechen und/ oder Durchfall gewählt. Die Zuordnung zu den Kategorien wurde vom Hygienebeauftragten Arzt vorgenommen und dynamisch an eingehende Befunde angepasst. Die Abfrage nach Personalausfällen aufgrund von Durchfallerkrankungen erfolgte auf die gleiche Weise, zusätzlich noch über die klinischen Abteilungsleiter für das ärztliche Personal, über die Leiter der nicht bettenführenden Funktionsbereiche, die Truppenärztin und die Personalsachbearbeiter bei der Verwaltung. Die namentlichen Angaben wurden beim Hygienebeauftragten Arzt zusammengeführt und abgeglichen.
Die hier berichteten Fallzahlen entsprechen den im Rahmen der öffentlich-rechtlichen Aufsicht an den Kommandohygieniker übermittelten Fallzahlen. Die bei den Patienten verwendete Kategorie „klinisch-labordiagnostisch bestätigte Erkrankung“ entspricht der Kategorie C der Falldefinition des Robert Koch-Instituts (RKI). Die Kategorie „klinisch-epidemiologisch bestätigte Erkrankung“ entspricht der RKI-Kategorie B und die hier als „klinisch diagnostizierte (unbestätigte) Erkrankung“ bezeichnete Kategorie entspricht der RKI-Kategorie A. Bei fehlendem Norovirus-Nachweis und weiter bestehendem Infektionsverdacht wurde konsequent versucht, andere differenzialdiagnostisch relevante gastrointestinale Erkrankungen nachzuweisen oder auszuschließen. Als „im weiteren Verlauf anderen Ursachen zugeordnete Erkrankung“ wurden die Fälle bezeichnet, bei denen sich bei fehlendem Norovirus- Nachweis zu einem späteren Zeitpunkt eine anderweitige, die gastrointestinale Symptomatik klinisch plausibel erklärende Ursache sichern ließ.
Bei den „ambulanten Fällen“ lagen keine ausreichenden Daten vor, um sie sinnvoll zu kategorisieren. Diese Kategorie ist mit einer hohen Dunkelziffer belastet, da jene Patienten nach Möglichkeit aus der Notfallaufnahme direkt nach Hause entlassen wurden. Daher war eine „Abfrage im Bestand“ nicht möglich und das zum Abfragezeitpunkt anwesende Personal aufgrund des Schichtdienstes auch nur zu einem geringen Anteil persönlich in die Bearbeitung solcher Fälle involviert. In Veröffentlichungen des RKI, die nicht nach Falldefinitionen differenzieren, zum Beispiel die wöchentliche „Aktuelle Statistik meldepflichtiger Infektionskrankheiten“ im Epidemiologischen Bulletin, werden nur Erkrankungen der Kategorien B und C gezählt.
2.3 Labordiagnostik
Bei den meisten Patienten wurde versucht, mit Einsetzen der klinischen Symptomatik einen labordiagnostischen Erregernachweis von Noroviren im Stuhl zu führen. Aus grundsätzlichen Überlegungen (Validierung eines erst seit Kurzem verfügbaren Schnelltests) war eine Parallelbestimmung mit dem Schnelltest im hauseigenen Labor und eine Real-Time RTPCR im Zentralen Institut des Sanitätsdienstes der Bundeswehr Kiel, Außenstelle Berlin (ZInst- SanBw Kiel ASt Berlin), Laborabteilung I vorgesehen. Als Schnelltest des klinischen Labors im Hause diente der RIDA®QUICK Norovirus (N1403), Fa. R-Biopharm AG, Darmstadt, ein Enzymimmunchromatografie-Test (Nachweisgrenze: ca. 100 000 – 1 000000 Kopien/ml Stuhl, persönliche Mitteilung des Herstellers). Bei der Auswertung von 104 während des hier beschriebenen Ausbruchs zeitgleich gewonnenen Stuhlprobenpaaren, die parallel mittels Schnelltest und PCR untersucht wurden, ergaben sich, auf den „Goldstandard“ PCR bezogen, ein positiver Prädiktionswert von 99 % und ein negativer Prädiktionswert von 75 % bei einer Prätest-Wahrscheinlichkeit von 40 % (Daten hauseigenes Labor).
PCR-Diagnostik ZInstSanBw Kiel ASt Berlin, LA I: Die RNA-Isolierung wurde mittels kommerzieller Kits (QIAamp® DNA Stool Mini Kit) durchgeführt. Der anschließende Virusnachweis erfolgte mit dem kommerziell erhältlichen MutaREX®Norovirus real time RT-PCR-Kit in einem Roche LightCycler® (Nachweisgrenze: ca. 20 – 100 Kopien in der eingebrachten Probe entsprechend 1 000 – 10 000 Kopien/ ml Stuhl).
In einigen Fällen wurden vor allem bei Problempatienten mit hochgradigem klinisch-epidemiologischem Verdacht auf eine Norovirus- Infektion, aber auch bei immunkompromittierten Patienten mit klinisch protrahiertem Verlauf, zum Teil auch durch engagierte Mitarbeiter veranlasst, mehrfache Norovirus-PCRKontrollen durchgeführt. Dabei gewonnene Erkenntnisse über gelegentlich sehr späte Virusnachweise trotz bestehender klinischer Symptomatik und Einbindung in eine oder mehrere Infektionsketten, aber auch über eine bei manchen, insbesondere immunkompromittierten Problempatienten, lange anhaltende, teilweise undulierende Symptomatik bei hoher Virusausscheidung waren für uns sehr interessant und lehrreich.
2.4 Umgebungsuntersuchungen
Am 14.01.2010, am Ende der 2. Woche des Ausbruchsgeschehens, wurden im laufenden Betrieb vom ZInstSanBw Kiel, Laborabteilung II Veterinärmedizin, Oberflächentupferproben in Patientenbereichen, in der Truppenküche, in der Kantine und in Bereichen mit Publikumsverkehr entnommen. Ein besonderes Augenmerk wurde auf gemeinschaftlich genutzte Einrichtungen wie Getränke- und Lebensmittelautomaten, Geldautomat, Telefonzellen, Besucher-, Personal- und gemeinschaftlich genutzte Patiententoiletten gelegt.
Die Wischproben wurden mit einem mit Phosphatpuffer getränkten Wattetupfer aufgenommen.
Labornachweis: Die RNA-Isolierung wurde mittels kommerzieller Kits (QIAamp Viral Mini Kit, EZ 1 Virus Mini Kit, Qiagen) durchgeführt. Der molekularbiologische Nachweis der Noroviren in den Umgebungsproben erfolgte nach direkter Elution der Tupfer in dem für die RNA-Isolierung verwendeten RNA-Lysis-Puffer mittels Real-Time RT-PCR (Methode Höhne und Schreier, RKI). Bei dieser Vorgehensweise kann man aus methodischen Gründen davon ausgehen, dass nur RNA aus intakten, das heißt infektionstüchtigen, Viren erfasst wird. Ein definitiver Nachweis der Infektiosität der erfassten Viren war nicht möglich, da bis dato kein Zellsystem für die Anzüchtung humaner Noroviren existiert.
Insgesamt wurden 99 Proben analysiert und ausgewertet. In dieser Untersuchungsserie erwiesen sich 30 (30,3 %) Proben als signifikant belastet. Diese stammten zu einem großen Teil von Verkehrsflächen und Gemein-schaftseinrichtungen, aber auch aus dem Bereich von klinisch als Infektionsherd beurteilten Problempatienten. Am 10.02. 2010, Mitte der 6. Woche des Ausbruchsgeschehens, wurde diese Untersuchung wiederholt. Insge-samt wurden 122 Proben analysiert und ausgewertet. Der Schwerpunkt der Probennahme lag auf den bei der Voruntersuchung auffälligen Bereichen, den Bereichen mit aktueller Infektionsaktivität sowie den Gemeinschafts-bereichen. Diese Serie fiel mit nur noch 12 (9,8 %) positiven von 122 untersuchten Proben deutlich erfreulicher aus. Das hing einerseits mit einer besseren Kontrolle der als Infektionsquellen eingeschätzten Problem-patienten zusammen. Andererseits konnte dadurch auch belegt werden, dass es gelungen war, vorher bestehende Lücken im klinischen Barrieremanagement weitgehend zu schließen. Die infektionsepidemi-ologische Bedeutung solcher Befunde sollte nicht unterschätzt werden. Es liegen Berichte von Kreuzfahrtschiffen vor, bei denen Norovirus-Ausbrüche (genotypisiert) über 6 „Generationen“ von Passagieren und mehreren Crew-Wechseln trotz aufwendiger Desinfektions- und Sanierungsmaßnahmen immer wieder aufgeflackert sind (9).
3. Ergebnisse und Diskussion
3.1 Chronologie des Ausbruchs
Am Dienstagnachmittag, den 5. Januar 2010, berichtete die unfallchirurgischorthopädische Station über 4 Patienten mit Durchfallerkrankungen, teilweise in Kombination mit Übelkeit und Erbrechen. Bei 2 Patienten sei der Norovirus- Schnelltest positiv ausgefallen. Zusätzlich gab es Gerüchte über ebenfalls erkrankte Ärzte. Am Vortag waren die Patienten, die über die Weihnachtsfeiertage in drei Stationen fachübergreifend zusammen-gezogen worden waren, auf die nun wiedereröffneten fachlich zuständigen Stationen verteilt worden. Das medizinische, pflegerische und hauswirtschaftliche Personal war, soweit es nicht frei hatte, über die Feiertage ebenfalls abteilungs- und stationsübergreifend eingesetzt worden.
Es erfolgte eine erste Information der Krankenhausleitung und eine telefonische Vorabinformation der Aufsichtsbehörde über einen kleinen Norovirus- Ausbruch. Die beim Auftreten von Norovirus- Infektionen allgemein üblichen Infektionskontrollmaßnahmen wurden sofort eingeleitet. Die Gerüchte über betroffenes Personal ließen sich an diesem Nachmittag nicht mehr verifizieren, da ein großer Teil der Mitarbeiter bereits Dienstschluss hatte oder sich nach den Feiertagen im Dienstzeitausgleich befand. Trotzdem deutete die zu diesem Zeitpunkt noch ausgesprochen unsichere Informationslage auf die Entwicklung eines größeren Problems hin.
Am nächsten Vormittag (Mittwoch, 06. 01.) wurden 8 erkrankte Mitarbeiter, davon 5 Ärzte der verschiedenen chirurgischen Abteilungen beziehungsweise Sektionen identifiziert. Diese litten bereits am Wochenende oder am Montag (02. / 03. / 04. 01. 2010) an einer Brechdurchfallerkrankung, ohne dass diese näher abgeklärt wurde und die Mitarbeiter die erforderliche Zeit von der Arbeit freigestellt wurden. Eine konsequente Fallsuche unter den Patienten und Mitarbeitern ergab bis Freitagmorgen (08.01.) insgesamt 15 Patienten (darunter nur 1 Neuauf-nahme mit Norovirus-Infektion!) sowie 28 erkrankte Mitarbeiter. Mittlerweile waren patientenseitig auch die Allgemeinchirurgie, die Innere Abteilung, die Urologie und die HNO-Abteilung betroffen, bei den Mitarbeitern auch die Funktionsbereiche mit Patientenkontakt wie die Radiologie und die Physiotherapie.
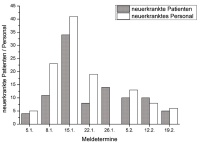
Eine Anzahl klinisch suspekter Patienten der Inneren Abteilung mit gastrointestinalen Störungen war am Mittwochvormittag bereits entlassen, bevor eine Norovirus-Diagnostik durchgeführt oder Infektionskontroll-maßnahmen eingeleitet wurden. Den weiteren Verlauf des Ausbruchs kann man der Abbildung 1 entnehmen, in der die wöchentlichen Neuerkrankungen von Patienten und Personal dargestellt sind. In Abbildung 2 sind die Fallkategorien unter Verwendung der RKI-Falldefinition aufgeführt. Bei einem Vergleich mit anderen Ausbrüchen muss beachtet werden, dass nur die Kategorien B (klinisch-epidemiologisch bestätigte Erkrankung) und die Kategorie C (klinisch-labordiagnostischbestätigte Erkrankung) in die weitere Infektionsberichterstattung eingehen.
Abb 1: Verlauf des Norovirus-bedingten Gastroenteritisausbruchs Die Zahlen präsentieren die Meldedaten für Neuerkrankungen bei Patienten und Personal seit dem jeweils vorangegangenen Meldetermin im Rahmen der öffentlichrechtlichen Überwachung durch den Kommandohygieniker. Die Erstmeldung am 5.1. basiert auf Spontanmeldungen von den Stationen und ist retrospektiv mit einer erheblichen Untererfassung belastet.
Abb 2: Kategorisierung von Kranken und Krankheitsverdächtigen Alle Erkrankungen mit Übelkeit/Erbrechen und/oder Durchfall wurden erfasst und im Verlauf der RKI-Falldefinition Kategorie A, B oder C zugeordnet. Hinzu kamen zwei Kategorien von Fällen: Patienten, die im weiteren Verlauf anderen Ursachen zugeordnet werden konnten, und ambulante Fälle, bei denen keine ausreichenden Daten vorlagen.
Im hier ber ichteten Ausbruch konnte durch die konsequente Labordiagnostik eine Norovirus-Infektion bei 46 % aller Durchfallerkrankten in diesem Zeitraum durch Virusnachweis gesichert werden. Damit ließ sich der e pidemiologische Zusammenhang einer klinisch diagnostizierten Norovirus-Infektion mit einem durch Virusnachweis gesicherten Indexoder Folgefall wesentlich häuf iger herstellen als sonst üblich. Insgesamt konnten auf diese Weise 71 % aller im Berichtszeitraum bei Patienten aufgetretenen Durchfallerkrankungen als gesicherte Norovirus-Infektion eingeordnet werden.
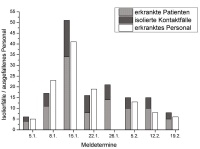
Bei den betroffenen Mitarbeitern lagen erwartungsgemäß kaum Labordaten vor, da der epidemiologische Zusammenhang mit dem Ausbruch in aller Regel für die Diagnosestellung aus reichend war und es auf jeden Fall vermieden werden sollte, erkrankte Mitarbeiter (Soldaten) nur zum Zweck der Diagnosesicheru ng einzubestellen. In der Abbildung 3 wird die erhebliche zusätzliche Belastung der Mitarbeiter durch die Isolierfälle bei zeitgleichem ausbruchsbedingtem Personal aus fall dargestellt. Der Berechnung der Ausfallzeiten liegen typisierende Annahmen von 3 Erkrankungstagen und 3 weiteren Karenztagen während der Phase hoher Virusausscheidung zugrunde, das heißt 6 Kalendertage bei 5 Arbeitstagen und 2 freien Tagen pro Woche.
Abb 3: Belastung des Krankenhauses durch Isolierungsmaßnahmen bei zeitgleichem Norovirus-bedingtem Personalausfall Die dargestellten Daten sind Prävalenzdaten jeweils am Tag der Meldung. Da die Daten zur Anzahl der während der Inkubationszeit isolierten Kontaktfälle nicht mehr für jeden Meldestichtag vorlagen, wurde auf der Basis der vorhandenen Daten eine pauschale Schätzung von 50 % isolierter Kontaktfälle im Verhältnis zu den erkrankungsbedingt isolierten Patienten vorgenommen. Die durch Isolierfälle bedingte Belastung wurde dem zeitgleichen Personalausfall durch Norovirusinfektionen gegenübergestellt.
Ab der 2. Woche wurde über das Sanitätskommando I zusätzliches Unterstützungspersonal angefordert und nach kurzer Hygieneeinweisung in den Betrieb integriert.
Ab Ende der dritten Woche sah es mehrfach so aus, als ob der Ausbruch „ausgebrannt“ wäre. Dies erwies sich jeweils als Irrtum. Bei der Analyse des erneuten Aufflackerns des Infektionsgeschehens konnte in der Regel ein übersehener oder falsch bewerteter Fall oder eine zwar nach klassischen Regeln (3 Tage nach Sistieren der klinischen Symptomatik) mögliche „Entisolierung“ von immunkompromittierten „Langzeit“ausscheidern als Quelle identifiziert werden. Jeder der wenigen Einzelfälle verlängerte die Ausbruchsdauer aufgrund von Sekun-därinfektionen um etwa 7 bis 10 Tage. Es konnten im weiteren Verlauf dieses Ausbruchs, abgesehen von den anfänglichen Indexpatienten, nur zwei Patienten, die mit einer klinisch manifesten Norovirus-Infektion stationär aufgenommen wurden, sicher identifiziert werden, da konsequent versucht wurde, solche Patienten einer ambulanten Behandlung zuzuführen.
Die typische Zeitspanne zwischen Aufnahme und Ausbruch der Erkrankung betrug 2 – 4 Tage, auch wenn keine vorangegangene externe Norovirus-Exposition eruiert werden konnte. Als Erklärungsmodell kommen hierfür lediglich ein ungewöhnlich hoher, nicht plausibler Anteil nosokomialer Übertragungen bei einem ebenfalls nicht plausibel niedrigen Eintrag von außen in Betracht, oder die Inkubationszeit ist in Verbindung mit dem ebenfalls ungewöhnlich hohen Anteil oligosymptomatischer Verläufe doch häufig länger als die in der Literatur üblicher-weise zugrunde gelegten 5 – 60 Stunden. Das könnte entweder für einen Virusgenotyp geringerer Virulenz oder eine relativ niedrige Infektionsdosis sprechen und würde eventuell auch den ebenfalls ungewöhnlich hohen Anteil oligosymptomatischer Verläufe erklären.
Erst in der 7. Woche des Ausbruchs kam es nicht mehr zum Aufflackern nosokomialer Infektionsketten. Die in dieser Woche aufgetretenen Neuerkrankungen ließen sich zwanglos auf einen Eintrag von außen ohne innerklinische Weiterführung der Infektionsketten zurückführen, sodass die formalen Kriterien eines Ausbruchs nicht mehr gegeben waren.
3.2 Maßnahmen
Die am 06.01. unmittelbar vom Hygienebeauftragten Arzt eingeleiteten Maßnahmen umfassten im wesentlichen das allgemein empfohlene Standardmaßnahmenpaket:
- Verlegungsstopp / Aufnahmestopp der betroffenen Station, Unterbringung von neuen unfallchirurgischen Patienten auf anderen Stationen
- Ermittlung der Infektionssituation in den übrigen Bereichen
- Isolierung der betroffenen Patienten
- „Isolierung“ der betroffenen Station
- Information der Röntgenabteilung und der Funktionsdiagnostik
- Stopp von Personal-Wanderungsbewegungen
- Ausstattung der Station sowie weiterer Risikobereiche mit Sterilium Virugard
- Intensivierung von Desinfektionsmaßnahmen nach Hygienehandbuch
- Schulung des Personals einschließlich der unterstützenden Dienste (Physiotherapie, Röntgen, Funktionsdiagnostik, Reinigung, Küche, Hol- und Bringedienste)
- Information der Apotheke, Bereitstellung von Sterilium Virugard
- Einleitung von Bestätigungsdiagnostik
- Information des Dienststellenleiters
- Information von KH-Feldwebel und Truppenarzt
- telefonische Vorabinformation des beratenden Krankenhaushygienikers und des Kommandohygienikers mit kurzfristigem Update
- Erfassung der betroffenen Patienten, bei Entlassung, Instruktion hinsichtlich erforderlicher Hygienemaßnahmen, Ausstattung mit Desinfektionsmittel
- Erfassung des betroffenen Personals, Instruktion hinsichtlich „Sperrzeiten“ und nachfolgend erforderlichen Hygienemaßnahmen
- Veranlassung der Meldungen nach IfSG und Ausführungsverordnung Bw
- Erfassung von Krankmeldungen des zivilen und militärischen Personals mit Durchfallerkrankungen als Sentinel
- Durchführung einer „Krisensitzung“ aller verantwortlichen Entscheidungsträger mit Festlegung / Abstimmung der weiteren Vorgehensweise und Verantwortlichkeiten, Zuweisung von Aufgaben und Festlegung der Informationspolitik nach innen und außen, Festlegung der internen Informationsstränge, Terminplanung für Folgesitzungen.
Am 07.01. erfolgte eine ausführliche schriftliche Mitarbeiterinformation durch die Krankenhaushygiene unter anderem mit detaillierter Falldefinition, detaillierter Festlegung von Isolierungsstrategien für Erkrankte und nicht erkrankte Kontaktpersonen, Besucherregelungen, Regelungen zur stationsfernen Diagnostik, zum Personal-einsatz, zur Fallerfassung bei Patienten und Personal, zu Meldepflichten und Meldewegen sowie zum Verhalten bei Erkrankung von Mitarbeitern und Familienangehörigen. Im weiteren Verlauf wurde die bisher am stärksten betroffene unfallchirurgische Station als zentrale Isoliereinheit festgelegt, das Haus für Elektivaufnahmen gesperrt, der erhöhte Reinigungs- und Desinfektionsbedarf (3 x täglich) definiert sowie die Müllentsorgung der betroffenen Bereiche, die- Einrichtung einer 24/7 Rufbereitschaft für die Hygiene, tägliche Hygienevisiten auch am Wochenende und vieles mehr geregelt.
Die Selbstbedienung bei Speisen und Getränken, vor allem Kaffee, Obst, Saftspender, Milchdöschen, Ketchup und ähnliches, für Personal und Patienten sowie der Betrieb im Speisesaal und in der Cafeteria wurden auf die Ausgabe durch das Personal umgestellt. Vor dem Speisesaal wurde eine verpflichtende und überwachte Händedesinfektion eingeführt. Stationsübergreifende Dienste wie Physiotherapie, Ergotherapie und Bibliotheksleihverkehr wurden vorübergehend eingestellt. Die Tätigkeit des Sozialdienstes auf den Stationen wurde auf das betrieblich unabdingbar erforderliche Mindestmaß (Sicherstellung des Patientenabflusses) unter entsprechender persönlicher Schutzausrüstung reduziert.
Die Infektionsschutzmaßnahmen mussten wegen weiterer Ausbreitung der Erkrankung unter den Patienten und dem Personal in der Folge weiter eskaliert werden.
Bei zwei Anlässen mussten Stationen komplett geräumt, desinfiziert und alles Verbrauchsmaterial vernichtet werden. Eine Nachtwache erlitt mitten in der Nacht eine Brechattacke und erbrach sich auf dem Stationsflur, konnte aber nicht abgelöst werden. In den folgenden Tagen stiegen die Neuerkrankungen im betroffenen Bereich steil an. Das Problem konnte erst durch komplette Räumung der Station mit nachfolgender Grundreinigung gelöst werden. In einem weiteren Fall brachten Angehörige einen jungen Soldaten, der kurz zuvor wegen einer anderen Erkrankung im Haus behandelt worden war, wegen „Unwohlseins“ trotz Ablehnung der Aufnahme erneut auf die Station und setzten ihn in den Aufenthalts- und Speiseraum. Der junge Mann erbrach sich im Schwall. Auch hier musste die Station in zwei Ansätzen jeweils zur Hälfte geräumt und grundgereinigt werden. Das Vorgehen in Abschnitten erwies sich nicht als erfolgreich. Ruhe kehrte erst ein, nachdem eine Komplett-räumung und nochmalige Grundreinigung erzwungen wurden.
Auf einer weiteren hoch belasteten Station gelang eine Sanierung in Abschnitten, nachdem der immunkompromittierte „Langzeit“ausscheider zur Stammzellapherese in ein anderes Haus verlegt worden war.
Als besonders schwierig durchsetzbar erwiesen sich alle Maßnahmen, die Einschränkungen des klinischen Betriebs nach sich zogen. Manche Regelung, die von der Hygiene für notwendig gehalten wurde, weil bestimmte Probleme antizipiert wurden, konnte zu diesem Zeitpunkt mangels harter Datengrundlage nicht proaktiv durchgesetzt werden, sodass die Probleme anschließend reaktiv bearbeitet werden mussten.
3.3 Infektionsepidemiologische Bewertung des Ausbruchs
Das Verteilungsmuster der in der Frühphase erkrankten Patienten und Mitarbeiter deutet darauf hin, dass es um Silvester / Neujahr herum an mindestens zwei, wahrscheinlich sogar an drei Stellen zu einem primär unbemer-kten Eintrag einer Norovirus-Infektion in das BwKrhs Hamburg gekommen war. Offen ersichtlich war der Infek-tionsweg über unfallchirurgische Patienten, wobei der oder die mögliche(n) Indexpatient( en) bei Wahrnehmung der gehäuft aufgetretenen gastrointestinalen Infektionen bereits entlassen war(en). Ein weiterer Infektionsweg lief über die Innere Abteilung, wo eine unspezifische gastrointestinale Symptomatik bei mehreren multimorbiden und mental eingeschränkten Patienten auf andere Ursachen zurückgeführt wurde und eine Norovirus-Diagnostik erst nach Auftreten der unfallchirurgischen Fälle eingeleitet wurde. Zusätzlich lag auf dieser Station auch noch ein Patient mit einer Agranulozytose, bei dem im Verlauf komplizierend eine chronische Norovirus- Infektion nachgewiesen wurde, ohne dass dies anfangs so wahrgenommen wurde.
Zwei Soldatinnen aus einer Fachambulanz erkrankten zwischen Weihnachten und Silvester mit erheblicher gastrointestinaler und Allgemeinsymptomatik. Die Indexpatientin hatte anschließend frei und blieb zu Hause. Ihre Kollegin ließ sich, da sie über Silvester zum Dienst eingeteilt war, in der interdisziplinären Zentralen Notfallauf-nahme untersuchen. Hier waren zuerst der diensthabende Assistenzarzt aus der Anästhesieabteilung, anschließend der Assistent der Inneren Abteilung und danach der chirurgische Assistent beteiligt, bevor die Patientin zur weiteren Abklärung in der gynäkologischen Abteilung eines Nachbarkrankenhauses vorgestellt wurde. Nach Ausschluss einer Erkrankung auf diesem Fachgebiet wurde sie dann am nächsten Tag zurückverlegt und mit der Diagnose einer unspezifischen Gastroenteritis auf die Innere Abteilung des Hauses aufgenommen. Bei einer späteren Verfolgung der Infektionsketten konnte dieser Fall identifiziert und bei einer dieser beiden Patientinnen ein Norovirus- Nachweis geführt werden.
Ein dritter Infektionsweg verlief wahrscheinlich über die Allgemeinchirurgie, wobei der eigentliche Indexpatient nicht mehr identifiziert werden konnte, weil zahlreiche Patienten vor der Rückverteilung auf die wieder eröffneten Stationen entlassen wurden. Möglicherweise gab es hier, da die Allgemeinchirurgie mit der Urologie zusammengelegt war, einen epidemiologischen Zusammenhang mit einem hoch immunsupprimierten urologischen Tumorpatienten. Man hatte die Symptomatik auf die Chemotherapie zurückgeführt, wir konnten aber eine lange anhaltende massive Norovirus-Ausscheidung mit erheblicher Umgebungskontamination nachweisen.
Ein großer Teil der hier aufgezeigten Zusammenhänge zeigte sich erst bei einer retrospektiven Analyse, nachdem alle Daten vorlagen. Teilweise wurde auch der Labornachweis bei entsprechendem klinischem Verdacht und negativen Erstbefunden durch Wiederholungsuntersuchungen erzwungen, um zu verhindern, dass klinisch suspekte Patienten mit rezidivierenden Durchfällen vorzeitig aus der Isolierung entlassen wurden.
Es kam offensichtlich zur Generierung eines infektionsrelevanten Erregerreservoirs durch die späte Identifizierung der Fälle und Verteilung von unerkannt erkrankten oder in der Inkubationszeit befindlichen Patienten trotz maximaler Reinigungs- und Desinfektionsmaßnahmen. Dafür spricht auch eine signifikante Virusbelastung an 30 (30,3 %) von 99 Probenentnahmestellen, die auf dem Höhepunkt der Infektionswelle gegen Ende der zweiten Woche im laufenden Betrieb bei dreimal täglich durchgeführter desinfizierender Reinigung aller Patientenbereiche, Verkehrsflächen und Gemeinschaftseinrichtungen untersucht wurden.
Die frühe unbemerkte Ausbreitung unter dem Personal der Silvester-/Neujahrsschicht hat sicherlich wesentlich zu dieser großräumigen Ausbreitung beigetragen. Nach deutlichem Rückgang der Infektionsraten gegen Mitte der sechsten Woche wurden die Umgebungsuntersuchungen wiederholt. Bei dieser Untersuchung waren nur noch 12 (9,8 %) von 122 Proben positiv, die auffälligen Bereiche zentrierten sich um einen immun - inkompetenten und wenig kooperativen Patienten, der später als „Langzeit“ ausscheider identifiziert wurde, sowie um einen zweiten Bereich, in dem gastrointestinale Beschwerden gerne „wegdefiniert“ wurden. Beide Bereiche wurden aufgrund klinisch-epidemiologischer Auffälligkeiten erfolgreich saniert. Die virologischen Daten konnten die epidemiologische Einschätzung des Problems im Nachgang bestätigen.
Folgende Faktoren haben zum Verlauf des Ausbruchs beigetragen:
- Das Einbringen der Infektionsquellen geschah zwischen Weihnachten und Neujahr, einer Zeit, in der die Stationen zusammengelegt und bereichsübergreifend belegt waren, und das Personal ebenfalls zwischen den Bereichen pendelte. Das Krankenhaus arbeitete über 11 Tage im Bereitschaftsdienstbetrieb mit deutlich verminderter Personalstärke. Die Wahrscheinlichkeit, dass auf eine Begleiterkrankung, die sich zum Zeitpunkt der Aufnahmeuntersuchung noch nicht klinisch manifestiert hat, im weiteren Verlauf verzögerungsfrei reagiert wird, ist in solchen Phasen deutlich geringer als sonst üblich, solange diese Begleitstörung in der Wahrnehmung der Handelnden keine schwere Bedrohung für Gesundheit oder Leben darstellt. Die in diesem Ausbruch eher unspektakulären klinischen Verläufe wurden von den Handelnden nicht rechtzeitig als Problem wahrgenommen. Das Verteilen der Patienten auf die wieder eröffneten Stationen in der Anfangsphase des Ausbruchs hat diese Probleme potenziert.
- Das Haus hat im Hinblick auf wirksame Containment-Strategien äußerst ungünstige Voraussetzungen:
- infrastrukturell durch den langen Baukörper und die Durchgangssituation im Bereich der Stationen sowie das weitgehende Fehlen kleiner Zimmer mit individuellen Sanitärzellen.
- betriebsorganisatorisch durch die bereichsübergreifende Bettenbelegung.
- personalwirtschaftlich durch den übergreifenden Einsatz von Pflege-, hauswirtschaftlichem und Reinigungspersonal.
Unter diesen Randbedingungen würde eine konsequent verfolgte Containment- Strategie zur Infektionskontrolle zu nicht mehr akzeptierten Einschränkungen der medizinischen Leistungsfähigkeit führen.
- Klinische, zeitliche und epidemiologische Verläufe von Norovirus-Infektionen sind wahrscheinlich in der Realität wesentlich variabler als dies im Bewusstsein der Fachöffentlichkeit präsent ist. Dank des stärkeren Einsatzes hoch sensitiver Virusnachweisverfahren werden offenbar oligosymptomatische und atypische, oft aber lange anhaltende, Verläufe eher wahrgenommen, die ohne wirksame Infektionsschutzmaßnahmen trotzdem ein hohes Infektionspotenzial haben.
- Die Umgebungskontamination mit Noroviren ist epidemiologisch äußerst bedeutsam. Das wurde anfangs unterschätzt.
- Einzelne immunkompromittierte und teilweise wenig kooperative Patienten mit lange andauernder Norovirus- Ausscheidung haben in der Ausbruchssituation ein von allen Handelnden unterschätztes Erregerreservoir dargestellt. Bei der zu erwartenden Morbiditätsentwicklung ist in Zukunft gehäuft mit solchen Problemen zu rechnen.
3.4 Grenzen von Infektionskontrollstrategien
Wie die Analyse dieses Norovirus-Ausbruchs zeigt, stoßen Infektionskontrollstrategien schnell an ihre Grenzen, wenn sie wesentliche Einflussgrößen auf die Infektionsausbreitung nicht proaktiv berücksichtigen. Eine kürzlich veröffentliche Metaanalyse einer britischen Arbeitsgruppe (10) zur Wirksamkeit von Infektionskontrollmaßnahmen bei Norovirus-Ausbrüchen mit Fokus auf die Parameter Ausbruchdauer und Infektionsrate im Vergleich zu Ausbrüchen ohne Infektionskontrollmaßnahmen fand keinen Unterschied zwischen beiden Gruppen. Die Infektionskontrollstrategien in den von der Metaanalyse erfassten Ausbrüchen wurden im Median am Tag 5 des Ausbruchs (Bereich: Tag 1 – Tag 38) implementiert, die Maßnahmen selbst nicht detailliert beschrieben. Diese Ergebnisse sollen keineswegs propagieren, in Zukunft den Kopf in den Sand zu stecken und einem Norovirus-Ausbruch freien Lauf zu lassen. Das verbietet allein schon der ethische Anspruch, unsere Patienten, soweit wie möglich vor einer vermeidbaren nosokomialen Schädigung zu schützen. Sie machen aber auch diese Grenzen deutlich.
Im Krankenhaus sollte man sich statt dessen Gedanken machen, wie man solche Strategien optimieren kann. Die klassischen Maßnahmen wie Einsatz Norovirus-wirksamer Desinfektionsmittel für die Händehygiene, Flächendesinfektion und Reinigung, Intensivierung dieser Maßnahmen, Identifizierung und Schließung von Reinigungslücken, konsequente Lebensmittelhygiene und persönliche Schutzausrüstung können in den meisten Fällen problemlos optimiert werden. Einer konsequenten Anwendung von Containment-Strategien sind jedoch häufig aus mehreren Richtungen Grenzen gesetzt: durch die Infrastruktur, Betriebsorganisation und personalwirtschaftliche Vorgaben auf der einen Seite, Einschränkungen der Bewegungsfreiheit von Patienten und Angehörigen auf der anderen Seite und Produktionsdruck durch bereits vorher überlastete Strukturen des Gesundheitswesens aus einer weiteren Richtung. Ein möglicher Ansatz könnte die intensivere Beschäftigung mit mathematischen Modellen für die Ausbreitung von Norovirus-Infektionen sein, wie sie eine Brüsseler Arbeitsgruppe ( 11) vorgeschlagen hat. Hier könnte möglicherweise ein Optimierungspotenzial für eine ressourcenangepasste Organisation einer Containment-Strategie mobilisiert werden.
Löst man sich von einer allein auf das Krankenhaus fokussierten Sichtweise, stellt man fest, dass das Problem des Umgangs mit hochkontagiösen Infektionen nicht allein das Gesundheitswesen trifft. Ein Ausbruchsge-schehen in einem offenen System, wie es unser Alltagsleben darstellt, kann sicherlich nicht durch Handlungs-optionen einzelner Handlungsträger signifikant beeinflusst werden. Deshalb ist diese Dimension nicht mehr Gegenstand dieser Betrachtung. Der Verlauf eines Norovirus-Ausbruchs in einer temporär geschlossenen oder halbgeschlossenen Einrichtung, wie sie ein Krankenhaus, ein Internat, ein Schiff, eine Kaserne oder ein Feldlager darstellt, kann jedoch mit wurderartigen mathematischen Modellen beschrieben und der tatsächliche Verlauf eines Ausbruchs mit den daraus abgeleiteten Vorhersagen verglichen werden. Wenn sich solche Modelle, an der Realität gemessen, als belastbar erweisen, könnten sie bei der Planung von Interventionen hilfreich sein. Ebenso hilfreich wären sie bei der Untersuchung der Frage, ob es gelingen wird, einen Ausbruch mit bestimmten Interventionen zu begrenzen, oder ob man ihn, möglicherweise sogar mit kürzerer Dauer, eher ohne Intervention ausbrennen lassen sollte.
4. Schlussfolgerungen
Folgende Lehren konnten für die Zukunft gezogen werden:
- bei einer Gastroenteritis immer differenzialdiagnostisch auch an Noroviren denken
- Eigenschutz / Umgebungsschutz vor Kontamination durch Persönliche Schutzausrüstung und noroviruswirksame Händedesinfektion
- bei Personalerkrankung konsequentes Fernhalten vom Arbeitsplatz (einschließlich Sperrzeit in der Phase hoher Virusausscheidung)
- konsequente fortlaufende Sanierung des Umfelds
- konsequente Containment-Strategie
- persistierende Erregerreservoire bei Problempatienten in die Überlegungen einbeziehen.
Diese „lessons learned“ und die frühzeitig und konsequent umgesetzte Containment- Strategie haben sich inzwischen in folgenden Situationen bewährt:
- In der Norovirus-Saison im Winter 2010/11 traten nur noch 7 nosokomiale Norovirus-Übertragungen auf, die sich alle auf den Einsatz unerfahrener Mitarbeiter an 2 Wochenenden zurückführen ließen.
- Im Mai 2011 verlief die Versorgung von 39 vom EHEC-Ausbruch betroffenen stationären Patienten dank einer frühzeitigen Vorwarnung durch die Gesundheitsbehörde in vergleichsweise ruhiger und entspannter Atmosphäre.
Literatur:
- ICTVdB Management (2006). 00.012.0.03. Norovirus. In: ICTVdB - The Universal Virus Database, version 4. Büchen-Osmond, C. (Ed), Columbia University, New York, USA. Last updated on 25 April 2006 by Cornelia Büchen-Osmond URL: http://www.ncbi.nlm.nih.gov/ICTVdb/ICTVdB/ (abgerufen: 24. Juni 2011, 11:25 UTC)
- Humane Noroviren. In: Wikipedia, Die freie Enzyklopädie. Bearbeitungsstand: 18. Juni 2011, 22:06 UTC. URL: http://de.wikipedia.org/w/index.php?title=Humane_Noroviren&oldid=90205681 (abgerufen: 24. Juni 2011, 07:00 UTC)
- Noroviren. In: RKI Ratgeber Infektionskrankheiten – Merkblätter für Ärzte: URL: http://www.rki.de/cln_160/nn_494558/DE/Content/Infekt/EpidBull/Merkblaetter/ Ratgeber__Mbl__Noroviren.html (abgerufen 24. Juni 2011, 14:30 UTC)
- Hessisches Sozialministerium 2007: Noroviren: Maßnahmen bei Ausbrüchen in Krankenhäusern und Einrichtungen der stationären Pflege; Empfehlungen des „Zentrum für Gesundheitsschutz“ – Staatliches Untersuchungsamt Hessen: URL: http://www.sozialministerium.hessen.de/irj/HSM_Internet?cid=e5be7e047fb764e3 2177dddea2628713 (abgerufen 24. Juni 2011, 14:45 UTC)
- Bischoff H, Campe H, Fischer R, Hautmann W: Bayerisches Landesamt für Gesundheit und Lebensmittelsicherheit (Hrg): Norovirusinfektionen. Bearbeitungsstand: November 2007 URL: http://www.lgl.bayern.de/publikationen/doc/norovirusinfektionen.pdf (abgerufen 24. Juni 2011, 14:35 UTC)
- Goller JL, Dimitriadis A, Tan A, Kelly H, Marshall JA: Long-term features of norovirus gastroenteritis in the elderly. J Hosp Infect 2004; 58: 286-291.
- Henke-Gendo C, Harste G, Juergens-Saathoff B, Mattner F, Deppe H, Heim H: New Real-time PCR detects prolonged norovirus excretion in highly immunosuppressed patients and children. J Clin Microbiol 2009; 47(9): 2855-2862.
- Atmar RL, Opekun AR, Gilger MA et al.: Norwalk virus shedding after experimental human infection. Emerg Infect Dis 2008; 14(10): 1553-1557.
- Isakbaeva ET, Widdowson MA, Beard RS et al.: Norovirus transmission on cruise ship. . Emerg Infect Dis 2005; 11(1): 154-157.
- Harris JP, Lopman BA, O´Brien SJ: Infection control measures for norovirus: a systematic review of outbreaks in semi-enclosed settings. J Hosp Infect 2010; 74: 1-9.
- Vanderpas J, Louis J Reynders M, Mascart G, Vandenberg O: Mathematical model for the control of nosocomial norovirus. J Hosp Infect 2009; 71: 214-222.
Datum: 11.10.2011
Quelle: Wehrmedizinische Monatsschrift 2011/7