INFEKTIONSRISIKEN DURCH FREMDGEWEBEEINSPRENGUNG UND SEXUELLE GEWALT IM ASYMETRISCHEN KONFLIKT*
Risks of infection due to foreign tissue implantation or sexual assaults in asymmetric conflicts*
Aus dem Fachbereich Tropenmedizin am Bernhard-Nocht-Institut¹ (Fachbereichsleiter: Oberfeldarzt Dr. H. Sudeck), Bundeswehrkrankenhaus Hamburg (Chefarzt: Generalarzt Dr. J. Hoitz) und der Medizinischen Fachabteilung für Neurologie² (Leiter: Prof. Dr. Dr. S. Weidauer) am Sankt Katharinenkrankenhaus GmbH, Frankfurt/Main
Hagen Frickmann¹, Daniel Sturm² und Ernst-Jürgen Finke**
WMM, 58. Jahrgang (Ausgabe 1/2014: S. 2-9)
Zusammenfassung
Hintergrund: Bewaffnete Konflikte in Krisenregionen werden zunehmend durch eine asymmetrische Kampfführung geprägt. Letztere nutzen zumeist irreguläre, paramilitärische Kräfte und Terroristen, um sich gegen militärisch überlegene Gegner zu behaupten oder maximale Verluste zu erzeugen und die Zielpopulation zu terrorisieren.
Wichtige Mittel der asymmetrischen Kampfführung sind improvisierte Sprengkörper, die entweder getarnt im Gelände oder am Körper von Selbstmordattentätern zur Explosion gebracht werden. Sexuelle Gewalt wird oft in ethnischen Konflikten ausgeübt. In beiden Szenarien kann es neben Tod oder physischen und psychischen Traumata auch zur unbewussten oder bewussten Übertragung von Hepatis-B-, (HBV), Hepatitis-C, (HCV) und HI (humane Immundefizienz)-Viren kommen.
Methoden: Anhand einer Literaturrecherche in ‚PubMed‘ und von Daten der MEDINTEL, Abteilung A des Kommandos Sanitätsdienst in Koblenz, wurde das Risiko parenteral übertragbarer Virusinfektionen nach suizidalen Bombenanschlägen und sexueller Gewalt untersucht.
Ergebnisse: In der Literatur fanden sich nur Einzelfälle einer gewaltassoziierten HBV- oder HIV-Übertragung. Hinweise auf eine absichtliche Infizierung gab es nicht.
Die systematische Verbreitung von HIV durch sexuelle Gewalt erwies sich in einer Metaanalyse auf Populationsebene selbst in Hochendemiegebieten als ineffizient.
Schlussfolgerungen: Das Risiko gewaltassoziierter Infektionen lässt sich in Krisenherden oder bei Terroranschlägen nicht ausschließen. Bei Verdacht auf eine Fremdkörpereinsprengung sind Blut- und Gewebeproben des Attentäters infektionsserologisch und molekularbiologisch zu testen und die Opfer infektiologisch und psychisch zu betreuen. Im Falle eines positiven Erregernachweises muss eine geeignete postexpositionelle Prophylaxe durchgeführt werden. Die Möglichkeit einer absichtlichen Verbreitung von Infektionskrankheiten durch suizidale Bombenanschläge sollte auch im medizinischen B-Schutz berücksichtigt werden.
Schlagwörter: asymmetrischer Konflikt, Fremdkörpereinsprengung, sexuelle Gewalt, Infektion, HBV, HCV, HIV, medizinische Versorgung.
Summary
Background: Armed conflicts in crisis regions are more and more characterized by asymmetric warfare strategies. Especially irregular, paramilitary forces use such tactics to succeed against militarily superior opponents or to achieve maximum losses and to terrorize local civilians. Improvised explosive devices (IED) are important elements of asymmetric warfare. They are either hidden in the ground or detonate attached to the body of suicide assassins. Ethnical conflicts are further characterized by sexualized violence. Next to death or physical and mental trauma, both scenarios can lead to non-intentional or intentional transmission of hepatitis B virus (HBV), hepatitis C virus (HCV) and human immunodeficiency virus (HIV).
Methods: Based on a literature review using the database ‘pubmed’ and data by MEDINTEL, Department A of the Military Medical Command in Koblenz, Germany, the risk of parenteral virus infections due to suicidal blast attacks and sexual assault was assessed.
Results: Only few incidents of force-associated transmission of HBV or HIV could be identified in literature. There were no notes on intentional transmissions. Systematic spread of HIV by sexual force was shown to be inefficient on population level in a meta-analysis, even in the high prevalence setting.
Conclusions: The risk of force-associated infections cannot be excluded in crisis regions or due to terroristic attacks. In case of blast-induced foreign tissue implantation, blood and tissue samples of the assassin should be analyzed by serological and molecular biological methods. Infectiological and psychological care of the victims has to be considered. Post-expositional prophylaxis has to be performed in case of infectivity. The possibility of an intentional spread of infectious diseases by suicidal blast attacks should also be considered by the medical B-defense.
Keywords: asymmetric conflict, blast-induced foreign tissue implantation, sexual assault, infection, HBV, HCV, HIV, medical care.
Einführung
Wie die Erfahrungen aus jüngsten Krisenherden im Nahen Osten (Gaza, Libanon, Irak, Syrien), in Zentralafrika (unter anderem Demokratische Republik Kongo, Mali) oder in Afghanistan eindrucksvoll belegen, wird die asymmetrische Kampfführung zukünftige militärische Konflikte bestimmen. Darauf muss sich auch der Sanitätsdienst einstellen. Militärischen Einheiten stehen dabei irreguläre, in der Regel verdeckt operierende Kräfte gegenüber. Letztgenannte gleichen ihre militärische Unterlegenheit hinsichtlich Truppenstärke, Logistik und Ausrüstung partiell aus, indem sie auf heimtückische und geächtete Kampftaktiken unter bewusster Verletzung internationaler Regelwerke wie etwa Genfer Konventionen oder UN-Abkommen und -Resolutionen zurückgreifen. Infolge dessen kann der Sanitätsdienst mit schwersten Formen physischer und psychischer Traumatisierung konfrontiert werden.
In dieser Übersicht wird ein häufig vernachlässigtes, weil weniger offenkundiges, Risiko im Zusammenhang mit asymmetrischer Kriegführung beleuchtet: eine gewaltassoziierte Infektion mit Erregern sexuell und parenteral übertragbarer Krankheiten wie Syphilis, Gonorrhoe, Hepatitis B, Hepatitis C oder AIDS.
Darüber hinaus können theoretisch noch weitere Mikroorganismen, die sich auf der Haut und den Schleimhäuten des Angreifers befinden (zum Beispiel Staphylokokken, Streptokokken, pathogene Darmbakterien, Herpesviren, etc.) eine Rolle spielen.
In der Regel dürfte die Übertragung der jeweiligen Erreger unbewusst erfolgen. Es könnte aber auch die Absicht ansteckungsfähiger Angreifer sein, eine Zielpopulation insgeheim zu infizieren. Aber schon allein die Androhung einer schweren, oft nicht heilbaren Infektionskrankheit würde bei potenziell Infizierten psychischen Terror in Form von Verunsicherung, Ängsten bis hin zu posttraumatischen Belastungsstörungen auslösen, die eine gezielte medizinische Versorgung erfordern.
Mechanismus der Virusübertragung bei suizidalen Bombenanschlägen
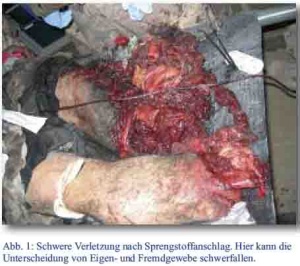
Eine der wirksamsten und am häufigsten genutzten Waffen in der asymmetrischen Kampfführung und bei Terroranschlägen sind improvisierte Sprengkörper, sogenannte „Improvised explosive Devices“ (IED). Sie sind entweder am Körper von Selbstmordattentätern befestigt oder verdeckt an öffentlichen Plätzen und viel befahrenen Straßen deponiert. Entweder durch den Angreifer direkt oder über Telefon gezündet, wird der Inhalt der Sprengkörper mit hoher kinetischer Energie zentrifugal verbreitet. Dies führt zumeist dazu, dass die Körper der Selbstmordattentäter und in unmittelbarer Nähe befindlicher Opfer durch penetrierende Verletzungen massiv zerstört und fragmentiert werden. Dabei werden auch Fremdgewebe wie Knochensplitter und Muskelteile in die Wunden der Betroffenen eingebracht (Abb. 1).
Sofern ein Selbstmordattentäter mit Hepatitis B-Virus (HBV), Hepatitis C-Virus (HCV) oder humanem Immundefizienz-Virus (HIV) infiziert und ansteckungsfähig ist, können bei der Detonation des IED infektiöse Gewebefragmente des Attentäters in die Körper der Anschlagsopfer penetrieren und neben den direkten Verletzungen zu schweren Folgeerkrankungen führen.
Fremdgewebeeinsprengungen bei Selbstmordattentaten wurden durch den Sanitätsdienst der Bundeswehr im Einsatz in Afghanistan nicht selten beobachtet (persönliche Kommunikation mit Oberfeldarzt Dr. Anja Schlegel). Die in der wissenschaftlichen Literatur beschriebenen Virusübertragungen durch Gewebeeinsprengungen im Zusammenhang mit Selbstmordanschlägen beschränken sich jedoch auf Einzelfallbeschreibungen, wenngleich ihre theoretische Möglichkeit vielfach diskutiert wurde [1 – 3] (Abb. 2).
Übertragung blutgebundener Viren durch sexuelle Gewalt
Obgleich sexuelle Gewalt im Zusammenhang mit militärischen Konflikten als Kriegsverbrechen geahndet werden kann (UN Resolution 1820 (S/RES/1820 (2008)), sind Vergewaltigungen im Krieg häufig, wie in einer früheren Arbeit umfassend dargestellt [4]. Massenvergewaltigungen können insbesondere bei ethnisch motivierten Auseinandersetzungen als eine Form asymmetrischer Kampfführung betrachtet werden. Dabei werden nicht nur die männlichen Gegner gedemütigt, sondern auch die betroffene weibliche Population physisch und psychisch geschädigt, gebrandmarkt und oft aus der Gemeinschaft ausgegrenzt und damit letztere in ihrer Reproduktionsfähigkeit geschwächt.
In jüngster Zeit kommt hinzu, dass aufgrund des Wissens um die Übertragbarkeit und medizinischen Folgeschäden Vergewaltigungen bewusst erfolgen können, um den Gegner (Frauen und Männer) zusätzlich mit lebensbedrohlichen Krankheiten anzustecken. Insbesondere wenn, wie leider oft aufgrund von unangebrachter Scham der Fall, entsprechende Übergriffe nicht oder zu spät gemeldet werden, besteht das Risiko der Infektion mit verschiedenen sexuell übertragbaren Erregern, wobei HBV, HCV und HIV die schwerwiegendsten Konsequenzen nach sich ziehen (Abb. 3).
Für HBV und HIV stellt die sexuelle Übertragung einen der Hauptübertragungswege dar, jedoch steigt auch bei Verletzungen, wie sie im Zusammenhang mit sexueller Gewalt auftreten können, das Risiko der Infektion mit HCV [5].
Der vorliegende Beitrag konzentriert sich daher auf mögliche Gefährdungen durch eine Infektion mit HBV, HCV oder HIV, die sich infolge von Fremdgewebeeinsprengung bei suizidalen Bombenattentaten oder sexueller Gewalt entwickeln kann. Dabei soll unter anderem auch analysiert werden, ob und in welchem Umfang bei asymmetrischen Konflikten oder Terroranschlägen es bisher zu einer absichtlichen Infizierung mit den genannten Viren kam. Ziel war es, den aktuellen Wissensstand zu gewaltassoziierten Virustransmissionen zu analysieren und medizinische Gegenmaßnahmen für den Sanitätsdienst zu definieren.
Methoden
Es wurde eine selektive Literaturrecherche zum Thema „gewaltassoziierte Übertragung blutgebundener Viren“ unter Nutzung der Datenbank ‚PubMed‘ (www.pubmed.com) über den Zeitraum der vergangenen drei Jahrzehnte (1983 - 2013) durchgeführt. Ferner wurden Prävalenzdaten zu Hepatitis B-, Hepatitis C- und HIV-Infektionen aus der Struktur MEDINTEL (Medical Intelligence), Unterabteilung VI Präventivmedizin, Vorbeugender Gesundheitsschutz, Gesundheitsförderung, Abteilung A des Kommandos Sanitätsdienst in Koblenz für aktuelle Einsatzgebiete der Bundeswehr ausgewertet. Um den militärischen Bezug herzustellen, dienten als Suchbegriffe HBV, HCV, HIV und sexually transmitted diseases in wechselnden Verknüpfungen mit transmission, intentional transmission, foreign tissue implantation, infection, suicide bombing, rape, assault, blast injury, risk, war, terror und genocide.
Arbeiten, die nicht auf Übertragungsereignisse in militärischem, terroristischem oder kriminellem Kontext verwiesen, wurden von der Analyse ausgeschlossen.
Ergebnisse und Diskussion
Insgesamt konnten sechs Artikel über die infektiologischen Folgen von Fremdkörpereinsprengungen bei suizidalen Bombenanschlägen und 12 Publikationen zu Erregerübertragung durch Vergewaltigungen in militärischen oder ethnischen Konflikten ausgewertet werden. Von letzteren waren acht in einer umfangreichen Metaanalyse zusammengefasst [6]. Die wichtigsten Arbeiten sind im Folgenden zitiert. Betroffene Zielgruppen der Bombenattentate waren insbesondere israelische und britische Zivilisten. Über infektiologische Folgen von teils flächendeckenden Massenvergewaltigungen wurde insbesondere aus folgenden zentralafrikanischen Ländern berichtet: Demokratische Republik Kongo, Südsudan, Uganda, Sierra Leone, Somalia und Burundi. Insgesamt gab es zwei Fallbeschreibungen molekularbiologisch bestätigter Inkorporationen von HBV-haltigen Fremdgeweben nach suizidalen Bombenattentaten, wobei jedoch ein Angehen der Infektion durch postexpositionelle Impfung verhindert werden konnte. Die afrikanischen Arbeiten beschreiben vorrangig infektiologische Auswirkungen sexueller Gewalt auf Populationsebene.
Infektionsrisiken nach suizidalen Bombenattentaten
Zur Effizienz von Virusübertragungen nach suizidalen Bombenanschlägen liegen keine gesicherten Daten vor, jedoch muss aufgrund von Plausibilitätsüberlegungen generell von der Möglichkeit einer Infektion ausgegangen werden. Die hohen Temperaturen, die mit der detonationsbedingten Fragmentierung der Körper ansteckungsfähiger Attentäter einhergehen, könnten hier ein kritischer Faktor sein und große Anteile initial vermehrungsfähiger Viren inaktivieren. Jedoch muss eine solche Inaktivierung als unsicher angesehen werden, da die Einwirkzeit der Hitze kurz ist und das umgebende Gewebe (zum Beispiel Knochen, Muskelgewebe, Blut) einen gewissen Hitzeschutz vermitteln könnte. Diesbezügliche Studien fehlen jedoch. Wenn die initiale Viruslast hinreichend hoch ist, wie es beispielsweise in der virämischen Phase akuter HBV-, HCV- oder HIV-Infektionen typischerweise der Fall ist [7], könnte eine ausreichend hohe Infektionsdosis verbleiben und zur Infektion führen. Dies gilt insbesondere für größere und somit pro Volumeneinheit weniger stark erhitzte Gewebeanteile wie Knochen- oder Knorpelfragmente.
Mit diesem Problem wurde Israel während der Intifada (2000 – 2002) konfrontiert. Bei medizinisch-forensischen Untersuchungen von 456 Opfern suizidaler Bombenanschläge und 162 getöteten Terroristen wurde man erstmals auch auf die Möglichkeit der Infektion von Verwundeten durch penetrierende Gewebeteile eines infizierten Angreifers oder kontaminierte Metall- und Glassplitter aufmerksam [8]. So schilderten Braverman et al. [9] 2002 die Einsprengung eines Knochenfragments eines Selbstmordattentäters in den Hals einer 31-jährigen Frau. Bei dem Attentäter ließ sich im postmortalen Blut HBV-DNA mittels der PCR nachweisen. Es wurde daraufhin eine aktive und passive Hepatitis B-Postexpositionsprophylaxe eingeleitet, um ein Angehen der Infektion zu verhindern. Als Konsequenz aus diesem Vorfall ordnete das israelische Gesundheitsministerium die aktive Impfung gegen Hepatitis B für alle Verletzten und routinemäßige forensische Laboruntersuchungen der Gewebe von Attentätern auf HBV-, HCV- und HIV-Infektionen bei vergleichbaren suizidalen Bombenanschlägen an [8, 9].
Eshkol & Katz [10] stießen 2005 bei der Aufarbeitung der Fälle von insgesamt 94 Patienten mit Fremdgewebeeinsprengung nach Selbstmordattentaten nur auf einen einzigen Fall einer Übertragung von HBV-Viren, wobei die umgehende Impfung ein Angehen der Infektion verhinderte. Alle Betroffenen hatten postexpositionell Breitbandantibiotika, Tetanus-Antitoxin und eine Hepatitis-B-Impfung erhalten.
Ob die Virusübertragung geplanter Teil des Anschlags war oder zufällige Ko-Inzidenz bei infiziertem Täter, bleibt offen. Ferner ist zweifelhaft, ob es nicht doch eine Dunkelziffer von infizierten Verwundeten gibt, bei denen weder nach dem Anschlag noch im weiteren Verlauf eine geeignete Infektionsdiagnostik durchgeführt wurde.
Insgesamt scheinen Virusübertragungen im Zusammenhang mit Selbstmordattentaten jedoch seltene Ereignisse zu sein, da sie sonst mutmaßlich ein breiteres mediales Echo gefunden hätten. Gerade deshalb könnte eine intendierte Virustransmission jedoch erfolgreich sein, wenn sich die Erstversorger nach einem Attentat allein auf die Wundversorgung konzentrieren und eine Übertragung der oben genannten Viren außer acht lassen. Hinzu kommt, dass die Zeitfenster für eine postexpositionelle Prophylaxe oder Therapie kurz sind.
Derzeit werden durch Spezialisten der US-Streitkräfte bei ISAF auch biologische Proben von Selbstmordattentätern gesammelt und analysiert (persönliche Mitteilung von Flottillenarzt Florian Helm, Leitender Hygieniker für Afghanistan), während dies seitens der Bundeswehr noch nicht routinemäßig erfolgt.
Infektionsrisiken als Folge sexueller Gewalt
Wie schon früher berichtet [4], existiert in Konfliktherden für die Opfer sexueller Gewalt ein hohes Infektionspotenzial.
Während der Nachweis gezielter Infektionen durch Selbstmordattentäter aussteht, ist die intendierte HIV-Übertragung bei konfliktassoziierten Massenvergewaltigungen zum Zwecke des Genozids, beispielsweise aus der Demokratischen Republik Kongo, gut belegt. Allein während der Konflikte von 1996 – 1998 kam es in den östlichen Gebieten der Demokratischen Republik Kongo zu mehr als 50 000 sexuellen Übergriffen durch Kombattanten, von denen schätzungsweise 60 % mit HIV infiziert waren [11].
Spiegel et al. [6] evaluierten 2007 in einer großen Metaanalyse am Beispiel der HIV-Prävalenz den generellen Einfluss von konfliktbedingter sexueller Gewalt auf die Ausbreitung blutgebundener Viren. Dabei wurden 65 Publikationen aus 7 Konfliktgebieten (Demokratische Republik Kongo, Südsudan, Ruanda, Uganda, Sierra Leone, Somalia und Burundi) systematisch ausgewertet. Trotz umfangreicher sexueller Gewaltanwendung in den Konfliktgebieten ließ sich kein signifikanter Anstieg der HIV-Prävalenz in den betroffenen Ethnien auf Populationsebene nachweisen.
Wenngleich die Daten von Spiegel et al. [6] darauf hindeuten, dass sexuelle Gewalt zur Übertragung blutgebundener Viren mit terroristischem Hintergrund recht ineffektiv ist, helfen Analysen auf Populationsebene dem oder der einzelnen Betroffenen bei der Abschätzung des individuellen Risikos nicht weiter. Da die Nebenwirkungsrisiken postexpositioneller Maßnahmen im Vergleich zu den Konsequenzen einer Infektion gering sind, erscheint eine großzügige Indikationsprüfung angezeigt.
Prävalenz von HBV-, HCV- und HIV-Infektionen in Einsatzgebieten der Bundeswehr
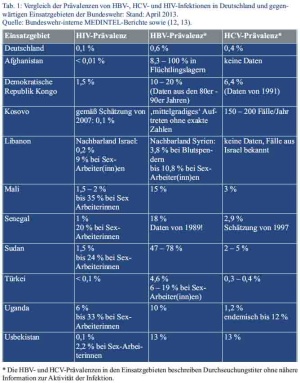
Daten zur HBV-, HCV- und HIV-Prävalenz in den Einsatzgebieten der Bundeswehr sind lückenhaft, da die regionalen Gesundheitsdienste teils nicht untersuchen und teils auch aufgrund fehlender Daten oder aus religiösen/politischen Gründen nicht melden. Die regionsspezifische Risikosituation wird für die Bundeswehr auf der Basis offener Informationsquellen durch die Struktur MEDINTEL bewertet. In vielen Fällen liegen nur Schätzungen oder Daten aus Nachbarländern vor.
Wie Tabelle 1 zu entnehmen ist, sind die Prävalenzen für diese Virusinfektionen in den Einsatzgebieten teils erheblich höher als im Heimatland [12, 13]. Daraus resultieren für jedes Einsatzgebiet unterschiedlich hohe Infektionsrisiken für Exponierte im Falle eines suizidalen Bombenanschlags oder sexueller Gewaltanwendung. Inwiefern Insurgenten oder terroristische Gruppierungen gezielt ansteckungsfähige Personen für suizidale Bombenanschläge auswählen, bleibt Spekulation. Einerseits dürfte dies aufgrund begrenzter Kapazitäten für den Nachweis der Infektiosität und Unsicherheit in Bezug auf das Angehen einer Infektion eher wenig wahrscheinlich sein. Andererseits ist das Drohpotenzial mit einer möglichen Infizierung nicht zu vernachlässigen.
Psychische Sekundärfolgen
Im Vordergrund der medizinischen Versorgung von Opfern suizidaler Bombenanschläge steht gewöhnlich die Rettung und Behandlung der Verletzten. Bei einer gleichzeitigen Infizierung über infektiöse Fremdgewebeeinsprengungen könnten sich im Falle von HIV-, HBV- oder HCV-Infektionen nach relativ langen Inkubationszeiten klinisch schwer oder tödlich verlaufende Krankheiten entwickeln. Diese wären nur mit hohem Aufwand und langwierig zu behandeln. Hieraus können sekundäre psychische Spätfolgen, Dienst- und Berufsunfähigkeit bis hin zur Invalidität erwachsen.
Mit dem Wissen um eine Verletzung durch umherfliegende infektiöse Fremdgewebe (Knochensplitter) oder kontaminierte Teile der Sprengladung werden Exponierte bis zum Nachweis des Gegenteils befürchten müssen, infiziert worden zu sein. Dies kann bei entsprechend sensibilisierten Soldatinnen und Soldaten ohnehin vorhandene posttraumatische Beschwerden verstärken. Hinzu kommen auch die Konsequenzen für das Infektionsrisiko der Partner, was den psychischen Druck weiter steigern kann.
Dass allein die Angst vor intentionellen Infektionen mit lebensbedrohenden Erkrankungen wie AIDS zu chronischen psychiatrischen Störungen führen kann, ist gut von Raub-, Einbruchs- und Geiselnahmeopfern belegt, die von den Tätern – anstelle einer traditionellen Waffe – mit einer Spritze bedroht wurden [14]. Diese enorme psychologische Wirkung wird durch nur vereinzelt dokumentierte Fälle von tatsächlichen HIV-Übertragungen durch Spritzenattacken in ihrer objektiven Angemessenheit relativiert [15].
Diagnostische Herausforderungen
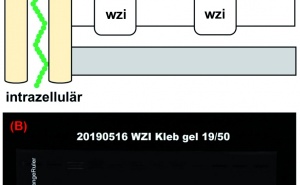
Bei Selbstmordattentätern, die eine Bombenexplosion gewöhnlich nicht überleben, ist es eine besondere Herausforderung, aus ihren zumeist weit verstreuten sterblichen Überresten geeignetes Probenmaterial zu gewinnen. On-Site-Schnelltests auf blutgebundene Viren setzen Blutproben voraus, die aus disseminierten Leichenteilen und nach Eintreten der Hämostase schwierig zu entnehmen sind (Abb. 4).
Hier ist neben einem beherzten Zugreifen des Sanitätspersonals, unter Überwindung von eventuell bestehendem Schock oder Ekel, auch das Vorhandensein langer und großlumiger Kanülen [16] notwendig. Nur so lassen sich tiefer liegende große Gefäße und Herz punktieren, um noch vorhandenes Restblut aus dem weitgehend entbluteten Körper zu erhalten.
Eine Vorabdiagnostik am Ort kann nur auf robusten, einfachen Schnelltestsystemen beruhen. Während die serologische Labordiagnostik auf HBV, HCV und HIV von Leichenblut mittels automatisierter Großgeräte solide funktioniert [16] und – mit hämolysebedingten Einschränkungen – auch die PCR zuverlässige Ergebnisse liefert [17], sind Schnelltestsysteme in der Regel nicht für diesen Einsatz validiert und akkreditiert. Zur Bestätigung kommt die phylogenetische Bioforensik mittels PCR und nachgeschalteter Sequenzanalytik [18, 19] in Frage. Für die in der Bundeswehr eingesetzten HIV-Schnelltests konnten kürzlich valide Ergebnisse aus Leichenblutproben bis 48 Stunden post mortem demonstriert werden [3]. US-amerikanischen Untersuchungen zufolge sind zuverlässige HIV-Schnelltestergebnisse sogar aus Proben möglich, die Umweltkontaminationen enthalten [20]. Die Qualität von Hepatitis-Schnelltesten dagegen ist recht heterogen, insbesondere unter ungünstigen prä-analytischen Bedingungen [21].
Grundsätzlich in Frage kommt auch – wie von den israelischen Kollegen dargestellt [8, 9] – die Untersuchung der eingesprengten Gewebsfragmente mit molekularen Methoden. Solche Prozeduren sind jedoch derzeit in der Regel nicht verfügbar, um im Einsatzland eine Schnelldiagnostik und initiale Risikoabschätzung zu gewährleisten.
Zum forensischen Nachweis oder Ausschluss einer gewaltassoziierten Infektion in asymmetrischen Konflikten oder nach Terroranschlägen sind phylogenetische, sequenzbasierte Verfahren erforderlich. Dies belegen erfolgreiche Untersuchungen kriminell motivierter, absichtlicher HIV-Übertragungen infizierten Blutes [18]. Jedoch ist eine solche bioforensische Diagnostik an speziell qualifizierte Laboratorien gebunden. Phylogenetische Analysen ermöglichen zudem nur den zuverlässigen Ausschluss, jedoch nicht den schlüssigen Beweis einer Übertragung. Letzterer bedarf daher immer auch des Elements der situativen Plausibilität [19].
Generell müssen alle hierzu genutzten Verfahren zuvor mit den in Frage kommenden medizinischen Untersuchungsmaterialien evaluiert, validiert und gegebenenfalls akkreditiert werden, um geltenden Qualitätsanforderungen zu genügen und damit für die forensische Beweisführung anerkannt zu werden.
Expositionelle Prophylaxe und Therapie
Seitens des israelischen Gesundheitsministeriums wurden als Konsequenz der beobachteten Fälle für suizidale Bombenanschläge die aktive Impfung gegen Hepatitis B für alle Verletzten sowie routinemäßige forensische Laboruntersuchungen der Gewebe von Attentätern auf HBV-, HCV- und HIV-Infektionen angeordnet [8, 9]. Zusätzlich werden Betroffene postexpositionell mit Breitbandantibiotika und Tetanus-Antitoxin versorgt [9].
Eine Möglichkeit der Postexpositionsprophylaxe (PEP) gegen HCV existiert derzeit nicht. Ein Screening der Indexperson auf HCV ist dennoch sinnvoll, um das Infektionsrisiko des Anschlagsopfers abzuschätzen. Akute Stadien der HCV-Infektion haben eine exzellente Prognose unter Interferon-Alpha-Therapie [22], sodass die Identifikation früher Infektionsstadien wichtig ist. Entsprechend der langen Inkubationszeit sollten Anschlagsopfer von HCV-infizierten Selbstmordattentätern über Monate hinweg regelmäßig auf eine HCV-Infektion gescreent werden.
Nach dem Versuch einer intentionellen HIV-Übertragung sollte die PEP schnellstmöglich, zum Beispiel in Role 1- oder Role 2-Einrichtungen, appliziert werden [23], im günstigsten Fall innerhalb von 2 – 4 Stunden nach Exposition, da die Zeit zwischen Kontakt von HIV mit seiner Zielzelle und Internalisierung in die Zelle nur 30 Minuten bis zu wenigen Stunden beträgt [24]. Die schweren Konsequenzen der HIV-Infektion im Vergleich zu den kalkulierbaren Nebenwirkungen der antiretroviralen Medikation sollten zu einer großzügigen Indikationsstellung ermutigen. Dabei besteht die Option, die Prophylaxe zu stoppen, sobald der Attentäter zuverlässig HIV-negativ getestet wurde. Dazu sind die Rettungsstationen und -zentren sowie Einsatzlazarette möglichst sowohl mit HIV-Schnelltesten für die orientierende Testung von Leichenblut des Attentäters als auch mit antiretroviralen PEP-Medikamenten für verletzte Anschlagsopfer auszustatten.
Ausstehende HIV-Testungen sollten die PEP-Applikation bei potenziellen Übertragungsereignissen niemals verzögern, sondern lediglich die Entscheidung zur Beendigung der PEP unterstützen. Letztere hat vom verantwortlichen Arzt unter Berücksichtigung aller Aspekte getroffen zu werden, die die Wahrscheinlichkeit einer intentionellen oder zufälligen HIV-Übertragung berühren.
Der kombinierte Einsatz von Tenovovir/Emtricitabine wurde kürzlich als HIV-Präexpositions-Prophylaxe (PrEP) zugelassen, ist jedoch nur für die sexuelle HIV-Übertragung evaluiert [25 – 28]. Es bleibt unklar, ob potenzielle PrEP-Wirkungen durch hohe Viruslasten im Rahmen von Fremdgewebseinsprengungen überwunden werden können [29]. Zumindest für Niedrigrisiko-Szenarien wie in Afghanistan erscheint eine prophylaktische PrEP-Bereitstellung verzichtbar, sofern die PEP jederzeit in den medizinischen Einrichtungen des Einsatzverbandes verfügbar ist.
Aspekte des medizinischen B-Schutzes
Die zufällige Übertragung von Infektionskrankheiten durch infektiöse Gewebe eines Attentäters oder bei sexueller Gewaltanwendung ist für sich gesehen primär ein medizinisches beziehungsweise forensisches Problem. Die Androhung und Umsetzung einer absichtlichen Infizierung im Rahmen asymmetrischer Konflikte durch Attentäter, die sich ihrer Ansteckungsfähigkeit bewusst sind, wäre als eine Sonderform des Bioterrorismus aufzufassen. Das wäre unter anderem der Fall, wenn suizidale Bombenanschläge darauf abzielen, größere Erregermengen mit zum Beispiel infektiösen „Blutkonserven“ oder Flüssigkulturen pathogener Mikroorganismen auszubringen. Wie Tabelle 1 zeigt, könnten in bestimmten Regionen aufgrund der hohen Prävalenz ansteckungsfähige Personen mit HIV- oder HBV-Infektionen – insbesondere in sozialen Randgruppen – als ‘Erreger-Quellen’ zur Blutentnahme missbraucht werden. Allerdings lässt sich die Effizienz eines an die Explosion von IED gebundenen Übertragungsmechanismus, der nach bisherigen Erfahrungen nur eng lokal begrenzt auf die unmittelbar Verwundeten wirkt, nur schwer kalkulieren. Ungewiss ist, inwiefern eine Infektion nicht nur durch penetrierende infektiöse Fremdgewebeteile oder kontaminierte Splitter, sondern auch durch das Einatmen von Aerosolen infizierter Gewebe ausgelöst werden könnte.
Aus Sicht des medizinischen B-Schutzes ist die Möglichkeit einer absichtlichen Infizierung durch suizidale Bombenanschläge als eine Form der asymmetrischen Kampfführung von Interesse. Es ist nicht auszuschließen, dass es einem Gegner weniger um den unmittelbaren militärischen Erfolg geht. Allein das Androhen, gefährliche Infektionskrankheiten zu verbreiten, kann eine Zielpopulation langfristig psychisch traumatisieren.
Die genannten Aspekte sollten sowohl bei der Risikoanalyse vor Einsätzen in Krisenregionen als auch bei der medizinischen B-Aufklärung und B-Verifikation ungewöhnlicher Krankheitsausbrüche mit einkalkuliert werden.
Schlussfolgerungen
Es besteht nach gegenwärtigem Wissensstand ein relativ geringes Risiko für die Streitkräfte, dass bestimmte Krankheitserreger bei suizidalen Bombenanschlägen oder sexueller Gewaltanwendung übertragen werden.
Terroranschläge mit dem Ziel der Übertragung von parenteral und sexuell übertragbaren Hepatitis B-, Hepatitis C- und HI-Viren oder anderer biologischer Agenzien sind bisher nicht belegt aber prinzipiell möglich.
Der Sanitätsdienst sollte diese Risiken in der medizinischen Versorgung und im medizinischen B-Schutz der Streitkräfte berücksichtigen.
Im Falle eines Verdachts auf ein potenzielles Infektionsrisiko im Einsatz werden folgende medizinische Maßnahmen empfohlen:
- umgehende Entnahme von Gewebe- und Blutproben (Serum und EDTA-Plasma) vom lebenden oder toten Attentäter durch forensisch geschultes Sanitätspersonal,
- Gewinnung eingesprengter Fremdgewebeteile von Verwundeten für medizinische und forensische Untersuchungen und von Blutproben (Serum) für die Serodiagnostik,
- erstes Screening auf blutgebundene Viren mittels Schnelltesten [3] in Role 1- und 2-Sanitätseinrichtungen,
- Probenversand zu Speziallaboren des Heimatlandes unter Einhaltung der Chain of custody und Chain of evidence,
- spezialisierte medizinische und bioforensische Laboruntersuchungen zur Bestätigung oder zum Ausschluss einer Infektion des Attentäters,
- serologische Testung der Verwundeten auf HBV-, HCV- und HIV-Infektion,
- sofortige Hepatitis B-Immunprophylaxe (gegebenenfalls aktiv-passive Kombinationsimpfung), sofern der Immunstatus des Opfers unbekannt ist oder eine massive Infizierung zu vermuten ist,
- frühestmögliches Einleiten der HIV-Prophylaxe bei Verdacht auf eine Infizierung,
- medizinische Beobachtung und regelmäßiges serologisches Screening, um aufgrund der langen Inkubationszeiten die Entwicklung einer Infektion zu erfassen,
- Aufklärung und Belehrung der Opfern und Angehörigen (Cave! Homosexuelle!, potenzielle Schwangere!),
- psychotherapeutische Betreuung der Opfer und ihrer Angehörigen (PTBS, Suizidgefahr!).
Die Realisierung dieser Aktivitäten setzt entsprechende fachdienstliche Anweisungen und sanitätsdienstliche Planungen der materiellen, personellen und infrastrukturellen Voraussetzungen voraus. Dies schließt unter anderem die Bereitstellung geeigneter Untersuchungskapazitäten und Diagnostika im Einsatz und Heimatland, die forensische Ausbildung von Sanitätspersonal und verbindliche Empfehlungen für die Prophylaxe und Therapie von Ansteckungsverdächtigen und Kranken ein.
Des weiteren wäre auch ein nationaler und internationaler fachlicher Dialog zu den Aspekten gewaltassoziierter Infektionen anzustreben, um neueste Erkenntnisse und Erfahrungen auf diesem Gebiet auszutauschen.
Interessenkonflikt
Die Autoren erklären, dass kein Interessenkonflikt besteht.
Bildquellen:
Abb. 1: Nicht klassifiziertes Foto von Oberfeldarzt Dr. Anja Schlegel, ISAF 2006.
Abb. 2 und 3: Grafische Gestaltung von Dr. Daniel Sturm, basierend auf einem Foto unter Mitwirkung hier wunschgemäß anonym bleibender Kameraden aus dem Sanitätsdienst der Bundeswehr.
Abb. 4: Grafische Gestaltung von Dr. Daniel Sturm, basierend auf einem nicht klassifizierten Foto von Oberfeldarzt Dr. Anja Schlegel, ISAF 2006.
Literatur
- Wong JM, Marsh D, Abu-Sitta G, et al.: Biological foreign body implantation in victims of the London July 7th suicide bombings. J Trauma 2006; 60: 402 – 404.
- Patel HD, Dryden S, Gupta A, et al.: Human body projectiles implantation in victims of suicide bombings and implications for health and emergency care providers: the 7/7 experience. Ann R Coll Surg Eng 2012; 94: 313 – 317.
- Frickmann H, Wulff B, Loderstaedt U, et al.: From IEDs to AIDS? Detection of HIV in human corpses by rapid screening tests after suspected intentional transmission in terrorist attacks. J R Army Med Corps 2013; [Epub ahead of print].
- Frickmann H, Gawlik PP, Podbielski A, et al.: Angebot und Wahrnehmung infektionsprophylaktischer Maßnahmen nach Vergewaltigung – Auswertung von 20 Kasuistiken. Wehrmed Mschr 2010; 54: 189 – 194.
- Schmidt AJ, Rockstroh JK, Vogel M, et al.: Trouble with bleeding: risk factors for acute hepatitis C among HIV-positive gay men from Germany – a case-control study. PLoS One 2011; 6: e17781.
- Spiegel PB, Bennedsen AR, Claas J, et al.: Prevalence of HIV infection in conflict-affected and displaced people in seven sub-Saharan African countries: a systematic review. Lancet 2007; 369: 2187 – 2195.
- D’Souza MP, Mathieson BJ: Early phases of HIV type 1 infection. AIDS Res Hum Retroviruses 1996; 12: 1 – 9.
- Hiss J, Freund M, Motro U, Kahandra T: The forensic pathology of Terrorism in Israel – Two years of suicide bombing. In: Shemer J, Shoenfeld Y: Terror and Medicine – Medical Aspects of Biological, Chemical and Radiological Terrorism. Pabst Science Publishers, Lengerich, 2003; 446 – 455.
- Braverman I, Wexler D, Oren M: A novel mode of infection with hepatitis B: penetrating bone fragments due to the explosion of a suicide bomber. Isr Med Assoc J 2002; 4: 528 – 529.
- Eshkol Z, Katz K: Injuries from biologic material of suicide bombers. Injury 2005; 36: 271 – 274.
- Omba Kalonda JC: Sexual violence in the Democratic Republic of Congo: impact on public health? Med Trop (MARS) 2008; 68: 576 – 578.
- Cai, W: Zur Situation bei wichtigen Infektionskrankheiten in Deutschland. Virushepatitis B, C und D im Jahr 2010. Epi Bull 2011; 29: 261 – 71.
- Hamouda O. Zum Welt-AIDS-Tag. Epi Bull 2012; 47: 465 – 76.
- Birchard K: Dublin Ireland takes legal action over syringe attacks. Lancet 1997; 350: 1607.
- [no authors listed]. Syringe attack by AIDS patient may be first documented. Am Nurse 1993; 25: 13.
- Edler C, Wulff B, Schröder AS, et al.: A prospective time-course study on serological testing for human immunodeficiency virus, hepatits B virus and hepatitis C virus with blood samples taken up to 48 h after death. J Med Microbiol 2011; 60: 920 – 926.
- Meyer T, Polywka S, Wulff T, et al.: Virus NAT for HIV, HBV, and HCV in post-mortal blood specimens over 48 hours after death of infected patients – first results. Transfus Med Hemother 2012; 39: 376 – 380.
- Metzker ML, Mindell DP, Liu XM, et al.: Molecular evidence of HIV-1 transmission in a criminal case. Proc Natl Acad Sci U S A 2002; 99: 14292 – 14297.
- Bernard EJ, Azad Y, Vandamme AM, et al.: HIV forensics: pitfalls and acceptable standards in the use of phylogenetic analysis as evidence in criminal investigations of HIV transmission. HIV Medicine 2007; 8: 382 – 387.
- Clint BD: Force protection and infectious risk mitigation from suicide bombers. Mil Med 2009; 174: 709 – 714.
- O’Connel RJ, Gates RG, Bautista CT, et al.: Laboratory evaluation of rapid test kits to detect hepatitis C antibody for use in predonation screening in emergency settings. Transfusion 2013; 53: 505 – 517.
- European Association for the Study of the Liver. EASL Clinical Practice Guidelines: management of hepatitis C virus infection. J Hepatol 2011; 55: 245 – 264.
- Rey D: Post-exposure prophylaxis for HIV infection. Expert Rev Anti Infect Ther 2011; 75: 1426 – 1433.
- Srivastava KK, Fernandez-Larsson R, Zinkus DM, Robinson HL: Human immunodeficiency virus type 1 NL4-3 replication in four T-cell lines: rate and efficiency of entry, a major determinant of permissiveness. J Virol 1991; 65: 3900 – 3902.
- Grant RM, Lama JR, Anderson PL et al.: Preexposure chemoprophylaxis for HIV prevention in men who have sex with men. N Engl J Med 2010; 363:2587 – 2599.
- Katsidzira L, Hakim JG: HIV prevention in southern Africa: why we must reassess our strategies? Trop Med Int Health 2011; 16; 1120 – 1130.
- Baeten JM, Donnell D, Ndase P, et al.: Antiretroviral prophylaxis for HIV prevention in heterosexual men and women. N Engl J Med 2012; 367: 399 – 410.
- Thigpen MC, Kebaabetswe PM, Paxton LA, et al.: Antiretroviral preexposure prophylaxis for heterosexual HIV transmission in Botswana. N Engl J Med 2012; 367: 423 – 434.
- Frickmann H, Picolin KJ, Wiemer D, et al.: Prä-Expositionsprophylaxe (PrEP) gegen HIV – aktueller Forschungsstand und mögliche Relevanz für den Einsatz. Wehrmed Mschr 2012; 56: 15 – 20.
* Deutschsprachiger Nachdruck mit freundlicher Genehmigung von Medical Corps International Forum. Englischsprachig publiziert als: Frickmann H, Sturm D, Finke EJ. Infections by tissue implantation injuries and sexual violence in asymmertric conflicts. Medical Corps International Forum 2013; 3: 44-48.
** Dr. Ernst-Jürgen Finke, Oberstarzt a. D., Facharzt für Mikrobiologie, Virologie und Infektionsepidemiologie, München
Datum: 31.01.2014
Quelle: Wehrmedizinische Monatsschrift 2014/1