Berufsdermatologie 2018: Aktuelle Entwicklungen
Aus der Klinik für Hautkrankheiten (Direktor: Prof. Dr. med P. Elsner) des Universitätsklinikums Jena (Dekan: Prof. Dr. med. K. Benndorf)
Zusammenfassung
Die Berufsdermatologie, die in den vergangenen Jahrzehnten wesentlich auf die Diagnose, Prävention, Therapie und Begutachtung der BK 5101 („Schwere oder wiederholt rückfällige Hauterkrankungen, die zur Unterlassung aller Tätigkeiten gezwungen haben, die für die Entstehung, die Verschlimmerung oder das Wiederaufleben der Krankheit ursächlich waren oder sein können) ausgerichtet war, hat durch die Einführung der BK 5103 (Plattenepithelkarzinome oder multiple aktinische Keratosen der Haut durch natürliche UV-Strahlung) eine wesentliche neue Ausrichtung erhalten. Während die bewährten präventiven und therapeutischen Konzepte bei der BK 5101 fortgeführt werden sollten, auch wenn die Aufhebung des objektiven medizinischen Aufgabezwangs als Voraussetzung für die Anerkennung der BK diskutiert wird, sind diese großenteils für die BK 5103 noch zu entwickeln. Die Einordnung des UV-induzierten Basalzellkarzinoms als Berufskrankheit ist weiterhin in Diskussion. Neue technologische Entwicklungen, wie die Teledermatologie und durch Künstliche Intelligenz (KI) unterstützte mobile Bildanalyse-Systeme als Teil von e-Health, dürften die Berufsdermatologie in den kommenden Jahren wesentlich verändern. Für den Sanitätsdienst der Bundeswehr ist die Beschäftigung mit Berufsdermatosen eine dauerhafte Aufgabe, da Berufskrankheiten Dienstunfälle im Sinne des Soldatenversorgungsgesetzes darstellen.
Schlüsselwörter: Berufsdermatologie, Hauterkrankungen, Hautkrebs, Prävention, Dienstunfall
Keywords: occupational dermatology, skin diseases, skin cancer, prevention, service accident
Berufskrankheiten der Haut
Berufskrankheiten sind gesetzlich definiert als „Krankheiten, die die Bundesregierung durch Rechtsverordnung mit Zustimmung des Bundesrates als Berufskrankheiten bezeichnet und die Versicherte infolge einer den Versicherungsschutz begründenden Tätigkeit erleiden“ (§ 9 Abs. 1 SGB VII).Berufskrankheiten sind die in der Anlage 1 der Berufskrankheitenverordnung (BKV) bezeichneten Krankheiten, die Versicherte infolge einer den Versicherungsschutz nach § 2, 3 oder 6 des Siebten Buches Sozialgesetzbuch begründenden Tätigkeit erleiden (§ 1 BKV).
Die Anlage 1 der BKV führt 3 Berufskrankheiten der Haut auf:
- die BK 5101, definiert als „Schwere oder wiederholt rückfällige Hauterkrankungen, die zur Unterlassung aller Tätigkeiten gezwungen haben, die für die Entstehung, die Verschlimmerung oder das Wiederaufleben der Krankheit ursächlich waren oder sein können.“,
- die BK 5102, definiert als „Hautkrebs oder zur Krebsbildung neigende Hautveränderungen durch Ruß, Rohparaffin, Teer, Anthrazen, Pech oder ähnliche Stoffe“, und
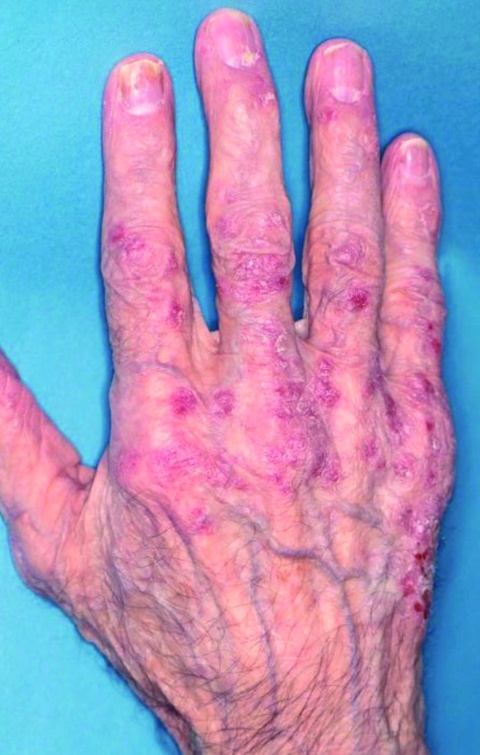
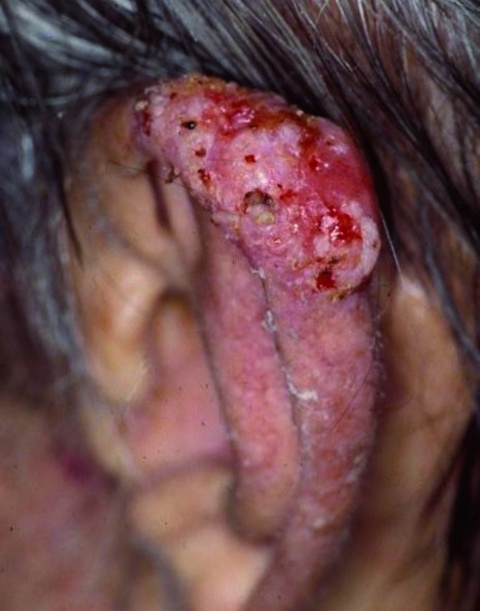
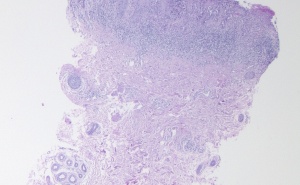
- die BK 5103, die zum 01.01.2015 in die BKV aufgenommen wurde, definiert als „Plattenepithelkarzinome oder multiple akti-nische Keratosen der Haut durch natürliche UV-Strahlung.“
Daneben können sich weitere Berufskrankheiten am Hautorgan manifestieren.
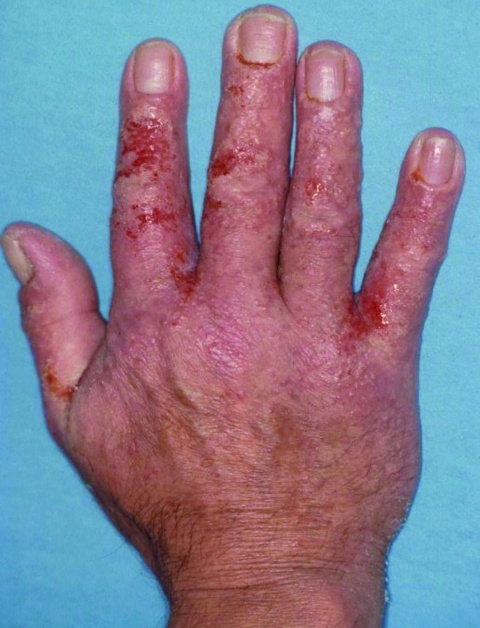
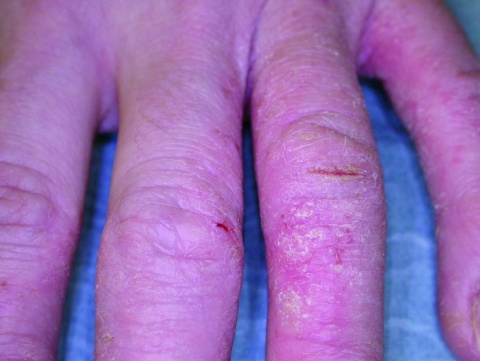
Den Berufskrankheiten der Haut kommt, mit Ausnahme der selten gewordenen BK 5102, eine wesentliche epidemiologische Bedeutung zu. Nach Mitteilung der Deutschen Gesetzlichen Unfallversicherung erfolgten allein in deren Bereich 2016 28 881 BK-Verdachtsanzeigen für Hautkrankheiten [4]; von den entschiedenen 30 260 Fällen wurde bei 23 423 Fällen der BK-Verdacht bestätigt, allerdings nur in 4 315 eine BK anerkannt [4], dies im Wesentlichen deshalb, weil in vielen Fällen (19 108) zwar die berufliche Verursachung festgestellt wurde, allerdings besondere versicherungsrechtiche Voraussetzungen nicht erfüllt waren, wozu bei der BK 5101 insbesondere das Vorliegen eines objektiven Aufgabezwangs gehört. Die Hautkrankheiten liegen damit mit mehr als einem Drittel der gemeldeten Fälle weiterhin an der Spitze der gemeldeten Berufskrankheiten in Deutschland [4].Das Berufskrankheitengeschehen zur BK 5101, das zu über 90 % Handekzeme betrifft, wird klinisch geprägt durch Kontakt-ekzeme [11]. Letztere sind primär exogen verursachte Dermatosen; es können jedoch auch primär endogen verursachte Dermatosen, die beruflich wesentlich verschlimmert werden, den Tatbestand der BK 5101 erfüllen [6]. Der Hauptanteil der Verdachtsanzeigen entfällt auf die Wirtschaftszweige Gesundheitswesen, Metallverarbeitung, Nahrungs- und Genussmittelgewerbe und Baugewerbe [11]. Die BK 5103 (beruflicher Hautkrebs durch UV-Licht) betrifft Beschäftigte, die aufgrund ihrer beruflichen Tätigkeit in besonderem Maße dem natürlichen UV-Licht ausgesetzt sind oder waren; die Verdachtsanzeigen beziehen sich daher auf typische “Outdoor-Berufe” wie solche im Baubereich und in der Landwirtschaft [5]. Mit insgesamt 5 063 Anerkennungen im Jahr 2016 gehört Hautkrebs durch UV-Strahlung bereits im zweiten Jahr nach der Einführung der BK 5103 hinter Lärmschwerhörigkeit zur zweithäufigsten anerkannten Berufskrankheit.
Begutachtungsempfehlungen für Berufskrankheiten der Haut – aktuelle Entwicklungen
Seit den 1980er Jahren existieren zwischen Unfallversicherungsträgern und Berufsdermatologen abgestimmte Begutachtungsempfehlungen, die zunächst als “Bamberger Merkblatt” und inzwischen, zur besseren Abgrenzung von den Merkblättern des Bundesarbeitsministeriums zu Berufskrankheiten, als “Bamberger Empfehlung” publiziert wurden.
Die “Bamberger Empfehlung” wurde 2016 [6] und abschließend 2017 [3] aktualisiert; in der aktuellen Fassung wurde insbesondere den neuesten Entwicklungen nach Aufnahme der BK 5103 in die BKV Rechnung getragen.
Basierend auf der Empfehlung des Wissenschaftlichen Sachverständigenbeirats beim Bundesministerium für Arbeit und Soziales (BMAS) vom 01.07.2013 [2] wurde vom Verordnungsgeber die BK 5103 auf die medizinischen Entitäten des Plattenepithelkarzinoms und der multiplen aktinischen Keratosen begrenzt. Für andere, mit einer chronischen UV-Licht-Exposition assoziierte Formen des Hautkrebses ist die Diskussion noch nicht abgeschlossen.
Basalzellkarzinome und Angio- oder Fibrosarkome können daher bei entsprechender Exposition zwar unter der BK-Nr. 5102 oder auch unter der BK-Nr. 2402 (Ionisierende Strahlung) anerkannt werden, jedoch nicht unter der BK 5103.
Für die Anerkennung einer BK 5103 ist wesentlich, dass durch eine berufliche natürliche UV-Exposition eine Verdoppelung des Hautkrebsrisikos eingetreten ist, was bei einer beruflichen zusätzlichen UV-Exposition von mindestens 40 % der privaten Exposition angenommen wird. Obgleich davon auszugehen ist, dass auch eine Exposition gegenüber künstlichem UV-Licht, etwa bei Schweißarbeiten, zu einer Erhöhung des Hautkrebsrisikos führt, können derartige Fälle gegenwärtig nicht entschädigt werden, da sie von der BK 5103 nicht erfasst sind.
Neu in der “Bamberger Empfehlung” sind die Empfehlungen zur Bemessung der Minderung der Erwerbsfähigkeit bei anerkannter BK 5103 [3]. Bei Plattenepithelkarzinom(en) (und ggf. weiteren aktinischen Keratosen und/oder Feldkanzerisierung) wird bei mittelgradiger Krankheitsaktivität eine Minderung der Erwerbsfähigkeit (MdE) von 10 v.H. und bei hochgradiger Krankheitsaktivität von ≥ 20 v.H. empfohlen. Im Gegensatz zur früheren Empfehlung können auch multiple aktinische Keratosen/Morbus Bowen/Feldkanzerisierung (ohne Plattenepithelkarzinom(e) bei hoher Krankheitsaktivität zu einer MdE von 10 v.H. führen; damit soll dem Umstand Rechnung getragen werden, dass auch ausgedehnte Präkancerosen zu Funktionseinschränkungen und darüber hinaus gehende Beeinträchtigungen mit wesentlichen Auswirkungen auf die Erwerbsfähigkeit führen können.
Weitere aktuelle Entwicklungen in der Berufsdermatologie
Während für die BK 5101 mit dem Hautarztverfahren ein “Vorfeldverfahren” zur Prävention dieser BK existiert, ist die für die anderen Berufskrankheiten der Haut nicht der Fall [9]; eine Prävention dieser BKen zu Lasten der Gesetzlichen Unfallversicherung ist daher nicht möglich. Umso wichtiger ist die primäre Prävention durch die Arbeitgeber und die frühzeitige Erkennung dieser BKen im Rahmen der Hautkrebsvorsorge. Spezifische Präventionsprogramme, insbesondere für die BK 5103, fehlen allerdings bisher. Aktuelle Studien zeigen, dass bei vielen Versicherten eine mangelnde Risikowahrnehmung gegenüber UV-assoziierten Gefahren besteht [13]; auch bestehen Möglichkeiten der Optimierung des Lichtschutzverhaltens, die präventiv genutzt werden sollten [1].Sowohl die Quantität als auch die Qualität der von der gesetzlichen Unfallversicherung erbrachten Sekundärpräventionsleistungen bei der BK 5101 wurden in den vergangenen Jahren erheblich ausgebaut und verbessert [7, 11, 15]. Im Vordergrund steht dabei die Überlegung, durch eine präventive Beherrschung der Berufsdermatose einen objektiven Aufgabezwang der beruflichen Tätigkeit zu verhindern, der für die Anerkennung als BK wesentlich ist. Neuere Überlegungen, dem Verordnungsgeber die Abschaffung des Aufgabezwangs als Kriterium der BK 5101 zu empfehlen, würde zu einer erheblichen Ausweitung der anerkannten BK 5101-Fälle führen; dabei gilt es allerdings zu vermeiden, dass die Präventionsbemühungen vernachlässigt werden.
Wie vom Wissenschaftlichen Sachverständigenbeirat beim BMAS festgestellt, ist die Diskussion über die Anerkennung anderer, mit einer chronischen UV-Licht-Exposition assoziierter Formen des Hautkrebses als BK noch nicht abgeschlossen. Dies betrifft seltene Entitäten wie das Lentigo maligna-Melanom [10] oder das undifferenzierte pleomorphe Sarkom der Haut [12], im Besonderen jedoch das Basalzellkarzinom. Eine kürzlich durchgeführte epidemiologische Fall-Kontroll-Studie ergab jedoch keine klare Risikoverdoppelung für Outdoor-Worker bezüglich des Basalzellkarzinoms; hier dürften weitere Untersuchungen zur Eingrenzung der Risikopopulationen erforderlich sein [14].
e-Health und Teledermatologie
Neue technologische Entwicklungen, wie die Teledermatologie und durch Künstliche Intelligenz (KI) unterstützte mobile Bildanalyse-Systeme als Teil von e-Health, halten auch in die Berufsdermatologie Einzug und dürften für Prävention, Diagnostik, Therapieadhärenz und Nachsorge von Patienten mit (drohenden) Berufskrankheiten der Haut ein erhebliches Potenzial zu einer Verbesserung der Versorgung besitzen [8]. Ein dermatologisches Telekonsil könnte Arbeitsmediziner und Betriebsärzte bei der Arbeitsmedizinischen Vorsorge in hautbelastenden Berufen, aber auch beim Hautkrebsscreening von Outdoorworkern unterstützen und so zu rascherer Prävention oder Anerkennung einer Berufskrankheit beitragen. Mittels moderner von KI-Technologien unterstützter mobiler Smartphone-Apps könnten auch das Selbst-Monitoring von Beschäftigten in Risikoberufen, die frühzeitige arbeitsmedizinische Intervention und die dermatologische Therapiebegleitung verbessert werden.Bleibende Bedeutung der Berufskrankheiten der Haut für den Sanitätsdienst der Bundeswehr
Wie alle Ärzte und Zahnärzte in Deutschland sind auch die Ärzte im Sanitätsdienst zur Meldung von Berufskrankheiten bei begründetem Verdacht verpflichtet (§ 202 SGB VII). Berufskrankheiten bei Soldatinnen und Soldaten werden nach § 27 Soldatenversorgungsgesetz als Dienstunfall anerkannt. Gerade im Außenbereich und dies dazu unter tropischen Bedingungen in Auslandseinsätzen dem natürlichen UV-Licht exponierte Soldaten sind in besonderer Weise bzgl. der Entwicklung einer BK 5103 gefährdet. Sie sind daher sanitätsdienstlich über das Risiko und geeignete Präventionsmaßnahmen zu beraten; im Falle der Entwicklung einer BK 5103 sollte eine BK-Meldung erfolgen. Auch nach Ausscheiden aus dem Dienst der Bundeswehr bestehen UV-bedingte Schäden fort, so dass es bei weiterer beruflicher UV-Exposition im zivilen Bereich zu einer -kumulativen Schädigung und dem Entstehen einer BK 5103 kommen kann. Diesem Umstand ist gutachterlich, auch bezüglich der Erfassung der Expositionszeiten, Rechnung zu tragen.
Literatur
- Antonov D, Marx G, Elsner P. Factors influencing the quality of sunscreen application in a pilot comparative study. Br J Dermatol. 2017; 176(4):1074 - 1076.
- Ärztlicher Sachverständigenbeirat Berufskrankheiten BFAUS. Empfehlung Berufskrankheiten-Verordnung “Hautkrebs durch UV-Licht”, Bek. d. BMAS v. 1.7.2013. DBU. 2013; 61(04):52 - 75.
- Bamberger Empfehlung [Internet]. 2017. Available from:
- DGUV. DGUV-Statistiken für die Praxis 2016 [Internet]. Available from:
- Diepgen TL, Drexler H, Elsner P, Schmitt J. [UV-irradiation-induced skin cancer as a new occupational disease]. Hautarzt. 2015; 66(3):154 - 159.
- Diepgen TL, Krohn S, Bauer A, et al. Empfehlung zur Begutachtung von arbeitsbedingten Hauterkrankungen und Hautkrebserkrankungen – Bamberger Empfehlung. Dermatologie in Beruf und Umwelt [Internet]. 2016. Available from:
- Diepgen TL. Neue Entwicklungen in der Berufsdermatologie. J Dtsch Dermatol Ges. 2016; 14(9):875 - 890.
- Elsner P, Bauer A, Diepgen TL, et al. Position Paper: Telemedicine in Occupational Dermatology- Current Status and Perspectives. JDDG (in print). 2018.
- Elsner P, Blome O, Diepgen TL. UV-induced occupational skin cancer: possibilities of secondary individual prevention in the “Dermatologist’s Procedure.” J Dtsch Dermatol Ges. 2013; 11(7):625 - 630.
- Elsner P, Diepgen TL, Schliemann S. Lentigo maligna and lentigo maligna melanoma as occupational skin diseases in a forestry worker with long-standing occupational UV-exposure. J Dtsch Dermatol Ges. 2014; 12(10):915 - 917.
- Elsner P, Schliemann S. Prävention der BK 5101: Medizinische Möglichkeiten und rechtliche Grenzen. Trauma Berufskrankh. 2015; 17:227 - 232.
- Lukács J, Schliemann S, Elsner P. Undifferentiated pleomorphic sarcoma of the skin – a UV-induced occupational skin disease? J Dtsch Dermatol Ges [Internet]. 2017. Available from:
- Ruppert L, Ofenloch R, Surber C, Diepgen T. Occupational risk factors for skin cancer and the availability of sun protection measures at German outdoor workplaces. Int Arch Occup Environ Health. 2016; 89(6):1009 - 1015.
- Schmitt J, Haufe E, Trautmann F, et al. Occupational UV-exposure is a Major Risk Factor for Basal Cell Carcinoma: Results of the Population-Based Case-Control Study FB-181. J Occup Environ Med [Internet]. 2017. Available from:
- Schwantes H, Schliemann S, Elsner P. Rehabilitation bei Berufsdermatosen. Hautarzt. Springer-Verlag; 2010; 61(4):323 - 331.
Bilder: Universitätsklinikum Jena, Klinik für Hautkrankheiten
Oberstarzt d. R. Prof. Dr. Peter Elsner
Klinik für Hautkrankheiten
Universitätsklinikum Jena
Erfurter Str. 35, 07743 Jena
E-mail: [email protected]
Datum: 17.12.2018