KAROTISDISSEKTION NACH HOCHGESCHWINDIGKEITSTRAUMATA MIT VERMEINTLICH GERINGEN BEGLEITVERLETZUNGEN – FALLBERICHT
Traumatic Dissection of Carotid Artery after High-Speed Traumata with supposedly only minor Side Injuries – Case Report
Aus der Abteilung für Neurochirurgie (Leitender Arzt: Oberstarzt Dr. G. Anzinger) am Bundeswehrkrankenhaus Westerstede (Chefarzt: Oberstarzt Dr. C. Rubbert), dem Institut für Radiologie (Leiter: Prof. Dr. M. Zwaan) und der Klinik für Neurologie³ (Leiterin: Prof. Dr. S. Kotterba) der Ammerland-Klinik GmbH Westerstede (Hauptgeschäftsführer: Dr. M. Wuttke)
Ulf Kleinagel, Gregor Anzinger, Holger Räkers, Christiane Behrens, Heinrich Weßling, Jörg von Helden², Sylvia Kotterba³ und Michael Teepker³
Nach multiplen Rasanztraumen mit Krafteinwirkung auf die Halsweichteile zum Beispiel bei angelegtem Helm können vaskuläre Verletzungen und insbesondere Dissektionen arterieller Gefäße trotz moderner bildgebender Diagnostik leicht übersehen werden. Dies geschieht vor allem dann, wenn sie klinisch zunächst stumm bleiben. Es drohen jedoch im weiteren Verlauf erhebliche Komplikationen.
Dies wird an einem Fallbeispiel veranschaulicht.
Im Rahmen des Schockraum-Managements sollte daher insbesondere bei Prell- und Kontusionsmarken im Halsbereich immer an eine mögliche Gefäßverletzung gedacht werden.
Summary
In the modern management and treatment of patients with multiple trauma including FAST (Focused Assessment with Sonography for Trauma), CT-Scan and other diagnostic possibilities only a few pathologies can be overseen. But if patients show or tell symptoms, that are unlikely caused by the known injuries, there has to be done a new evaluation of these symptoms under calculation of different, uncommon traumatic follow-ups.
Vascular injuries, especially dissections of arteries can easily be missed, in particular if they do not make obvious symptoms. But in progress they can lead to extensive complications.
Especially in the first survey of the patient in the emergency room, if there is a bounce mark on the neck or a mechanism of accident with application of force to the neck (e. g. with helmet), it should be taken care of an injury of the vessels.
Einführung
Im modernen Schockraum-Managment mit der standardisiert durchzuführenden Sonographie von Abdomen, Becken und gegebenenfalls Thorax-FAST (Focused Assessment with Sonography for Trauma), CT-Traumaspirale und weiteren diagnostischen Methoden werden nur noch wenige Traumafolgen übersehen. Geben die Patienten im Verlauf Beschwerden an, die sich nicht eindeutig den bekannten Verletzungen zuordnen lassen, muss eine Reevaluation vorgenommen werden unter Kalkulation auch seltener Verletzungsfolgen.
Mit dem vorliegenden Fallbeispiel sollen das diagnostische Prozedere im Schockraum-Management nach Hochgeschwindigkeitstraumata und mögliche diagnostische sowie therapeutische Probleme aufgezeigt werden.
Fallbeispiel
Frau S. wurde am Morgen des 19.12.2011 mittels Rettungstransporthubschrauber (RTH) in unsere Notfallaufnahme (NFA) gebracht. Sie sei auf dem Weg zur Arbeit mit 80 km/h in einem Kleinwagen von der Straße abgekommen und gegen einen Baum gefahren. Am Unfallort war sie desorientiert und hatte eine Blickdeviation nach rechts. Sie wurde bei zunehmender Somnolenz schutzintubiert und mittels RTH in die NFA des Ammerland-Klinikzentrums geflogen.
Bei Eintreffen in unserer Notaufnahme sahen wir eine 18-jährige schlanke Frau in gutem Allgemein- und Ernährungszustand, intubiert, beatmet, Pupillen unter Opioid-Analgesie eng und isokor sowie ohne Reaktion auf Licht, mit Prellmarke an der linken Stirn, ohne Oto- oder Rhinoliquorrhö, ohne Blutung aus Ohren, Mund oder Nase, ohne Stufe im Mittelgesicht beziehungsweise am Hirnschädel.
Es wurde aufgrund des Hochgeschwindigkeitstraumas und der sekundären Eintrübung am Unfallort eine CT-Traumaspirale angefertigt, durch die sich eine kranielle und abdominelle Verletzungsfolge ausschließen ließ. Es zeigten sich ein Abriss der Querfortsätze der Lendenwirbel 3 und 4 links ohne Dislokation, ein schmaler Pneumothorax im Bereich des rechten dorsalen Mittellappens und eine links basale Lungenkontusion.
Die Patientin wurde daraufhin auf unsere Intensivstation zur weiteren Überwachung und zum Weaning aufgenommen. Nach einer Stunde konnte sie bereits problemlos extubiert werden. Die nachfolgenden klinisch-neurologischen Untersuchungen waren unauffällig: intakte Hirnnervenfunktionen, keine latenten oder manifesten Paresen, unbeeinträchtigte Koordination und Feinmotorik. Frau S. beklagte lediglich leichte Kopfschmerzen und Übelkeit.
Im Kontroll-Cerebral-CT sechs Stunden nach Anfertigung der CT-Traumaspirale fand sich eine kleinere Hyperdensität vereinbar mit einer subduralen Blutansammlung im scheitelseitigen Anteil des Lobus frontalis rechts. In einer Röntgenuntersuchung des Thorax konnte eine Progredienz des Pneumothorax ausgeschlossen werden. Eine Kontroll-Sonographie des Abdomens ergab wiederum keinen Hinweis auf freie Flüssigkeit.
Frau S. wurde insgesamt 24 Stunden auf der Intensivstation überwacht und am 20.12.2011 auf die Neurochirurgische Allgemeinstation übernommen. Ihr ging es bis auf unspezifische Kopfschmerzen und Übelkeit den Umständen entsprechend gut. Im weiteren Verlauf klagte sie unter zunehmender Mobilisation über Schwindel, der sich jedoch im Verlauf besserte.
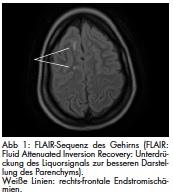
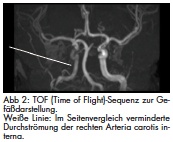
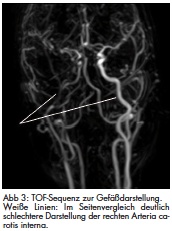
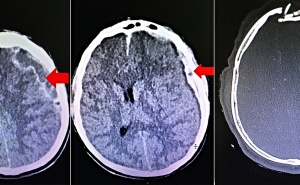
Gemäß den in der Abteilung geltenden Behandlungsleitpfaden erfolgte am 21.12.2011 eine MRT-Untersuchung von Schädel und Gehirn, um im CCT nicht nachweisbare kleine Kontusionszonen auszuschließen, den Verlauf des schmalen rechts-frontalen subduralen Blutsaums zu kontrollieren und weitere, im CCT nicht erkennbare Verletzungsfolgen zu identifizieren. Hier war die im CT morphologisch auf ein Hämatom suspekte Hyperdensität hoch-frontal rechts nicht nachvollziehbar. Es zeigten sich jedoch insbesondere rechtsseitig gelegene fleckförmige, hämodynamisch bedingte Endstromischämien (Abb 1) mit entsprechender Diffusionsstörung und einzelnen kleinen, punktförmigen Suszeptibilitätsartefakten in der Hämosequenz als Hinweis auf kleine Blutungsresiduen. Eine sofort angefertigte MR-Angiographie ergab als Ursache für die Ischämien eine Dissektion der rechtsseitigen Arteria carotis interna. Diese erstreckte sich von oberhalb der Bifurkation bis in den intrapetrösen Abschnitt hinein (Abb 2 und 3).
Daraufhin wurde Frau S. auf die Stroke-Unit der Klinik für Neurologie der Ammerland-Klinik zur Überwachung und Therapie-Einleitung mittels PTT-wirksamer Heparinisierung verlegt. Sie war weiterhin klinisch-neurologisch stabil. Eine Indikation zu einer gefäßchirurgischen Intervention bestand nicht. Aus der logopädischen und neuropsychologischen Untersuchung resultierte kein weiterer Handlungsbedarf bei klinischer Stabilität.
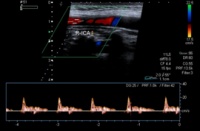
Mittels Doppler-/Duplexsonographie fand sich im Verlauf eine Flussbeschleunigung mit Turbulenzen bis zum vollständigen Verschluss der A. carotis interna rechts (Abb 4), die jedoch ohne eine klinische Verschlechterung einherging.
Frau S. wurde auf Marcumar mit einer Ziel-INR (International Normalized Ratio) zwischen 2–2,5 eingestellt und in die ambulante Weiterbehandlung entlassen. In einer Kontrolluntersuchung soll im Verlauf über die Indikation zur interventionellen Rekanalisierung entschieden werden.
Diskussion
Die Inzidenz der Karotisdissektion beträgt 3–5/100 000 Einwohner pro Jahr. Männer und Frauen sind gleich häufig betroffen. Der Erkrankungsgipfel liegt zwischen dem 43. und 45. Lebensjahr. Das Verhältnis von Dissektionen der A. carotis interna gegenüber solchen der A. vertebralis beträgt 3:1. Bei circa 2/3 aller Patienten treten in der Frühphase nur lokale Schmerzen im Bereich der betroffenen Arterie auf. Eine bilaterale Dissektion wird bei 14 % der spontanen Dissektionen beobachtet. Ein Trauma stellt nur in 0,3-0,9 % der Fälle die Ursache einer Karotisdissektion dar (2).
Die klassische Theorie, dass die Dissektion aus einer Intimaverletzung mit nachfolgender Einblutung resultiert, gilt heute als überholt. In der Mehrzahl der Fälle entsteht eine intramurale Blutung, die zu einem Hämatom und schließlich zur Ruptur führt. Bereits das intramurale Hämatom kann eine Gefäßverengung und somit Durchblutungsstörungen bedingen. Die Ruptur bewirkt in der Regel eine Thrombenbildung, die die Hauptursache der ischämischen Insulte darstellt (2).
Eine fibromuskuläre Dysplasie und andere hereditäre Bindegewebserkrankungen gelten als prädisponierende Faktoren für eine Karotisdissektion (3).
Der oben aufgeführte Fall zeigt, dass auch mit den modernen, für den Notfall verfügbaren Methoden der Diagnostik wesentliche Diagnosen übersehen werden können, mit unter Umständen katastrophalen Komplikationen im weiteren Verlauf (4).
Schlussfolgerungen
Es besteht eine wehrmedizinische Relevanz, da auch in den Einsätzen Soldatinnen und Soldaten, insbesondere bei Unfällen und Sprengstoffanschlägen mit Verletzung der Halsweichteile, entsprechende Gefäßtraumen erleiden können.
In solchen Fällen sollte insbesondere bei jungen Patienten mit progredientem Kopfschmerz oder geringsten neurologischen Defiziten zeitnah eine dezidierte Untersuchung der Halsgefäße durchgeführt werden, um eine Dissektion sowohl der A. carotis als auch der A. vertebralis auszuschließen. Hierdurch kann gegebenenfalls ein schweres neurologisches Defizit aufgrund einer Ischämie vermieden werden, da die Dissektion eines der Halsgefäße einen unterdiagnostizierten pathologischen Befund darstellt (5).
Bei einer akut progredienten klinischen Symptomatik sollte eine rekanalisierende Therapie erwogen werden. Auf diesem Gebiet gibt es jedoch noch keine evidenzbasierten Therapien, da entsprechende Studien und somit auch valide Daten fehlen. Es besteht die Möglichkeit der Antikoagulation und der systemischen Lyse (2). Die Indikation zur endovaskulären Versorgung mittels Stent und zur chirurgischen, offenen Therapie mit Resektion der Dissektions-Membran sollte vorsichtig gestellt werden und Patienten mit rezidivierenden oder rapid progredienten neurologischen Symptomen vorbehalten bleiben (2).
Literatur
- Brand S, Teebken OE, Bolzen P, Hildebrand F, Wilhelmi M, Krettek C, Probst C: Traumatische Karotisdissektion nach Motorradunfall. Unfallchirurg 2011; 10: 113-114.
- Biedermann B, Sojer M, Stockner H, Spiegel M, Schmidauer C: Dissektionen der Arteria carotis und vertebralis: Ursachen, Symptome, Diagnostik und Therapie: Journal für Neurologie, Neurochirurgie und Psychiatrie 2007; 8(2): 7-18.
- Poeck K, Hacke W: Neurologie. Berlin: Springer 2001; 177 ff..
- Tascilar N, Özen B, Acikgöz M, Ekem S, Aciman E, Gül S: Traumatic internal carotid artery dissection associated with playing soccer: a case report. Turkish Journal of Trauma and Emergency Surgery 2011; 17(4): 371-373.
- Tenschert S, Kreuzer S, Lalouschek W, Lang W, Nasel W: Dissektion der A. carotis als Ursache ischämischer zerebrovaskulärer Ereignisse - Fallberichte und Diskussion. Journal für Neurologie, Neurochirurgie und Psychiatrie 2003; 4(1): 13-20.
Weitere Literaturhinweise bei den Verfassern.
Bildnachweis:
Abb 1–3: Institut für Radiologie der Ammerland-Klinik GmbH
Abb 4: Klinik für Neurologie der Ammerland-Klinik GmbH, Westerstede
Datum: 06.12.2012
Quelle: Wehrmedizinische Monatsschrift 2012/10