BURNOUT - EIN BEDEUTENDES SYMPTOMBILD IN DER TRUPPENÄRZTLICHEN PRAXIS
Aus der Abteilung VIB am Bundeswehrkrankenhaus Hamburg¹ (Chefarzt: Oberstarzt Dr. J. Nakath) und der Abteilung VIB – Psychotraumazentrum am Bundeswehrkrankenhaus Berlin² (Chefarzt: Flottenarzt Dr. W. Titius, MBA)
von Volker Eisenlohr¹, Peter Zimmermann² und Jens T. Kowalski²
Das Burnout-Syndrom ist eine in der psychiatrisch- psychotherapeutischen Wissenschaft viel diskutierte und noch nicht vollständig anerkannte Syndrombeschreibung.
Als arbeitsbezogenes Erschöpfungssyndrom, das auch den psychisch Gesunden treffen kann, spielt es in einem potenziell belastenden Arbeitsumfeld wie der Bundeswehr eine nicht unerhebliche Rolle. Der Truppenarzt als erster Ansprechpartner für die Betroffenen sollte ein grundlegendes Basiswissen über Pathogenese, Symptomatik und Therapiemöglichkeiten besitzen, um eine effiziente Prävention und Behandlung sicherzustellen.
Burnout – an important syndrome for military general practitioners
Summary
The Burnout syndrome has been intensely discussed in Psychiatry and Psychotherapy but is not yet scientifically accepted. It is a work-related exhaustion syndrome, that can possibly affect even people without mental disorders and it plays a substantial role in a stressful work-environment like the Bundeswehr. The military general practitioner is the first point of contact for soldiers with burnout syndrome und thus should have basic knowledge about etiology, symptomatology and therapeutic approaches.
1. Einleitung
Der Begriff Burn-out (englisch: to burn out = ausbrennen) wurde erstmals 1974 von dem New Yorker Arzt und Psychoanalytiker Herbert Freudenberger aus der Innensicht eines selbst vor dem Ausbrennen stehenden Betroffenen beschrieben [1]. Es handelt sich um ein von der Schulmedizin bis heute nicht als eigenständig anerkanntes Krankheitsbild. In der ICD 10 wird es unter Z 73.0 subsumiert.
2. Symptomatik und Pathogenese
Eine allgemein akzeptierte Definition des Burnout-Syndroms fehlt bislang [2]. Im Zusammenhang eines verbalen Definitionsversuches versteht der Psychologe Schaufeli [3] darunter einen dauerhaften, negativen, arbeitsbezogenen Seelenzustand normaler Individuen. Er sei in erster Linie von (körperlicher, emotionaler, geistiger und sozialer) Erschöpfung gekennzeichnet, begleitet von Unruhe und Anspannung (distress), einem Gefühl verringerter Effektivität, gesunkener Motivation und Entwicklung dysfunktionaler Einstellungen und Verhaltensweisen bei der Arbeit. Diese psychische Verfassung entwickele sich nach und nach und könne vom Betroffenen lange unbemerkt bleiben. Linnweh, Heufelder und Flasnoecker [4] weisen auf die primär fehlenden körperlichen Ursachen hin und stellen fest, dass das „Ausbrennen“ die Betroffenen in einer ständig schneller werdenden Abwärtsspirale gefangen halte. Da verbale Definitionen nur beschränkt weiterhelfen, wird versucht, sich dem Phänomen Burnout auch überseine Ursachen, Symptome und Verlaufsstadien zu nähern.
2.1 Verlaufsstadien
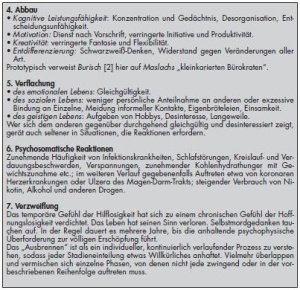
Das Symptombild zeigt trotz seiner Vielschichtigkeit in unterschiedlichen Studien eine überraschende Vergleichbarkeit. Burisch [2] unterteilt den Krankheitsverlauf und die damit einhergehenden Symptome in verschiedene Stadien (Kasten 1und2).
2.2 Ätiologie
Die bis heute vorliegenden Erklärungsversuche sind - verglichen mit Symptom- und Verlaufsbeschreibungen - am unzulänglichsten. Als auslösende Momente eines Burnout wären beispielhaft zu nennen:
Lauderdales [5] postuliert ein Aus - einanderklaffen der Erwartungen, die ein Individuum an eine gewisse Rolle geknüpft hat und den realen Erfahrungen mit der Einnahme der Rolle, etwa, weil sich Hoffnungen und Träume nicht erfüllen, unvorhergesehene Veränderungen der Umwelt die Zielerreichung blockieren oder ein rascher Wertewandel die Rolle entwertet.
Auch Freudenberger [1] sieht die Diskrepanz von Erwartung und Realität als auslösendes Moment; hier allerdings, weil die in der Regel auf immaterielle Belohnung (Anerkennung Erwartungen nicht erfüllt werden. Gründe hierfür sind unter anderem, dass die Ziele unrealistisch hoch gesteckt oder die Belohnungserwartung illusorisch waren. Dahinter steht möglicherweise eine narzisstische Persönlichkeitsstruktur.
Maslach [6] erkennt im Burnout Anzeichen einer schweren Funktionsstörung innerhalb einer Organisation und der damit einhergehenden Arbeitsumstände, nicht im Individuum. Als die sechs verursachenden Faktoren werden Arbeitsüberlastung, Mangel an Kontrolle, ungenügende Belohnung, Zusammenbruch des Gemeinschaftsgefühls, mangelnde Gerechtigkeit und Wertkonflikte benannt.
Nach Aronson, Pines und Kafry [7] würden häufiger Menschen, die in ihren Beziehungen die Gebenden seien, ausbrennen. Burnout sei eine Erschöpfung durch chronischen emotionalen und arbeitsbezogenen Stress. Kernursachen seien Überbelastung, Autonomiemangel, ein Mangel an Belohnungen, unklare Ziele, fehlende Zeitsouveränität und ungenügende Kommunikation (alles typische Probleme von Großorganisationen).
Cherniss [8] definiert Burnout unter Bezug auf das transaktionale Stressmodell von Lazarus als einen Prozess, in dessen Verlauf die Auftretenswahrscheinlichkeit mit der Stärke und Dauerhaftigkeit von Stress sowie mit der Hilflosigkeit der betroffenen Person, eine unbefriedigende Situation zu ändern, zunehme.
Unter Bezug auf Demerouti fassen Litzcke und Schuh [9] Gemeinsamkeiten der verschiedenen Burnout-Modelle zusammen (Kasten 3).
2.3 Risikogruppen
Nach Burisch [2] sind mittlerweile bei rund 60 Berufs- und Personengruppen Burnout-Symptome beschrieben worden. Vornehmlich handelt es sich um Berufe oder Rollen, von denen nicht nur Hilfe im technischen Sinne sondern auch emotionale Zuwendung (also Versorgen, Beraten, Anleiten, Heilen und Schützen) erwartet werden, aber auch Arbeitslose, Studenten und Sportler. Zu den besonders gefährdeten Berufsgruppen zählen (2):
- Dienstleistungs- und Beratungsberufe, unter anderem Apotheker, Bestatter, Anwälte,
- Hoheitsdienste, zum Beispiel Richter, Polizisten, Gefängnispersonal, Fluglotsen,
- Berufe aus dem medizinischen und Pflegebereich,
- Seelsorger und Sozialarbeiter,
- Lehrer und andere Unterrichtende,
- Medienberufe, Berufe aus Verwaltung und Wirtschaft.
2.4 Disponierende Persönlichkeitsmerkmale
Die Persönlichkeit des „Ausbrenners“ gibt es wahrscheinlich nicht. Demografische Effekte wie Alter, Geschlecht oder Bildungsstand sind uneindeutig. Burnout soll unter Ledigen und unter Jüngeren häufiger auftreten. In der Literatur [2, 9] werden allerdings bestimmte Charakteristika diskutiert, die zu einer Burnout-Problematik disponieren könnten (Kasten 4).
2.5 Klinische Diagnostik
Eine detaillierte Anamneseerhebung mit einer gründlichen Analyse der Situation dient als Ausgangspunkt späterer Interventionen. Diese sollte unter anderem die folgenden Fragen beantworten:
- Welche Umweltbedingungen sind ausschlaggebend?
- Welche Bedürfnisse und Ziele des Betroffenen werden frustriert?
- Welche Fähigkeiten zur Stressbewältigung sind unterentwickelt?
- Welche Anforderung an sich selbst sind eventuell unrealistisch?
- Welche Glaubenssätze und Denkmuster sind dysfunktional?
- Welche Informationen fehlen?
- Wie lässt sich Autonomie wiedergewinnen?
2.6 Testdiagnostik
Ein in der klinischen Diagnostik häufig verwendetes Testinstrument ist das Maslach-Burnout-Inventory (MBI) [6, 9]. Die Sozialpsychologin und bekannte Burnout-Forscherin Christina Maslach entwickelte diesen 1981 erstmals veröffentlichten und nach ihr benannten Fragebogen, der heute in verschiedenen Versionen vorliegt. Er spiegelt Maslachs Verständnis von Burnout wieder, wonach die Wahrscheinlichkeit des Ausbrennens besonders hoch ist, wenn hohes Engagement und hoher Leistungsanspruch auf Mangel an Feedback, schlechte Teamarbeit und administrative Zwänge im beruflichen Umfeld treffen.
3. Differenzialdiagnose und therapeutische Optionen
3.1 Differenzialdiagnose - was ist Burnout nicht?
Das Burnout-Syndrom weist symptomatische Überschneidungen mit anderen psychiatrischen und psychosomatischen Krankheitsbildern auf, zu denen eine klinische Abgrenzung nicht immer leicht fällt:
- Chronic Fatigue Syndrom (CFS) Das Chronic Fatigue Syndrom stellt ein ätiologisch bislang wenig verstandenes chronisches, mit starker Erschöpfung einhergehendes, grippeähnliches Syndrom dar. Ein unmittelbarer Bezug zum Arbeitsleben besteht nicht, auch stehen somatoforme Symptome weniger im Vordergrund.
- Neurasthenie Mit Klagen über vermehrte Müdigkeit nach geistiger Anstrengung beziehungsweise dem Gefühl körperlicher Schwäche und Erschöpfung nach nur geringer Anstrengung, begleitet von Reizbarkeit, Freudlosigkeit, Depressionen und Angstgefühlen kommt dieses Krankheitsbild zumindest immer dann, wenn es berufs- oder arbeitsbezogen ist, dem Bild des Burnout sehr nahe. Es entspricht aber eher einer chronischen, häufig schon in der Jugend auftretenden, Veranlagung.
- Depression Im Gegensatz zur Depression ist Burnout arbeitsbezogen und situationsspezifischer, weist soziale Symptome und Einstellungsänderungen auf, die bei der Depression nicht typisch sind. Allerdings überschneidet sich insbesondere die Subdimension „Erschöpfung“ beider Symptombilder. Je ausgeprägter ein „Ausbrennen“ ist, umso mehr korreliert es mit der Depression.
3.2 Dimensionen der Veränderung: das Individuum und die Organisation
Burisch [2] nennt, auch unter Verweis auf andere Autoren, drei Bereiche, an denen Interventionen ansetzen können: am Individuum, an der Schnittstelle Individuum / Organisation sowie an der Organisation selbst. Insgesamt sind die Ansatzpunkte in der Regel sehr allgemein, nicht Burnout-spezifisch und oft in ihrer Wirksamkeit nicht überprüft.
• Das Individuum als Ansatzpunkt
- Selbst-Aufmerksamkeit: Führen eines Stress-Tagebuchs, um eigene Bedürfnisse, Grenzen und Fähigkeiten kennen zu lernen, Achtsamkeit.
- Selbst-Diagnose: Fragebögen mit persönlicher Rückmeldung.
- Didaktisches Stressmanagement: Nutzung der umfangreichen Ratgeberliteratur.
- Gesunde Lebensweise: gesunde Ernährung, Sport, Wandern etc.
- Ansätze an Kognitionen (bewertenden Gedanken) und Verhalten: ungünstige Einstellungs- und Verhaltensmuster unter verhaltenstherapeutischer Anleitung identifizieren, modifizieren und praxisnah erproben.
- Entspannungstraining: progressive Muskelrelaxation, autogenes Training, Atemtechniken, Meditation und Biofeedback (Jaggi [10] empfiehlt auch so genanntes „Lach-Yoga“, wobei sich zunächst künstliches Lachen nach kurzer Zeit automatisch zum echten Lachen mit allen positiven Effekten auf Körper und Psyche wandeln soll.).
- Kreativität (Schreiben, Musizieren, Malen) und Spiritualität (weltanschauliche Fundierung in einer Religion, einer Lebensphilosophie, einem Glaubensbekenntnis) zur Stabilisierung und als Schutz gegen Burnout.
- Nähe zur Natur und zu Mitmenschen als Präventionschance: Liebe zur Umwelt (Bäume, Berge, Meer, Tiere, Pflanzen).
• Das Individuum an der Schnittstelle zur Organisation als Ansatzpunkt
- Personalauswahl: „der richtige Mann am richtigen Platz“.
- Zeitmanagement: Zeitbewusstsein entwickeln, Pufferzeiten einplanen, delegieren etc.
- Training sozialer Kompetenzen: vor allem „Nein-Sagen“ lernen.
- Erkennen und Bekämpfen unrealistischer Erwartungen.
- Work-Life-Balance: ein Zustand, bei dem Dienst und Privatleben (Familie, soziale Aktivitäten, Freizeit etc.) miteinander im Einklang stehen. Die „Balance“ ist abhängig von den individuellen Lebensschwerpunkten.
- Kollegiale Unterstützungsgruppen: zum Beispiel geleitete, strukturierte Gruppen.
- Coaching: Der Coach begleitet lösungs- und zielorientiert Menschen, vorwiegend im beruflichen Umfeld, zur Förderung ihrer Selbstreflexion bezüglich Wahrnehmung, Erleben und Verhalten.
- Karriereplanung: Was bedeuten mir Arbeit/Dienst und Beruf, was bin ich bereit zu investieren, was für einen Gewinn erwarte ich?
- Beratung und Hilfe bei Rehabilitationsmaßnahmen.
- Gegebenenfalls Dienstpostenwechsel.
Speziell für die Situation in der Bundeswehr haben sich wiederholt Schwerpunkte in der psychotherapeutischen Beratungspraxis herausgestellt. Dazu gehören die Folgen von Umstrukturierungsmaßnahmen, wie die zum Teil erheblichen Entfernungen zwischen Wohn- und Dienstort, aber auch zusätzliche Aufgabenbereiche in den Bereichen digitale Dokumentation und Beurteilungswesen. Nicht zuletzt spielen aber auch Einstellungen in Bezug auf das „treue Dienen“ eine Rolle, die zu überhöhten Erwartungen an sich selbst führen können und im therapeutischen Gespräch zu relativieren sind.
• Die Organisation als Ansatzpunkt
- Personal-/Mitarbeiterbefragungen und psychosozialer Check-up, etwa unter Zuhilfenahme von Stress- und Burnout-Fragebögen.
- Dienst-/Arbeitsgestaltung im weiteren Sinne: Hierzu zählen Themen wie „Job-Enlargement“ als horizontale Arbeitsumstrukturierung (Bundeswehrangehörige/ Arbeitnehmer übernehmen mehrere verschiedene Tätigkeiten mit dem selben Anforderungsniveau.), „Job-Enrichment“ als vertikale Arbeitsumstrukturierung (die bisherige Tätigkeit wird um Arbeitsumfänge auf höherem Anforderungsniveau erweitert) und „Job-Rotation“ (systematisches Abwechseln an den Arbeitsplätzen). (Die Umsetzung derartiger Maßnahmen ist allerdings in einem System wie der Bundeswehr mit häufig sehr differenzierten Aufgabenbereichen und Dienstpostenbeschreibungen nur erschwert möglich.).
- Dienst-/Arbeitszeitgestaltung: Zum Beispiel Gewährung von Freizeit, Gleit-Teilzeitarbeit sowie Verhinderung exzessiver Überstunden.
- Management-Entwicklung: Empfehlungen zu Burnout-präventivem Führungsstil; so müssen Vorgesetzte etwa beim Erkennen eines Burnout-Syndroms von Soldaten/-innen und zivilen Mitarbeitern/-innen im Sinne der Fürsorgepflicht sofort handeln und gegebenenfalls den Kontakt zum Truppenarzt beziehungsweise zum psychosozialen Netzwerk herstellen.
- Weiterbildung: Zum Beispiel bei Arbeitsplätzen mit raschem technologischen Fortschritt, aber auch Training in Kommunikation, Kooperation und Konfliktbewältigung.
- Fitness-und Wellness-Programme: Entweder dienstlich/betrieblich organisiert oder subventioniert.
- Vorbeugende Sozialisierung: Bewerber vor der Einstellung mit den Realitäten des militärischen Dienstes/Berufes vertraut machen, schrittweise Einführungsprozesse, die die Arbeitsbelastung anfangs niedrig halten.
- Organisationsentwicklung: Bei allen Veränderungen werden gleichwertig die „menschliche Befriedigung“ und die „optimale Aufgabenerfüllung“ angestrebt.
- Bundeswehrspezifische Hilfsangebote: Breit gefächerte Gesprächs- und Beratungsangebote, wie sie etwa der Sozialdienst der Bundeswehr anbietet.
- Workshops: In moderierten Workshops kommen Menschen zusammen, die gemeinsam Strategien entwickeln, Probleme lösen oder voneinander lernen wollen, zum Beispiel als „Family-Lab-Format“ (Intakte Teams lernen sich besser kennen, analysieren gemeinsam Probleme, erarbeiten Lösungsvorschläge und verabreden neue „Spielregeln“, die dann viel höhere Bindungswirkung entfalten.).
3.3 Psychotherapeutische Interventionen
Im Kasten 5 ist eine Reihe psychotherapeutischer Interventionstechniken aufgeführt, die für eine Burnout-Symptomatik anwendbar sind.
3.4 Medizinische und medikamentöse Behandlungsoptionen
Nach Linneweh [4] zielt eine medikamentöse Behandlung auf eine schrittweise Normalisierung der aus dem Gleichgewicht geratenen endokrinen Regulationssysteme, bringt so die Burnout- Spirale zum Stillstand und schafft die Basis dafür, dass die nachhaltige psychosomatische Erschöpfung abklingen kann. Zu den wirksamsten Therapiemaßnahmen zählen danach unter anderem die Verordnung körperidentischer Sexualhormone wie zum Beispiel Östradiol, DHEA oder von Vitaminen, Mineral- und Mikronährstoffen als Co- Faktoren der Neurotransmittersynthese, unter anderem Vitamin C, B-Vitamine, Folsäure, Kalzium, Magnesium oder Zink.
Empfehlenswert ist es in diesem Zusammenhang, hormonelle und stoffwechselbedingte Begleitursachen der Erschöpfungssymptomatik auszuschließen, zum Beispiel Kontrolle von Schilddrüsenfunktion, Eisen, Zink, Folat und Vitamin B12-Serumspiegel. Gegebenenfalls sind zunächst entsprechende Defizite zu substituieren. Im Praxisalltag hat sich bei erschöpften Patienten insbesondere die Gabe von Vitamin B12 bewährt.
Darüber hinaus kommen bei Somatisierungstendenzen, Schlafstörungen und depressiver Symptomatik Medikamente wie niederpotente Neuroleptika, zum Beispiel Atosil (10 – 30 mg bei Bedarf zur Nacht), und Antidepressiva, zum Beispiel Trimipramin (5 - 25 Tropfen bei Bedarf zur Nacht) zur Anwendung. In Fällen von Substanzmissbrauch müssen Entgiftungen / Entzugsbehandlungen veranlasst werden.
In besonders schwierigen Fällen sind ambulante oder stationäre Therapien in einem Bundeswehrkrankenhaus oder in Spezialkliniken möglich.
Literatur:
- Freudenberger HJ: The issues of staff burnout in therapeutic communities. J Psychoactive Drugs 1986; 18(3): 247-51.
- Burisch M: Das Burnout-Syndrom. Hamburg: Springer 2006;
- überarbeitete Auflage, S. 1-344 3. Lorente Prieto L, Salanova Soria M, Martínez Martínez I, Schaufeli W: Extension of the Job Demands-Resources model in the prediction of burnout and engagement among teachers over time. Psicothema 2008; 20(3): 354-60.
- Linneweh K, Heufelder A, Flasnoecker M: Balance statt Burn-out. München: W. Zuckschwerdt Verlag 2010; 1. Auflage, S. 1-240
- Lauderdale MA, Hinchcliff KW: Hyperbolic relationship between time-to-fatigue and workload. Equine Vet J Suppl 1999; 30: 586-90.
- Maslach C, Schaufeli WB, Leiter MP: Job burnout. Annu Rev Psychol 2001; 52: 397-422.
- Kanner AD, Kafry D, Pines A: Conspicuous in its absence: the lack of positive conditions as a source of stress. J Human Stress 1978; 4(4): 33-9.
- Cherniss C: Emotional intelligence and the good community. Am J Community Psychol 2002; 30(1): 1-11.
- Litzcke S, Schuh H: Stress, Mobbing, Burn-out am Arbeitsplatz. Heidelberg: Springer 2010; 5. aktualisierte Auflage, S. 1-196
- Jaggi F: Burnout – praxisnah. Stuttgart: Georg Thieme Verlag 2008, S. 1-40
Datum: 19.01.2012
Quelle: Wehrmedizinische Monatsschrift 2011/10