Update zu Schussverletzungen der Extremitäten
Aus der Klinik für Unfallchirurgie und Orthopädie, Rekonstruktive und Septische Chirurgie, Sporttraumatologie1 (Klinischer Direktor: Oberstarzt Prof. Dr. B. Friemert) des Bundeswehrkrankenhauses Ulm (Kommandeur und Ärztlicher Direktor: Generalarzt Dr. R. Hoffmann), Weller), dem Trauma Directorate des Chris Hani Bragwanath Academic Hospital2 , Johannesburg, Republic of South Africa, und der Klinik für Unfallchirurgie und Orthopädie, Wiederherstellungs-, Hand- und Plastische Chirurgie, Verbrennungsmedizin3 (Klinischer Direktor: Oberstarzt Priv.-Doz. Dr. E. Kollig) des Bundeswehrzentralkrankenhauses Koblenz (Kommandeur und Ärztlicher Direktor: Generalarzt Dr. N. Weller)
Update on Gunshot Wounds to Extremities
Arbeitsgruppe Einsatz-, Katastrophen- und Taktische Chirurgie der Deutschen Gesellschaft für Unfallchirurgie
Zusammenfassung
Schussverletzungen sind durch Amokläufe und Terroranschläge erneut ins Bewusstsein gerückt, obwohl sie per se in Europa selten sind. Gut die Hälfte aller Schussverletzungen betrifft die Extremitäten. Um die Folgen eines Extremitätenbeschusses zu verstehen, ist Basiswissen zur Wundballistik unumgänglich. Die ans Gewebe abgegebene Energie des Projektils bestimmt die Verletzungsschwere. Die Energie ist abhängig von der verwendeten Waffe und der Munition. Unterschieden wird zwischen Niedrigenergie-, z. B. durch Pistolen, und Hochenergieverletzungen, v. a. durch Gewehre. Durch die höhere Energieabgabe an das Gewebe entsteht bei Letzteren neben dem permanenten Wundkanal die temporäre Wundhöhle mit erheblichen Weichteilschäden. Frakturen sind bei Hochenergieverletzungen deutlich ausgeprägter als bei Niedrigenergieverletzungen. Débridement gilt als sinnvolle therapeutische Maßnahme. Frakturen sollten aufgrund der häufigen Kontamination temporär mithilfe eines Fixateur externe versorgt werden.
Schlüsselwörter: Fraktur, Weichgewebeverletzungen, Débridement, Fixateur extern
Summary
Due to recent rampage and terror attacks in Europe, gunshot wounds have become a focus of attention even though they are still rare in Europe. Approximately 50% of gunshot wounds affect the extremities and to understand the sequelae, a basic knowledge of wound ballistics is indispensable. The energy transmitted from the bullet to the tissue is responsible for the severity of the injury and is dependent on the type of weapon and ammunition. A differentiation is made between lowenergy injuries caused, e.g. by pistols and high-energy injuries mostly caused by rifles. The higher energy transfer to the tissue in high-energy injuries, results in a temporary wound cavity in addition to the permanent wound channel with extensive soft tissue damage. High-energy gunshot fractures are also more extensive compared to those of low energy injuries. Debridement seems to be necessary for almost all gunshot wounds. Fractures should be temporarily stabilized with an external fixator due to contamination.
Keywords: gunshot wounds, fracture, soft tissue injuries, debridement, external fixators
Einleitung
Durch die Terroranschläge in den letzten Jahren u.a. in Paris und Brüssel, aber auch durch Amokläufe wie z. B. 2016 in München sind die Chirurgen in Deutschland wieder für die Entität der Schussverletzungen sensibilisiert. Insgesamt nahmen Schussverletzungen in Europa in den letzten 2 Jahrzenten zu [1, 2, 3, 4]. Diese können neben Terroranschlägen und Amokläufen auch im Rahmen von Unfällen, Selbstmordversuchen und Gewaltverbrechen vorkommen. In den beiden erst genannten Ereignissen werden oft Automatikwaffen verwendet, wie sie auch die Streitkräfte nutzen. Dagegen kommen bei den 3 Letztgenannten vornehmlich Handfeuerwaffen wie Pistolen oder Revolver zum Einsatz.
Ungefähr die Hälfte aller Schussverletzungen betrifft die Extremitäten [5]. Daher kommt diesen Verletzungen hohe Bedeutung zu, wenngleich die isolierte Verletzung der Extremitäten durch Schuss eine begrenzte Mortalität aufweist [6]. Diese Arbeit bietet dem Leser einen aktuellen Überblick über die Wundballistik, die mögliche Diagnostik und die wichtigsten therapeutischen Schritte bei Schussverletzungen der Extremitäten.
Wundballistik
U meine Schusswunde zu verstehen und diese an sich von den stumpfen und auch penetrierenden Verletzungen des unfallchirurgischen Alltags differenzieren zu können, ist eine Einführung in die Wundballistik unumgänglich.
Die Wundballistik beschreibt die Interaktion zwischen dem Geschoss (hier: Projektil) und dem getroffenen Zielkörper eines Menschen bzw. Tieres. Die Interaktion ist abhängig von den Eigenschaften des Geschosses, im vorliegenden Beitrag also des Projektils, und des Gewebes, auf das das Projektil auf seinem Weg durch den Körper trifft [7, 8].
Einflüsse des Projektils
Beim Projektil kommen v. a. folgende Eigenschaften zum Tragen:
- Masse,
- Geschwindigkeit,
- Beschaffenheit,
- Kaliber, Länge und Schwerpunkt.
Kinetische Energie, Masse und Geschwindigkeit
Da das Verletzungsausmaß von der vom Projektil an den Körper abgegebenen Energie abhängt [1], ergibt sich daraus, dass das Ausmaß der Verletzung bei einem Steckschuss von der kinetischen Energie des Projektils beim Auftreffen auf den Zielkörper und bei einem Durchschuss von der kinetischen Energie beim Auftreffen auf und beim Austritt aus dem Zielkörper abhängt. Die kinetische Energie wiederum ist abhängig von Masse und Geschwindigkeit des Projektils. Das Projektil kann umso mehr seiner kinetischen Energie an den Körper abgeben, desto größer das Interface zwischen Projektil und Gewebe ist. Da nichtverformende Projektile zudem im Verlauf des Schusskanals unkontrolliert gieren bzw. taumeln, ist die Energieabgabe auch größer, je länger das Projektil ist. Hierdurch wird das Projektil über die größere Oberfläche im Verlauf des Schusskanals stärker abgebremst, d. h., es gibt mehr Energie ab.
Projektilbeschaffenheit

In der Fachliteratur werden viele Begriffe genutzt, die die Energie des Projektils und die entsprechende Energieabgabe an den getroffenen Körper beschreiben sollen. Viele sind nicht genau anhand von Grenzwerten definiert und können verwirren. Praktikabel scheint aus Sicht der Autoren die Bezeichnung als Niedrig- und Hochenergiegeschosse. Auch diese sind in der Literatur nicht genau mit Grenzwerten belegt, doch erlaubt diese Unterscheidung eine grobe Zuteilung zu den verantwortlichen Waffenarten und eine Einschätzung des zu erwartenden Ausmaßes der Verletzung.
In der medizinisch-wissenschaftlichen Literatur wird die Unterscheidung ab einer Mündungsgeschwindigkeit von ca. 650 m/s regelmäßig zitiert. Grob vereinfachend kann man festhalten, dass Projektile aus Handfeuerwaffen häufig zu Niedrigenergieverletzungen führen. Insbesondere Projektile aus Langwaffen wie Sturmgewehren bewirken dagegen Hochenergieverletzungen.
Das Projektil stabilisiert sich während des Flugs über sein Drehmoment um die eigene Achse. Daher
spielt auch der Abstand des Opfers zur Waffe eine Rolle, und insbesondere Hochenergiewaffen (Langwaffen) können je nach Abstand ganz unterschiedliche Verletzungen hervorrufen.
Beim Durchdringen des Körpers zerdrückt, zerschneidet und zerstört das Projektil das Gewebe und hinterlässt einen sichtbaren, mit zerstörtem Gewebe, Blut(gerinnseln) und Fremdmaterial gefüllten Schusskanal, die sog. permanente Wundhöhle [8, 11].
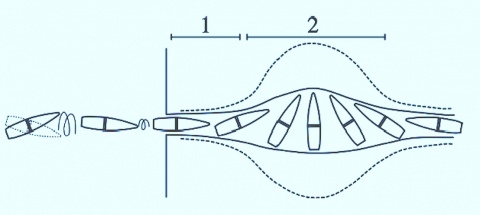
Die idealisierte Darstellung eines Projektildurchtritts bei Verwendung einer Hochenergiewaffe findet sich in Abbildung 1. Der zunächst enge Schusskanal (1) wird durch ein Gieren des Projektils
weiter (2). Zusätzlich zu dieser permanenten Wundhöhle kommt es abhängig von der abgegebenen Energie zu einer temporären Wundhöhle.
Darüber hinaus werden v. a. den Hochenergiegeschossen 2 weitere Effekte auf den Körper
zugeschrieben.
- Kavitation,
- Ballistische Druckwelle (auch teilweise als Schockwelle bezeichnet).
Die Kavitationswirkung wird durch eine radiale Beschleunigung des Gewebes um den Schusskanal herum hervorgerufen. Die kinetische Energie des Projektils wird dabei an das Gewebe abgegeben [8, 13]. Dieser Effekt ist vergleichbar mit den Verwirbelungen eines sich bewegenden nicht perfekt stromlinienförmigen Körpers [4]. Die Grenzschicht zwischen Gewebe und Projektil wird getrennt, und es kommt hinter dem Projektil zur Wundkanalexpansion in einer temporären Wundhöhle (Abbildung 1; [14, 15]). Diese fällt innerhalb von Millisekunden wieder zusammen [13]. Diese explosionsartige Expansion der temporären Wundhöhle erzeugt einen Unterdruck, durch den Kleidungs-, Schmutz-, Hautpartikel etc. in die Wundhöhle gezogen werden können. Dies kann zu einer sekundären Kontamination der Schusswunde führen [13].
Bei nichtdeformierenden Projektilen aus Handfeuerwaffen ist dieser Effekt deutlich geringer als bei nichtdeformierenden Projektilen aus Gewehren. Der Grund liegt in der geringeren Energie der Projektile durch eine geringere Geschwindigkeit und Masse. Zum anderen aber auch an der geringeren Länge der Projektile, sodass beim Gieren der Projektile eine geringere Kontaktfläche zum getroffenen Gewebe besteht [8]. Deformierende Projektile hingegen vergrößern sich nach dem Eindringen in den Zielkörper umgehend und erhöhen somit die Kontaktfläche zwischen Projektil und getroffenem Gewebe. In der Folge entsteht nahezu umgehend eine größere Wundhöhle [8, 16]. Durch die pilzartige Verformung stabilisieren sich diese Projektile und erzeugen gerade Schusskanäle, wenn das Geschoss nicht z. B. vom Knochen abgelenkt wird [8].
Einflüsse des Gewebes
Luftgefüllte Organe wie die Lungen erfüllen nicht die notwendigen Bedingungen für die Entstehung einer temporären Wundhöhle, sodass der erzielte Schaden hier deutlich geringer ausfällt [4]. Beim Magen-Darm-Trakt hängt der Schaden von der Art der Füllung ab. Ist der betroffene Abschnitt luftgefüllt, ist der Schaden gering. Ist er mit Flüssigkeit gefüllt, resultiert ein deutlich größerer Schaden [4].
Trifft ein Projektil auf seinen Zielkörper, führt dies zur Kompression des getroffenen Gewebes [4]. Diese Zone der Kompression wandert nun mit hoher Geschwindigkeit vor dem Projektil her durch den Körper, ähnlich der Ausbreitung von Schallwellen durch Wasser [8, 13, 19, 20]. Es kommt zu einem sehr plötzlichen Druckanstieg im Gewebe, sodass bei der Kombination aus Geschwindigkeit und Druckanstieg von einer Schockwelle gesprochen werden kann. Der vermutlich am besten zutreffende Begriff in der Wundballistik für dieses Phänomen ist ballistische Druckwelle [4]. Dennoch wird bei Hochenergieverletzungen aufgrund des Ausbleibens schwerer Weichteilverletzungen durch die ballistische Druckwelle und der gleichzeitig sehr kurzen Dauer deren Bedeutung für die Gesamtverletzung als nicht signifikant bewertet [20, 21].
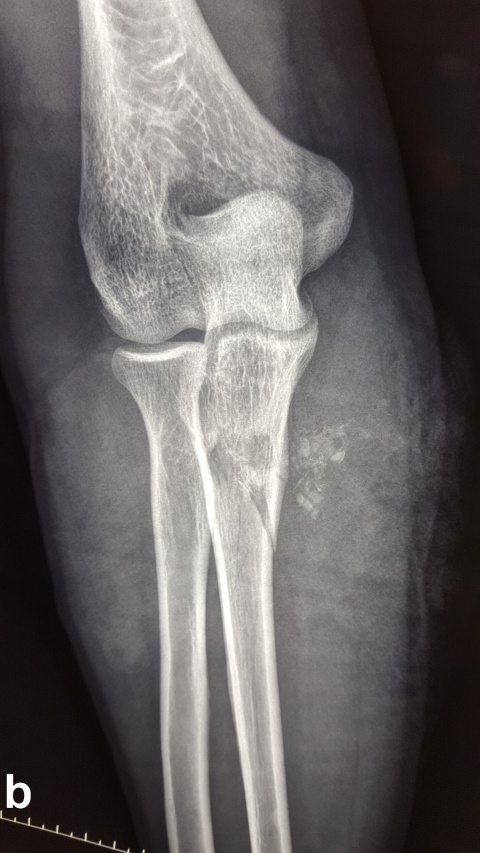
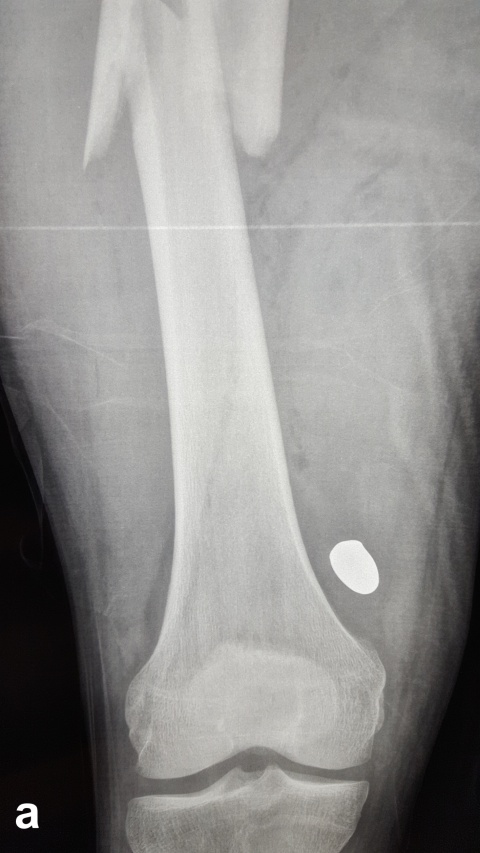
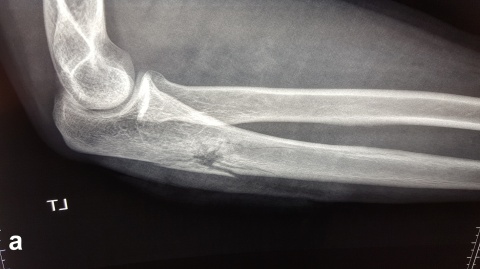
Beim Auftreffen des Projektils im Rahmen von Niedrigenergieverletzungen auf Knochengewebe entsteht meist eine typische, einfache Fraktur (Abbildung 2). Hochenergieverletzungen des Knochens münden in eine multifragmentäre Situation, bei der ein Großteil der Projektilenergie an den Knochen abgegeben wird. Insbesondere lange Röhrenknochen können, da sie wie eine starre, spröde flüssigkeitsgefüllte Röhre agieren, durch Projektile mit hoher Energie explosionsartig zerstört werden (Abbildung. 3).
Nicht selten wird das Projektil selbst zerlegt, verteilt sich im umgebenden Gewebe und kann weitere Schäden verursachen. Dies gilt auch, wenn insbesondere die militärische Munition als Vollmantelgeschoß beim Durchdringen von Weichteilen nicht zur Zerlegung neigt [4].
Ein-, Ausschuss und Schusskanal
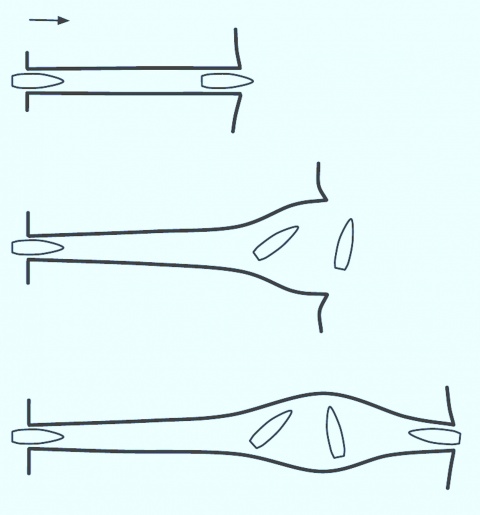
Für die Entstehung einer größeren permanenten und temporären Wundhöhle muss das Projektil bei hoher Geschwindigkeit und Stabilität auch eine ausreichende Strecke im Körper zurücklegen. Dies erklärt, warum z. B. insbesondere für Schussverletzungen mit der AK47 („Kalaschnikow“) am Oberschenkel des Menschen Durchschüsse beschrieben sind, die nur einen relativ geringen Schaden verursachen [21, 26, 27]. In diesen Fällen ist der Schusskanal durch das Gewebe zu kurz, um Kavitationsphänomene zu erzeugen. Verlässt das Projektil den Körper bei maximaler Ausdehnung der (permanenten und temporären) Wundhöhle, stellt sich die Ausschusswunde riesig da und lässt den Behandler eine riesige Wunde in der Tiefe vermuten (Abbildung 4; [11]).
Diagnose
Das Wissen über die Wundballistik sensibilisiert den Chirurgen für die Hochenergieverletzung und die Notwendigkeit der Wundexploration [3]. Letztendlich zeigt die Erfahrung, dass bei Schusswunden im Positiven und im Negativen immer alles möglich ist und die Prinzipien der Behandlung immer gleich sind.
Klassifikationen der Schussverletzungen
Um die Verletzungen durch Schusswaffen einzuteilen, wurden zahlreiche Klassifikationen entwickelt. Allerdings konnte sich im europäischen klinischen Alltag keine von ihnen durchsetzen [1]. Das mag zum einen daran liegen, dass diese Verletzungen hier relativ selten sind. Zum anderen liegt es auch daran, dass viele Klassifikationen die Kenntnis über den genutzten Waffentyp voraussetzen [1]. Da dies häufig nicht der Fall ist, ergibt sich für den behandelnden Arzt die Aufforderung: „Treat the wound, not the weapon!“ Nicht die verwendete Waffe ist also maßgeblich für die Behandlung eines Patienten mit Schussverletzung, sondern die Wunde an sich [21].
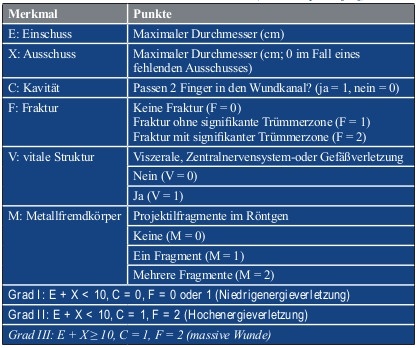
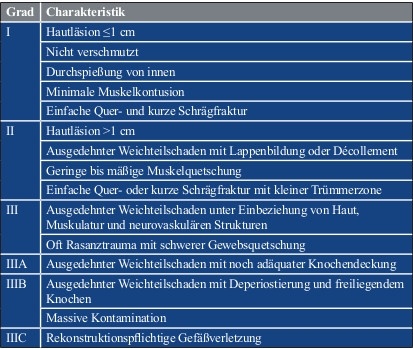
Eine Klassifikation, die die Schusswunde fokussiert und es gleichzeitig auch jedem Behandler ohne komplexe Diagnostik erlaubt, die Wunde einzuteilen, ist die „Red Cross classification of war wounds“ von Coupland (Tabelle 1; [28]). KOBBE et al. [1] teilten resultierende Weichteilschäden und Frakturen nach Extremitätenbeschuss ebenfalls am Kriterium der Niedrigenergie/Hochenergiegeschosse ein und orientierten sich bezüglich der Frakturen an der, in der Unfallchirurgie weit verbreiteten, Gustilo-Anderson-Klassifikation (Tabelle 2; [29]). So können durch Niedrigenergiegeschosse erzeugte Frakturen dem Typ I oder Typ II und durch Hochenergiegeschosse erzeugte Frakturen dem Typ III nach Gustilo-Anderson zugeordnet werden.
Begleitende Gefäß- und Nervenverletzungen
Bei Schussverletzungen der Extremität muss neben der Beurteilung der Wundverhältnisse und der Beteiligung von Knochen insbesondere nach Gefäß- und Nervenverletzungen geschaut werden. Nervenverletzungen haben keine unmittelbare therapeutische Konsequenz; ein neurologisches Defizit muss aber detektiert und dokumentiert werden. Eine kritische Ischämie der betroffenen Extremität muss nach einer Schussverletzung unmittelbar ausgeschlossen werden.
In der Literatur wird die Häufigkeit von Gefäßverletzungen nach Extremitätenbeschuss mit 10–16 % angegeben [30]. Die Rate an notwendigen Amputationen nach kombinierten Gefäßund Knochenverletzungen ist deutlich höher als bei isolierten Gefäßverletzungen [31].
Therapie
Die Chance auf einen erfolgreichen Erhalt der verletzten Extremität hängt bei kombinierten Gefäß- und Knochenverletzungen von folgenden Faktoren ab [31]:
- Zeit zwischen dem Eintreten der Verletzung und dem Beginn der operativen Versorgung,
- Schweregrad der arteriellen Verletzung sowie
- Ausprägung der Weichteil- und Knochenverletzung.
Bei lebensbedrohlichen Blutungen durch höhergradige Verletzungen der Gefäße der Extremitäten sollte gemäß der aktuellen S3-Leitlinie „Polytrauma/Schwerverletztenbehandlung“ eine umgehende Blutstillung durch manuelle Kompression, Kompressionsverband oder aber die Anlage eines Tourniquets erfolgen [32]. Sollte ein Tourniquet zum Einsatz kommen, sollte dieses 10 bis 15 cm oberhalb der Verletzung angelegt werden. Im Zweifel wird es nahe dem Körperstamm angelegt.
Lange hat sich das Gerücht gehalten, dass Tourniquets ausschließlich am Oberarm oder am Oberschenkel verwendet werden sollten, da durch das Vorhandensein eines singulären, zentralen Knochens nur hier auch eine sichere Blutstillung durch Kompression möglich wäre. Es ist jedoch mittlerweile nachgewiesen, dass ein Tourniquet auch am Unterarm bzw. am Unterschenkel bei richtiger Anlage sicher wirkt [33, 34].Die Häufigkeit von Nervenverletzungen nach Extremitätenbeschuss wird in der Literatur mit bis zu 25 % angegeben [1]. Hier wird empfohlen, zur Bestimmung der genauen Lokalisation der Verletzung die betroffenen sensomotorischen Segmente zu untersuchen [1].
Alle Schussverletzungen sind als obligat kontaminiert zu betrachten [1, 21]. Sie werden auch unterdemBegriffderthermomechanischenKombinationsverletzungsubsumiertundentwickeln sich in Art und Ausmaß über die Zeit. Im englischen Sprachraum werden sie deshalb als „developingwounds“ bezeichnet.
Antibiotikatherapie und chirurgisches Débridement
Reicht die Wundhöhle an den Knochen heran oder liegt eine Fraktur vor, kommt der initialen kalkulierten antibiotischen Therapie große Bedeutung zu [4]. Umstritten ist, ob ein chirurgisches Débridement im Sinne einer Exzision zwingend notwendig ist. So beschreiben einige Autoren ein Vorgehen, bei dem die Wunden insbesondere von Niedrigenergieverletzungen durch Handfeuerwaffen vorsichtig gespült und irrigiert, oberflächlich desinfiziert und verbunden werden und die Therapie darüber hinaus, abgesehen von einer Blutungskontrolle, nur in einer „Single-shot“ Antibiotikagabe besteht [35], da in einer retrospektiven Studie gezeigt werden konnte, dass die Gabe von Antibiotika über mehrere Tage der Single-Shot-Gabe bei unkomplizierten Schussverletzungen nicht überlegen ist [36]. Im Gegensatz dazu sehen die Autoren und andere die Singleshot-Antibiotikabehandlung bei reinen Weichteilverletzungen als sinnvollen Beitrag im Rahmen der Therapie an, aber niemals als Alternative oder Ersatz des chirurgischen Débridements. Dies gilt insbesondere bei Hochenergieverletzungen [4].
Grundprinzip bei Hochenergieverletzungen sollte eine initial offene Wundbehandlung sein. Eintritts- und Austrittswunde werden bei Vorliegen von Randnekrosen und lokalen Kontusionen ausgeschnitten und abschließend mit einem farblosen, nichthaftenden und nichtfärbenden, antiseptischen Feuchtverband versorgt. So wird sichergestellt, dass beim ersten Verbandwechsel innerhalb von 24 h sekundäre Gewebeuntergänge und nichtadäquate Wundsekretionen erkannt und ggf. mit einem gezielten, konsequenten chirurgischem Débridement therapiert werden. Hierbei müssen zwingend alle sicher avitalen Gewebeanteile entfernt werden. Dies ist aus Sicht der Autoren besser als eine inadäquat indizierte, kalkulierte systemische Antibiotikatherapie.
Unter diesen Prämissen ist bei Niedrigenergieschussverletzungen der Extremitäten ohne neurovaskuläre Begleitverletzungen eine ambulante Therapie durchaus möglich [37]. KOBBE et al. [1] raten zu diesem Vorgehen nur bei ausreichender Erfahrung mit Schussverletzungen, da ein mit dieser Thematik wenig versierter Chirurg aufgrund von kleinen Ein- und Ausschusswunden das tatsächliche Ausmaß des Weichteilschadens leicht unterschätzen kann. Daher wird im Zweifel zu einer operativen Exploration und einem Débridement geraten.
Wie schon ausgeführt, sollten die Ein- und Ausschusswunden exzidiert und der Schusskanal ausgiebig gespült werden [38]. Die chirurgische Therapie im OP beinhaltet insbesondere bei größeren Weichteilverletzungen die vollständige Abtragung von devitalisiertem Gewebe und Nekrosen, um die Folgen insbesondere der bakteriellen Kontamination kontrollieren zu können und somit eine Wundheilung zu erzielen [3, 21, 39]. Es bleibt jedoch unbestritten, dass sich das Ausmaß der Nekrosen am Anfang der Therapie häufig noch nicht ausreichend darstellt [21, 40], sodass durchaus mehrere Débridements notwendig werden können.
Die chirurgische Behandlung von Schussfrakturen richtet sich zunächst nach dem Verletzungsausmaß der umgebenden Weichteile. Bei Weichteilverletzungen durch Niedrigenergiegeschosse entsprechend den Graden I und II gemäß der Gustilo-Anderson-Klassifikation (. Tab. 2) ist die umgehende definitive Frakturversorgung analog offener Frakturen anderer Genese mit gleichem Weichteilschaden möglich. Grundsätzlich sind sowohl Platten- als auch Nagelosteosynthesen als sichere und effektive Osteosyntheseverfahren bei Schussfrakturen beschrieben [41, 42].
Hingegen ist bei Hochenergieverletzungen eine sofortige definitive Versorgung aus Sicht der Autoren nicht zu empfehlen, wenn diese über die achs- und rotationsgerechte Immobilisation der Fraktur mithilfe eines Fixateur externe hinausgeht. Dies gilt selbst, wenn geringere Weichteilverletzungen entsprechend den Graden I und II nach der Klassifikation von Gustilo und Anderson vorliegen. Allerdings lassen sich in der Literatur hierzu auch andere Empfehlungen finden [1]. Wie bereits erwähnt, stellt sich das Ausmaß der Nekrosen am Behandlungsbeginn noch nicht ausreichend da [21, 40]. Jedoch ist ein späterer Wechsel auf eine Platten- oder Nagelosteosynthese bei gesicherten Wundverhältnissen eher die Regel als die Ausnahme. Dieser ist abhängig von Frakturart und -lokalisation.
Es muss beachtet werden, dass gerade bei Schussverletzungen die sichtbare Verletzung der Haut durch Ein- und Ausschuss trotz massiver Weichteilschäden dazwischen gering und Knochenfragmente deperiostiert sein können.
Stabile Frakturen können bei geringen Weichteilschäden teilweise auch konservativ therapiert werden [1].
Insbesondere bei Schussfrakturen verursacht durch Hochenergieprojektile ist neben ausgeprägten Weichteilverletzungen mit einer massiven Trümmerzone aus avitalen Knochenfragmenten zu rechnen. In diesen Fällen muss ein radikales Débridement sowohl der avitalen Weichteile, aber auch der avitalen Knochenfragmente erfolgen [1]. Aufgrund der hohen Kontaminationsrate durch in den Schusskanal gezogene Kleidungsreste und Fremdkörper mit entsprechend erhöhtem Infektionsrisiko [21, 43], ist die primäre Stabilisierung durch einen Fixateur externe das Mittel der Wahl [1]. Dies gilt insbesondere dann, wenn nicht eindeutig ist, ob um eine Niedrig- oder Hochenergieverletzung vorliegt. Dieses Vorgehen wird durch die Publikation von Long et al. [44] unterstützt. In dieser Arbeit bezüglich der Schussverletzungen am Femur wurde anhand von klinischen und radiologischen Befunden eine Einteilung in 3 Schweregrade vorgenommen. Während Grad-1-Verletzungen Niedrigenergieverletzungen waren, die allesamt primär mit einem Marknagel versorgt wurden, wiesen Grad-2- und Grad-3-Verletzungen Zeichen einer Hochenergieverletzung auf. Diese Patienten entwickelten im Verlauf in bis zu 50 % der Fälle eine tiefe Wundinfektion, was eindeutig gegen eine primäre osteosynthetische Ausversorgung spricht. Zudem waren bei Verletzungen der Grade 2 und 3 auch wiederholte Débridements notwendig.
Die Weichteilsituation bedingt das operative Vorgehen der Frakturstabilisierung. Eine definitive Frakturversorgung sollte erst erfolgen, wenn die Weichteile sicher gedeckt werden können. Hierzu sind insbesondere bei ausgeprägter Weichteilverletzung auch plastisch-rekonstruktive Weichteildeckungen notwendig. Abhängig vom Ausmaß der knöchernen Verletzung kommen neben den bekannten osteosynthetischen Verfahren der Knochenstabilisierung bei Defekten auch Knochenrekonstruktionstechniken wie die Distraktionsosteogenese und das Masquelet-Verfahren zum Einsatz [45]. Auch wenn hier prinzipiell eine Ausversorgung mithilfe des Fixateur möglich ist, wird in diesen Fällen doch allein aus Akzeptanzgründen des Patienten oft auf eine Platten- oder Nagelosteosynthese gewechselt.
Zusätzliche Gefäßverletzungen
Bei zusätzlichen Gefäßverletzungen ist der Zusammenhang zwischen dem Erhalt der Extremität und der Zeit zwischen Verletzungseintritt und Revaskularisation besonders eindeutig, wenn gleichzeitig ausgeprägte Weichteil- und Knochenverletzungen bestehen [31, 46]. Eine Revaskularisierung ist prinzipiell durch eine direkte Naht, ein autologes Venen-Interponat, aber auch durch ein prothetisches Interponat möglich [1]. Aufgrund der bereits beschriebenen Wundkontamination sollten jedoch Venen-Interponate prothetischen Interponaten bzw. Bypässen vorgezogen werden, da das Infektionsrisiko von avitalem Fremdmaterial deutlich erhöht ist. In einer „Damage-control“-Situation ist temporär auch die Überbrückung von Gefäßverletzungen mit einem Shunt möglich. Sie kommt v. a. in der Zone der Eingefäßversorgung an Oberschenkel und -arm zur Anwendung. An Unterschenkel und -arm reicht eine intakte Arterie vorübergehend für den Erhalt der Extremität aus. Der tastbare periphere Puls bzw. der Nachweis der adäquaten Perfusion in der peripheren Dopplersonographie ist hier das entscheidende Kriterium. In einer großen Multizenterstudie zur temporären Shunt-Anlage im Rahmen der initialen chirurgischen Versorgung bei Gefäßverletzungen machten gerade die Schussverletzungen mit knapp 63 % die größte Patientengruppe aus [47].Allerdings sollte der Shunt als „Damage-control“-Maßnahme nur wenige Stunden belassen werden, um möglichst gute Ergebnisse zu erzielen [48]. Auch bei Gefäßverletzungen und gleichzeitig bestehender Fraktur ist die primäre Versorgung der Fraktur mithilfe des Fixateur externe das Mittel der Wahl [1]. Bei Infektionsfreiheit, sicheren Wundverhältnissen und sichergestellter Durchblutung ist dann ein Verfahrenswechsel sinnvoll.
Nervenverletzungen
Prinzipiell sind auch bei Schussverletzungen an den Extremitäten verschiedene Arten von Nervenschädigungen denkbar. Bei der Neuropraxie handelt es sich um segmentale Demyelisierung bei erhaltener Kontinuität. Die Axonotmesis weist gegenüber der Neuropraxie zusätzlich eine axonaleLäsion auf [49]. Davon streng abzugrenzen ist die Neurotmesis als komplette Nerventransektion[49].
Steckschussverletzungen
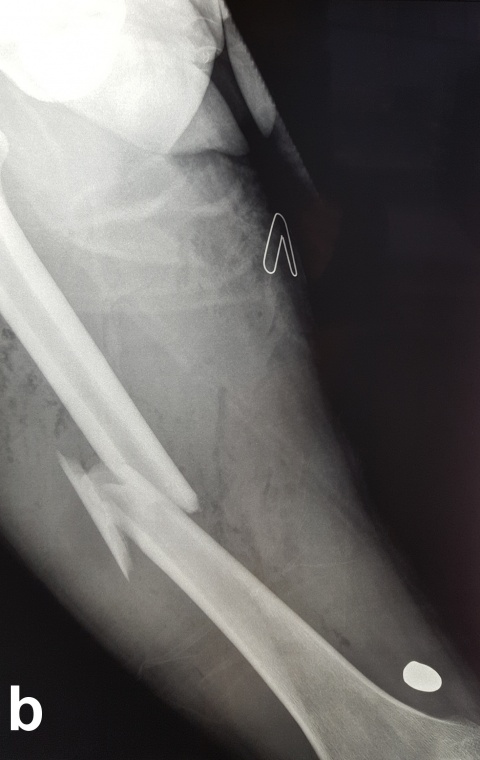
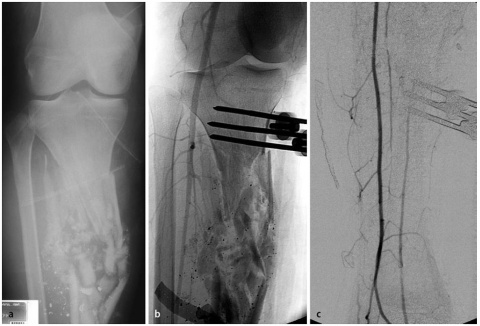
Nach Steckschussverletzungen, insbesondere durch Niedrigenergiegeschosse, stellt sich Frage, ob das Projektil entfernt werden muss (Abbildung 5). Ist das Projektil nicht zu tasten und liegt es im Weichteilgewebe außerhalb von Gelenken, kann es durchaus belassen werden [1]. Bei Projektilen in Gelenken ist die Entfernung anzustreben, da durch sekundäre Schäden bei Bewegung durch Abrieb der Gelenkfläche auftreten können [1]. Zudem ist eine Bleiintoxikation durch in den Gelenken verbliebene Projektile möglich [51, 52].
Fazit für die Praxis
- Schussverletzungen sind nahezu immer kontaminiert.
- Im Zweifel ist immer ein Débridement bei Schussverletzungen indiziert.
- Bei geringen Weichteilschäden und einer Niedrigenergiefraktur ist eine primäre Ausversorgung der Fraktur prinzipiell möglich.
- Bestehen Unklarheiten, ob eine Niedrig- oder eine Hochenergieverletzung am Knochen vorliegt, ist die Anlage eines Fixateur externe ein sicheres Verfahren.
- Eine antibiotische Therapie ist additiv sinnvoll.
- Gefäß- und Nervenverletzungen sind auszuschließen. Im Zweifelsfall sind diese Strukturen zu explorieren.
Literatur
- Kobbe P, Frink M, Oberbeck R et al. (2008) Treatment strategies for gunshotwoundsoftheextremities.Unfallchirurg 111:247–254 (quiz 255)
- Papadopoulos IN, Kanakaris NK, Danias N et al (2013) A structured autopsy-basedauditof370firearm fatalities: contribution to inform policydecisionsandtheprobability of the injured arriving alive at a hospital and receiving definitive care. AccidAnalPrev50:667–677
- Riddez L (2014) Wounds of warin the civilian sector: principles of treatmentandpitfallstoavoid.EurJ TraumaEmergSurg40:461–468
- StefanopoulosPK,PinialidisDE,Hadjigeorgiou GF et al (2015) Wound ballistics 101: the mechanisms of softtissuewoundingbybullets.Eur J Trauma Emerg Surg. https://doi. org/10.1007/s00068-015-0581-1
- Najibi S, Dougherty PJ, Morandi M (2006) Management of gunshot wounds to the joints. Tech Orthop 21:200–204
- Dorlac WC, Debakey ME, HolcombJB et al (2005) Mortality from isolated civilian penetrating extremity injury. JTrauma 59:217–222
- BartlettCS,HelfetDL,HausmanMRet al (2000) Ballistics and gunshot wounds: effects on musculoskeletal tissues. J Am Acad Orthop Surg
- Kneubuehl BP, Coupland RM,Rothschild MA et al (2008) Wundballistik: Grundlagen und Anwendungen. Springer, Heidelberg, Berlin, NewYork
- Deutsches Reichsgesetzblatt (1901) S423–454 und 478–481
- Von See C, Stuehmer A, GellrichNC et al (2009) Wound ballistics of injuries caused by handguns with different types of projectiles. Mil Med174:757–761
- BreezeJ,SedmanAJ,JamesGRetal(2014) Determining the wounding effects of ballistic projectiles to inform future injury models: a systematic review. J R Army Med Corps160:273–278
- Stefanopoulos PK, Filippakis K,Soupiou OT, Pazarakiotis VC (2014) Wound ballistics of firearm-related injuries—part 1: missile characteristics and mechanisms of soft tissue wounding. Int J Oral Maxillofac Surg 43:1445–1458 (# 2014 International Association of Oral andMaxillofacialSurgeons)
- Hopkinson DA, Marshall TK (1967) Firearm injuries. Br J Surg 54:344–353
- Felsmann MZ, Szarek J, FelsmannM et al (2012) Factors affecting temporary cavity generation during gunshot wound formation in animals-new aspects in the light of flow mechanics: a review. Vet Med 57:569–574
- Liu L, Fan Y, Li W et al (2012) Cavitydynamics and drag force of highspeed penetration of rigid spheres into10wt%gelatin. IntJImpactEng 50:68–75
- Bolliger SA, Thali MJ, BolligerMJ et al (2010) Gunshot energy transfer profile in ballistic gelatine, determined with computed tomography using the total crack length method. Int J Legal Med 124:613–616
- Maiden N (2009) Ballistics reviews: mechanisms of bullet wound trauma. Forensic Sci Med Pathol5:204–209
- Zhang J, Yoganandan N, Pintar FAetal(2007) Experimental model for civilian ballistic brain injury biomechanics quantification. J Biomech 40:2341–2346
- Harvey EN, Mcmillen JH (1947) Anexperimentalstudyofshockwaves resulting from the impact of high velocity missiles on animal tissues. JExpMed 85:321–328
- Tan Y, Zhou S, Jiang H (2002) Biomechanical changes in the head associated with penetrating injuries of the maxilla and mandible: an experimental investigation. J Oral Maxillofac Surg 60:552–556 (discussion557–558)
- Fackler ML (1996) Gunshot wound review. Ann Emerg Med 28:194–203
- Fackler ML, Breteau JP, Courbil LJet al (1989) Open wound drainage versus wound excision in treating the modern assault rifle wound. Surgery 105:576–584
- Jussila J, Kjellstrom BT, LeppaniemiA (2005) Ballistic variables and tissue devitalisation in penetrating injury—establishing relationship through meta-analysisofanumber ofpigtests. Injury 36:282–292
- FrankeA, BielerD, WilmsA, HentschS, Johann M, Kollig E (2014) Treatment of gunshot fractures of the lower extremity: part 1: incidence, importance, case numbers, pathophysiology, contamination, principles of emergency and first responder treatment. Unfallchirurg 117(975–6):978–984
- Cooper GJ, Ryan JM (1990) Interaction of penetrating missiles with tissues: some common misapprehensions and implications for wound management. Br J Surg 77:606–610
- Giannou C, Baldan M (2010) Warsurgery: working with limited resources in armed conflict and other situations of violence Bd. 1. ICRC,Genf
- Bluman EM, Ficke JR, Covey DC (2010) War wounds of the foot and ankle: causes, characteristics, and initial management. Foot Ankle Clin 15:1–21
- Coupland RM (1992) The Red Crossclassification of war wounds: the E.X.C.F.V.M.scoringsystem.WorldJSurg 16:910–917
- Gustilo RB, Anderson JT (1976) Prevention of infection in the treatment of one thousand and twenty-five open fractures of long bones: retrospective and prospective analyses. J Bone Joint SurgAm 58:453–458
- Norman J, Gahtan V, Franz M et al(1995) Occult vascular injuries following gunshot wounds resulting in long bone fractures of the extremities. AmSurg 61:146–150
- Howe HR Jr., Poole GV Jr., HansenKJ et al (1987) Salvage of lower extremities following combined orthopedic and vascular trauma. A predictive salvage index. Am Surg 53:205–208
- Unfallchirurgie (2016) S3-LeitliniePolytrauma-/Schwerverletztenbehandlung. http://www.awmf. org/leitlinien/detail/ll/012-019. html. Zugegriffen: 30.05.2017
- Mcewen JA, Kelly DL, JardanowskiT et al (2002) Tourniquet safety in lowerlegapplications.OrthopNurs 21:55–62
- Swan KG Jr., Wright DS, Barbagiovanni SS et al (2009) Tourniquets revisited.JTrauma 66:672–675
- Brunner RG, Fallon WF Jr. (1990) A prospective, randomized clinical trial of wound debridement versus conservative wound care in soft tissue injury from civilian gunshot wounds. AmSurg 56:104–107
- Nguyen MP, Savakus JC, O’DonnellJA et al (2017) Infection rates and treatment of low-velocity extremity gunshot injuries. J Orthop Trauma. https://doi.org/10.1097/ bot.0000000000000827
- Dickson K, Watson TS, Haddad C etal (2001) Outpatient management of low-velocity gunshot-induced fractures. Orthopedics 24:951–954
- Deitch EA, Grimes WR (1984) Experience with 112 shotgun wounds oft he extremities. JTrauma 24:600–603
- Clasper JC, Hill PF, Watkins PE (2002) Contamination of ballistic fractures: an in vitro model. Injury 33:157–160
- Li Q, Deng D, Tao J et al (2015) Ultrasonic imaging of gunshot wounds in pig limb. Genet Mol Res 14:4291–4302
- Capo JT, Liporace F, Ng D et al (2009) Bilateral comminuted radial shaft fractures from a single gunshot: fixation with alternative techniques. Am J. Orthop (Belle Mead,NJ) 38:194–198
- Tornetta P 3rd, Tiburzi D (1994) Anterograde interlocked nailing of distal femoral fractures after gunshot wounds. J OrthopTrauma 8:220–227
- Weinstein J,Putney E,Egol K (2014) Low velocity gunshot wounds result in significant contamination regardless of ballistic characteristics. Am J Orthop (Belle Mead, NJ) 43: E14–E18
- Long WT, Chang W, Brien EW (2003) Grading system for gunshot injuries to the femoral diaphysis in civilians. Clin Orthop Relat Res:92–100. https://doi.org/10.1097/00003086-200303000-00010
- Franke A, Bieler D, Wilms A et al (2014) Treatment of gunshot fractures of the lower extremity: part 2: procedures for secondary reconstruction and treatment results. Unfallchirurg 117:985–994
- Granchi T, Schmittling Z, Vasquez J et al (2000) Prolonged use of intraluminal arterial shunts without systemic anticoagulation. AmJSurg 180:493–496(discussion 496–497)
- Inaba K, Aksoy H, Seamon MJ et al (2016) Multicenter evaluation of temporary intravascular shunt use in vascular trauma. J Trauma Acute Care Surg 80:359–364 (discussion 364–355)
- Mathew S, Smith BP, CannonJW et al (2017) Temporary arterial shunts in damage control: experience and outcomes. J Trauma Acute Care Surg 82:512–517
- Radtke C, Vogt PM (2014) Nerve injuries and posttraumatic therapy. Unfallchirurg 117:539–555 (quiz 556)
- Fackler ML (1998) Civilian gunshotwounds and ballistics: dispelling the myths. Emerg Med Clin North Am 16:17–28
- Leonard MH (1969) The solution oflead by synovial fluid. Clin Orthop RelatRes 64:255–261
- Tarkin IS, Hatzidakis A, HoxieSC et al (2003) Arthroscopic treatment of gunshot wounds to the shoulder. Arthroscopy 19:85–89
Einhaltung ethischer Richtlinien
Interessenkonflikt: F. von Lübken, G. Achatz, B. Friemert, M.Mauser, A. Franke, E. Kollig und D. Bieler geben an, dass kein Interessenkonflikt besteht.
Dieser Beitrag beinhaltet keine von den Autoren durchgeführten Studien an Menschen oder Tieren.
Bildquelle: Bundeswehrkrankenhaus Ulm (soweit nicht anders angegeben)
Für die Verfasser
Flottillenarzt Dr. Falk von Lübken
Klinik für Unfallchirurgie und Orthopädie, Rekonstruktive und Septische Chirurgie, Sporttraumatologie, Bundeswehrkrankenhaus Ulm
Oberer Eselsberg 40
89081 Ulm, Deutschland
E.Mail: [email protected]
[email protected]
Datum: 19.06.2018