NICHT OPERATIVE BLUTSTILLUNG BEI TRAUMAPATIENTEN – WENN DER RADIOLOGE DIE BLUTUNG STILLT
Non surgical bleeding control in trauma patient – when the radiologist stops the bleeding
Aus der Abteilung Orthopädie/Unfallchirurgie (Leitender Arzt: Oberstarzt A. Gutcke) des Bundeswehrkrankenhauses Westerstede (Chefarzt: Flottenarzt Dr. K. Reuter)
Maren Klein und André Gutcke
WMM; 57. Jahrgang (Ausgabe 5-6/2013; S. 137-141)
Zusammenfassung
In der Traumaversorgung, insbesondere der Polytraumaversorgung, ist die Kontrolle von Blutungen äußerst wichtig. Eine der möglichen therapeutischen Vorgehensweisen ist die radiologische Intervention.
Der vorliegende Beitrag soll diese Option in den Fokus rücken und die Möglichkeiten der radiologischen Intervention zur Blutungskontrolle darstellen. Die therapeutische Embolisation wird hierbei näher betrachtet und an zwei Fallbeispielen aufgezeigt.
Schlagworte: radiologische Intervention, Blutungskontrolle, Embolisation.
Summary
Gaining control of bleeding is an essential step in case of trauma, especially in the polytrauma care. Possible options of treatment include the use of interventional radiology.
The article is focused on this option and shows the capability of using therapeutic embolization in order to stop bleeding analyzing two cases.
Keywords: interventional radiology, control of bleeding, embolization.
Einführung
Im Rahmen der Traumaversorgung, insbesondere von polytraumatisierten Patienten, ist die interdisziplinäre Zusammenarbeit von höchster Relevanz. Das Behandlungsteam setzt sich gewöhnlich aus Unfallchirurgen/Allgemeinchirurgen, Anästhesisten, Radiologen und gegebenenfalls weiteren Fachärzten zusammen. Die radiologische Kompetenz ist nicht nur wichtig, um für die Erstellung und Auswertung die radiologische Diagnostik wie die Mehrzeilen-Spiral-Computertomographie (MSCT) durchzuführen und auszuwerten, sondern ermöglicht auch eine interventionelle Blutstillung.
Die häufigste Ursache von Todesfällen bei Patienten unter 45 Jahren sind Unfälle. Hier ist besonders das Beckentrauma hervorzuheben mit einer Letalität von 5,6 bis 15 % (1 – 7). Die Letalität von hämodynamisch instabilen Patienten mit Beckentrauma ist mit bis zu 60 % deutlich höher (4, 8 – 11).
Blutungen entstehen durch Frakturen aus dem Knochen selbst oder durch Verletzung der venösen oder arteriellen Gefäße. Die Behandlung der Gefäßverletzungen ist primäres Ziel bei hämodynamisch instabilen Patienten.Sowohl im Rahmen der Primärversorgung als auch bei im Verlauf auftretenden Blutungen gilt es, die Option der radiologischen Intervention zu bedenken. Letztere stellt eine Alternative zum operativen Vorgehen dar. Der Austritt von Kontrastmittel in der CT bietet einen deutlichen Hinweis für eine Gefäßverletzung (12 – 15).
Eine (CT-)Angiographie ist dann die geeignete Option, um die Aorta abdominalis mit ihren Abgängen, insbesondere die A. iliaca communis und A. iliaca interna, darzustellen. Ein Kontrastmittelaustritt ist ein Beleg für eine Gefäßverletzung. Ebenso können „fehlende Arterien“ detektiert werden, die auf einen Gefäßspasmus oder Verschluss hinweisen. Die meisten Läsionen im Bereich des Beckens betreffen die Aa. glutealis superior, sacralis lateralis, iliolumbalis, obturatoria, vesicalis und glutealis inferior (16). In derselben Sitzung besteht die Möglichkeit, radiologisch zu intervenieren.
Die Behandlung durch die radiologische Intervention stellt hier eine schnelle, komplikationsarme und sehr präzise Möglichkeit dar. Hier steht die Embolisation mit Coils/Spiralen und Gelfoam® im Vordergrund. Die Erfolgsrate liegt im Falle von Beckenfrakturen bei 80 – 100 % (16). Bei lebensbedrohlichen Zuständen kann auch die nicht selektive temporäre Okklusion mittels Ballonkatheter zum Einsatz kommen.
Venöse Blutungen und der Blutung aus dem Knochen können durch das Packing und die Kompression mit Beckenzwinge/ Beckengurt operativ versorgt werden. Die Rolle der interventionellen radiologischen Therapien in der Traumaversorgung nimmt stetig zu, wobei drei wichtige radiologischen Interventionsverfahren verfügbar sind:
– Stent,
– temporäre Okklusion und
– therapeutische Embolisation.
Stent
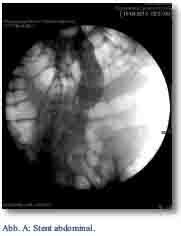
Der Stent ist ein selbstexpandierendes Rohr aus Drahtgeflecht in verschiedenen Kalibern und Längen und wird zur Überbrückung von Läsionen und Überwinden von Stenosen eingesetzt. Die Stentimplantation kommt vor allem bei Verletzungen im Bereich des Bauchraumes, Thorax und Halses zum Einsatz. Hier dominieren die stumpfen Traumen oder Dezelerationen. Diese Verletzungen führen häufig zu Dissektionen und Pseudoaneurismen (Abb. A).
Temporäre Okklusion
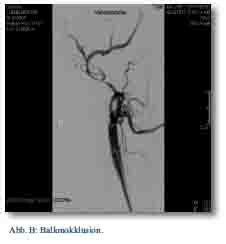
Die temporäre Okklusion durch einen Ballon-Katheter stellt eine gute Möglichkeit zur Blutungskontrolle, insbesondere vor und während der operativen Versorgung, dar (Abb. B). Durch dieses Verfahren kann das Zeitfenster bis zu einer definitiven radiologischen Intervention oder operativen Versorgung verlängert werden. Die intraoperative Übersicht wird hierdurch deutlich verbessert. Die wichtigste Indikation für die temporäre Okklusion sind Hämoglobin-wirksame arterielle Blutungen bei Verletzungen im Bereich des Beckens (komplexe Frakturen) und der unteren Extremität.
Therapeutische Embolisation
Es kann durch die therapeutische Embolisation ein kathetergestützter selektiver temporärer oder permanenter Verschluss von Gefäßen erfolgen. Die Embolisation soll den physiologischen Prozess der Hämostase initiieren beziehungsweise unterstützen. Hierbei ist wichtig zu beachten, dass es zu keiner oder gerade akzeptabler Infarzierung von Gewebestrukturen im Zielstromgebiet der betreffenden Arterie kommt. Die Kollateralkreisläufe sind hier ausschlaggebend.
Die Kombination von temporärer Okklusion und Embolisation ist möglich und führt zu einem verminderten Perfusionsdruck im Bereich der Embolisationszone. Die therapeutische Embolisation kann mit verschiedenen Materialien erfolgen, hierbei sind besonders die Spiralen/Coils und zum Beispiel Gelfoam® hervorzuheben (siehe Kasten).
Die hier beschriebenen radiologischen Interventionsmaßnehmen sind in unserer Klinik etabliert und sollen an folgenden Fallbeispielen veranschaulicht werden.
Fall 1
Die 82-jährige Patientin wurde nach Fahrradsturz mit Schmerzen in der rechten Hüfte in der Notaufnahme vorstellig.
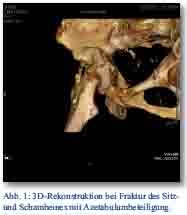
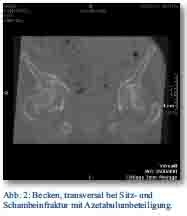
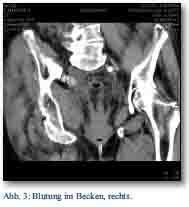
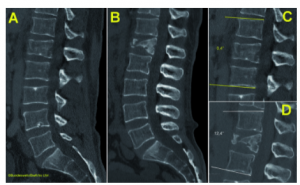
Die radiologische Diagnostik, inklusive CT, zeigte eine Fraktur des Sitz- und Schambeines mit Azetabulumbeteiligung (Abb. 1 und 2). Es stellte sich weiterhin eine Einblutung in die umgebenden Weichteile, in die Mm. iliacus und obturatorius sowie ins Becken dar (Abb. 3).
Die Patientin wurde unter bis dahin stabilen Vitalparametern stationär aufgenommen und überwacht. Am Folgetag zeigte die Patientin sich in reduziertem Allgemeinzustand. Die Laborkontrolle zeigte einen Hämoglobinabfall von 12,5 g/dl auf 6,8 g/dl.
Es folgte eine Kontrastmittel-CT zur Detektion einer arteriellen Blutungsquelle. Hier fiel eine zunehmende Einblutung im M. obturatorius und eine retroperitoneale Hämatombildung auf. Im Bereich der A. iliaca interna rechts fanden sich frische Hämatomauflagerungen und Sedimentation. Es musste daher von einer Gefäßverletzung ausgegangen werden. Die Patientin wurde daraufhin einer radiologischen Intervention zugeführt.
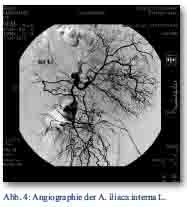
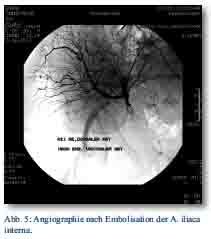
In der Angiographie konnte eine aktive Blutung aus zwei peripheren Ästen des ventralen Astes der A. iliaca interna nachgewiesen werden (Abb. 4). Es erfolgte der Verschluss des ventralen Hauptastes der A. iliaca interna rechts mit drei Gianturco-Spiralen (Abb. 5). Die Patientin wurde auf der Intensivstation überwacht und auftransfundiert und schon am Folgetag auf die periphere Station übernommen.
Der weitere Verlauf gestaltete sich komplikationslos und die Patientin konnte unter Entlastung des rechten Beines mobilisiert werden. Nach insgesamt 14-tägigem Aufenthalt konnte die Patientin unter weiterer Entlastung für sechs bis acht Wochen zur weiteren Versorgung in die Kurzzeitpflege entlassen werden.
Auch in der Versorgung von arteriellen Verletzungen der unteren Extremität haben sich die Verfahren der interventionellen Radiologie etabliert. Die Zunahme der Interventionen führte unter anderem zu einer Überarbeitung der Guidelines der Eastern Association for the Surgery of Trauma (EAST) 2012.
Zurzeit gibt es nur eine begrenzte Datenlage über derartige Fälle, jedoch zeigten die Studien eine hohe Effektivität und Sicherheit (17 – 20).
Fall 2
Der 18-jährige Patient verunfallte als Fahrer eines Pkw, als er mit einem entgegenkommenden Lkw auf der Landstraße kollidierte. Der Patient wurde mit einer offenen Fraktur am linken Oberschenkel über den Schockraum aufgenommen.
Im Schockraum zeigten sich eine offene Oberschenkelfraktur links, eine Platzwunde im Bereich der linken Augenbraue und eine thorakale Gurtmarke. Der weitere Bodycheck war weitgehend unauffällig.
Es erfolgte die FAST-Sonographie ohne Hinweis auf freie Flüssigkeit oder Perikarderguss. Im Anschluss wurde der stabile Patient einer weiteren radiologischen Diagnostik zugeführt. Der Polytrauma-Scan wies eine Nasenbeinfraktur, Jochbeinfraktur links, eine Azetabulum-Fraktur links, eine Oberschenkelschaftfraktur links und beidseitige Lungenkontusionen nach. Im Verlauf erfolgten eine Kontroll-CCT und Feinschichtaufnahmen des Gesichtsschädels. Es fiel zwar weiterhin keine interkranielle Blutung auf, aber neben der Jochbeinfraktur links wurde zusätzlich noch eine Orbitaboden- und Kieferhöhlen-Vorderwandfraktur links festgestellt.
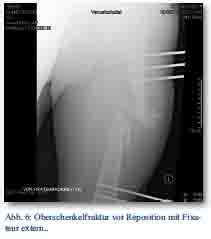
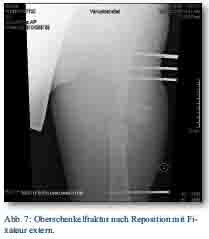
Am Unfalltag wurde die offene Oberschenkelfraktur links mittels Fixateur externe versorgt (Abb. 6 und 7). Bei stabilen Kreislaufparametern wurde der Patient auf der Intensivstation weiter behandelt und mit einer über die Dauer der operative Versorgung hinausgehenden Beatmung versorgt. Diese war vor allem durch die erschwerte Oxygenierung infolge der Lungenkontusion erforderlich. Die Gesichtsschädelverletzungen konnten konservativ behandelt werden.
Am 8. Tag nach dem Trauma wurde der Fixateur externe durch einen antegraden Femurnagel ersetzt. Intraoperativ fiel ein erhöhter Blutverlust auf ohne Nachweis einer definitiven Blutungsquelle. Der Patient wurde daher auftransfundiert und am 5. postoperativen Tag konnte er kreislaufstabil mit guter Lungenfunktion auf die periphere Station übernommen werden. Bei zunehmender Schwellung des Oberschenkels links ohne Kompartmentsymptomatik zeigte sich in einer sonographischen Kontrolle ein deutliches Hämatom, das am 9. postoperativen Tag entlastet wurde.
Am Folgetag stellte sich erneut eine Schwellung des linken Oberschenkels sowie ein HB-Abfall ein. Eine CT zeigte ein diffuses Hämatom, sodass eine weitere Wundrevision durchgeführt wurde. Der Patient erhielt zwei Erythrozytenkonzentrate.
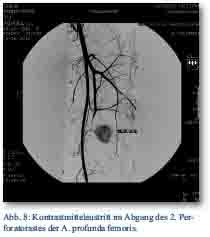
Am Folgetag war die Schwellung des linken Oberschenkels erneut progredient und der Patient beklagte zunehmend Schmerzen. Es kam zu einem weiteren HB-Abfall trotz der Bluttransfusion. Es wurde bei Verdacht auf eine arterielle Blutung eine Übersichtsangiografie der Beckenachse und selektiv des linken Oberschenkels durchgeführt. Es zeigte sich ein Kontrastmittelaustritt im Abgang des 2. Perforatorastes der A. profunda femoris (Abb. 8).
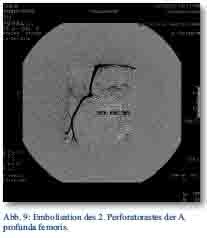
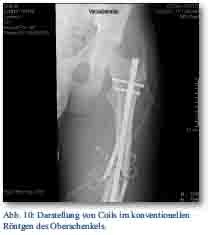
Bei dem Patienten wurde daraufhin eine radiologischen Intervention, das heißt eine therapeutische Embolisation des 2. Perforatorastes der A. profunda femoris mittels vier Makrospiralen durchgeführt. Hierbei dislozierte eine Spirale in den Bereich des Hämatoms. Die Blutung kam vollständig zum sistieren (Abb. 9 und 10). Im weiteren Verlauf gingen die Schwellung und die Schmerzen des Patienten deutlich zurück.
Der Patient konnte an Unterarmgehstützen mobilisiert und in gutem Allgemeinzustand zur Weiterbehandlung und posttraumatischen Frührehabilitation in das Berufsgenossenschaftliche Unfallkrankenhaus Hamburg Boberg verlegt werden.
Diskussion und Schlussfolgerungen
Auch in der Versorgung von arteriellen Verletzungen der unteren Extremität haben sich die Verfahren der interventionellen Radiologie etabliert. Die Zunahme der Interventionen führte unter anderem zu einer Überarbeitung der Guidelines der EAST 2012. Die Daten zu derartigen Fällen sind noch begrenzt, jedoch vielversprechend im Hinblick auf die Effektivität und Sicherheit (17 – 20).
Die Verfahren der interventionellen Radiologie etablieren sich zunehmend im Inland und sind ein wichtiges Element der Blutungskontrolle bei Traumapatienten. Für den Auslandseinsatz ist die Durchführung dieser Maßnahmen ab Role 3 Versorgung denkbar. Der Vorteil liegt in der schnellen, zuverlässigen und wenig invasiven Therapie, was insbesondere bei Aufkommen vieler Verwundeter zum Tragen kommt.
Bildquelle: Abbildungen A und B: Institut für diagnostische und interventionelle Radiologie, Ammerland-Klinik GmbH Westerstede.
Abbildungen 1 – 10: Bundeswehrkrankenhaus Westerstede
Literaturverzeichnis
- Biffl WL, Smith WR, Moore EE, et al.: Evolution of a multidisciplinary clinical pathway for the management of unstable patients with pelvic fractures. Ann Surg 2001; 233 (6): 843 – 850.
- Demetriades D, Karaiskakis M, Toutouzas K, Alo K, Velmahos G, Chan L: Pelvic fractures: epidemiology and predictors of associated abdominal injuries and outcomes. J Am College Surgery 2002; 195 (1): 1 – 10.
- Agolini SF, Shah K, Jaffe J, Newcomb J, Rhodes M, Reed JF: Arterial embolization is a rapid and effective technique for controlling pelvic fracture hemorrhage. J Trauma 1997; 43 (3): 395 – 399.
- Starr AJ, Griffin DR, Reinert CM et al.: Pelvic ring disruptions: prediction of associated injuries, transfusion requirement, pelvic arteriography, complications and mortality. J Orthop Trauma 2002; 16 (8): 553 – 561.
- Hagiwara A, Minakawa K, Fukushima H, Murata A, Masuda H, Shimazaki S: Predictors of death in patients with life-threatening pelvic hemorrhage after successful transcatheter arterial embolization. J Trauma 2003; 55 (4): 696 – 703.
- Blackmore CC, Jurovich GJ, Linnau KF et al., “Assessment of volume of hemorrhage and outcome from pelvic fracture”, Arch Surgery 1993; 238 (5): 504 - 509.
- Miller PR, Moore PS, Mansell E et al.: External fixation or arteriogram in bleeding pelvic fracture: initial therapy guided by markers of arterial hemorrhage. J Trauma 2003; 54 (3): 437 – 443.
- Cothren CC , Osborn PM, Moore EE, Morgan SJ, Johnson JL, Smith WR: Preperitoneal pelvic packing for hemodynamically unstable pelvic fractures: a paradigm shift. J Trauma 2007; 62 (4): 834 – 839.
- Eastridge BJ, Starr A, Minei JP, O`Keefe GE and Scalea TM: The importance of fracture pattern in guiding therapeutic decision-making in patients with hemorrhagic shock and pelvic ring disruptions. J Trauma 2002; 53 (3): 446 – 450.
- Mucha P, Welch J, TJ: Hemorrhage in major pelvic fractures. Surg Clin N Am 1988; 68 (4): 757 – 773.
- O`Neill PA, Riin J, Sclafani S, Tornetta P III: Angiographic findings in pelvic fractures. Clin Orthop 1996; 329: 60 – 67.
- Shanmuganathan K, Mirvis SE ,Sover KER: Value of contrast-enhanced CT in detecting active hemorrhage in patients with blunt abdominal or pelvic trauma. Am J Roentgenol 1993; 166 (1): 65 – 69.
- Cerva DS, Mirvis SE, Shanmuganathan K, Kelly IM, Pais SO: Detection of bleeding in patients with major pelvic fractures: value of contrast-enhanced CT. Am J Roentgenol 1996; 166 (1): 131 – 135.
- Stephen DJG , Kreder HJ, Day AC et al.: Early detection of arterial bleeding in acute pelvic trauma. J Trauma 1999; 47 (4): 638 – 642.
- Pereira SJ, O`Brien DP, Luchette FA et al.: Dynamic helical computed tomography scan accurately detects hemorrhage in patients with pelvic fracture. Surgery 2000; 128 (4): 678 – 685.
- Geeraerts T, Chhor V, Cheisson G et al.: Clinical review: initial management of blunt pelvic trauma patients with haemodynamic instability. Crit Care 2007; 11 (1) 204.
- Lopera JE, Suri R, Cura M et al.: Crural artery traumatic injuries: treatment with embolization. Cardiovasc Intervent Radiol 2008; 31: 550 – 557.
- Mavili E, Donmez H, Ozcan N, Akcali Y: Endovascular treatment of lower limb penetrating arterial traumas, Cardiovasc Intervent Radiol2007; 30: 1124 – 1129.
- Aksoy M, Taviloglu K, Yanar H et al.: Percutaneous transcatheter embolization in arterial injuries of the lower limbs. Acta Radiol 2005; 46: 471 – 475.
- Franz RW, Shah KJ, Halaharvi D et al.: A 5-year review of management of lower extremity arterial injuries at urban Level I trauma centre. J Vasc Surg 2011; 53 (6): 1604 – 1610.
Datum: 28.06.2013
Quelle: Wehrmedizinische Monatsschrift 2013/5-6