DAS STUMPFE BAUCHTRAUMA MIT LEBERLÄSION – VON DER SELEKTIVEN NICHT-OPERATIVEN THERAPIE BIS ZUR TRANSPLANTATION
Blunt abdominal trauma with liver injury – from selective non operative management to transplantation
Aus der Chirurgischen Klinik und Poliklinik¹ (Komm. Klinikdirektor: Univ.-Prof. Dr. J. Kleeff) und dem Transplantationszentrum München² (Komm. Leiter: Univ.-Prof. Dr. E. Kochs), der Klinik und Poliklinik für Unfallchirurgie³ (Klinikdirektor: Univ.-Prof. Dr. P. Biberthaler) und dem Institut für Allgemeine Pathologie und Pathologische Anatomie⁴ (Direktor: Univ.-Prof. Dr. H. Höfler) des Klinikums rechts der Isar der Technischen Universität München sowie aus der Klinik für Prokto-Chirurgie des St. Marienhospitals Vechta5 (Chefarzt: Priv.-Doz. Dr. D. Doll) und dem Vechtaer Institut für Forschungsförderung VIFF e. V.⁵ (Geschäftsführer: Priv.-Doz. Dr. D. Doll)
Edouard Matevossian¹,², Chlodwig Kirchhoff³, Jörg Nährig⁴, Stefan Thorban¹,² und Dietrich Doll⁵
WMM, 57. Jahrgang (Ausgabe 11/2013: S. 297-301)
Zusammenfassung
Hintergrund: Die Leber stellt das größte parenchymatöse Organ der Bauchhöhle dar. Aufgrund seiner bindegewebigen Struktur ist die Retraktion verletzter kleiner Gefäße reduziert, sodass Leberverletzungen nicht selten zu größeren, auch lebensbedrohlichen Blutungen führen können. Bei der Mehrzahl der Abdominalverletzungen wird durch den kombinierten Einsatz der bildgebenden Verfahren die Entscheidung bezüglich des weiteren therapeutischen Vorgehens getroffen.
Methoden: Selektive Literaturanalyse in MEDLINE und PUBMED zu den Schlagworten, Auswertung geltender Leitlinien und eigener Erfahrungen.
Ergebnisse: Das Spektrum der therapeutischen Antworten auf ein stumpfes Bauchtrauma – von der selektiven nicht operativen Versorgung (selective non operative management, SNOM) bis hin zur Lebertransplantation - wird dargestellt.
Schlussfolgerungen: Bei primär traumatischen Leberverletzungen erscheint – je nach Ausprägung, Begleitverletzungen und hämodynamischer Stabilität – primär ein konservativer Therapieversuch gerechtfertigt.
Schlagworte: Stumpfes Bauchtrauma, Polytrauma, Notfalltherapie, Laparotomie, Lebertransplantation.
Summary
Background: As the liver is the largest parenchymatous organ of the abdomen, it is prone to be injured by any blunt abdominal trauma mechanism one can think of. Embedded in connective tissue, small liver vessels may not retract and enclose when injured, thus making any liver injury the potential source of life threatening exsanguination. In the majority of abdominal injuries, the results obtained with a combination of imaging procedures provide the basis for deciding on how to proceed with subsequent treatment.
Methods: Selective literature review with special reference to current guidelines, focused of answering key words research (MEDLINE and PUBMED).
Results: The therapeutic spectrum of liver injury due to blunt trauma, ranging from selective non operative management (SNOM) to liver transplantation is outlined.
Conclusions: In case of a liver trauma a conservative therapy seems to be primarily justified depending on the extent of damage, accompanying traumata and hemodynamic stability.
Keywords: Blunt abdominal trauma, multiple trauma, emergency therapy, laparotomy, liver transplantation.
Einleitung
Traumafolgen verursachen einen größeren Lebenszeitverlust als kardiovaskuläre Erkrankungen und Tumorerkrankungen zusammen [1]. Mit steigender Massen-Motorisierung in der Nachkriegszeit wurden in allen hoch technisierten Ländern der Welt zunehmende Verkehrsunfallzahlen registriert [1]. In Mitteleuropa überwiegt das stumpfe Abdominaltrauma als Folge von Verkehrs- und Arbeitsunfällen gegenüber penetrierenden Abdominalverletzungen [2]. Obwohl das Schädel-Hirn-Trauma die häufigste Ursache der Frühletalität beim polytraumatisierten Patienten darstellt, ist das Abdominaltrauma mit 19 % zu einem beachtlichen Teil an der Gesamtletalität von polytraumatisierten Patienten beteiligt [3]. Im Gegensatz zum Schädel-Hirn-Trauma finden sich die meisten Todesfälle beim Abdominaltrauma in den ersten 6 Stunden nach Klinikeintritt, was eine hohe zeitliche Priorität bei der Diagnostik und Therapie dieser abdominellen Verletzungen begründet [4].
Die Kenntnis von Verletzungsmustern abdomineller Traumafolgen und ihre richtige Wertung tragen wesentlich zur erfolgreichen Therapieentscheidung und Prognose bei, weil eine übersehene Abdominalverletzung eine der häufigsten vermeidbaren Todesursachen beim Polytraumatisierten darstellt [5].
Mit der Klassifizierung und Abschätzung des Verletzungsschweregrades nach Polytrauma beschäftigte sich die Medizin seit den 60er Jahren. 1969 wurde der Abbreviated Injury Scale (AIS-69) entwickelt, um mit einer einfachen numerischen Methode Verletzungen an Hand des Schweregrades klassifizieren und vergleichen zu können. Dadurch wurde gleichzeitig die Terminologie zur Beschreibung von Verletzungen standardisiert. Der Schwerpunkt lag hierbei vor allem auf stumpfen Verletzungen. Der AIS konnte im Folgenden durch zahlreiche Revisionen verbessert werden. 2005 erfolgte die letzte Überarbeitung – AIS-2005 [6]. Zahlreiche weitere Methoden zur Einstufung der Verletzungsschwere wurden entwickelt [7, 8]. Einigkeit besteht nach wie vor über die Notwendigkeit von zuverlässigen Trauma-Scoring-Methoden, um die Versorgungsqualität sinnvoll evaluieren zu können.
Die Versorgung polytraumatisierter Patienten bedeutet einen hohen medizinischen und infrastrukturellen Aufwand und stellt hohe Ansprüche sowohl in medizinischer als auch in ökonomischer Hinsicht. Im klinischen Alltag ist es von großer Bedeutung, die Prognose eines polytraumatisierten Patienten einschätzen zu können, da dies entsprechende Folgen auf das gesamte individuelle Behandlungskonzept haben kann [9].
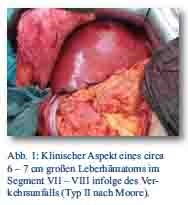
Das Abdominaltrauma bei einer isolierten oder Begleitverletzung(en) der Leber erfordert je nach Schweregrad der Parenchymschädigung ein differenziertes Therapiekonzept. Es umfasst sowohl das selektive nicht-operative Management (SNOM) zur konservativen Behandlung von Traumen als auch chirurgische Maßnahmen wie oberflächliche Blutstillung, Kompressionsverfahren (,,packing’’ und ,,mesh-wrapping’’) bis hin zu atypischen und anatomischen Resektionen und in Ausnahmefällen auch die Lebertransplantation [10, 11] (Abb. 1, 2). Die Hepatektomie im Rahmen der notfallmäßig durchgeführten explorativen Laparotomie, gefolgt von orthotoper allogener Lebertransplantation, gehört zur relativ seltenen, jedoch etablierten Therapiestrategie bei komplexen posttraumatischen Leberschädigungen (Typ IV und V) [12] (Abb. 3).
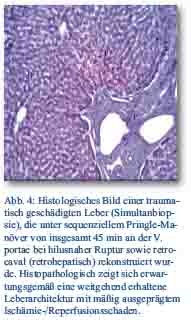
Ziel dieses Artikels ist es, das Lebertrauma in einer kompakten Übersicht in seinen Facetten darzustellen und ferner, die Lebertransplantation als etablierte therapeutische Methode bei ausgeprägter irreversibler Leberparenchymschädigung näher zu erläutern (Abb. 4).
Methoden
Es wird der aktuelle Stand zur Problematik Lebertrauma anhand einer Literaturrecherche (PubMed und MEDLINE) mit Fokus auf ausgewählte Schlagworte (keywords) unter Einbeziehung der aktuellen therapeutischen Leitlinien und eigener Erfahrungen in der Behandlung dieser Verletzungen vorgestellt.
Ergebnisse und Diskussion
Allgemeine Aspekte des Abdominaltraumas und die vorklinische Versorgung
Die Bereitschaft, für durch Unfälle in Not geratene Menschen alles, was notfallmedizinisch und menschenmöglich ist zu tun, darf als gegeben gelten [13]. Nach den heute geltenden Richtlinien der Notfallmedizin stehen die Sicherung der Vitalfunktionen und die Prävention von Sekundärschäden im Vordergrund bei der Durchführung medizinischer Maßnahmen in einer Notfallsituation [13]. Mit der Einführung der Gurtpflicht am 01.01.1976 und der zunehmenden Anzahl an Personenkraftwagen, die mit Airbags ausgestattet sind, nahm zwar die Unfallzahl nicht ab, dafür aber die Schwere der Unfälle [14]. Das größte Risikopotenzial, im Straßenverkehr zu verunglücken, liegt bei der Gruppe der jungen Erwachsenen im Alter zwischen 18 und 24 Jahren. Bezogen auf die Todesursachenstatistik (nicht traumatisch versus traumatisch) und die Zahl der postmortalen Organspender lässt sich im Bundesgebiet im Berichtjahr 2006 feststellen, dass circa 75 % der Organspender aufgrund einer atraumatischen Todesursache verstarben (Ursache für den irreversiblen Hirntod infolge einer primären oder sekundären Hirnschädigung) [15]. Demgegenüber waren in 25 % der Fälle eine äußere Verletzung, insbesondere irreversible Schäden infolge eines Traumas, als Ursache für den Hirntod feststellbar [15].
Die Verletzungen, die sich die Verkehrsteilnehmer bei Unfällen zuziehen, zeigen ein bestimmtes typisches Muster. Demzufolge zeigen etwa 80 % der Fälle ein Polytrauma – Verletzungsmuster mit Beteiligung von Extremitäten und Becken. 60 % erleiden ein Schädel-Hirn-Trauma. 25 – 50% der Unfallverletzten ziehen sich die Verletzungen im Thoraxbereich zu, und das Abdomen ist in 15 – 35% betroffen. Die Beteiligung der Wirbelsäule wird in 6 – 10% der Fälle berichtet [16]. Des Weiteren sind circa 70 % der Gesichtsschädelverletzungen ursächlich den Verkehrsunfällen zuzuschreiben. Die Gefäßverletzungen spielen zwar bei Verkehrsunfällen eher eine untergeordnete Rolle, wegen der schwierigen Diagnostik und des nicht aufschiebbaren Handlungsbedarfs müssen diese jedoch mit berücksichtigt werden [17]. Erfreulicherweise ist tendenziell ein markanter Rückgang der schwerverletzten und getöteten Straßenverkehrsteilnehmer in den letzten Jahren zu beobachten [18]. Vor allem unter den 18 – bis 20-jährigen Autofahrern konnte sogar ein Rückgang um 40 % konstatiert werden. Auch ist ein Letalitätsrückgang der polytraumatisierten Patienten seit 1972 von 40 % auf 10 % im Jahr 2000 festgestellt worden [19]. Diese positiven Ergebnisse haben mehrere Ursachen: Auf der einen Seite spielt die deutlich bessere Ausstattung der Fahrzeuge eine große Rolle. Hierbei müssen vor allem Gurte, die sehr häufig vorhandenen Airbags und bessere Knautschzonen erwähnt werden [20]. Andererseits ist das Rettungswesen ein wesentlicher Faktor des verbesserten Outcomes nach schweren Verkehrsunfällen. Vergleichsstudien mit den USA haben ergeben, dass beim dortigen Prinzip des ,,scoop and run’’, allerdings bei fehlender ärztlicher Besetzung des Rettungsmittels, ein deutlich schlechteres Ergebnis als in Deutschland erzielt wurde [21, 22].
Nichtsdesto trotz ist aufgrund der schweren Verletzungen eine kompetente Erstversorgung mit einer anschließenden Verlegung in die entsprechenden Schwerpunktkliniken (Trauma-Zentrum, Medizinische Einrichtung mit einem ,,Maximalen Versorgungskonzept‘‘) unverzichtbar. Bei polytraumatisierten Patienten und komplexen Verletzungsmustern mit vitaler Bedrohung sollte ein schnellstmöglicher Transport in Spezialkliniken oder in die Kliniken der Maximalversorgung stattfinden. Auch der Einsatz von Rettungshubschraubern ist in diesen Fällen vorrangig, vor allem wenn die entsprechenden Kliniken nicht in weniger als 15 Minuten zu erreichen sind. [2, 23, 24]. Leider werden immer noch zu wenige der Patienten mit schweren Verletzungen in Häuser der Maximalversorgung eingeliefert. Grundsätzlich sollte angestrebt werden, dass das primär angesteuerte Krankenhaus auch die Endversorgung gewährleisten kann [25, 37].
Während die korrekt diagnostizierte und therapierte Abdominalverletzung eine Letalitätsrate von 6,3 % aufweist, steigt diese bei übersehenen Abdominalverletzungen auf 17 % an [25]. Um die Morbidität und Letalität nach Abdominaltrauma zu senken, kann das klinische Management standardisierten Abklärungs- und Therapiekonzepten folgen. Damit können unnötige Zeitverluste vermieden und die Zahl übersehener relevanter Abdominalverletzungen gesenkt werden.
Abgesehen von den teilweise dramatischen emotionalen und wirtschaftlichen Folgen für die Hinterbliebenen von Verunglückten, verursachen Verkehrsunfälle erhebliche Kosten für die Allgemeinheit. Die Behandlung von polytraumatisierten und schwerverletzten Unfallopfern erfordert oft wochenlange Aufenthalte in spezialisierten Kliniken mit hohem technischem und personellem Aufwand [26].
Zusammenfassend lassen sich nach dem heutigen Wissensstand für die präklinische Therapie des Abdominaltraumas folgende Standards aufzeigen:
- Prinzipiell sollte immer eine schnellstmögliche Einlieferung in eine Klinik der adäquaten Versorgungsstufe erfolgen.
- Bei penetrierenden Verletzungen mit manifestem Schock stellt die operative Blutstillung die einzige Behandlungschance dar, was oft einen sofortigen Transport ohne zeitverzögernde Maßnahmen (,,load and go’’) erfordert [27].
- Bei stumpfen Traumata mit Volumenmangelschock, insbesondere im Rahmen einer Mehrfachverletzung, sind weiterhin die etablierten Schockmaßnahmen mit großlumigen peripheren Venenzugängen, forcierter Volumentherapie, adäquater Analgesie und Sedierung sowie Intubation und Beatmung zu empfehlen. Die präklinische Zeit vom Unfall bis zur Klinikaufnahme sollte dabei aber keinesfalls 60 Minuten überschreiten [27].
Spezielle Aspekte des Abdominaltraumas und klinische Versorgung
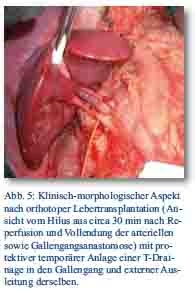
Sowohl bei perforierenden als auch stumpfen Abdominalverletzungen gilt es bei Klinikaufnahme, die hämodynamische Stabilisierung möglichst schnell zu erreichen [19]. Lässt sich trotz der adäquaten Maßnahmen keine ausreichende Kreislauffunktion wiederherstellen und liegt aufgrund des Unfallhergangs, der klinischen Untersuchung und Basisdiagnostik der Verdacht auf eine intraabdominelle Verletzung vor, so ergibt sich die dringende Indikation zur Notfalllaparotomie [12, 23, 27, 28]. Prinzipiell erfolgt bei jeder explorativen Laparotomie eine sorgfältige Inspektion aller vier Quadranten, der Mesenterialwurzel und des gesamten Darmes einschließlich der Magenhinterwand, des Pankreas und des Duodenums nach Kocher`scher Mobilisation sowie des Zwerchfells. Bei der Leberverletzung richtet sich die chirurgische Versorgung nach dem Schweregrad der Verletzung, wobei dazu die Einteilung von Moore et al. verwendet wird [29]. Bei den schweren Leberverletzungen steht zunächst für das primäre Überleben die Blutstillung im Vordergrund. Alternativ zum ,,packing’’ wird das ,,mesh-wrapping’’ angegeben [21]. Dabei wird mittels vorgefertigter resorbierbarer Netze die Leber einseitig oder beidseitig eingehüllt [10]. Damit lässt sich eine gezielte Kompression mit im Vergleich zum ,,packing’’ wesentlich geringeren Platzbedarf (somit Erleichterung der Atmung und Verringerung des Risikos eines abdominellen Kompartment-Syndroms) erreichen. Konsekutiv notwendige anatomische Leberresektionen werden in der Literatur mit einer Häufigkeit von 10 – 71 % angegeben [30]. Schließlich kommt bei schwersten Leberzertrümmerungen, wenn eine definitive Blutungskontrolle durch oben genannte Maßnahmen nicht erreichbar ist und es die Begleitverletzungen zulassen, eine ein- oder zweizeitige Lebertransplantation in Frage [31, 32] (Abb. 5).
Lebertransplantation nach schwerem Abdominaltrauma
Grundsätzlich gilt die nicht kompensierte Hämorrhagie als primäre Todesursache bei Patienten mit stumpfen oder penetrierenden Abdominaltrauma und Leberbeteiligung [31]. Hierbei bleibt die Lebertransplantation als Therapie der Wahl bei ausgeprägter Parenchymschädigung. So beschreiben Veroux et al. [33] in einem Patientenkollektiv von 72 Polytraumatisierten und einem Beobachtungszeitraum von drei Jahren eine Gesamtletalität von 27,2 % nach operativer Therapie bei persistierender Blutung und eine leberbedingte Letalität von 18,2 %.
Laut Literatur sind Leberläsionen bei 1,2 – 4,6 % aller traumatisierten Patienten feststellbar [25]. Die Leberläsionen finden sich dabei in allen Altersgruppen mit einer Prävalenz in der 2. und 3. Dekade [31]. Die in der Literatur beschriebenen 15 Einzelfälle der Lebertransplantation nach schwerem Lebertrauma zeigen übereinstimmend, dass das Ausmaß der Leberparenchymschädigung dem Typ IV – V entsprach [19, 25]. Hierbei war die einzige Kontraindikation zur Lebertransplantation eine manifeste systemische Infektion beziehungsweise ein septisches Krankheitsbild.
Des Weiteren beschrieben Veroux et al. einen Fall der Lebertransplantation eines Patienten mit Leberparenchymschädigung Typ V und Läsion der suprahepatischen V. cava inferior sowie einen längsten Follow-up von acht Jahren [33, 34]. Ein relativ revolutionärer Therapieansatz stellt die von Boggi et al. bei einem 16-jährigen Patienten beschriebene Leber-(auto)transplantation dar, die infolge eines Traumas nach einem Motorradunfall mit schwerwiegenden Leberläsionen notwendig wurde (Abriss aller Vv. hepaticae und Lazeration der retrohepatischen V. cava inferior) [18]. Bei der Leber(auto)transplantation ist die Rate der septischen Komplikationen signifikant niedriger und diese Art der Therapie erfordert keine Anwendung von Immunsuppressiva, die bei allogener Transplantation im Rahmen der Basis- und Erhaltungstherapie obligat ist [35 – 37].
Schlussfolgerungen
Zusammenfassend lässt sich schlussfolgern, dass bei primär traumatischen Leberverletzungen – abhängig von ihrer Ausprägung, den Begleitverletzungen und der hämodynamischen Stabilität – primär eine konservative, d. h. selektive nicht-operative, Therapie (SNOM) gerechtfertigt scheint. Bei ausgeprägten Leberläsionen vom Typ IV – V ist ein chirurgisches situationsadaptiertes Therapiekonzept unerlässlich. Hierbei gilt die totale Hepatektomie mit nachfolgender allogener Lebertransplantation beziehungsweise die Leber(auto)transplantation als seltenes individuelles, jedoch klinisch etabliertes Verfahren mit akzeptablem Outcome für den Patienten. Dieses sollte lediglich in spezialisierten Zentren bei gegebener Indikation durchgeführt werden [30, 36].
Bildquelle: Priv.-Doz. Dr. med. Edouard Matevossian, München
Literatur
- Havemann D: Zur Epidemiologie des Straßenverkehrsunfalls. Hrsg.: Stralau J, Zoller B: Schriftenreihe aus dem Gebiete des öffentlichen Gesundheitswesens. Georg Thieme, Stuttgart 1976.
- Bardenheuer M, Obertacke U, Eaydhas C, Nast-Kolb D: Epidemiology of the severely injured patient. A prospective assessment of preclinical and clinical management. AG polytrauma of DGU. Unfallchirurg 2000; 10: 355 – 363.
- Demetriades D, Kuncir E, Brown CV, et al.: Early prediction of mortality in isolated head injury patients: a new predictive model. J Trauma 2006; 61(4): 868 – 872.
- Nast-Kolb D, Waidhas C, Kastl S, Duswald KH, Schweiberer L: Stellenwert der Abdominalverletzung für den Verlauf des Polytraumatisierten. Chirurg 1993; 64(7): 552 – 559.
- Enderson BL, Maul KI: Missed injuries: The trauma surgeon`s nemesis. Surg Clin North Am 1991; 71: 399 – 417.
- Gennarelli TA, Wodzin E, AIS 2005: a contemporary injury scale. Injury 2006; 37(12): 1083 – 1091.
- MacKenzie E, Fowler C: Epidemiology. In: Trauma. E.E. Moore, D.V. Feliciano, and K.L. Mattox (Eds.) New York 2000, 21 – 41.
- Bull JP: Injury severity scoring systems. Injury 1996; 14(1): 2 – 6.
- Bouillon B, Neugebauer E: Outcome after polytrauma. Langenbecks Arch Surg 1998; 383(3-4): 228 – 234.
- Reed R, Merrell R, Meyers W, Fischer R: Continuing evolution in the approach to severe liver trauma. Ann Surg 1992; 26: 524.
- Kirchhoff C, Stegmeier J, Krotz M, et al.: Celiac dissection after blunt abdominal trauma complicated by acute hepatic failure: Case report and review of literature. J Vasc Surg 2007; 46(3): 576 – 580.
- Ott R, Schön MR, Seidel S, Schuster E, Josten C, Hauss J: Surgical management, prognostic factors, and outcome in hepatic trauma. Unfallchirurg 2005; 108(2): 12 – 134.
- American Heart Association: Guidelines 2000 for resuscitation and emergency cardiovascular care: cardiac arrest associated with trauma. Resuscitation 2000; 46: 289 – 292.
- Maghsudi M, Nerlich M: Polytrauma. Internist 1998; 39: 188 – 194.
- Deutsche Stiftung für Organtransplantation: Jahresbericht 2006. www.dso.de
- Trawen A, Maraste P, Persson U: International comparison of costs of a fatal casuality of road accidents in 1990 and 1999. Accident Analysis & Prevention 2002; 34: 323 – 332.
- Noris FH, Matthews BA, Riad JK: Characterological, situational and behavioral risk factors for motor vehicle accidents: a prospective examination. Accident Analysis & Prevention 2000; 32: 505 – 515.
- Angstadt J, Jarell B, Carabasi A: Liver transplantation following severe liver trauma. Transplantation 1988; 46: 321 – 322.
- Rogers FB, Osler TM, Shackford SR, Cohen M, Camp L, Lesage M: Study of the outcome of patients transferred to a level in hospital after stabilization at an outlying hospital in a rural setting. J Trauma 1999; 46: 328 – 333.
- Oestern HJ, Kabus K: Klassifikation Schwer und Mehrfachverletzter - was hat sich bewährt? Chirurg 1997; 68: 1059 – 1065.
- Brunet C, Sielezneff I, Thomas P, Thirion X, Sastre B, Farisse J: Treatment of hepatic trauma with perihepatic mesh: 35 cases. J Trauma 1994; 37: 200 – 204.
- Boggi U, Vistoli F, Marco DC, et al.: Extracorporeal repair and liver autotransplantation after total avulsion of hepatic veins and retrohepatic inferior vena cava injury secondary to blunt abdominal trauma. J Trauma 2006; 60: 405 – 406.
- Nast-Kolb D, Waydhas C, Kanz KG, Schweiberer L: Algorithmus für das Schockraummanagement für beim Polytrauma. Unfallchirurg 1994; 97: 292 – 302.
- Esquivel CO, Bernardos A, Makowka L: Liver replacement after massive hepatic trauma. J Trauma 1987; 27: 800 – 802.
- Sung CK, Kim KH: Missed injuries in abdominal trauma. J Trauma 1996; 41(2): 276 – 282.
- Haas NP, Fournier Von C, Tempka A, Südkamp NP: Traumazentrum 2000: Wie viele und welche Traumazentren braucht Europa um das Jahr 2000? Unfallchirurg 1997; 100: 852 – 858.
- Nast-Kolb D, Trupka A, Ruchholtz S, Schweiberer L: Abdominaltrauma. Unfallchirurg 1998; 101: 82 – 91.
- Otte D, Pohlemann T, Wiese B, Krettek C: Changes in the injury pattern of polytraumatized patients over the last 30 years. Unfallchirurg 2003; 106(6): 448 – 455.
- Moore E: Critical decisions in the management of hepatic trauma. Am J Surg. 1984; 148: 712 – 716.
- Cogbill T, Moore E, Jurkovich G, Feliciano D, Morris J, Mucha P: Severe Hepatic trauma: a multi-centre experience with 1335 liver injuries. J Trauma 1988; 28: 1433 – 1438.
- Veroux M, Madia C, Cillo U, et al.: Long-term follow-up after liver transplantation for blunt hepatic trauma. Transpl Proc. 2002; 34: 1226 – 1228.
- Ringe B, Pichlmayr R, Ziegler H, et al.: Management of severe hepatic trauma by two-stage total hepatectomy and subsequent liver transplantation. Surgery 1991; 109: 792 – 795.
- Veroux M, Cillo U, Brolese A, et al.: Blunt liver injury: From non-operative management to liver transplantation. Injury, Int J Care Injured 2003; 34: 181 – 186.
- MacLeod JB, Lynn M, McKenney MG, Cohn S, Murtha M: Early coagulopathy predicts mortality in trauma. J Trauma 2003; 55(1): 39 – 44.
- Ringe B, Lübbe N, Kusse E, Frei U, Pichlmayr R: Total hepatectomy and liver transplantation as two-stage procedure. Ann Surg 1993; 218: 3 – 9.
- Velmahos G, Degiannis E, Doll D (Eds.) Penetrating Trauma. A Practical Guide on Operative Technique and Peri-Operative Management. Springer Berlin Heidelberg London New York 2012.
- Gabbe BJ, Cameron P, Wolfe R, Simpson P, Smith KL, McNeil J: Predictors of mortality, length of stay and discharge destination in blunt trauma. ANZ J Surg 2005; 75(8): 650 – 656.
Datum: 03.12.2013
Quelle: Wehrmedizinische Monatsschrift 2013/11