ALTERNATIVE BEHANDLUNGSMETHODE DER PARONCHIE AN BORD EINES MARINESCHIFFS
Aus der Mund-, Kiefer- und Gesichtschirurgischen Klinik¹, Universitätsklinikum Erlangen, (Direktor: Prof. Dr. Dr. F. W. Neukam, Mob-beordert im Sanitätszentrum Bad Reichenhall), dem Trossgeschwader², Einsatzgruppenversorger „Frankfurt am Main“, Kiel (Kommandeur: Fregattenkapitän Rottmann), dem Schlei-Klinikum Schleswig, Abteilung für Anästhesie und Intensivmedizin³ (Direktor: Dr. A. Gremmelt, Mob-beordert im Sanitäts-Kommando 1) und dem St. Rochus-Krankenhaus, Abteilung für Chirurgie⁴, Steinheim (Direktor: Dr. C. Konermann, Mob-beordert in der Einsatzflottille 2)
von Cornelius vonWilmowsky¹*, Axel Haber², Armin Kalmbach³ und Albert Boßerhoff⁴
Zusammenfassung:
Hintergrund:
Die Paronychie stellt ein häufiges Krankheitsbild bei jungen Männern dar.
Aufgrund der Altersstruktur ist dieses Krankheitsbild daher besonders im Bereich der Streitkräfte zu beobachten. Dies führt bei seegehenden Einheiten, bedingt durch die eingeschränkten medizinischen Möglichkeiten, oft zu einer Einschränkung der Dienstfähigkeit bis hin zum Ausfall des Soldaten.
Methoden:
Aus diesem Grund wurde ein neues, minimal invasives Therapieverfahren unter zur Hilfenahme des standardmäßig vorhandenen mobilen Dentalmikromotors an Bord eines Marineschiffs während des Einsatz- und Ausbildungsverbandes (EAV) 2010 entwickelt.
Ergebnisse:
Es wird die Kasuistik von drei Patienten vorgestellt, die erfolgreich minimal invasiv behandelt wurden. Bereits 2 Tage nach der Therapie konnten sie wieder am täglichen Dienstbetrieb mit festem Schuhwerk teilnehmen.
Schlussfolgerungen:
Mit dem neuen minimal invasiven und kostengünstigen Therapieverfahren ist es an Bord möglich, die Behandlungsdauer der Paronychie zu verkürzen, die Einsatzfähigkeit schnell wieder herzustellen und einen Ausfall des Soldaten zu vermeiden.
Alternative treatment of paronychia on board of a naval vessel
Summary:
Background:
The paronychia represents a frequent clinical picture within young men. Due to the age structure, this disease pattern has to be observed particularly within the armed forces. Especially within marine units, due to the limited therapy options, the paronychia leads to a restriction of the operational readiness of the soldier up to a drop out from active duty.
Methods:
Thus, a new minimally invasive therapy procedure was developed during the deployment of the Task Force EAV 2010. Thereby, the mobile dental micromotor was used which is standardly on stock on board.
Results:
Three cases that had been successfully treated are presented. Two days postoperatively the soldiers were back on duty already, wearing regular combat boots.
Conclusions:
By this new minimally invasive and cost-efficient therapy procedure, it is possible to shorten the duration of treatment of the paronychia on board of navy vessels. Thus, the a rapid re-establishment of the fitness for work is possible and furthermore the drop out of the soldier from active duty can be avoided.
1. Einleitung
Die Paronychie stellt bei heranwachsenden männlichen Individuen eine häufige Gesundheitsstörung dar [1]. In den Streitkräften findet sie sich naturgemäß gehäuft, da diese eine ausgewählte Teilpopulation der oben angegebenen Bevölkerungsgruppe darstellen. In der Regel entsteht die Störung durch unkorrekte Nagelhygiene bzw. unsachgemäßen Zuschnitt der Zehennägel, in erster Linie der Großzehen [2]. Hierbei kommt es zum Eindringen des Nagels in die Nagelfalze, zunächst im distalen Anteil. Folge dieses mechanischen Reizes ist die Ausbildung von Mikrotraumen und hierüber das Eindringen von ortständigen Keimen. Dies führt zur Entwicklung von Granulationsgewebe und zu einer entzündlichen Reaktion bis hin zur Ausbildung eines manifesten Panaritium periunguale [3] (Abb 2a). Dadurch wird eine chirurgische Entlastung mit anschließender Nagelkorrektur unumgänglich.
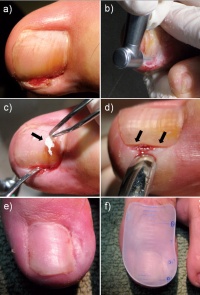
Abb 2 a-f: Behandlungsablauf bei einem Patienten an Bord: Präoperative (a) und intraoperative Situation (b). Die eingewachsenen Teile des Nagels (c, Pfeil) konnten herausgelöst werden und durch die Wahl des Bohrers wurde eine glatte Nagelkante hergestellt (d, Pfeile). Einen Tag postoperativ war nur eine geringe Schwellung sichtbar (e) und es wurde eine individuelle Verbandplatte aus einer 100 ml-Blasenkatheterspritze hergestellt und angepasst (f).Hierzu wurde in der Vergangenheit der gesamte Nagel extrahiert. Dies initiierte häufig eine spätere Deformierung des Nagels und Ausbildung einer Onychogryposis. Seit Jahren erfolgt in diesen Fällen die sogenannte Emmert– Plastik, d. h. die Keilexzision des Nagels und der Nagelmatrix bis auf den Knochen [4].
Die postoperative Beobachtung des eigenen Patientenguts in der Abteilung für Chirurgie am St. Rochus-Krankenhaus (Steinheim) sowie die aktuelle Literaturlage zeigen, dass es in Folge der Operation fast immer zu einer ausgeprägten Blutung (reaktive Hyperämie nach Blutsperre) und Schwellung der betroffenen Zehe kommt [5]. In der Regel besteht eine postoperative Morbidität von 2 bis 3 Wochen. Dabei muss der Patient neben nicht unerheblichen Schmerzen auch die Tatsache in Kauf nehmen, auf Konfektionsschuhwerk zu verzichten. Die Endergebnisse sind selbst bei sorgfältiger Präparation und intensiver Nachbehandlung lediglich als befriedigend einzustufen [6]. Mittlerweile sind in vielen Fällen cchirurgische Interventionen durch podologische Verfahrensweisen, wie z. B. Nagelklammern überflüssig geworden, die darüber hinaus bessere Ergebnisse aufweisen [6]. Allerdings fallen diese podologischen Behandlungen, abgesehen von der Betreuung von Patienten mit diabetischem Fußsyndrom, nicht in das Leistungsspektrum der gesetzlichen Krankenversicherungen. Daher erfolgt die Behandlung dieser Patienten zum großen Teil nach wie vor in der chirurgischen Praxis.
Im Bereich der Streitkräfte kann aus der oben genannten Problematik eine mehrwöchige Einschränkung der Einsatzfähigkeit bis hin zum Ausfall des Patienten resultieren. Dies stellt besonders bei seegehenden Einheiten der Marine eine zusätzliche Belastung dar. Aus den obigen Ausführungen ergaben sich für die Behandelnden folgende Fragestellungen:
- Kann eine mehrwöchige Einschränkung der Einsatzfähigkeit bzw. ein Ausfall einzelner Soldaten im internen Bordbereich kompensiert werden?
- Besteht eine Gewährleistung der Ausbildung am Arbeitsplatz bei eingeschifften Offizieranwärtern (OA) bei längeren Ausfallzeiten?
- Wie kann eine eher als banal zu bezeichnende Erkrankung behandelt werden mit dem Ziel, die volle Einsatzfähigkeit des Soldaten innerhalb eines kurzen Zeitfensters von nur wenigen Tagen wieder herzustellen?
Diese Überlegungen beschäftigte die eingeschiffte Bordfacharztgruppe zusammen mit dem Schiffszahnarzt und dem Schiffsarzt auf dem Einsatzgruppenversorger „Frankfurt am Main“ während des Einsatz- und Ausbildungsverbandes (EAV) 2010. Fazit der Beratungen war die Notwendigkeit, ein alternatives minimal invasives Behandlungskonzept zu erstellen.
Dieses neue Konzept sollte folgenden Forderungen Rechnung tragen:
- effiziente Behandlung der Gesundheitsstörung,
- niedrige perioperative Morbidität,
- schnelle Wiederherstellung der vollen Einsatzbereitschaft innerhalb weniger Tage,
- Vermeidung hoher Behandlungskosten.
2. Methoden
Das Behandlungskonzept sah folgende Maßnahmen vor:
- Oberst’ sche Leitungsanästhesie (OLA)
- Entfernung des Granulationsgewebes
- Minimal invasives Ausfräsen des eingewachsenen Nagels von ca. 1,5 mm Breite. Dabei wurde der auf seegehenden deutschen Einheiten standardmäßig vorhandene mobile Dentalmikromotor (Surgic XT, NSK Europe GmbH, Deutschland) verwendet (Abb 1). Um ein atraumatisches Vorgehen wie auch eine gleichzeitige Glättung der Nagelkante zu erreichen, wurde ein diamantierter Bohrer (Torpedo) mit extra feiner Körnung (gelb), Durchmesser 1,6 mm, Länge 19 mm, Horico, Deutschland, Einzelpreis ca. 4 Euro) bei einem Drehzahlbereich von 20 000 bis 30 000 Umdrehungen/Minute eingesetzt (Abb 2 b-d).
- Einlage und Unterfütterung des Restnagels bzw. des Nagelfalzes mit Providon–Jod- (PVJ) (PVP – Jod, Rathiopharm GmbH, Deutschland) Salbenkompresse. Verschreibung eines nicht steroidalen Antirheumatikums (Ibuprofen, Ratiopharm GmbH, Deutschland) und Einnahme nach eigenem Ermessen innerhalb der empfohlenen Dosierung.
- Tägliches Fußbad mit PVJ-Lösung und anschließenden sterilen Verbandwechseln mit einer Natriumfusidat-Salbe (Fucidine, LEO Pharma GmbH, Deutschland) (Abb 2 e).
- Anfertigung und Auflage einer Verbandplatte aus Polyurethan zur Vermeidung von Druck auf das Operationsfeld ab dem zweiten postoperativen Tag, um das Tragen von festem Schuhwerk (Seestiefel, Bordschuhe) zu ermöglichen. Die Verbandplatte wurde aus einer 100 ml-Blasenkatheterspritze (B. Braun Melsungen AG, Deutschland) hergestellt (Abb 2 f).
[Bild-1]Abb 1: Dentalmikromotor (Surgic XT, NSK Europe GmbH, Frankfurt, Deutschland): zahnmedizinische Standardausrüstung der seegehenden Einheiten der Deutschen Marine, welcher für die minimal invasiven Operationen eingesetzt wurde.
3. Ergebnisse
Kasuistiken
1. Männlicher Patient, 23 Jahre.
Anamnese: Seit mehreren Wochen bestand eine Sekretion am lateralen Nagelfalz der rechten Großzehe. Vor 3 Tagen gab es eine Größenzunahme der Schwellung mit Hautrötung und Schmerzen (Schmerzintensität: 5). Vor 9 Monaten beobachtete der Patient eine ähnliche Symptomatik, die aber nach seinen Angaben spontan remittiert sei. Die Schmerzintensität wurde anhand einer „Numerischen Rating Skala“ von 0 (kein Schmerz) bis 10 (stärkster vorstellbarer Schmerz) eingeteilt. Der Betroffene schätzt dabei seinen aktuellen Schmerzstatus anhand dieser Skala selbst ein.
Befund:
Am lateralen Nagelfalz war eine ausgeprägte Granulation von 5 x 3 mm sichtbar. Der Nagel war 2 mm in den Nagelfalz eingebrochen, im medialen Bereich ebenfalls auf knapp 1 mm, wobei hier kein Granulationsgewebe sichtbar war. Es zeigte sich eine deutliche Schwellung des gesamten Endgliedes mit einer Hautrötung des lateralen und proximalen Nagelfalzes. Eine Fluktuation war nicht tastbar.
Therapie: wie unter 2. beschrieben.
Verlauf:
Zunächst zeigten sich blande Wundverhältnisse. Ab dem 2. Tag war der Patient wieder an Bord einsatzfähig, ab dem 5. postoperativen Tag beschwerdefrei und die Verbandplatte konnte weggelassen werden. Am 6. postoperativen Tag bildete sich eine leichte Hautrötung am Nagelfalz, daher wurde wieder eine Natriumfusidat - Salbe angewandt. Ab dem 8. postoperativen Tag wurde der Schutzverband noch getragen, da eine geringe Sekretion aus dem Nagelfalz sichtbar war.
2. Männlicher Patient, 20 Jahre.
Anamnese:
Seit 3 Tagen bestanden eine zunehmende Schwellung und Hautrötung am lateralen Nagelfalz rechts sowie eine Schmerzsymptomatik (Schmerzintensität: 8). Die Symptomatik begann nach dem Nägelschneiden mit den an Bord häufig genutzten „Nagelknipsern“. Eine entsprechende Voranamnese war nicht bekannt.
Befund:
Es bestand eine leichte Hautrötung über dem lateralen und proximalen Nagelfalz. Der Zehennagel war weit rundlich beschnitten, lateral auf 1 mm in den Nagelfalz reichend. Eine Fluktuation war nicht erkennbar.
Therapie:
Zunächst erfolgte eine konservative Therapie durch Unterfütterung des Nagels mittels Gazestreifen in OLA. Im Anschluss wurde lokal Natriumfusidat- Salbe appliziert. Zunächst besserte sich die Beschwerdesymptomatik deutlich. 2 Tage später stellte sich der Patient erneut vor mit beginnender Granulation und erneuter Beschwerdezunahme. Daher wurde ein Verfahrenswechsel nach dem oben dargestellten Konzept beschlossen.
Verlauf:
Es folgten eine Salbenverbandes mit Natriumfusidat-Salbe für 2 Tage und die Anfertigung einer Verbandplatte. Danach wurden Fußbäder mit anschließenden trockenen Verbänden angewendet. Nach 2 weiteren Tagen zeigten sich reizlose Wundverhältnisse. Eine weitere Behandlung war nicht erforderlich.
3. Männlicher Patient, 21 Jahre.
Anamnese:
Seit 5 Tagen bestanden Schmerzen (Schmerzintensität: 7) an der rechten Großzehe mit Entzündungszeichen. Vor 5 Monaten wurde bereits eine Emmert–Plastik an Land durchgeführt.
Befund:
Es zeigte sich eine deutliche Granulation am medialen Nagelfalz mit erheblichem Berührungsschmerz. Das umgebende Gewebe war gerötet und überwärmt. Eine Fluktuation war nicht tastbar und die Narbe der bereits durchgeführten Emmert-Plastik war reizlos.
Therapie: wie unter 2. beschrieben.
Verlauf:
2 Tage lang wurden Salbenverbände und Fußbäder angewendet. Nach weiteren 2 Tagen war der Soldat wieder voll an Bord einsatzfähig. Am 3. postoperativen Tag konnte die Verbandplatte weggelassen werden und es folgten nur noch trockene Verbände. Es zeigte sich im weiteren Verlauf eine reizloseWundheilung.
4. Diskussion
Es wird geschätzt, dass ca. 20 % der Patienten, die bei einem Hausarzt wegen Fußproblemen vorstellig werden, an eingewachsenen Fußnägeln leiden [7]. Hierbei zeigt sich die höchste Inzidenz zwischen dem 11. und 30. Lebensjahr [1]. Das fehlerhafte Einwachsen des Nagels in die periunguale Haut führt zu einer Fremdkörperreaktion mit einer sich anschließenden Entzündung [3]. Ferner ist bekannt, dass das Krankheitsbild durch den Druck von einschränkendem Schuhwerk auf den Nagel begünstigt wird [3]. Ebenso ist nachgewiesen, dass Hyperhidrosis, bedingt durch das Tragen von Kampfstiefeln oder Bordschuhen in tropischen Klimazonen, ebenfalls das Einwachsen von Fußnägeln fördert [8]. Durch die Hyperhidrosis besteht zusätzlich die Gefahr einer Exazerbation und Superinfektion einer bereits bestehenden Paronychie [9].
Von den oben genannten Faktoren waren besonders die Soldaten des EAV 2010 betroffen. Die Folgen dieses eher banalen Krankheitsbildes können bei Seefahrten und auch anderen Auslandseinsätzen dennoch weitreichend sein. Durch die Einschränkung der Einsatzfähigkeit der Soldaten kann es zu erheblichen Problemen im täglichen Dienstbetrieb kommen. Besonders auf Schiffen und in Auslandseinsätzen sind in den verschiedenen Dienstgradgruppen viele „Spezialisten“ vertreten, für die es nur eingeschränkt Ersatz gibt. Somit ist ein Ausfall solcher Soldaten nur schwer zu kompensieren und im schlimmsten Fall die Nachführung eines Vertreters im Ausland mit hohen Kosten und Aufwand verbunden.
Das hier vorgestellte alternative minimal invasive Behandlungsverfahren der Paronychie veranschaulicht deutlich, dass die oben genannte Problematik verhindert werden kann. Anhand der vorgestellten Fälle kann resümiert werden, dass damit eine deutlich frühere Beschwerdefreiheit der Patienten im Vergleich zur Emmert–Plastik erzielbar ist. Zusammenfassend zeigte sich, dass die Soldaten ab dem 2. postoperativen Tag wieder festes Schuhwerk (Kampfstiefel, Bordschuhe) tragen und sich an Bord frei bewegen konnten. Eine Beteiligung am Borddienst war in den ersten beiden Tagen nach eigenem Ermessen möglich, wobei die Soldaten keine Einschränkungen angaben. Ein durchschnittlicher Bedarf an 600 mg Ibuprofen pro Patient im postoperativen Verlauf macht deutlich, dass das Behandlungskonzept minimal traumatisierend ist.
Die Schmerzintensität an den ersten beiden postoperativen Tagen wurde mit einem Durchschnittswert von 3 angegeben. Ab dem 3. postoperativen Tag waren alle Patienten schmerzfrei. Durch das Behandlungskonzept konnte eine stationäre Behandlung im Schiffslazarett definitiv verhindert werden. Somit konnten die Patienten an ihrem Ausbildungsbetrieb (zum Beispiel OA) bzw. ihrer Bordverwendung nach 2 Tagen wieder ungehindert nachkommen.
5.Schlussfolgerungen
Das vorgestellte Verfahren stellt eine minimal invasive Behandlungsmöglichkeit dar, welche auch in See mit der an Bord vorhandenen zahnmedizinischen Standardausrüstung angewandt werden kann. Es erfordert keinen größeren Aufwand, ist kostengünstig, verkürzt die Behandlungsdauer, ist für den Patienten komfortabel und vermeidet durch die schnell wiederhergestellte Einsatzfähigkeit des Soldaten erhebliche Probleme im täglichen Dienstbetrieb.
Danksagung:
Unser Dank gilt der Mitarbeit von Frau Bootsmann Martens, Frau Hauptbootsmann Ganser, Frau Obermaat Korn und Frau Obermaat Grettmann sowie Fregattenkapitän Rottmann für seine Unterstützung des Hauptabschnitts 800 auf dem Einsatzgruppenversorger „Frankfurt am Main“. Bildquelle: Dr. Cornelius v. Wilmowsky, Stabsarzt d. R.
Literatur:[
- Keeman JN: The ingrown nail. Ned Tijdschr Geneeskd 1986; 130(32): 1431-1434.
- Lloyd Davies RW, Brill GC: The Aetiology and Out-Patient Management of Ingrowing Toe-Nails. Br J Surg 1963; 50: 592–597.
- DeLauro NM, DeLauro TM: Onychocryptosis. Clin Podiatr Med Surg 2004; 21(4): 617-630.
- Rammelt S, Grass R, Zwipp H: Treatment of ingrown toenails. What is an "Emmert plasty"? Chirurg 2003; 74(3): 239-243.
- Rounding C, Bloomfield S: Surgical treatments for ingrowing toenails. Cochrane Database Syst Rev 2005; 18(2): CD001541.
- Harrer J, Schöffl V, Hohenberger W, Schneider I: Treatment of ingrown toenails using a new conservative method: a prospective study comparing brace treatment with Emmert's procedure. J Am Podiatr Med Assoc 2005; 95(6): 542-549.
- Reyzelman AM, Trombello KA, Vayser DJ, Armstrong DG, Harkless LB: Are antibiotics necessary in the treatment of locally infected ingrown toenails? Arch Fam Med 2000; 9(9): 930-932.
- Ikard RW: Onychocryptosis. J Am Coll Surg 1998; 187(1): 96-102.
- Djeridane A, Djeridane Y, Ammar-Khodja A: A clinicomycological study of fungal foot infections among Algerian military personnel. Clin Exp Dermatol 2007; 32(1): 60-63.
Datum: 05.04.2011
Quelle: Wehrmedizinische Monatsschrift 2011/1