Leishmaniasis auf Mallorca - Ein ungewöhnlicher Verlauf unter Immunsuppression
Bundeswehrkrankenhaus Hamburg
Fallbeschreibung
Anamnese

Aufgrund der Exazerbation seiner Psoriasis vulgaris, die mit Lokaltherapeutika nicht ausreichend behandelt werden konnte, wurde ab März 2015 fachärztlich die systemische immunsuppressive Therapie mit Methotrexat eingeleitet. Darunter kam es zu einem vollständigen Rückgang der psoriatischen Herde. Nur die eine Hautveränderung am Oberschenkel links dorsal kranial war progredient und breitete sich weiter aus.
Der Patient gab an, seinen Urlaub jedes Jahr auf Mallorca zu verbringen. Andere Reiseziele waren nicht eruierbar.
Lokalbefund
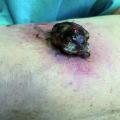
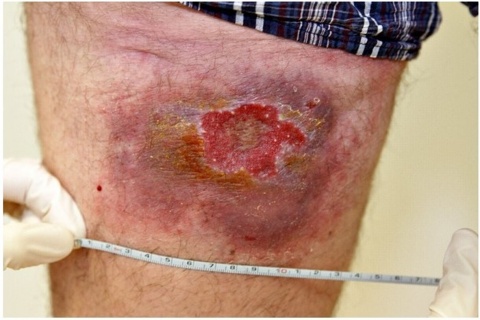
Wir sahen eine 11 x 8 cm messende derbe erythematöse-bläu-liche Plaque mit zentralem Ulkus von 4,5 x 3 cm Größe und 0,3 cm Tiefe ohne Fibrinbelag und mit starker seröser Sekre-tion. (Abbildung 1)
Diagnostik
Mittels Leishmanien ITS-PCR aus der nativen Gewebeprobe konnte Leishmania infantum nachgewiesen und typisiert werden. Auch die Kultur auf Leishmanien war positiv. Serologisch konnten Antikörper gegen L. infantum nachgewiesen werden.
Therapie und Verlauf
Eine viszerale Beteiligung konnte bei fehlenden Symptomen klinisch und in der parasitologischen Diagnostik ausgeschlossen werden. Die antipsoriatrische Therapie der Psoriasis mit Methotrexat wurde sofort beendet. Aufgrund der leitliniengemäßen Zuordnung der Läsion zu einer sog. „komplexen Leishmaniasis“ bei einem Durchmesser > 4 cm, den bestehenden Vorerkrankungen bei eingeschränkter Nierenfunktion mit einer GFR < 40 ml/min und der vorangegangenen iatrogenen Immunsuppression mit Methotrexat entschieden wir uns, eine systemische Therapie mit liposomalem Amphotericin B über insgesamt 4 Wochen durchzuführen. Die Dosierung wurde schrittweise mit Pausen an den Wochenenden bis auf 3 mg/kg Körpergewicht 1x täglich gesteigert, wobei nach 7-tägiger Gabe eine Verschlechterung der renalen Funktion eine dreitägige Therapiepause erforderte. Nach Wiederaufnahme wurde im weiteren Verlauf die tägliche Dosis auf 1,5 mg/kg Körpergewicht reduziert.
Bei der Wiedervorstellung des Patienten nach 3 Wochen zeigte sich eine beginnende Abheilung der Hautläsion. Die Therapie mit liposomalem Amphotericin B führten wir 2 x/Woche mit 3 mg/kg Körpergewicht weiter, was zu einem weiteren Rückgang der Läsion führte.
Die Ulzeration im Zentrum der Leishmaniasis heilte komplett ab und das umgebende Infiltrat war in seiner Ausdehnung ebenfalls deutlich rückläufig. Zusätzlich wurde über den gesamten Zeitraum eine Lokaltherapie mit Paromomycin Salbe, einem topischen Aminoglykosid, 2x täglich durchgeführt.
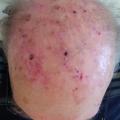
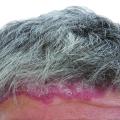
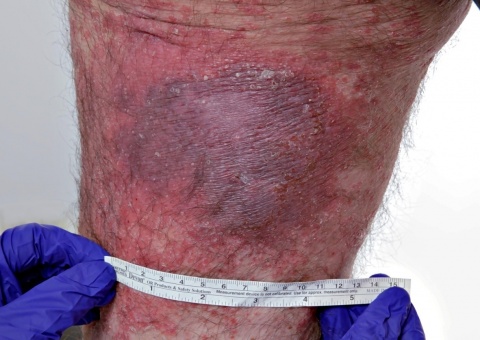
Nebenbefundlich zeigte sich eine deutliche Verschlechterung der Psoriasis vulgaris am gesamten Integument. Auch in der Umgebung des Leishmaniasisherdes fanden sich – vereinbar mit einem Köbner-Phänomen – neu aufgetretene erythematosquamöse Plaques. (vgl. Abbildung 2). Da Fumarsäureester als früherer Therapieversuch keine Verbesserung der Haut gezeigt hatten, kam als einzige weitere systemische Therapieoption zur Behandlung der Psoriasis ohne immunsuppressive Wirkung nur Apremilast in Frage. Erst durch dessen Einsatz konnte hier eine nachhaltige Verbesserung des Hautbefundes erzielt werden. Diese Therapie wurde gut vertagen, ohne dass Nebenwirkungen auftraten. Eine Verschlechterung der kutanen Leishmaniasis konnte ebenfalls nicht festgestellt werden.
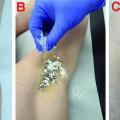
Drei Monate später war der Patient bezüglich seiner Psoriasis erscheinungsfrei. Die Leishmaniasis war zwischenzeitlich nicht exazerbiert, zeigte sich aber immer noch aktiv mit einem Infiltrat. Dieses wurde nun intraläsional mit Meglumin-Antimonat unterspritzt. Der Hautbefund ist seither stabil geblieben (Abbildung 2).
Fazit
Wir möchten mit dieser Falldarstellung für das Krankheitsbild der Leishmaniasis sensibilisieren und betonen, dass man nicht unbedingt in das außereuropäische Ausland reisen muss, um eine Tropenerkrankung zu akquirieren. Besonders erwähnenswert erscheint uns bei dem hier vorgestellten Fall die lange Latenz von mehr als 10 Jahren zwischen der Erstinfektion und dem Auftreten eines Rezidivs unter iatrogener Immunsuppression. Dies ist hinweisend dafür, dass der Parasit nach klinisch vermeintlicher Abheilung weiterhin wahrscheinlich über Jahre in Gewebsmakrophagen persistieren kann, bevor er unter Immunsuppression reaktiviert wird.
Oberstabsarzt Dr. Maria Gebhardt
E-Mail: mariagebhardt@bundeswehr.org
Datum: 08.01.2019