DIE ZÄHNE – DAS SPIEGELBILD DER PSYCHE
BRUXISMUS ALS INTERDISZIPLINÄRE HERAUSFORDERUNG
Als Bruxismus wird allgemein das Knirschen und Pressen mit den Oberkiefer- und Unterkieferzähnen bezeichnet. Es wirken Kräfte von bis zu 800 Newton (im Vergleich zum Kaudruck von 20-30 Newton) auf das Kauorgan, die das physiologische Maß bei weitem überschreiten. Diese mechanische Überlastung führt zum einen zu vielen zahnmedizinischen Problemen wie zum Beispiel der Zerstörung der
Zahnhartsubstanz und des Zahnhalteapparats
oder der Schädigung der Kaumuskulatur und der Kiefergelenke. Zum anderen kann Bruxismus Mitverursacher von allgemeinmedizinischen Krankheitsbildern wie
zum Beispiel Kopfschmerzen, orthopädischen
Problemen (z. B. HWS-Problematik) oder Tinnitus sein. Eine wichtige Rolle als Auslöser von Bruxismus spielen psychischer Stress und emotionale Anspannung. Das Knirschen und Pressen mit den Zähnen stellt somit eine Ventilfunktion in Phasen der psychischen Überlastung dar. Bei der Bundeswehr sind Einsatzbelastung, Transformationsprozesse oder Mobilitätserwartungen stresserzeugende Faktoren, die häufig über das Kauorgan abgebaut werden. Besonders die zunehmende Einsatzbelastung, die im schlimmsten Fall zu
einem posttraumatischen Belastungssyndrom
(PTBS) führen kann, erfordert interdisziplinäre
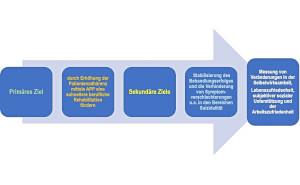
Diagnose- und Behandlungsansätze mit einem strukturierten Informationsfluss zwischen den einzelnen Fachdisziplinen. Ziel sollten präventiv orientierte Behandlungsstrategien sein, die frühzeitig Symptome erkennen und kausal therapieren.
Definition und Prävalenz von Bruxismus
Die American Academy of Orofacial Pain definiert Bruxismus als eine tagsüber oder nächtlich auftretende parafunktionelle Aktivität, die sich in Form von Pressen, Knirschen, Reiben und Klemmen der Zähne äußert(12). Bruxismus ist eine sehr häufig auftretende Parafunktion des Kausystems. Angaben zum Vorkommen von Bruxismus in der zivilen Bevölkerung schwanken zwischen 6 % und 22 %(6). Allerdings basieren die Erhebungen auf Selbsteinschätzung der Befragten. Hanamura stellt in einer weiteren Studie fest, dass lediglich 57 % der Menschen mit objektiven Bruxismussymptomen sich ihrer Parafunktion bewusst sind(3). Somit tritt Bruxismus wahrscheinlich wesentlich häufiger in der Bevölkerung auf. Eine Untersuchung von israelischen Militärpiloten ergab bei 69 % der Untersuchten einen klinisch relevanten Bruxismus( 8).
Formen des Bruxismus
Hinter dem Begriff Bruxismus verbergen sich verschiedene Formen parafunktioneller Zahnkontakte. Im Allgemeinen wird der tagsüber auftretende Bruxismus von der nächtlichen Form getrennt. Die statische Form des Zähnepressens – wobei die Zähne simultan fest aufeinander beißen – ist von der dynamischen Form des Zähneknirschens – bei der die Zähne mit großem Druck übereinander reiben - zu unterscheiden. Als weitere Form wurde das Zähneklappern während des Schlafs beschrieben( 10). Das Bruxismusverhalten einer Person ist nicht zwingend gleichmäßig, sondern kann eine Kombination aus allen Formen beinhalten. Bruxismusmuster können von Tag zu Tag bzw. Nacht zu Nacht variieren(14).
Ätiologie des Bruxismus
Verschiedene Theorien zur Ätiologie vermuten ein multifaktorielles Geschehen. Lobbezoo und Naeije unterscheiden periphere (morphologische) von zentralen (pathophysiologischen und psychologischen) Faktoren [Tabelle 1](7). Die Bedeutung morphologischer Faktoren in Form ungünstiger Okklusion der Zähne und anatomischer Abweichungen im Kiefergelenk scheinen, wenn überhaupt, nur eine geringfügige Rolle als Hauptauslöser von Bruxismus zu spielen. Unter pathophysiologischer Betrachtungsweise wird Bruxismus u.a. mit Schlafstörungen, Störungen im zentralen dopaminergischen System, aber auch mit dem Gebrauch bestimmter Medikamente und Drogen, mit Rauchen, Alkoholkonsum, Traumata und bestimmten erblichen Krankheiten in Zusammenhang gebracht(2). Als ätiologisch bedeutsame psychologische Faktoren vermutet man Stress und bestimmte Persönlichkeitsmerkmale, wie Perfektionismus, Agressivität oder Ängstlichkeit, deren Einfluß nach wie vor kontrovers diskutiert wird(7).
Diagnostik des Bruxismus
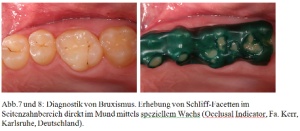
Bei den diagnostischen Verfahren zur Feststellung von Bruxismusaktivitäten können unterschiedliche Ansätze gewählt werden. • Schliff-Facetten im Front- bzw. Seitenzahnbereich werden direkt im Mund oder an Studienmodellen erhoben und beurteilt( 4). Für die schnelle und direkte Beurteilung im Mund kommen spezielle Wachse zum Einsatz [Abb. 8], während der BruxChecker in Form einer hauchdünnen Tiefziehfolie über mehrere Stunden z.B. nachts die aktiven Schliff-Facetten aufzeichnet [Abb. 9]. • EMG-Untersuchungen werden zur Messung der Aktivität der Kaumuskulatur während des Schlafes durchgeführt(5). • Patientenbefragungen mit strukturierten Interviews und Fragebögen sind eine weitere Möglichkeit zur Feststellung von Bruxismusaktivitäten( 11) [Abb. 7, 8, 9].
Auswirkungen des Bruxismus
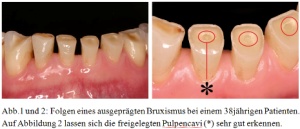
Die Auswirkungen von Bruxismus im orofazialen Bereich sind abhängig vom Schweregrad der Parafunktion. Milde Formen von Bruxismus sind wahrscheinlich Teil normalen Verhaltens. So bezeichnet Slavicek das Pressen und Knirschen mit den Zähnen als normale und bedeutende Funktion des menschlichen Stressmanagements(15). Bruxismus in extensiver Ausprägung kann allerdings zu starken strukturellen Beschädigungen und funktionellen Beeinträchtigungen, auch über den orofazialen Bereich hinaus, führen [Tabelle 2](9).
Exemplarische Patientenfälle von Bruxismus aus der Zahnarztgruppe Calw
Im Folgenden werden anhand zweier Patientenfälle die unterschiedlichen Auswirkungen von Bruxismus beschrieben.
Patientenfall 1
Einführung
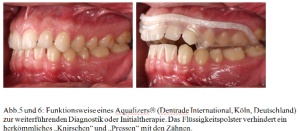
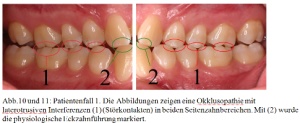
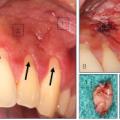
Im Rahmen eines CMD-Screenings nach Ahlers und Jakstat(1) (Dauer: drei Minuten) wird bei dem Patienten (männlich, 29 Jahre) eine schmerzhafte Muskelpalpation der Mm. masseter und der Mm. temporalis, sowie eine traumatische Exzentrik (Störkontakte im Seitenzahnbereich während der Unterkieferbewegung) festgestellt [Abb. 10 und 11], die auf einen Bruxismus hinweisen. Zusätzlich gibt der Patient an, unter extremen Stress zu leiden. Weiterhin ist eine durch spezielle Einlagen kompensierte rechtsseitige Beinverlängerung auffällig. Der Patient wird über den Verdacht auf Parafunktionen „Knirschen“ und „Pressen“ aufgeklärt und er erhält eine entsprechende Anleitung zur Selbstbeobachtung während der nächsten Wochen [Abb. 10, 11]. Sechs Wochen später stellt sich der Patient mit akuten Schmerzen in der Hauptkaumuskulatur (Mm. masseter und Mm. temporalis) vor. Durch die empfohlene Selbstbeobachtung ist ihm zusätzlich aufgefallen, dass er tagsüber sehr häufig mit den Zähnen presst. Als Akuttherapie erhält der Patient einen Aqualizer® (Dentrade International, Köln, Deutschland) [Abb. 6], der nächtliches, massives Knirschen und Pressen mit den Zähnen verhindern soll. Des Weiteren wird der Patient angewiesen, bewusst das Pressen mit den Zähnen tagsüber zu vermeiden.
Im Rahmen einer Nachkontrolle berichtet der Patient, dass er „morgens nicht mehr ganz so geschafft“ ist, wenn er den Aqualizer® nachts getragen hat. Allerdings treten weiterhin in Stresssituationen vereinzelt tagsüber Muskelschmerzen im oben beschriebenen Bereich auf [Abb. 5, 6].
Diagnose nach ausführlicher Befundung
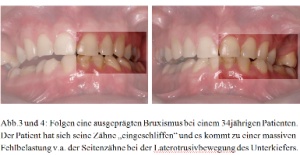
Beidseitig bestehen myofasziale Schmerzen in den Mm. masseter und Mm. temporalis. Auffallend ist eine durchgängig stärkere Schmerzsensation auf der linken Seite. Zusätzliche myofasziale Schmerzen können in der linken Mundbodenmuskulatur festgestellt werden. Im linken Kiefergelenk weisen die Schmerzen während der Kompressionstests auf eine Kapsulitis mit Reizung der bilaminären Zone hin. Es liegt eine starke Okklusopathie mit medio-, latero-, und protrusiven Interferenzen (Störkontakten) in beiden Seitenzahnbereichen vor [Abb.10 und 11].
Therapie
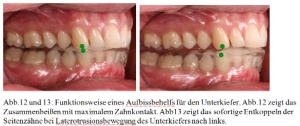
Der Patient wird instruiert, eigene Stress-Situationen zu erkennen und zu vermeiden. Neben einer Anleitung zu Entspannungsübungen, Muskelmassage und Bewegungstraining wird dem Patienten in Zusammenarbeit mit dem Truppenarzt das Angebot eines psychosomatischen Konsils gemacht. Ziele der zahnärztlichen Behandlung sind die Aufhebung der Kompression in dorsokranialer und dorsomedialer Richtung im linken Kiefergelenk, um eine weitere Reizung der bilaminären Zone zu verhindern und die Beseitigung der myofaszialen Schmerzen in der Hauptkaumuskulatur. Des Weiteren soll die beginnende Zerstörung der Zahnhartsubstanz gestoppt, sowie die Fehlbelastung der Seitenzähne vermieden werden. Dies wird mit einem Aufbissbehelf aus Kunststoff erreicht, der einen Idealbiss simuliert [Abb. 12 und 13].
Ein orthopädisches und/oder physiotherapeutisches Konsil soll die Beinlängendifferenz und die durchgängig stärkere Schmerzsensation während der Muskelpalpation auf der linken Seite abklären [Abb.12, 13].
Patientenfall 2
Einführung
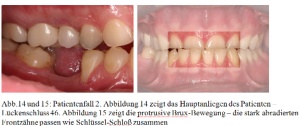
Der Patient (männlich, 35 Jahre) äußert im Rahmen einer Routineuntersuchung den Wunsch nach Lückenschluss 46 [Abb. 14]. Das CMD-Screening nach Ahlers und Jakstat(1) ergibt eine massive traumatische Exzentrik, die auf einen sehr starken Bruxismus hinweisen [Abb.15]. Alle weiteren Screening-Tests sowie die Kopfschmerz-Anamnese fallen negativ aus [Abb.14, 15].
Diagnose nach ausführlicher Befundung
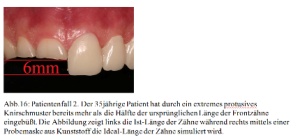
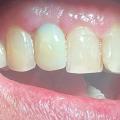
Es können vermehrt linksseitig myofasziale Schmerzen in der gesamten Hauptkaumuskulatur (Mm. temporales, Mm. masseter, Mundboden) ausgelöst werden. Weiterhin besitzt der Patient eine Funktionsstörung in Form einer ausgeprägten Dyskoordination bei der Unterkieferbewegung nach links. Es liegt eine starke Okklusopathie in Form einer Infraokklusion mit Interferenzen im gesamten Seitenzahnbereich vor [Abb. 14]. Verursacht wurde dies durch ein extremes protrusives Knirschmuster, dass bereits mehr als die Hälfte der ursprünglichen Länge der Frontzähne zerstört hat [Abb. 16].
Therapie
Der Patient soll durch Selbstbeobachtung herausfinden, ob und wie oft er seine Zähne mit Knirsch- und Pressbewegungen fehlbelastet. Bei positivem Befund kann eine weitere Behandlung – bei Bedarf zusammen mit dem Truppenarzt - geplant werden.
Ziel der zahnärztlichen Behandlung ist das Aufheben der Dyskoordination bei der Unterkieferbewegung nach links. Der Patient erhält ein Hausübungsprogramm mit Koordinationsübungen. Ursache oder Co-Faktor für die Dyskoordination könnte das vermehrt linksseitige Kauen aufgrund der Zahnlücke rechts sein. Deshalb ist mittelfristig ein prothetischer Lückenschluss rechtsseitig geplant. Neben der Beseitigung der myofaszialen Schmerzen in der Hauptkaumuskulatur soll vor allem die fortgeschrittene Zerstörung der Zahnhartsubstanz gestoppt und die ausgeprägte Infraokklusion aufgehoben werden.
Im ersten Schritt soll mittels einer BruxChecker ®-Schiene (Sato, Kanagawa Dental College, Japan) [Abb. 9] die derzeitige Bruxismusaktivität und –lokalität herausgefunden werden. In einem zweiten Schritt wird wie beim oben beschriebenen Patientenfall mittels eines Aufbissbehelfs aus Kunststoff ein Idealbiss simuliert [Abb. 12 und 13]. Nach einer Stabilisierungsphase von ca. 3 Monaten kann bei Problemfreiheit eine vertikale Bisshebung durchgeführt werden. Ziel ist es, die Seitenzähne durch die Frontzähne bei Unterkieferbewegungen zu schützen, indem Fehlkontakte vermieden werden. Nach abgeschlossener prothetischer Versorgung muss entschieden werden, ob der Patient trotz wiederhergestellter funktioneller Okklusion bei Bedarf einen Aufbissbehelf tragen soll, um eine erneute Zerstörung zu vermeiden.
Diskussion
Anhand der zwei geschilderten Patientenfälle wird deutlich, wie unterschiedlich die Folgen von Bruxismus sein können. Der erste Patient leidet zwar unter akuten Schmerzen in der Hauptkaumuskulatur, der Verschleiß der Zahnhartsubstanz befindet sich allerdings erst im Anfangsstadium. Der zweite Patient ist dagegen schmerzfrei, hat sich aber mehr als die Hälfte der ursprünglichen Länge der Frontzähne weggeknirscht und somit eine physiologische Front- Eckzahnführung aufgehoben. Als Folge weisen auch die Seitenzähne einen starken Verschleiß auf.
Es stellt sich nun die Frage, wann eine zahnärztliche Intervention sinnvoll wäre: Erst bei akuten Symptomen oder bei beginnenden Überlastungs- und Verschleißerscheinungen? Bruxismus wird von Slavicek als normale und bedeutende Funktion des menschlichen Stress managements bezeichnet(15). Aufbauend auf dieser Hypothese ist es somit primäre Aufgabe des Zahnarztes, das Kauorgan für den psychischen Stressabbau tauglich zu machen und zu halten. Dies erfordert allerdings frühzeitige und regelmäßige zahnärztliche Untersuchungen wie z.B. das oben genannte CMD-Screening nach Ahlers und Jakstat,(1) um beginnende Überlastungs- und Verschleißerscheinungen im Kauorgan rechtzeitig zu erkennen und zu verhindern. Bei Patientenfall 2 fand leider keine präventive Diagnostik und Therapie statt. Die fortgeschrittene Zerstörung der Zahnhartsubstanz führt nun zu einem erheblichen Behandlungs- und Kostenaufwand, um die Zähne vor weiterem Verschleiß zu schützen und wieder funktionsfähig zu machen.
Wie sinnvoll ein präventives Konzept für die Bundeswehr sein könnte, wird in der Studie von Lurie deutlich, die zeigt, dass 69 % der untersuchten Militärpiloten einen klinisch relevanten Bruxismus entwickelten(8). Allerdings wäre in einem präventiven Konzept neben der zahnärztlichen Folgebekämpfung des Bruxismus auch eine Ursachendiagnostik [Tabelle 1] und –therapie sinnvoll, die eine interdisziplinäre Zusammenarbeit zwischen Medizin und Zahnmedizin erfordert. Grundvoraussetzung für diese Zusammenarbeit ist ein geregelter Informationsfluss zwischen den Behandlern. In Deutschland leidet z. B. ca. 30 % der Gesamtbevölkerung unter Spannungskopfschmerzen, die erhebliche Kosten in zweistelliger Milliardenhöhe pro Jahr verursachen(13). Die Alltagserfahrungen am Standort Calw haben gezeigt, dass eine überlastete Kaumuskulatur als Auslöser dieser Spannungskopfschmerzen kein Einzelfall ist. Der Sanitätsdienst der Bundeswehr bietet für eine interdisziplinäre Zusammenarbeit aufgrund der räumlichen Nähe von Truppenarzt und Truppenzahnarzt sehr gute Bedingungen.
So wäre aus Sicht des Truppenarztes bei bestimmten Krankheitsbildern wie z. B. Spannungskopfschmerzen, Tinnitus, Schlafstörungen, HWSProblematik eine Ausschlussdiagnostik bezüglich Bruxismus beim Truppenzahnarzt sehr sinnvoll. Die dafür notwendige Untersuchung wäre weder zeit- noch kostenintensiv. Des Weiteren könnte bei positivem Befund zum Teil mit einfachen Mitteln (u. a. Aqualizer®, Selbstmassage, Koordinationsübungen, Physiotherapie, Aufbissbehelf) eine schnelle Schmerzlinderung oder evtl. Schmerzfreiheit beim Patienten erreicht werden. Auf der anderen Seite muss sich der Truppenzahnarzt bewusst sein, dass er häufig nur die Folgen des Bruxismus, aber selten die Ursachen therapieren kann. Aus diesem Grund sollte bei entsprechender Anamnese (Stress, Tinnitus, orthopädische Probleme, etc) der Truppenarzt als Koordinator für die weitere medizinische Diagnostik und die gegebenenfalls notwendige Therapie beteiligt werden.
Ein weiterer wichtiger Schritt ist ein gezielter Informationsfluss von Behandler zu Patient. Die Aussage von Hanamura(3), dass sich mehr als die Hälfte der Patienten mit objektiven Bruxismussymptomen dessen nicht bewusst sind, kann aufgrund der Alltagserfahrungen in der Zahnarztgruppe Calw nur bestätigt werden. Oft ist allein das Wissen über Bruxismus und eine Selbstbeobachtung durch den Patienten Ausgangspunkt für eine zielgerichtete Diagnostik und Therapie. Wie der Patientenfall 1 sehr anschaulich verdeutlicht, war der Patient nach der Aufklärung über Bruxismus und empfohlener Selbstbeobachtung sehr schnell in der Lage, seine Muskelschmerzen im Wangenbereich der möglichen Ursache „Pressen mit den Zähnen“ zuzuordnen und sich erneut beim Zahnarzt vorzustellen. Weiterführende Studien über die Auswirkungen und zur Therapieplanung von Bruxismus sind derzeit in der Vorbereitung, um Inzidenz und Screeningmöglichkeiten innerhalb der Bundeswehr zu erforschen.
Datum: 15.05.2009
Quelle: Wehrmedizin und Wehrpharmazie 2009/2