NON-INVASIVE FRÜHDIAGNOSTIK DES AKUTEN KOMPARTMENTSYNDROMS MIT DER KONTRASTMITTELSONOGRAPHIE
Aus der Klinik für Unfallchirurgie und Orthopädie / Unfallchirurgische Forschungsgruppe (Ltd. Arzt: Oberstarzt Prof. Dr. B. Friemert) am Bundeswehrkrankenhaus Ulm (Chefarzt: Generalarzt Prof. Dr. Dr. E. Grunwald)
von Gerhard Achatz, Stephan Bago, Florian Berreth, Hans-Georg Palm und
Benedikt Friemert
Zusammenfassung
Hintergrund:
Das Kompartmentsyndrom als sich rasant entwickelnde Traumafolge nach Extremitätenverletzungen stellt ein schweres, sehr dynamisches Krankheitsbild dar.
Initial dominiert dabei immer die frühzeitige Störung der Mikrozirkulation. Eine frühe und rasche Diagnosestellung ist entscheidend, gestaltet sich jedoch meist sehr schwierig. Ein einheitlicher Goldstandard fehlt.
Methoden:
In einer klinischen Studie wurde die Kontrastmittelsonographie unter Verwendung validierter Modelle nach Wiemann et al. und Wiger et al. auf ihre Tauglichkeit zur non-invasiven Frühdiagnostik beim akuten Kompartmentsyndrom untersucht.
Ergebnisse:
Die Perfusionskinetik zeigte mit der zunehmenden intrakompartimentellen Druckerhöhung während der Simulierung eine deutliche, jeweils intraindividuell reproduzierbare und konstante sowie interindividuell gleich gerichtete Veränderung der perfusionstypischen Parameter. Dabei nahmen die deltaTime-to-Arrival als Ausdruck des Zeitunterschiedes der regionalen Perfusion in der Mikro- gegenüber der Makrozirkulation und die Time-to-Peak als Ausdruck der Zeit bis zum Erreichen des maximalen Kontrastmittelsignals über die einzelnen Druckstufen bis um den Faktor 3 signifikant zu. Auch der visuelle Aspekt während der Untersuchung mit zunehmenden Drucksteigerungen ist ausgeprägt sowie ganz typisch und hilft, die drohende Situation zu erkennen.
Schlussfolgerungen:
Mit den quantifizierbaren und sich signifikant verändernden Werten der Perfusionskinetik kann die zu Beginn eines Kompartmentsyndroms eintretende Störung der Mikrozirkulation nachgewiesen werden. Die vorliegende Studie zeigte unter Verwendung der validierten Modelle somit die Eignung dieser Methode für die non-invasive Frühdiagnostik des Kompartmentsyndroms. Die Reliabilität und Validität des neuen Verfahrens ist zukünftig noch in weiteren Studien zu beweisen. Die Eignung und der Gewinn dieser Methode dürfen jedoch schon jetzt erwartet werden.
Non-invasive early diagnosis of acute compartment syndrome with contrast enhanced ultrasound
Summary
Background:
Compartment syndrome is a severe and dynamic condition that can develop rapidly after trauma to a limb. Compromised microcirculation is always the initial focus of attention. A compartment syndrome is difficult to diagnose reliably and safely, a true gold standard does not exist.
Methods:
In a clinical study the usefulness of modern contrast-enhanced ultrasound for the early non-invasive diagnosis of acute compartment syndrome was assessed using validated models developed by Wiemann et al. and Wiger et al.
Results:
With increasing intra-compartmental pressure, we observed marked and constant changes in perfusion parameters that were reproducible within subjects and similar between subjects. Deltatime-to-arrival, which refers to regional perfusion and expresses the difference in time between microcirculation and macro-circulation, and also time-to-peak, which is the time required to reach the maximum contrast agent signal, was found to increase by a factor of 3 over the various pressure levels, significantly. Also the visual aspect of the ultrasound picture provides useful and typical information during the pressure increase and thus helps to recognize a serious condition.
Conclusions:
With the quantifiable perfusion parameters compromised microcirculation at the onset of compartment syndrome can be detected. On the basis of validated models, the method presented in this study thus proved to be a useful tool in the early non-invasive diagnosis of compartment syndrome. Further studies are required to assess the reliability and validity of this new technique, its suitability and benefits however, may already be expected.
1. Einführung
Das Kompartmentsyndrom am Bewegungsapparat ist ein multifaktorielles Geschehen. Initial kommt es dabei stets zu einer Druckerhöhung und damit zu einer veränderten Mikrozirkulation innerhalb eines abgeschlossenen Muskel- oder Faszienkompartiments. So wird der Kapillarfluss unter das für die Gewebeversorgung notwendige Maß gesenkt, was über eine Schädigung der neuromuskulären Funktionseinheiten bis hin zur Lähmung, durch die Gewebeschädigung bis zum Verlust der Extremität oder im Extremfall bis zum Multiorganversagen führen kann (1).
Pathophysiologie
Pathophysiologisch wichtig ist die initial auftretende Perfusionsstörung im Bereich der Mikrozirkulation. Die Druckerhöhung im Kompartiment führt dabei zu einer Veränderung des arterio-venösen Gradienten, wodurch die lokale Perfusion im Bereich der Mikrozirkulation unter einen für die Ernährung kritischen Grenzwert fällt. Ein möglicherweise parallel auftretendes Kapillarleck mit nachfolgender Ödembildung erhöht den Druck weiter, die Perfusion wird noch mehr eingeschränkt. Durch die resultierende Ischämie akkumulieren metabolisch-toxische Stoffwechselprodukte. Es kommt zur Laktatazidose und nach weiteren Zwischenschritten auf zellulärer Ebene schließlich zum kontrollierten (Apoptose) beziehungsweise unkontrollierten Zelltod (Nekrose). Klinisch sind Funktionsverlust, Lähmungen und Kontrakturen bis hin zu ausgeprägten Nekrosen mit folgenden Weichteilinfektionen möglich.
Letztlich können der Verlust der Extremität oder gar schwerwiegende systemische Komplikationen wie das Multiorganversagen drohen. Selbst beim operativen Vorgehen im Sinne einer Fasziotomie als Therapieoption zur Wiederherstellung der Perfusion ist ein relevanter Schaden nicht auszuschließen. Vielmehr wird durch die unkontrollierte Reperfusion massiv Sauerstoff in das vorgeschädigte Gewebe eingeschwemmt. Es bilden sich viele freie Sauerstoffradikale, wodurch eine additive Zellverletzung und Ausdehnung der Infarzierung postischämischen Gewebes resultiert. Die Kombination mit Inflammation und gesteigerter mikrovaskulärer Permeabilität kann sich als Nierenversagen, akutes Lungenversagen, systemisches Entzündungssyndrom (SIRS und Sepsis) oder Multiorganversagen (MODS) auswirken (2).
Das akute Kompartmentsyndrom ist also ein schwerwiegender Folgezustand nach einer Extremitätenverletzung, der für den Patienten und sein späteres Leben dramatische Folgen haben kann.
Ätiologie und Inzidenz / Wehrmedizinische Relevanz
Als Hauptursachen eines akuten Kompartmentsyndroms sind in erster Linie, wie bereits angeführt, Extremitätenverletzungen zu nennen. Im Falle von Frakturen sind meist der Unterschenkel mit Schienbeinfrakturen (40 %) sowie der Unterarm (18 %) betroffen.
Bei der isolierten Schienbeinfraktur schwankt die Inzidenz des akuten Kompartmentsyndroms zwischen 1 bis 29 % (3). Dabei ist das typische Kompartmentsyndrom am Unterschenkel die zweithäufigste Komplikation nach der tiefen Beinvenenthrombose bei der Frakturbehandlung, wobei die Ursache entweder im Trauma an sich oder aber im Rahmen der Reperfusion nach der Versorgung gesehen werden kann (2, 4, 5, 6). In 23 % der Fälle hingegen tritt ein akutes Kompartmentsyndrom sogar allein schon bei ausgeprägten Weichteilschäden ohne Knochenbeteiligung auf (4, 7). Jedoch nicht nur knöcherne Traumafolgen oder ausgeprägte Weichteilschäden können zu dem Bild eines akuten und für den Patienten sehr gefährlichen Kompartmentsyndrom führen. Gerade auch bei direkten Gefäßverletzungen, unter anderem im Bereich der unteren Extremität bei Verletzungen der Arteria und Vena poplitea, zum Beispiel durch ein Schrapnell, wird in mehr als der Hälfte aller Fälle eine Fasziotomie als Therapieoption notwendig (8).
Als Verletzungsmechanismen kommen neben allen normalen Traumata, zum Beispiel im Rahmen von Stürzen oder Verkehrsunfällen, auch solche in Frage, mit denen sich die Bundeswehr aufgrund der steigenden Einsatzintensität und der gerade damit verbundenen Zunahme der Extremitätenverletzungen konfrontiert sieht. Dazu gehören unter anderem Schuss- und Schrapnellverletzungen, „IED“ oder „Blast-Injury“. So wurden im Rahmen einer amerikanischen Studie zu den Verletzungsmustern im Irak- und Afghanistankonflikt über einen Beobachtungszeitraum von 56 Monaten schwere und schwerste Extremitätenverletzungen bei 5 684 von 8 085 verletzten Soldaten (70,5 %) diagnostiziert. Dabei konnten 5 261 der verletzten Soldaten (92,5 %) Extremitäten erhaltend operiert werden. Diese 5 261 Soldatinnen und Soldaten waren potenziell alle von einem akuten Kompartmentsyndrom bedroht, so dass die Frage nach dem Vorliegen eines solchen in fast jedem einzelnen Fall zu klären war.
Diagnostik
Derzeit sind zur Diagnostik des Kompartmentsyndroms viele verschiedene Optionen vorhanden. Ein einheitlicher Goldstandard fehlt jedoch (9, 12). Gerade die rasche und sichere Diagnosestellung und eine darauf basierende entsprechende chirurgische Intervention sind unumgänglich, um die oben genannten Folgen zu vermeiden. Das dafür verfügbare Zeitfenster ist sehr klein und beträgt nur wenige Stunden (10).
Am Anfang der Diagnostik sollte immer eine klinische Anamnese stehen. Im Falle des akuten Kompartmentsyndroms finden sich Ruheschmerz, Sensibilitätsstörung, Schmerz bei passiver Dehnung, Parästhesien oder Paresen. Hier stellt sich nun aber bereits ein erstes Problem dar: Viele der Patienten mit Verdacht auf ein akutes Kompartmentsyndrom sind Traumapatienten. Sie werden zum Beispiel entweder analgosediert und beatmet auf der Intensivstation versorgt und sind damit nicht ansprechbar, oder die vorgenannten Symptome liegen nach der Traumatisierung per se schon als normale Verletzungsfolgen vor. Daher wird in der Literatur die Vorhersagbarkeit der klinischen Anzeichen als sehr niedrig eingeschätzt (10, 11). Bezüglich der bisher vorhandenen diagnostischen Optionen konnten Shadgan et al. und andere Autoren zeigen, dass Methoden wie Pulsoxymetrie, PPLL-Ultraschall, Szintigraphie oder Kernspintomographie hinsichtlich ihrer Sensitivität oder Spezifität, der schnellen Verfügbarkeit und einfachen Handhabbarkeit, derWiederholbarkeit zur Verlaufsbeobachtung, der Non-Invasivität oder der Kosten ihre Grenzen haben (11, 12).
Im klinischen Alltag ist die Diagnostik mittels Kompartmentdruckmessung weit verbreitet. Dabei wird eine Druckmesssonde, zum Beispiel ein Wick- oder Slit-Katheter, über eine große Hohlnadel in jede einzelne Muskelloge, zum Teil auch noch an verschiedenen Höhen, nacheinander eingeführt und gegebenenfalls bei nicht eindeutigen Befunden auch mit der gesunden Gegenseite des Patienten verglichen. Resultat ist also eine mehrfache intramuskuläre Punktion mittels einer großen Hohlnadel im Bereich eines oder sogar beider Unterschenkel. Eine kontinuierliche Messung des intramuskulären Drucks sollte dabei das Ziel sein.
Diese Methode hat jedoch neben den Komplikationsmöglichkeiten, wie Infektionen, Hämatombildung und Nervenverletzungen, insbesondere aufgrund ihrer Invasivität auch einen sehr belastenden Charakter für den Patienten. Zudem ist die Methode störanfällig und die Messergebnisse sind zum Teil schwer interpretierbar. Die Messungen sind nicht einfach beliebig oft wiederholbar, um so eine uneingeschränkte Verlaufsbeobachtung zuzulassen. Eine kontinuierliche Verlaufsmessung ist also praktisch fast nicht möglich, was bei dem dynamischen Verlauf des Kompartmentsyndroms ein Problem darstellt (7, 12). Die technischen Geräte sind zudem vielerorts nicht vorhanden und so wird diese Methode nur zum Teil zusätzlich zur klinischen Untersuchung eingesetzt, was wie oben beschrieben, mehr als problematisch ist.
So wird letztlich aus der Befürchtung heraus, etwas zu übersehen, oft ein eher aggressives Vorgehen im Hinblick auf die chirurgische Fasziotomie gewählt werden. Oder die Diagnosestellung bleibt in manch anderem Falle aufgrund der fehlenden technischen Möglichkeiten ganz aus. Diese Gründe sind nicht zuletzt ausschlaggebend dafür, dass eine übersehene oder verspätete Diagnosesicherung eines Kompartmentsyndroms mit zu den häufigsten Gründen für Behandlungsfehlerprozesse gehört (12).
Daher wurde im Rahmen eines Wehrmedizinischen Sonderforschungsvorhabens das Ziel verfolgt, mit Hilfe der modernen Kontrastmittelsonographie (CEUS = contrast enhanced ultrasound) die als ersten Schritt in der Pathogenese des akuten Kompartmentsyndroms auftretende Störung der Mikrozirkulation rasch und nicht invasiv zu diagnostizieren. Somit sollte das Potenzial der Kontrastmittelsonographie als mobil einsetzbare, non-invasive Methode zur schnellen und kostengünstigen Beurteilung der Mikroperfusion des Muskels und zur Früherkennung und uneingeschränkten Verlaufsbeobachtung eines drohenden akuten Kompartmentsyndroms untersucht werden.
2. Methoden
2.1 Probandenkollektiv
Im Rahmen der vorliegenden Arbeit wurde eine klinische Studie mit 16 jungen, gesunden Probanden im Alter zwischen 20 und 30 Jahren (Durchschnittsalter 25,1 Jahre) durchgeführt. In Anlehnung an in der spezifischen Fachliteratur validierte Modelle erfolgte jeweils die Simulierung eines Kompartmentsyndroms am rechten Unterschenkel und die Diagnostik mit der modernen Kontrastmittelsonographie. Dazu wurden die Probanden vor Versuchsbeginn ausführlich über die Studie und die damit verbundenen Risiken und Komplikationsmöglichkeiten aufgeklärt und die mündliche und schriftliche Einverständniserklärung eingeholt. Für die Studie lag ein positives Votum der Ethikkommission der Universität Ulm vor und die Studie wurde beim Bundesinstitut für Arzneimittel und Medizinprodukte angezeigt.
2.2 Versuchsaufbau und -ablauf
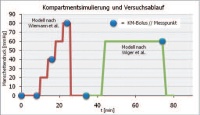
Im Rahmen eines festgelegten Versuchsablaufs (Abb 1) zur Simulierung eines akuten Kompartmentsyndroms wurden mit der modernen Kontrastmittelsonographie zu verschiedenen Zeitpunkten bei unterschiedlichen, an den Oberschenkelblutdruck angelegten Druckwerten nach einer jeweiligen Applikation von 2,4 ml des Ultraschallkontrastmittels SonoVue (Fa. Bracco Imaging Deutschland GmbH, Konstanz, Deutschland) die sogenannte Perfusionskinetik aufgezeichnet und die dafür typischen Werte erfasst. Dazu wurde das Sonographiegerät LOGIQ E9 (Fa. General Electric Company, Fairfield, USA) verwendet. Als Messort wurde der Übergang vom oberen zum mittleren Drittel ventrolateral am rechten Unterschenkel im Bereich über der Loge des Musculus (M.) tibialis anterior festgelegt.
Parallel erfolgte eine kontinuierliche Überwachung der Vitalparameter, um entsprechende Kreislaufveränderungen, insbesondere Herzfrequenz- und Blutdruckschwankungen, auszuschließen. Das Kompartmentsyndrom wurde mittels der validierten Modelle nach Wiemann et al. und Wiger et al. (Abb 1) simuliert (14, 15). Dazu wurden die Probanden in Rückenlage auf einer Untersuchungsliege positioniert und eine handelsübliche Oberschenkelblutdruckmanschette im Bereich des rechten Oberschenkels angelegt. Für das Modell nach Wiemann et al. lag der Unterschenkel auf Herzniveau auf der Untersuchungsliege. Nach zwei Ruhemessungen bei 0 mmHg Druck im Bereich der Blutdruckmanschette wurden die Druckwerte in der Manschette stufenweise um je 20 mmHg für jeweils 4 Minuten bis auf einen Endwert von 80 mmHg erhöht. Bei 40 und 80 mmHg erfolgte dabei jeweils eine Kontrastmitteluntersuchung.
Anschließend wurde der Druck an der Blutdruckmanschette abgelassen und es wurde nach weiteren 4 Minuten eine Reperfusionsund damit zugleich Ausgangsmessung für das Modell nach Wiger et al. bei 0 mmHg durchgeführt. Nach einer insgesamt 10-minütigen Pause in Ruhe wurde das Modell nach Wiger et al. gestartet. Dazu wurde das Bein gegenüber der Ausgangslage auf 30 cm über Herzniveau gelagert und ein Druck von 60 mmHg an der Blutdruckmanschette angelegt. Nach 30 min erfolgte eine abschließende Kontrastmitteluntersuchung, bevor der Druck abschließend abgelassen und die Untersuchung beendet wurde (Abb 1).
Abb 1:Versuchsablauf mit den Modellen nach Wiemann et al. (14) und Wiger et al. (15 )2.3 Statistische Auswertung
Die Planung, Durchführung und Auswertung der Studie erfolgte zusammen mit dem Institut für Biometrie der Universität Ulm. Zur Auswertung wurde die sogenannte Time-Intensity- Curve-Analyse (TIC-Analyse) durchgeführt. Als relevante Parameter wurden die dTTA (deltaTime- to-Arrival) als Zeitunterschied des Zeitpunktes der ersten Kontrastmittelanflutung im Bereich der Mikro- gegenüber der Makrozirkulation bestimmt. Außerdem wurde die TTP (Time-to-Peak) als Ausdruck der Zeit bis zum Erreichen des maximalen Kontrastmittelsignals untersucht und beide Werte jeweils inter- und intraindividuell ausgewertet.
Zur statistischen Bewertung wurden die Ergebnisse als Boxplot-Diagramme aufgetragen und mit dem Wilcoxon-Test (SPSS 19, IBM SPSS Inc., Chicago, USA) berechnet, wobei ein Signifikanzniveau von p = 0,05 festgelegt wurde.
3. Ergebnisse
3.1 Visuelle Veränderungen
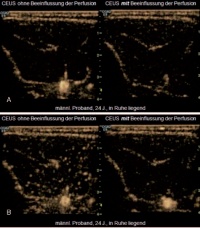
Die Sonographie und auch die Kontrastmittelsonographie als schnell verfügbares und hochauflösendes bildgebendes Verfahren bieten als einzige Techniken die Möglichkeit, visuelle Eindrücke in der dynamisch-funktionellen Untersuchung zu bewerten. Hier konnten im Rahmen der vorliegenden Studie sehr aussagekräftige Veränderungen festgestellt und detektiert werden (Abb 2). Es zeigte sich durchgängig bei allen Probanden, dass unter Beeinflussung der Perfusion bei zum Beispiel 80 mmHg im Modell nach Wiemann et al. die Anflutung im Bereich der Arteria tibialis anterior deutlich verzögert war (Abb 2, Bild A, links versus rechts). Im weiteren Verlauf der Untersuchung kam es dann folgerichtig zu einem guten Auffüllen des mikrozirkulatorischen Gefäßbettes am Unterschenkel – hier im Bereich des M. tibialis anterior – wenn die Perfusion unbeeinflusst ist (Abb 2, Bild B, links). Es zeigte sich also, dass sich das Kontrastmittel gut in der Muskulatur verteilte. Unter dem Einfluss von 80 mmHg war die Perfusion im Bereich der Mikrozirkulation jedoch fast vollständig aufgehoben und kein wesentliches Kontrastmittelsignal in der Peripherie abzuleiten (Abb 2, Bild B, rechts).
Abb 2: Kontrastmitteluntersuchung mit jeweiliger Gegenüberstellung der Verhältnisse bei 0 mmHg (links) gegenüber 80 mmHg (rechts) angelegtem Druck an der Oberschenkelblutdruckmanschette; Zustand circa 46 s (Bild A) und circa 53 s (Bild B) nach Kontrastmittel-Injektion. Foto: Dr. G. AchatzDa die Ergebnisse aus der kontrastmittelsonographischen Untersuchung als dynamisches Verfahren mit statischen Bildern nur schwer wiedergegeben werden können, darf an dieser Stelle auf die kompletten Video-Loops auf unserer Homepage www.bat-sonographie.de verwiesen werden.
3.2 Quantifizierung
Im Rahmen der genauen Auswertung mittels TIC-Analyse wurden jeweils die Parameter deltaTime-to-Arrival und Time-to-Peak erfasst und bewertet.
deltaTime-to-Arrival
Die deltaTime-to-Arrival nahm unter den simulierten Kompartiment-Bedingungen jeweils gleichgerichtet und deutlich zu (Abb 3). Die dabei zu verzeichnenden Veränderungen zum Ausgangswert bei 0 mmHg waren sowohl für die Werte bei 40 mmHg (p = 0,005) als auch 80 mmHg (p = 0,001) im Modell nach Wiemann et al. sowie für die Werte bei 60 mmHg (p = 0,001) im Modell nach Wiger et al. signifikant. Legt man eine entsprechende Berechnung zur Darstellung der intraindividuellen Werte bezogen auf die persönliche Baseline jedes einzelnen Probanden zugrunde, so kann man auch für den intraindividuellen Vergleich ähnliche Verhältnisse beschreiben: Die Veränderungen waren sowohl für die Werte bei 40 mmHg mit p = 0,009 und bei 80 mmHg mit p = 0,001 im Modell nach Wiemann et al. als auch bei 60 mmHg mit p = 0,001 im Modell nach Wiger et al. signifikant.
Abb 3: Veränderung der deltaTime-to-Arrival unter der Kompartment-Simulierung nach Wiemann et al. (14) und Wiger et al. (15 ): links Absolutwerte (interindividueller Vergleich); rechts Differenzwerte (intraindividueller Vergleich)Time-to-Peak
Auch die Veränderungen der abgeleiteten Werte für die Time-to-Peak weisen ein entsprechendes Verhalten auf. Der Vergleich gegenüber den Ausgangswerten bei 0 mmHg zeigte eine signifikante Verlängerung der Anflutzeiten bis zum maximalen Kontrastmittelsignal sowohl bei Druckwerten von 40 mmHg (p = 0,002) und von 80 mmHg (p = 0,001) im Modell nach Wiemann et al. als auch beim Modell nach Wiger et al. mit p = 0,001 (60 mmHg). Die hier ebenfalls berechneten Werte für den intraindividuellen Vergleich sind entsprechend signifikant: Modell nach Wiemann et al.: p = 0,003 (40 mmHg), p = 0,001 (80 mmHg); Modell nach Wiger et al.: p = 0,001 (60 mmHg).
Abb 4: Veränderung der Time-to-Peak unter der Kompartment-Simulierung nach Wiemann et al. (14) und Wiger et al. (15): links Absolutwerte (interindividueller Vergleich); rechts Differenzwerte (intraindividueller Vergleich)4. Diskussion
Die vorliegende Studie ist nach unserem Kenntnisstand die erste Arbeit über die Diagnostik des akuten Kompartmentsyndrom mittels der modernen Kontrastmittelsonographie. Diese neue Technik macht die Frühdiagnostik der ersten Veränderungen auf der Mikrozirkulationsebene bei einem Kompartmentsyndrom möglich.
Die Studie zeigt, dass sich der Parameter deltaTime-to-Arrival, der unseres Wissens nach zum ersten Mal in dieser Art beschrieben wird, als wertvoller diagnostischer Wert eignet und es hierbei immer zu einer deutlichen Zunahme der Zeitdifferenz im Auftreten des ersten Kontrastmittelsignals von der Mikro- gegenüber Mikrozirkulation kommt. Der bereits seit längerem in der Analyse der Perfusionskinetik etablierte Wert der Time-to-Peak ändert sich auch reproduzierbar und signifikant unter den Bedingungen der Simulierung des Kompartmentsyndroms mit einer deutlichen Zunahme der entsprechenden Anflutzeiten.
In der aktuellen Diskussion um die Diagnostik des akuten Kompartmentsyndroms kann die Technik damit der Forderung gerecht werden, die initiale Problematik der Perfusionsstörung auf Mikrozirkulationsebene in der Entstehung des Kompartmentsyndroms nachzuweisen. Die unmittelbare Beurteilung der Perfusion war bis dato so nicht möglich. Alle bisher verwendeten Verfahren sahen ihren Ansatz im indirekten Nachweis, wie zum Beispiel in der Beurteilung der Sauerstoffsättigung im Gewebe oder in der Messung des intrakompartimentellen Druckes. Hier ist man sich aufgrund der Studienlage mittlerweile einig, dass diese Verfahren eine sichere Diagnosestellung nicht in letzter Konsequenz ermöglichen. Sie sind vielmehr jeweils ein Baustein im Gesamtbild der Diagnosefindung (12, 13).
Bei der nun vorgestellten modernen Kontrastmittelsonographie ist neben den quantifizierbaren Werten sicher auch der visuelle Eindruck aus der Bildaufzeichnung nicht zu vernachlässigen, der bereits sehr deutlich einen Hinweis auf die vorliegende Perfusionsstörung gibt. Ein fast komplett fehlendes Kontrastmittelsignal über den Bereichen der Mikrozirkulation unter erhöhten Druckwerten im Kompartiment muss die Aufmerksamkeit des Untersuchers fordern und die drohende Situation erkenntlich machen.
Dabei bietet dieses Verfahren einen Vorteil mit der uneingeschränkten und unkomplizierten Möglichkeit zur Verlaufsbeobachtung und regelmäßigen Überprüfung der entsprechenden Kennwerte, gegebenenfalls sogar im intraindividuellen Seitenvergleich bei gleichzeitig großer regionaler Abklärung. Das Verfahren ist dabei nach einer kurzen Einübung nahezu untersucherunabhängig und verbindet dies mit einer niedrigen Hemmschwelle zum Einsatz. Limitierend muss angeführt werden, dass diese Ergebnisse vorerst nur an einem homogenen und gesunden Probandengut vorliegen.Weitere Aspekte, wie zum Beispiel die Alters- und Geschlechterabhängigkeit, sind bis dato nicht berücksichtigt. Geht man aber davon aus, dass die Veränderungen bei einem echten Kompartmentsyndrom noch viel deutlicher ausgeprägt sind als diese bei der Simulierung vorliegen, so kann die vorliegende Studie unter Verwendung der validierten Modelle somit die Eignung dieser Methode für die non-invasive Frühdiagnostik des Kompartmentsyndroms eindeutig in Aussicht stellen.
5. Schlussfolgerungen
Mit der modernen Kontrastmittelsonographie steht ein Verfahren zur Verfügung, das sehr gute Chancen bietet, ein akutes Kompartmentsyndrom an den Extremitäten schon bald als Frühdiagnostikum einfach und sicher nachzuweisen. Dabei sind noch einige Untersuchungen und weitere Studien sowie eine klinische Überprüfung am betroffenen Patienten notwendig, um die Reliabilität und Validität des Verfahrens zu bestätigen. Aber die Eignung und der Gewinn der Methode dürfen jedoch schon jetzt erwartet werden.
Insbesondere gerade auch aus einsatz- und wehrmedizinischer Sicht ist dies aus folgenden Gründen relevant:
- Extremitätenverletzungen werden aufgrund nur schwer realisierbarer passiver Schutzmaßnahmen, wie zum Beispiel Protektoren, bei der Notwendigkeit zum Agieren in der Einsatzsituation in der Einsatzsituation weiter eine wesentliche Rolle spielen.
- Die Sonographie ist fast durchgängig im Einsatz verfügbar.
- Schon früh in der Rettungskette kann erwartet werden, dass die Kontrastmittelfähigkeit der Geräte, gerade auch wegen ihrer Bedeutung in anderen Bereichen, zukünftig wohl kein limitierender Faktor mehr sein wird.
So kann die Sonographie durch den Einsatz von Kontrastmittel noch mehr als bisher der Forderung der Weisung Nr. 1 zum einsatzbezogenen chirurgischen und nicht-chirurgisch operativen Kompetenzerwerb von Sanitätsoffizieren der Bundeswehr gerecht werden, welche die Sonographie als einen der wesentlichen Ergänzungsinhalte für die Notfallkompetenz bei der Erstversorgung unserer Soldaten im Einsatz definiert.
Literaturverzeichnis
- Matsen FA, Winquist RA, Krugmire RB: Diagnosis and management of compartmental syndromes. JBJS Am 1980; 62/2: 286-291.
- Jäger C, Echtermeyer V: Kompartmentsyndrom des Unterschenkels und des Fußes. Der Unfallchirurg 2008; 111: 768-775.
- McQueen MM, Gaston P, Court-Brown M: Acute compartment syndrome. Who is at risk? JBJS Br 2000; 82/2: 200-203.
- Köstler W, Strohm PC, Südkamp NP: Acute compartment syndrome of the limb. Injury 2004; 35/12: 1221-1227.
- Kirsten G, Elliott B, Johnstone AJ: Diagnosing the acute compartment syndrome. JBJS Br 2003; 85/5: 625-632.
- Tiwari A, Haq AI, Myint F, Hamilton G: Acute compartment syndromes. Br J Surg 2002; 89/4: 397-412.
- Rorabeck CH: The treatment of compartment syndromes of the leg. JBJS Br 1984; 66/1: 93- 97.
- Thomas DD, Wilson RF, Wiencek RG: Vascular injury about the knee. Improved outcome; The American surgeon. 1989; 55/6: 370-377.
- Ulmer T: The clinical diagnosis of compartment syndrome of the lower leg: Are clinical findings predictive of the disorder? Orthop Trauma 2002; 16: 572-577.
- Mubarak SJ, Hargens AR: Acute compartment syndromes. The Surgical clinics of North America 1983; 63/3: 539-565.
- Mars M, Hadley GP: Failure of pulse oximetry in the assessment of raised limb intracompartmental pressure. Injury 1994; 25/6: 379-381.
- Shadgan B, Menon M, O’Brien PJ et al.: Diagnostic techniques in acute compartment syndrome of the leg. J Orthop Trauma 2008; 22: 581-587.
- Shadgan B, Menon M, Sanders D et al.: Current thinking about acute compartment syndrome of the lower extremity. Can J Surg 2010; 53/5: 329-334.
- Wiemann J, Ueno T, Leek BT et al.: Noninvasive Measurements of intramuscular pressure using pulsed phase-locked loop ultrasound for detecting compartment syndromes – a preliminary report. J Orthop Trauma 2006; 7: 458 - 463
- Wiger P, Zhang Q, Styf J:The effects of limb elevation and increased intramuscular pressure on nerve and muscle function in the human leg. Eur J Appl Physiol 2000; 83: 84-88
Weitere Literatur bei den Verfassern.
Datum: 13.04.2011
Quelle: Wehrmedizinische Monatsschrift 2011/2-3