Flüchtlingshilfe in einer Erstaufnahmeeinrichtung mit mehr als 700 Migranten in Hamburg
Aus der Abteilung Innere Medizin (Abteilungsleiter: Oberstarzt Dr. C. Busch) des Bundeswehrkrankenhauses Hamburg (Chefarzt: Generalarzt Dr. J. Hoitz)
Zusammenfassung
Im zweiten Halbjahr 2015 wurde eine Erstaufnahmeeinrichtung (EA) in Hamburg mit insgesamt bis zu 700 Flüchtlingen im Rahmen der medizinischen Primärversorgung -ausschließlich durch ärztliches und pflegerisches Sanitätspersonal der Bundeswehr versorgt. In einer retrospektiven Auswertung der epidemiologischen Daten soll das Alter-, Herkunfts- und Erkrankungsspektrum analysiert werden und Schlussfolgerungen für die Umsetzung einer Primärversorgung von Flüchtlingen im Inland gezogen werden.
Der Artikel beschreibt den Aufbau und die Organisationsstruktur der medizinischen Flüchtlingsversorgung, des Weiteren wird das medizinische
Grundkonzept der Patientenbehandlung dargelegt. Die Patientenversorgung wurde auf der Grundlage von Konsultationsunterlagen ausgewertet und eine Gesamtbewertung vorgenommen. Die rückblickende Analyse soll die Fragen klären, in wie weit der Ausbildungsstatus des betreuenden ärztlichen und pflegerischen Personals adäquat und die organisatorischen internen sowie militärisch-zivilen Strukturen angemessen waren und mit welchem Patientenklientel respektive Erkrankungsspektrum das Behandlungsteam konfrontiert war.Schlüsselwörter: Flüchtling, Asylsuchende, Basisversorgung, Zentrale Erstaufnahme Einrichtung, Erkrankungsspektrum,
Keywords: refugee, asylum seekers, primary health care, primary survey center for refugees, disease spectrum
Einleitung
Die Aufnahme und Versorgung von Flüchtlingen war im Jahr 2015 eine zentrale nationale Herausforderung. In Hamburg wurden Flüchtlinge nach Ankunft in einer „Zentralen Erstaufnahmeeinrichtung“ (im Jahre 2015 Harburger Poststraße, seit 2016 Bargkoppelweg in Hamburg-Rahlstedt) registriert, einer ersten Gesundheitsuntersuchung unterzogen und dann in eine der über das Stadtgebiet verteilten EA verlegt. Von hier erfolgte dann (nach Zuweisung/Bereitstellung) der Umzug in geeigneten Wohnraum.
Neben Unterkunft und Verpflegung stellte die medizinische Basisversorgung einen Teil der in einer EA wahrzunehmenden Aufgaben wahr. Im Rahmen der
Unterstützungsaktion der Bundeswehr für die Flüchtlingshilfe [1] beteiligte sich das Bundeswehrkrankenhaus (BwKrhs) Hamburg an der medizinischen Versorgung in der Erstaufnahme-Einrichtung (EA) „Octavio-straße“ in Hamburg [2], in der bis zu 728 Flüchtlinge untergebracht werden konnten [3]. Die dabei gemachten Erfahrungen geben Hinweise für eine punktuelle Optimierung des Vorgehens bei vergleichbaren Herausforderungen.Medizinische Versorgung in der EA „Octaviostraße“
Um Transporte von Flüchtlingen aus den EA in Behandlungseinrichtungen, die eine erhebliche Belastung für den öffentlichen Rettungsdienst mit sich bringen, zu vermeiden, wurde eine medizinische Basisversorgung in den Einrichtungen durchgeführt. Dieses führte zu einem deutlichen Rückgang der Krankentransporte und zu einer Entlastung des Rettungsdienstes.
Medizinisches Grundkonzept
In der EA wurde – analog zur zivilen Praxis – an Werktagen eine Sprechstunde eingerichtet; hierfür stellte das BwKrhs Hamburg an drei Tagen jeweils einen Weiterbildungsassistenten aus der internistischen Abteilung, an den beiden anderen Tagen einen Arzt aus der Abteilung Dermatologie. Der behandelnde Arzt vor Ort konnte jederzeit telefonisch auf einen Facharzt im BwKrhs zurückgreifen. Ein Unteroffizier stand als Sprechstundenhilfe sowohl im Rahmen der Organisation/Dokumentation, als auch zur medizinischen Assistenz zur Verfügung.
Gegenstand der Sprechstunde waren die hausärztliche Grundversorgung sowie die dermatologisch fachärztliche Versorgung der in der EA untergebrachten Flüchtlinge. Die Behandlungseinrichtung wurde in drei Standardcontainern eingerichtet. Einer davon diente hauptsächlich als Konsultations- und Behandlungsraum (Abbildung 1). In einem weiteren Containermodul (Aufnahmecontainer) erfasste der assistierende Unteroffizier die Patientendaten (Name, Alter, Herkunftsland und Unterkunftscontainer/Zelt in der EA), fasste die Leitsymptome stichwortartig zusammen und führte gegebenenfalls eine Messung der Vitalparameter durch. Blutentnahmen, Blutzuckermessungen, usw. wurden ebenfalls im Aufnahmecontainer durchgeführt (Abbildung 2). In einem weiteren Container befand sich ein zusätzlicher Behandlungsplatz mit einem vollständig ausgestatteten Notfallwagen (im Sinne des ABC-Schemas), ein Ruhe-EKG-Gerät, abgepackte Sets zur chirurgischen Wundversorgung und ein Notfallrucksack. So konnte bei Bedarf während der Behandlungszeit auch zusätzlich eine notärztliche Versorgung sichergestellt werden.
Zur medikamentösen Sofortbehandlung standen unterschiedliche Arzneimittel zur Verfügung, die von der Apotheke des BwKrhs Hamburg bereitgestellt wurden. Die medikamentöse Ausstattung vor Ort bestand – orientiert am Patienten- und Erkrankungsspektrum – hauptsächlich aus Analgetika (NSAR), Antipyretika, Antibiotika und zahlreichen Externa (Hautpflege, Wundsalben, Antiallergika, etc.), jedoch konnten patientenspezifische Medikamente personenbezogen über die Apotheke bestellt werden[1].
Die Dokumentation erfolgte auf Karteikarten in Form von „Anamnese, Untersuchung/Befund, Diagnose, Procedere“. Ein Dolmetscher stand anfangs nicht oder nur äußerst selten zur Verfügung; es handelte sich dabei entweder um ehrenamtliche Helfer oder englischsprechende Flüchtlinge. Aus diesem Grund gestaltete sich die Kommunikation häufig schwierig.
Im Falle einer notwendigen weitergehenden fachärztlichen Untersuchung/Behandlung konnte zielgerichtet überwiesen werden. Hierfür wurde der jeweilige Patient mit einer Überweisungsdiagnose und Angabe der benötigten Fachrichtung zum Sozialdienst der EA geschickt. Dieser veranlasste die weitere Vorstellung bei einem externen Facharzt.
Besondere Bedeutung kam der fachärztlichen Versorgung von Kindern und der Betreuung von Schwangereren zu. Durch eine Kooperation mit niedergelassenen Kollegen im Umfeld der EA, welche vorher telefonisch angesprochen worden war und die sich primär bereit erklärt hatten, Patienten aus der EA zu behandeln, war hier eine gute fachspezifische Weiterbehandlung gewährleistet. Sobald Versicherungsschutz für Patienten bestand, wurden diese nur noch in Notfällen behandelt und sonst an den niedergelassenen Hausarzt verwiesen. In dringenden Notfällen konnten die Patienten zusätzlich in die nächstgelegene Notaufnahme eines Krankenhauses überwiesen werden.
Vor dem Hintergrund möglicher „importierter“ tropenmedizinischer Erkrankungen bestand zu jedem Zeitpunkt die Möglichkeit einer spezifischen, hochqualifizierten Konsultation am Fachbereich Tropenmedizin des BwKrhs Hamburg am Bernhard-Nocht-Institut [4].
Patientenspektrum
Die im Folgenden vorgestellten Fallzahlen beruhen auf einer systematischen Auswertung aller Konsultationen vom Beginn des Engagements im Juli 2015
bis Ende Dezember 2015. Spätere Arzt-Patienten-Kontakte bei fortlaufendem Betrieb wurden nicht berücksichtig, ebenso wenig Mehrfachvorstellungen eines Patienten wegen desselben, fortbestehenden Krankheitsbildes.Ausgewertet wurden die von den behandelnden Sanitätsstabsoffizieren Arzt dokumentierten Diagnosen. Nichtbeachtet wurden Fälle, in denen sich auf Grund der festgehaltenen Informationen keine Rückschlüsse auf ein Krankheitsbild ziehen ließen. So stellten sich z. B. Patienten mit diffusen Beschwerden beim Assistenzpersonal vor, nahmen aber dann den ärztlichen Behandlungstermin nicht mehr wahr. Nach Abzug der oben genannten Ausschlüsse bleiben 301 Patienten, welche die Einrichtung in der EA „Oktaviostraße“ aufsuchten und ärztlich behandelt wurden.
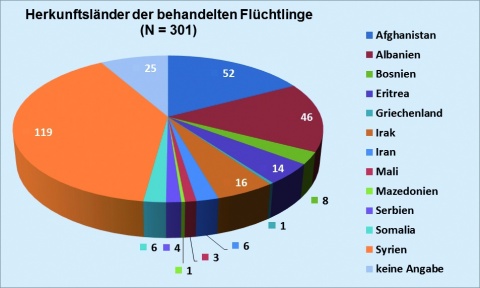
Die Analyse der Herkunftsländer zeigte einen Schwerpunkt der Länder Syrien, Afghanistan und Albanien. Die Auswertung beruhte auf den freiwilligen Angaben der Asylsuchenden; nicht in allen Fällen wollten diese ihr Herkunftsland angeben (Abbildung 3).
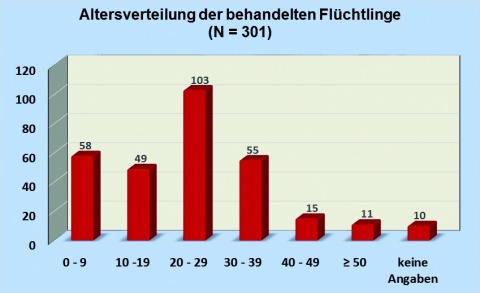
Die Altersverteilung des Patientenkollektivs zeigte einen Altersgipfel bei den 20- bis 29-Jährigen (Abbildung 4). Der Anteil an Patienten unter 19 Jahren war
deutlich höher als der der zwischen 29- und 50-jährigen; kein Patient war über 66 Jahre alt. Auffällig war auch ein sehr hoher Anteil von Kindern und Kleinkindern. Manche Patienten gaben ihr genaues Alter nicht an oder konnten es wegen Verständigungsschwierigkeiten nicht angeben.In der Geschlechterverteilung zeigte sich mit 205 gegenüber 96 ein deutlich höherer Anteil an männlichen Patienten. Obgleich valide offizielle Daten zur Zusammensetzung aller 728 Flüchtlinge der EA fehlen und diese zudem auch ständig variierte, scheint dies in etwa auch das Spektrum der anwesenden Gesamtzahl aller untergebrachten Flüchtlinge widerzuspiegeln.
Auswertung nach Erkrankungen und Fachbereichen
Insgesamt ergab sich für den Zeitraum Juli bis Dezember 2015 eine Summe von 534 medizinischen Behandlungen – hier sind mehrfache Konsultationen auf Grund ein und derselben Diagnose nicht berücksichtigt, jedoch mehrfache Konsultationen eines Pateinten auf Grund unterschiedlicher Ursachen.
Der Betrieb der Sprechstunde erfolgte überwiegend im Herbst und beginnendem Winter, daher waren Infekte der Atemwege, die entweder als einfache Erkältung dem Fach „Innere Medizin“ oder als Pharyngitis/Laryngitis dem Fach „HNO“ zugeordnet wurden, prädominant. In einer statistischen Erfassung des Erkrankungsspektrums bei syrischen Flüchtlingen in 2015 von PFORTMÜLLER et al. zeigte sich ein hoher Anteil an internistischen Erkrankungen (36,5 %), hiervor hatten 43,9 % einen akuten infektiologischen Hintergrund [5].
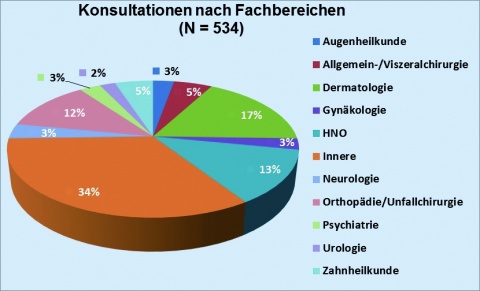
Insgesamt zeigt sich ein ähnliches Bild wie in einer hausärztlichen Praxis mit junger Patientenklientel mit einem Großteil internistischer
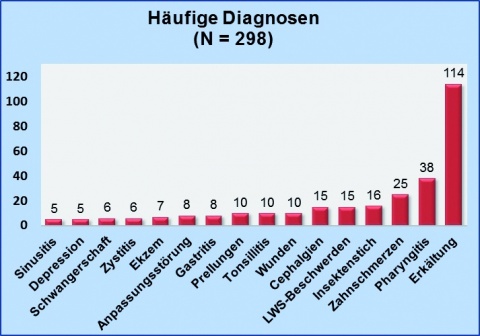
Konsultationsursachen, gefolgt von der Dermatologie sowie der Zahnheilkunde und Orthopädie (Abbildung 5).Im Erkrankungsspektrum (Abbildung 6) fanden sich keine typischen tropenmedizinisch relevanten Erkrankungen. Unter den nicht erfassten seltenen Diagnosen ließ sich insgesamt nur in zwei Fällen – Abklärung einer unklaren Anämie und einer Durchfallerkrankung – ein tropenmedizinischer Bezug herstellen. Jedoch lagen uns nach Überweisung in ein Krankenhaus anschließend keine weiteren Untersuchungsergebnisse oder Arztbriefe vor, so dass eine definitive Aussage nicht getroffen werden kann.
Diskussion und Fazit
Das BwKrhs Hamburg hat innerhalb kurzer Zeit eine Einrichtung zur qualifizierten medizinischen Basis- und Notfallversorgung auf hohem fachlichem Niveau in der EA „Oktaviostraße“ aufgestellt und diese durchgehend personell wie auch materiell betrieben. Bei Errichtung und Ausstattung der Behandlungscontainer konnte von Erfahrung, Einsatzbereitschaft und Professionalität der Soldaten des BwKrhs sowie von dem zur Verfügung stehenden hochwertigen Material profitiert werden. Insgesamt dauerte es nur 2 Tage, bis der Regelbetrieb aufgenommen werden konnte. Die zivil-militärische Zusammenarbeit verlief sehr gut und kooperativ.
Ein großer Vorteil bei der Arbeit in der EA war die Möglichkeit zum – auch oft genutzten – Rückgriff auf Ressourcen des -BwKrhs Hamburg. Dies zeigte sich zum einen in der Versorgung mit Arzneimitteln durch die Krankenhausapotheke, die Möglichkeit der Bestimmung von Laborparametern durch das klinisch-chemische Labor des BwKrhs und zur Durchführung mikrobiologischen Untersuchungen durch das Zentrale Institut des Sanitätsdienstes der Bundeswehr in Berlin. Weiter stand ein ausreichender Pool von allgemeinmedizinischen und internistischen Weiterbildungsassistenten in der Inneren Medizin zur Verfügung, so dass es zu keinen Vakanzen kam. Auch erwies sich die dermatologische Sprechstunde an zwei Tagen je Woche als Vorteil, da bei einem Anteil dermatologischer Diagnosen von 17 % der Behandlungsbedarf gut abgedeckt werden konnten.
Täglich kamen etwa 15 - 30 Patienten in die Sprechstunde. Es handelte sich um ein junges und überwiegend männliches Patientenklientel bei in
Zusammenschau aller Diagnosen und Behandlungen überwiegend in den hausärztlichen Tätigkeitsbereich fallenden Konsultationsgründen. Hierfür war die materielle und personelle Ausstattung passend gewählt. Zusätzlich – und für die Bundeswehr ungewohnt – wurden viele Kinder im Alter von <1 - 9 Jahren behandelt. Auch stellten sich gehäuft schwangere Patientinnen in der Sprechstunde vor. Hier konnte jedoch im Bedarfsfall auf die Kooperation mit niedergelassenen Kollegen zurückgegriffen werden.Auffällig war auch die gehäufte Zahnproblematik der Bewohner. Bei den körperlichen Untersuchungen zeigte sich – auch ohne geäußerte Beschwerden im Zahnbereich – bei einem Großteil der Patienten ein desolater Zahnstatus mit massivem Sanierungsbedarf. Hier besteht in Zukunft sicherlich eine der größeren Herausforderungen für das nationale Gesundheitssystem.
Erkrankungen, die sich auch im weiteren Sinne den Tropenkrankheiten zuordnen ließen, spielten keine relevante Rolle; so wurde – trotz erhöhter Sensibilisierung der Mitarbeiter für solche Fälle – kein Fall von z. B. Malaria oder Leishmaniose nachgewiesen. Infektionskrankheiten mit seuchenhygienischer Relevanz – wie z. B. Tuberkulose – konnten nicht festgestellt werden. Dermatologisch auffällig war jedoch der gehäuft vorkommende Befall mit Skabies. Rückblickend war die tropenmedizinische Hintergrundbereitschaft sehr hilfreich und ein relevanter Qualitätsbestandteil der Arbeit in der EA.
Im Bereich der psychiatrischen Erkrankungen, die sich u.a. in Form der Anpassungsstörungen unter den Diagnosen finden, zeigte sich in vielen Fällen eine Verbindung zu Fluchtursachen und -umständen. Hinweise auf Kausalzusammenhänge ergaben sich hierbei durch die Berichte der Patienten oder anwesenden Angehörigen. Eine weitere Patientenklientel zeigte Symptome, die auf posttraumatische Belastungsstörungen hinwiesen. Hier war der Zusammenhang anhand von Traumata (z. B. Narben), welche ursächlich im Heimatland oder auf der Flucht entstanden waren, nachvollziehbar. Diese Vermutung verstärkte sich, nachdem trotz fachärztlicher Abklärung von somatischen Beschwerden, wie abdominellen oder thorakalen Schmerzen, kein organisches Korrelat gefunden werden konnte. Die relevant hohe Zahl psychiatrischer Erkrankungen bei Flüchtlingen wird auch in anderen Veröffentlichungen dargestellt.
Generell gestaltete sich die weitere Betreuung psychiatrischer Patienten schwierig, was zum einen der Sprachbarriere, aber auch dem Wechsel der Ärzte sowie der Zwischenschaltung von Dolmetschern als Sprachmittler geschuldet ist [6, 7].
Häufig konnten Behandlungsverläufe der Patienten nicht weiterverfolgt werden, da diese nicht mehr zur Folgeuntersuchung erschienen, keine Arztbriefe abgaben, bereits versichert waren oder an andere Orte umzogen. Dies war für die behandelnden Kollegen häufig unbefriedigend. Insgesamt war das Resümee hinsichtlich fachlicher Behandlungseffektivität bei allen Beteiligten positiv. Insbesondere für die Weiterbildungsassistenten der Allgemeinmedizin war die Arbeit eine gute Möglichkeit, sich in hausärztliche Tätigkeiten einzuarbeiten. Kulturell, menschlich und auch medizinisch konnten alle Kolleginnen und Kollegen neue und durchaus einsatzrelevante Erfahrungen sammeln.
Zusammenfassend konnte eine gute Versorgung der noch nicht versicherten Flüchtlinge sichergestellt werden. Auch konnte sicherlich eine unnötige und kostspielige Inanspruchnahme des öffentlichen Rettungsdienstes deutlich reduziert werden. Es zeigte sich, dass das BwKrhs Hamburg schnell und adäquat auf die neue Lage reagierte und nicht nur die Patienten, sondern auch die eingesetzten Kameradinnen und Kameraden von der Arbeit in der Flüchtlingsunterkunft profitieren.
Literatur
1. Ralf Bonk, „Überblick: Flüchtlingshilfe der Bundeswehr in Deutschland“ Berlin, 03.05.2016, BMVg.
2. Andreas Müller, „Video: Medizinische Hilfe für Flüchtlinge in Hamburg“, 16.09.15.
3. Zentraler Koordinierungsstab Flüchtlinge Hamburg, „Standorte im Bezirk Wandsbek“ 03.05.2016.
4.„Wir sind auf einem guten Weg“, Nicola Timpe, Hamburger Ärzteblatt S. 12-15, 12/15.
5. Pfortmueller CA et al.” Adult Asylum Seekers from the Middle East Including Syria in Central Europe: What Are Their Health Care Problems?”. PLoS One. 2016 Feb 10;11(2):e0148196.
6. Möhler E et al., „Diagnoses and treatment of (unaccompanied) refugee minors - a major challenge for child and adolescent psychiatry in Germany”. Z Kinder Jugendpsychiatr Psychother. 2015 Nov;43(6): 381 - 383.
7. Führer A et al., “Morbidity of asylum seekers in a medium-sized German city.”, Eur J Epidemiol. 2016 Apr 11.
Bildquellen: L. Scheit, Hamburg
Für die Verfasser:
Oberfeldarzt Dr. Lorenz Scheit
Abteilung Innere Medizin
Bundeswehrkrankenhaus Hamburg
Lesser Str. 180, 22049 Hamburg
E-Mail: [email protected]
[1]
Die Kosten für die in der Flüchtlingshilfe verbrauchten Medikamente wurden nach Rechnungsstellung über die Verwaltung des BwKrhs von der Stadt Hamburg übernommen
Datum: 22.07.2016
Quelle: Wehrmedizinische Monatsschrift 2016/7