„Wenn die Ferse schmerzt“ – ein Fall aus der truppenärztlichen Sprechstunde
Aus dem Sanitätsversorgungszentrum Kaufbeuren1 (Leiterin: Oberfeldarzt Dr. Katrin Kempf), dem Sanitätsunterstützungszentrum Hammelburg2 (Leiter: Oberstarzt Michael Eger) und der Schule ABC-Abwehr und Gesetzliche Schutzaufgaben, Sonthofen3 (Kommandeur: Oberst Klaus Werner Schiff)
Einleitung: Fersenschmerzen im Bereich des Ansatzes der Achillessehne sind ein häufiges Symptom in der truppenärztlichen Sprechstunde. Überlastung durch Sport und militärischen Dienst, anatomische Gründe, wie das Vorliegen einer Haglund-Exostose, degenerative Veränderungen bei Leistungssportlern oder Traumata sind deren häufigste Ursachen. Eher selten liegen Erkrankungen aus dem rheumatischen Formenkreis vor.
Fallbeschreibung: Ein 26-jähriger Soldat stellt sich initial mit Schmerzen des linken Kniegelenkes vor, die sich unter laufender Behandlung zur rechten Achillessehne verlagern. Bei persistierender Beschwerdesymptomatik zunehmend beider Achillessehnen und mehreren fachärztlichen Konsultationen erfolgt eine stufenweise Eskalation der konservativen Therapie. Eine auffällige Serum-Diagnostik führt zur Diagnose einer Psoriasis-Arthritis. Während die linke Achillessehne unter immunmodulierender Medikation zunehmend beschwerdefrei wird, persistieren die Beschwerden der rechten Seite. Letztlich erfolgt rechtsseitig eine operative Therapie bei prominenter Haglund-Exostose.
Diskussion: Die Achillodynie basiert in der Mehrzahl der Fälle entweder auf einer Entzündung der Achillessehne, einschließlich umgebender anatomischer Strukturen (Tendinitis). oder einer Insertionstendinopathie im Ansatzbereich am Kalkaneus. Selten ist eine Erkrankung aus dem rheumatischen Formenkreis, z.B. eine Psoriasis-Arthritis, ursächlich. Diagnostisch sollten neben der klinischen Untersuchung im Verlauf eine Sonographie und ein Kernspintomogramm durchgeführt werden. Therapeutisch steht neben der Belastungsunterbrechung die physiotherapeutische Mitbehandlung im Vordergrund; bei Beschwerdepersistenz sollten gezielt andere Differenzialdiagnosen ausgeschlossen sowie alle konservativen Maßnahmen, wie extrakorporale Stoßwellentherapie (ESWT), ausgeschöpft werden, bevor eine operative Therapie erwogen wird.
Die Psoriasis-Arthritis ist eine Rheumafaktor-negative Arthritis, die sich als Enthesiopathie an Sehnenansätzen äußern kann. Betroffen sein können Patienten mit oder nach stattgehabten Hautmanifestationen infolge einer Psoriasis vulgaris oder anderer Formen. Eine interdisziplinäre fachärztliche Behandlung ist angezeigt. Therapeutisch kommen zur Eindämmung der Entzündung immunmodulierende Medikamente, wie Methotrexat oder TNF-alpha-Blocker, zum Einsatz.
Fazit: Der vorgestellte Fall soll verdeutlichen, dass Beschwerden an der Achillessehne trotz einer konsequent durchgeführten konservativen Stufentherapie bei manchen Patienten persistieren können. Folglich sollte eine erweiterte Abklärung differenzialdiagnostisch den Ausschluss einer Gesundheitsstörung aus dem rheumatischen Formenkreis beinhalten, bevor eine operative Therapie in Erwägung gezogen wird.
Schlüsselworte: Achillodynie, Enthesitis, Haglund-Exostose, Insertionstendinopathie, Spondylarthropathia psoriatica
Keywords: achillodynia, enthesitis, haglund exostosis, insertion tendinopathy, psoriactic arthritis
Einleitung
Fersenschmerzen sind häufig durch entzündliche oder degenerative Veränderungen der Achillessehne, vor allem im Ansatzbereich am Kalkaneus bedingt.
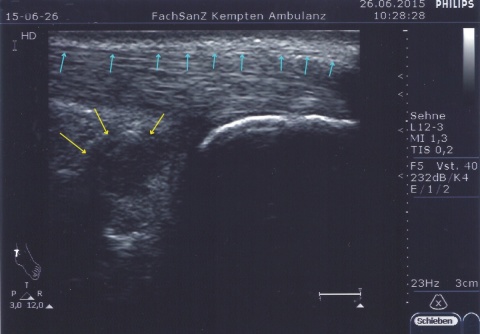
In der truppenärztlichen Sprechstunde gehören Fersenschmerzen zu häufigen Gesundheitsstörungen aus dem orthopädischen Fachbereich. Eine statistische Auswertung von nach ICD-10-GM verschlüsselten Diagnosen auf den Krankenkarten der regio-nalen Sanitätseinrichtungen der Bundeswehr aus dem Jahre 2015 erbrachte eine Häufigkeit der Diagnose „Achillodynie“ im Bereich der Krankheiten der Weichteilgewebe (ICD-10: M60- M79) von circa 3 % [2].
Ätiologisch spielen vor allem Überlastungen und abrupte Belastungssteigerungen im Dienstsport oder Geländedienst bei zuvor oft untrainierten Soldatinnen und Soldaten eine wesentliche Rolle. Nichtsdestotrotz finden sich auch Kameradinnen und Kameraden mit einer langjährigen Anamnese im Leistungssport und Beschwerden in der Sprechstunde wieder.
Studien besagen, dass die Lebenszeitprävalenz für eine Tendinopathie der Achillessehnen ehemaliger Läufer und Läuferinnen etwa 52 % beträgt, die jährliche Inzidenz bei aktiven Laufsportlern zwischen 7 - 9 % [3].
Achillodynien können seltener im Rahmen von Erkrankungen aus dem rheumatoiden Formenkreis sowie in Folge einer Borreliose auftreten.
Fallbericht
Ein 26-jähriger Soldat stellte sich im April 2014 wegen seit etwa vier Wochen bestehenden linksseitigen Kniegelenksschmerzen in der truppenärztlichen Sprechstunde vor. Diese wurden von ihm als sowohl in Ruhe als auch bei Belastung auftretend beschrieben. Auf Nachfrage wurde ein kürzlich erfolgtes Trauma verneint; anamnestisch war bekannt, dass der Patient seit 18 Jahren regelmäßig im Sportverein Fußball spielte.
In der klinischen Untersuchung zeigte sich ein freier Bewegungsumfang des linken Kniegelenkes bei stabilem Kollateralbandapparat ohne Hinweis auf eine Meniskusschädigung. Der Schmerz ließ sich exakt bei Druck auf die Patellaspitze auslösen. Unter Berücksichtigung der Sportanamnese und des klinischen Befundes erfolgte unter der Verdachtsdiagnose eines „Patellaspitzensyndromes“ eine konservative Behandlung mit nichtsteroidalen Antirheumatika (NSAR) und Physiotherapie.
Initialsymptom: „Achillodynie“
Ende Mai 2014 traten während der noch laufenden Behandlung des Patellaspitzensyndroms Schmerzen im Bereich der rechten Achillessehne auf,
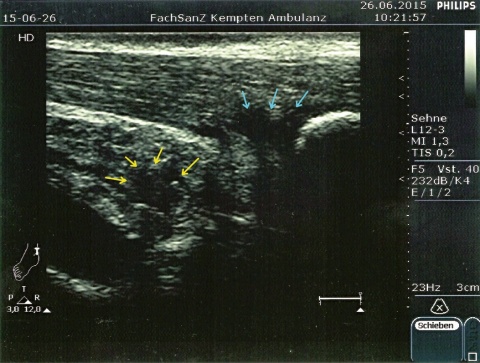
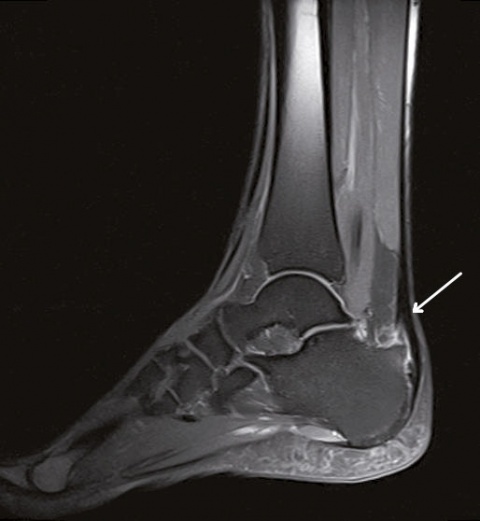
Die Persistenz der Beschwerden machte eine Vorstellung beim Facharzt für Orthopädie notwendig, der sonographisch eine Bursitis calcarea sowie eine Tendinitis der Achillessehne bei prominenter Haglundexostose diagnostizierte. Das in der weiteren Diagnostik durchgeführte Kernspintomogramm (MRT) zeigte zusätzlich eine Signalanhebung der präachillären Weichteile sowie ein zentrales Knochenmarködem im distalen Ansatzbereich des Kalkaneus.
Bereits im Rahmen der ersten fachärztlichen Vorstellung wurde therapeutisch eine operative Sanierung mit Abtragung der Exostose und Debridement des Sehnenansatzes mit Refixation empfohlen. Da der Patient einer Operation sehr kritisch gegenüberstand, erfolgte im August 2014 eine erneute orthopädische Mitbeurteilung; hierbei wurde die Fortsetzung der konservativen Therapie (Fortführung manueller Therapie und Iontophorese, ggf. Therapieversuch mit extrakorporaler Stoßwellenbehandlung) empfohlen.
Dar Patient blieb bis Ende 2014 eingeschränkt dienstfähig, Sport war nicht möglich; teilweise musste aufgrund der unterschiedlichen Intensität der Beschwerden eine Befreiung von allen Diensten (krank zu Hause) empfohlen werden. Zunehmend war jetzt auch die linke Ferse von ähnlichen Beschwerden betroffen, wenn auch nicht so ausgeprägt wie rechts. Eine ab Dezember 2014 initiierte Einlagenversorgung sowie die Verordnung eines Fersenkeils wirkten sich im Verlauf nur unwesentlich auf das Beschwerdebild aus.
Im Januar 2015 wurde der Versuch einer extrakorporalen Stoßwellentherapie (fünf Sitzungen für jede Ferse) unternommen. Darunter kam es zu einer Besserung der Beschwerden an der rechten Ferse, während sich die Schmerzsymptomatik links zunehmend verschlechterte.
Diagnose: Spondylarthropadia psoriatica
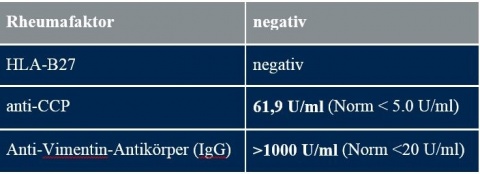
Im Februar 2015 erfolgte eine immunserologische Diagnostik im Labor des Bundeswehrzentralkrankenhauses (BwZKrhs) Koblenz zur Detektion einer differenzialdiagnostisch möglichen Erkrankung aus dem rheumatoiden Formenkreis (Tabelle 1). Zuvor konnte eine aktive oder abgelaufene Borreliose laborchemisch ausgeschlossen werden.
Im März 2015 erfolgte die Mitbeurteilung durch einen niedergelassenen Rheumatologen, der in Anbetracht der Laborparameter und der Beschwerdesymptomatik die Diagnose einer initialen Spondylarthropathia psoriatica mit ausgeprägter Enthesio-pathie der Achillessehne links stellte. Die Einleitung einer Therapie mit einem TNF-alpha-Blocker wurde angeraten.
Nach vorbereitender Diagnostik (Quantiferon-Test, Röntgen--Thorax) konnte die Therapie mit Adalimumab-Subkutanspritzen im zweiwöchigen Intervall begonnen werden, woraufhin sich eine prompte Besserung der Beschwerden vor allem der linken Ferse einstellte. Ebenso fielen in den regelmäßigen Laborkontrollen eine Leukopenie bis 2,8/nl sowie eine zunehmende Transaminasenerhöhung nach mehrfacher Verabreichung des Präparates auf.
Weiterer Verlauf
Im Anschluss an die medikamentöse Therapie mit einer Serie von sechs Subkutanspritzen zeigte sich bei erneuten klinischen Kontrollen eine weiterhin
Drei Monate nach erfolgter, rechtsseitiger Operation mit Entfernung der Exostose ist der Patient aktuell in der Lage, alltägliche Belastungen schmerzfrei auszuhalten. An sportlichen Aktivitäten konnte leichtes Fahrradfahren wieder aufgenommen werden.
Diskussion
Die Achillodynie
Symptome und häufigste Ursachen
Beschwerden im Bereich der Achillessehne führen häufig zur Vorstellung in der truppenärztlichen Sprechstunde. Meist treten die Symptome im Sinne einer Achillodynie aufgrund einer Überlastung im dienstlichen Rahmen (Marsch, Laufgruppe) mit oft abrupten Belastungssteigerungen bei sonst eher unregelmäßiger Trainingsfrequenz auf. Mitverantwortlich sind exogene Faktoren, wie falsches Schuhwerk oder ein harter Untergrund während der Belastung. Die klassischen klinischen Symptome zeigen sich als Druckschmerz im Verlauf der Achillessehne, vor allem im mittleren Drittel, sowie Anlaufschmerz am Übergang zum Kalkaneus. Je nach Schmerzintensität ist eine Belastung der Extremität nicht mehr möglich. Zu den intrinsischen Faktoren einer Achillodynie zählen degenerative intratendinöse Schäden, die durch repetitive Mikrotraumata, Durchblutungsverminderung, Bewegungsmangel oder Fehlbelastung entstehen können. Letzteres kann durch Fußfehlstellungen, wie den Pes planovalgus, als auch Beinachsenfehlstellungen und Band-instabilitäten des oberen Sprunggelenks hervorgerufen werden. Bei einer Chronifizierung kann es im Rahmen der fortschreitenden degenerativen Veränderungen zu Kalzifizierungen der Sehne kommen [1].
Diagnostik
Ein einfacher Test zur Abgrenzung von einer Ruptur der Sehne mit Hämatom, Schwellung und eventuellem Tasten einer Delle ist nach wie vor der Simmonds-Thompson-Test (Plantarflexion des Fußes durch Kompression der Wadenmuskulatur bei intakter Achillessehne). Wie in der Kasuistik beschrieben, erfolgt die weitere Diagnostik mittels Sonographie der Ferse zur Darstellung einer Verdickung, Hypervaskularisation oder Zunahme von echoarmen Arealen. Zudem sollte eine Röntgenuntersuchung durchgeführt werden, um eine mögliche Haglund-Exostose zu detektieren. Eine Kernspintomographie der betroffenen Ferse eignet sich sehr gut zur Darstellung sowohl von strukturellen Veränderungen der Achillessehne, als auch begleitender Entzündungszeichen (siehe Abbildung 3).
Therapie
Zur konservativen Behandlung der Beschwerden empfiehlt sich die Verordnung von Physiotherapie mit exzentrischem Wadenmuskeltraining und
Die wichtigste Maßnahme im Rahmen der truppenärztlichen Sprechstunde ist jedoch die Vermeidung von Belastungsspitzen durch vorübergehende Befreiung von Lauf- und „Stop-and-go“-Sportarten. Bei auftretendem Druckschmerz im Kampf- oder Bergstiefel ist eventuell vorübergehend kein geschlossenes Schuhwerk zu tragen.
Lokale Infiltrationen mit PRP (Platelet Rich Plasma) oder ACP (Autologous Conditioned Plasma) zeigen in vereinzelten Studien positive klinische Effekte. Allerdings kann kein hoher Evidenzgrad ausgesprochen werden, da die vorhandenen Studien kaum vergleichbar sind [6]. Gleiches gilt auch für andere Injektionstherapien zur Behandlung der Achillodynie, z.B. mit Kortisonpräparaten, da auch hier das Design der meisten Studien zu heterogen ist und keine abschließende Aussage zu Nutzen oder Schaden getroffen werden kann [7]. Als mögliche Komplikation einer Injektionstherapie mit Kortisonpräparaten ist nach wie vor die Ausbildung von Nekrosen bis hin zur totalen Sehnenruptur gefürchtet.
Eine operative Therapie wird erst bei chronischen, therapierefraktären Verläufen empfohlen [8]. Hierbei erfolgt eine Tenosyno-vektomie mit Debridement der Sehne sowie, bei Vorliegen, die Abtragung einer Haglund-Exostose mit anschließender Refixa-tion der Sehne. Nach Versagen der konservativen Therapie konnten hierdurch überwiegend gute Erfolge erzielt werden [9].
Vorgehen in der truppenärztlichen Praxis
In der truppenärztlichen Sprechstunde liegt der Fokus auf der Behandlung der akuten Achillodynie, wobei eine fachärztliche Vorstellung bei Beschwerdepersistenz unter begonnener Therapie spätestens nach vier Wochen sowie immer bei Verdacht auf eine stattgehabte Ruptur erfolgen sollte.
Im Rahmen der Diagnostik in der truppenärztlichen Sprechstunde kann neben der obligaten klinischen Untersuchung eine sonographische Darstellung beider Achillessehnen im Seitenvergleich erste Anhalte für die Ursache der Beschwerdesymptomatik liefern.
Als erster wichtiger Schritt steht, je nach Ausprägung der Beschwerden, die Reduktion bis evtl. Unterbrechung der auslösenden Belastung therapeutisch im Vordergrund.
Ein wichtiger Punkt im Rahmen der klinischen Untersuchung ist die Untersuchung der Beinachsen sowie Beurteilung der Fußgewölbe im Seitenvergleich und beim Zehenspitzenstand, um Fußfehlstellungen entdecken zu können. Bei Vorliegen solcher Fehlstellungen sollte eine Verordnung von Einlagen für dienstliche Stiefel und Sportschuhe gleichermaßen erfolgen.
Gleichzeitig sollte vor allem bei ausgeprägten oder schon Wochen andauernden Beschwerden die Einleitung einer physiotherapeutischen Behandlung erfolgen. Neben der Verordnung von Krankengymnastik mit exzentrischen Dehnübungen für die Waden-muskulatur empfehlen sich manuelle und Ultraschalltherapie.
Die Indikation zur Infiltration mit Kortisonpräparaten oder PRP wird durch den Facharzt für Orthopädie und Unfallchirurgie gestellt, der auf jeden Fall bei Anzeichen eines persistenten Krankheitsgeschehens oder bei Annahme einer Ruptur konsultiert werden sollte.
Als weitere Alternative zur Eskalation der konservativen Therapie kommt die ESWT in Frage. Zeitgleich sollte durch den Truppenarzt differenzialdiagnostisch eine Erkrankung des rheumatischen Formenkreises ausgeschlossen werden. Dazu empfiehlt sich die Bestimmung der Parameter Rheumafaktor, HLA-B27, anti-CCP und anti-Vimentin-AK im Serum. Eine Borreliose sollte bei Zeckenstichen in der Vergangenheit ebenso laborchemisch abgeklärt werden. Bei einer anamnestisch bekannten Hauterkrankung ist eine Vorstellung beim Dermatologen angezeigt.
Als Ultima ratio sollte beim Versagen aller konservativen therapeutischen Maßnahmen eine operative Behandlung (z.B. Entfernung des chronisch entzündeten und verdickten Gleitgewebes, Abtragen einer Haglund-Exostose und Reinsertion, Verstärkung der Sehne durch Achillessehnenplastik nach Teilrupturen)mit dem Patienten diskutiert werden.
Seltene Ursache: Psoriasis-Arthritis
Die Spondylarthropathia psoriatica oder Psoriasis-Arthritis (PsA) ist eine Rheumafaktor-negative Arthritis der peripheren Gelenke und/oder einer Spondylitis in Zusammenhang mit einer bestehenden Psoriasis der Haut und Nägel [10].
Hautmanifestation
Die Psoriasis ist eine nicht ansteckende, chronisch-entzündliche Hauterkrankung, welche im Verlauf bei Befall anderer Organe/Organsysteme zur Systemerkrankung werden kann. In Deutschland leiden über 2 % der Bevölkerung an der häufigsten Form, der Psoriasis vulgaris [11].
Eine beschleunigte, hyperkeratotische Verhornung unter Verlust des Stratum granulosum führt zu dem typischen Hautbild monomorpher, rötlicher, meist rundlicher, scharf begrenzter, inselförmiger und leicht erhabener Effloreszenzen. Die Ursachen dieser Verhornungsstörung sind erhöhte DNA–Synthese und gesteigerte mitotische Aktivität in den Basalzellen der Epidermis.
Die beschriebenen Hauteffloreszenzen zeigen sich bei der Psoriasis vulgaris vorzugsweise an den Streckseiten der Extremitäten, bei der Psoriasis inversa hingegen an den Beugeseiten. Häufig befindet sie sich in geringer Ausprägung an versteckten Stellen, wie retroaurikulär, am behaarten Kopf, periumbilikal und in der Rima ani. Eine weitere Hautmanifestation ist die generalisierte Erythrodermie.
Hautanhangsgebilde, wie Nägel, fallen durch partielle oder totale weiße Flecken (Leukonychie), Querfurchen, Tüpfelung, Krümelnägel, selten auch durch totale Onycholyse auf. Eine Haarfollikelbeeinträchtigung kann zu inselförmigen Haarausfall führen (Allopecia psoriatica).
Rheumatologische Manifestation
In 75 % der Fälle geht die Psoriasis der Haut der rheumatologischen Manifestation im Mittel um 15 Jahre voraus [10]. Die rheumatologische Manifestation betrifft vor allem die Gelenke (PsA) und die dazugehörigen Bänder/angrenzenden Weichteile (Enthesiopathien, Bursitiden, Tendosynovialitiden, Synchondritiden und Myositis), innere Organe (chronisch-entzündliche Darmerkrankungen), aber auch die Augen (Iridozyklitis, Konjunktivitis). In seltenen Fällen werden in diesem Kontext Befunde am kardiovaskulären System (Aortenklappenbeteiligung) sowie auch eine Amyloidose beschrieben.
In unserer Kasuistik fand sich in den Gesundheitsunterlagen ein dermatologischer Befund inklusive Behandlung der „dezenten Psoriasis“ am Capillitium in den Jahren 2009 bis 2012.
Differenzialdiagnostische und -therapeutische Überlegungen
Die Enthesiopathie, eine Entzündung der Einmündung von Sehnen, Ligamenten, Gelenkkapseln oder Faszien in den Knochen, führt zu erheblich schmerzhaften Bewegungseinschränkungen der betroffenen Extremität. Sportler geben oft lokale Überlastungsprobleme der Enthesien an, welche auch assoziierte Bezeichnungen, wie Tennis- oder Golferellenbogen oder Springerknie, tragen.
Die Ursachendifferenzierung der Enthesiopathie als lokales Überlastungsphänomen versus Begleitsymptom einer systemischen Erkrankung – wie Spondylarthropathia psoriatica, Spondylarthritis ankylosans, enteropathische Arthritis oder reaktive Arthritis – ist bei Therapieresistenz zu bedenken [12].
Bei Patienten mit bekannter Psoriasis sollten der Truppenarzt und auch der behandelnde Dermatologe nach typischen Symptomen der PsA fahnden und auf Symptome wie schmerzhafte und/oder geschwollene Gelenke mit Beschwerdemaximum am Morgen, Enthesitis (z. B. im Ansatzbereich der Achillessehne als häufigstem Manifestationsbereich) sowie Dactylitis mit Schwellung einzelner Finger oder Zehen achten.
Bei entsprechendem Verdacht ist eine weitere rheumatologische Diagnostik angezeigt. Antikörper gegen cyclisches citrullliniertes Peptid sowie gegen im Synovialgewebe von Gelenken gerichtetes Vimentin sind hochsensitive und -spezifische Seromarker der rheumatoiden Arthritis und Erkrankungen des rheumatischen Formenkreises. In diesem Zusammenhang übertrifft vor allem die Spezifität (> 95 %) der anti-CCP die des Rheumafaktors (79 %). Eine Erhöhung der Antikörper gegen CCP weist beim Vorliegen einer Psoriasis-bedingten Arthritis auf einen erosiven Verlauf hin [13]. Das HLA-B27 ist bei Patienten mit einer PsA lediglich in 10 - 25% der Fälle positiv [14].
Bei gleichzeitigem Vorliegen von Symptomen der Haut und einer PsA sollte eine interdisziplinäre Therapiestrategie erwogen werden. MTX[1] und TNF-alpha-Antagonisten[2] sind die beiden in Deutschland zur Behandlung der Spondylarthropathia psoriatica zugelassenen Substanzen, die auch einen therapeutischen Effekt auf die Hautsymptome haben [15].
Bewertung des eigenen Vorgehens
Verlauf und Befund im beschriebenen Fall machen es wahrscheinlich, dass bei unserem Patienten zwei unterschiedliche Ätiologien der Achillodynie beidseits vorlagen. Die Beschwerden der linken Achillessehne waren in erster Linie durch die Psoriasis-Arthritis bedingt, wofür die prompte Besserung des Lokalbefundes unter der Therapie mit TNF-alpha-Blockern spricht. Die im späteren Verlauf des Falles erkannte Behandlung einer Psoriasis in der Vorgeschichte sowie die Laborkonstellation der Immunserologie untermauern diese These.
Im Gegensatz dazu sind die Beschwerden der rechten Achillessehne durch eine Insertionstendinopathie bei langjähriger Sportanamnese hervorgerufen worden, die sich unter Berücksichtigung der unterschiedlichen Ätiologie durch eine immunmodulierende Therapie nicht wesentlich verbessern konnte. Als ein wichtiger Faktor zur Persistenz der rechtsseitigen Beschwerden ist sicherlich die in bildgebenden Verfahren nachgewiesene, prominente Haglund-Exostose anzusehen, die nach Ausschöpfung der konservativen Maßnahmen letztlich operativ behandelt werden musste.
Literatur
1. Geyer, M: Achillodynie. Der Orthopäde 2005; 34: 677 - 681.
2. WehrMedStatInstBw, Abteilung III Wehrmedizinalstatistik, Andernach; Stand: 01.06.2016
3. Maffulli N, Wong J, Almekinders LC: Types and epidemiology of tendinopathy. Clin Sports Med 2003; 22: 675 - 692.
4. Sussmilch-Leitch SP, Collins NJ, Bialocerkowski AE, Warden SJ, Crossley KMJ: Physical therapies for Achilles tendinopathy: systematic review and meta-analysis. Foot Ankle Res. 2012 Jul 2; 5(1): 15.
5. Furia JP: Extrakorporale Stoßwellentherapie zur Behandlung der Achillessehnentendinopathie. Der Orthopäde 2005; 34(6): 571 - 578.
6. Kaux JF, Crielaard JM: Platelet-rich plasma application in the management of chronic tendinopathies. Acta Orthop Belg. 2013 Feb; 79(1): 10 - 57.
7. Kearney RS, Parsons N, Metcalfe D, Costa ML: Injection treatment for painful Achilles tendons in adults. Cochrane Database Syst Rev. 2015 May 26; 5:CD010960.
8. Johansson KJ, Sarimo JJ, Lempainen LL, Laitala-Leinonen T, Orava SY: Calcific spurs at the insertion of the Achilles tendon: a clinical and histological study. Muscles Ligaments Tendons J. 2013 Jan 21; 2(4): 273 - 277.
9. Lohrer H (2002): Überlastungsschäden. In: Wirth (Hrsg.) Orthopädie und Orthopädische Chirurgie, Fuß. Georg Thieme Verlag Stuttgart, New York: 490 - 530.
10. Köhler L, Zeidler H: Psoriasisarthritis. In: Deutsche Gesellschaft für Rheumatologie e.V. (Hrsg.) Qualitätssicherung in der Rheumatologie, 2. Auflage, Steinkopff Verlag 2007; 79 - 81.
11. Augustin M, Reich K, Glaeske G, Schaefer I, Radtke M: Co-morbidity and age-related prevalence of psoriasis: Analysis of health insurance data in Germany. Acta Derm Venereol. 2010; 90: 147 - 51.
12. Higer P: Die Enthesiopathien in der MRT. Aktuelle Radiologie, Nr. 30, Februar 2011.
13. Egerer K, Feist E, Burmester GR: The Serological Diagnosis of Rheumatoid Arthritis. Dtsch Arztebl Int 2009; 106(10): 159 - 163
14. Bruce IN, Hochberg MC, Silman AJ, Smolen JS, Weinblatt ME, Weisman MH: Psoriatic arthritis: clinical features. Rheumatology 4th ed. Philadelphia: Elsevier; 2008; 1165 - 1175.
15. Mrowietz U, Reich K : Psoriasis – neue Erkenntnisse zur Pathogenese und Therapie. Dtsch Arztebl Int 2009; 106(1-2): 11 - 9.
Bildquellen: Abbildungen 1 und 2: P. Hoth, Kaufbeuren
Abbildung 3: Radiologische Praxen Kempten-Oberallgäu Dres. Vogel, Träger, Asbeck
Für die Verfasser:
Oberstabsarzt Dr. Patrick Hoth
Sanitätsversorgungszentrum Kaufbeuren
Apfeltranger Straße 15, 87600 Kaufbeuren
E-Mail: [email protected]
[1]
Methotrexat (MTX) ist ein Folsäureanalogon, das als Folsäureantagonist kompetitiv und reversibel das Enzym Dihydrofolat-Reduktase (DHFR) inhibiert. Die DHFR ist für die Nukleotidbiosynthese der Zellen unersetzlich.
[2]
Tumornekrosefaktor-alpha-Antagonisten (TNF-α) sind Hemmstoffe des Zytokins TNF-α. Das multifaktorielle Zytokin TNF-α ist bei systemischen und lokalen Entzündungsreaktionen beteiligt und wird vor allem von Makrophagen freigesetzt. Es kann Apoptose, Zellproliferation, Zelldifferenzierung und die Ausschüttung weiterer Zytokine anregen.
Datum: 09.11.2016
Quelle: Wehrmedizinische Monatsschrift 2016/9-10