Chirurgische Interventionen in der Endodontologie
Die überwiegende Zahl der durchgeführten Wurzelkanalbehandlungen lassen sich konservativ voraussagbar therapieren. Konservativ in dem Sinne, dass keine chirurgischen Eingriffe stattfinden müssen, um das Behandlungsergebnis zu sichern oder zu verbessern. Eine von der Universität Toronto durchgeführte Studie [1] zeigte im Rahmen der primären Wurzelkanalbehandlung Heilungsraten von durchschnittlich 81 %. Dabei gab es eine deutliche Korrelation des Therapieerfolges zur apikalen Ausgangssituation. Lagen die Erfolgsraten ohne Vorhandensein einer Osteolyse bei 92 %, sank diese auf 74 %, wenn bei Behandlungsbeginn eine apikale Parodontitis vorlag.
Unumstritten ist, dass es durch eine hohe Anzahl persistierender Bakterien innerhalb des Wurzelkanalsystems zu einer Reinfektion und damit zum Ausbleiben der Ausheilung kommen kann [2, 3]. Ein solches Bakterienreservoir findet sich vorwiegend in Seitenkanälen, Isthmen oder Ramifikationen [4]. Aber auch durch die Behandlung selbst können Nischen (z. B. durch iatrogene Perforationen) für eine erneute Bakterienkolonialisierung entstehen.
An dieser Stelle sind einige mögliche Ursachen, die zu einem endodontischen Misserfolg führen können und nicht anatomischen Gegebenheiten (beispielsweise Ramifikationen) geschuldet sind, zu betrachten.
Die Wurzelspitzenresektion als adjuvante bzw. Folgetherapie gilt als eine mögliche Alternative zur orthograden Revisionsbehandlung. Bei Einsatz optischer Vergrößerungshilfen (wie beispielsweise Dentalmikroskopen), ultraschallbetriebenen mikrochirurgischen Ansätzen zur retrograden Aufbereitung und dem anschließenden Verschluss mittels auf Kalzium-Silikat basierten Materialien (z. B. mineralischen Trioxid Aggregat, auch als MTA bezeichnet), lassen sich Erfolgsraten von bis zu 90 % erzielen [7, 8].
In Konkurrenz zur Wurzelspitzenresektion steht die bereits genannte orthograde Revisionsbehandlung der vorhandenen Wurzelfüllung. Die Misserfolge in der Literatur variieren hier zwischen 4,5 und 20 %[9, 10]. Bei derart hohen Erfolgsquoten stellt sich die Frage, wann überhaupt eine chirurgische Intervention der Revisionsbehandlung vorzuziehen ist, bzw. als Kombination durchgeführt werden sollte. Patientenspezifische Kriterien für die Entscheidungsfindung könnten neben der Dauer der Behandlung (zum Teil multiple und zeitaufwendige Behandlungssitzungen während der Revision), den Kosten (privat zu übernehmender Mehrkosten für die Revisionsbehandlung aufgrund fehlender Abrechnungspositionen in der BEMA) aber auch der Aspekt der „Invasivität“ der Behandlung (also die Angst des Patienten vor dem chirurgischem Eingriff) sein.
Wie bereits angedeutet, sollen im Folgenden am Beispiel von zwei Kasuistiken Therapiemöglichkeiten vorgestellt und diskutiert werden.
Der unumgängliche Fall
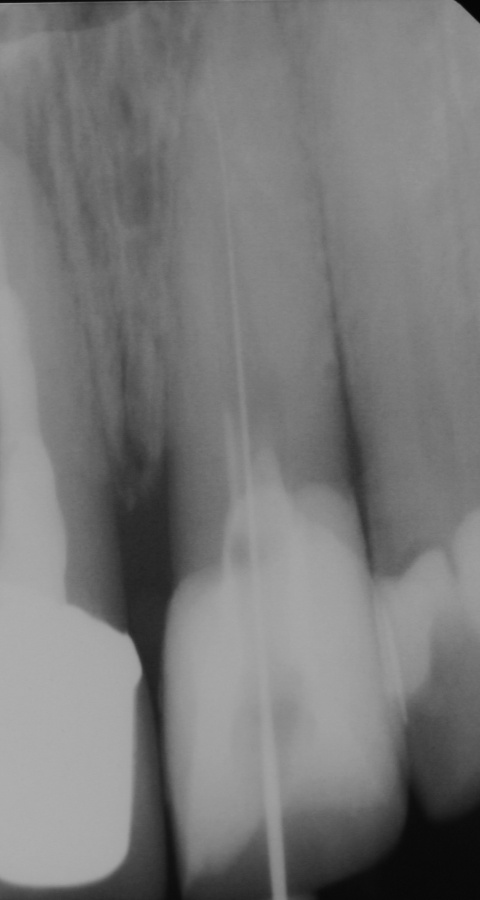
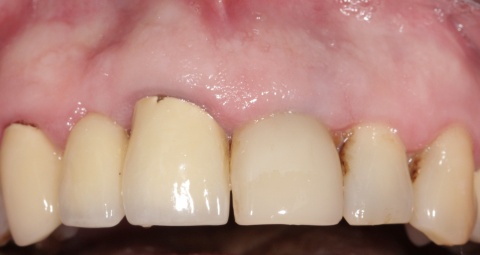
Im Januar 2019 stellte sich ein 52-jähriger Soldat mit einem auf Gingivaniveau abgebrochenen Zahn 21 im Rahmen einer Notfallbehandlung bei uns vor. Zur Wiederherstellung der Ästhetik, Phonetik und Beißfunktion wurde die Krone in direktem Verfahren wieder aufgebaut. Das anschließend angefertigte Röntgenbild zeigte eine zu kurze und inhomogene Wurzelfüllung mit Hinweisen auf eine vorliegende Via falsa.
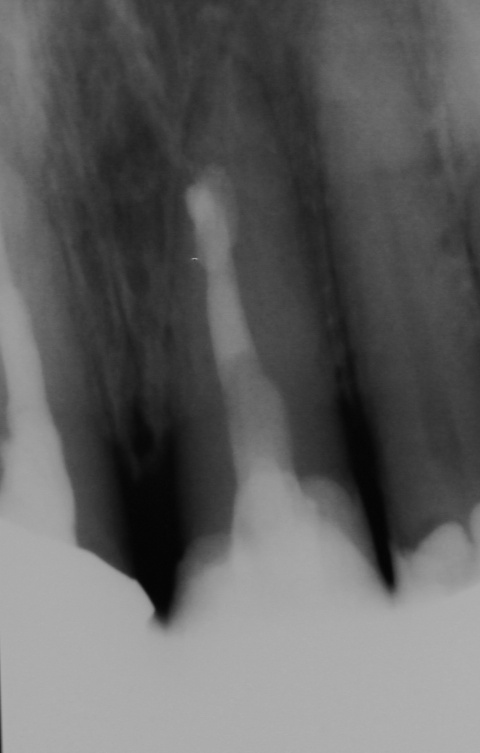
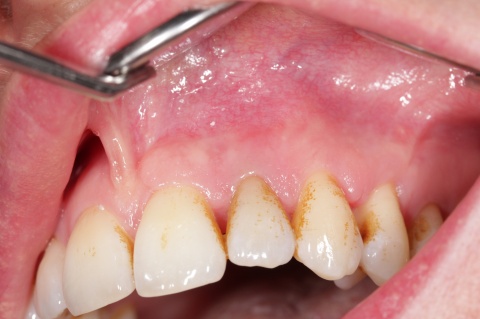
Gleichzeitig berichtete der Patient über Beschwerden am Zahn, welche wiederholt auftraten und sich durch Druck auf das Vestibulum reproduzieren ließen. Eine Schwellung, Fistelung oder erhöhte Sondierungswerte lagen zu diesem Zeitpunkt nicht vor. Da zur Aufnahme einer laborgefertigten Restauration eine vorherige Stiftinsertion geplant war, vereinbarten wir zunächst die Revision der vorhandenen insuffizienten Wurzelfüllung. Trotz Dentalmikroskop und vorgebogenen Ultraschallfeilen ließ sich der ursprüngliche Kanalverlauf während der Revisionsbehandlung nicht mehr darstellen (Abb. 3 zeigt den Verlauf der Via falsa).
Nach eingehender Aufklärung des Patienten, entschieden wir uns für die Obturation des Wurzelkanals und der Via falsa sowie zur simultanen chirurgischen Entfernung der Wurzelspitze. Ziel war es auch, den nicht mechanisch und chemisch aufbereiteten Wurzelkanalanteil zuverlässig zu entfernen.
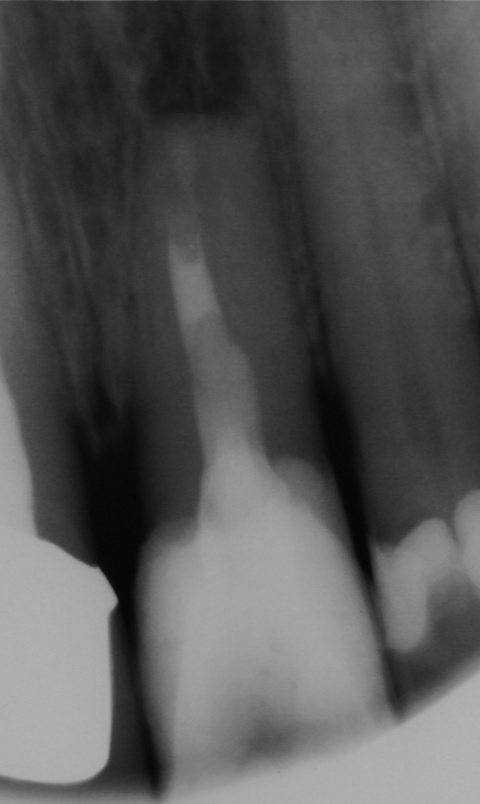
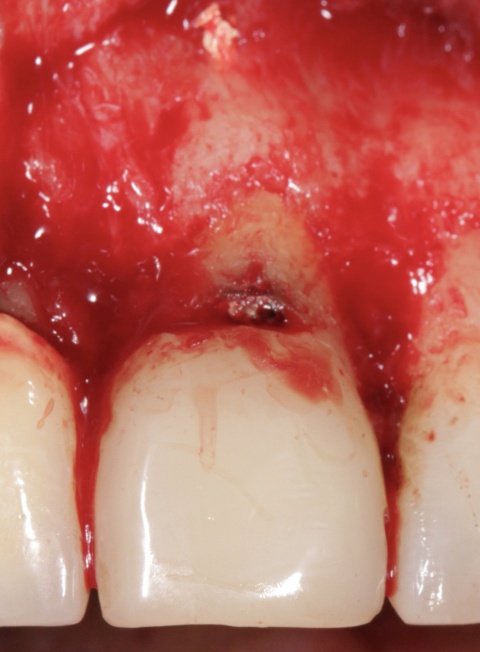
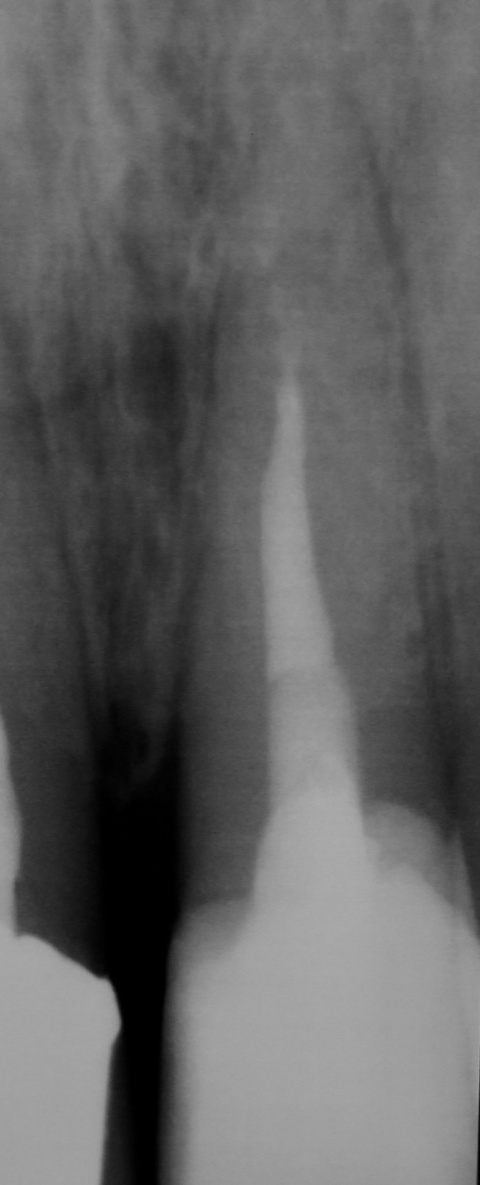
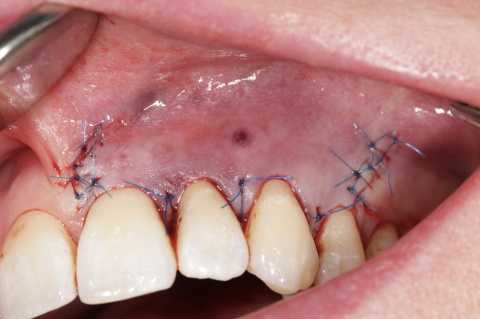
Nach Präparation eines Mukoperiostlappens und Darstellung der Wurzel wurde die apikal überpresste Guttapercha sichtbar. Nach Abtrennung der Wurzelspitze erfolgte die sonoabrasive retrograde Präparation mit gebogenen Aufsätzen der Firma Komet Dental (Gebr.Brasseler GmbH, Lemgo) und der retrograde Verschluss mit Biodentine™ (Septodont, Niederkassel). Die während des Eingriffs diagnostizierte Wurzelkaries wurde konservierend versorgt. Beim abschließenden Nahtverschluss mit 6/0 Optilene (Braun Surgical, Rubi) kamen vertikale Rückstichnähte zum Erhalt der Papillen, sowie Einzelknopfnähten im Bereich der Entlastungsschnitte zum Einsatz. Das zehn Monate später angefertigte Kontrollröntgenbild zeigt die vollständige Ausheilung der Resektionshöhle.
Diskussion
Trotz der „etagenweise“ erfolgten Revision der insuffizienten Wurzelfüllung war ein Wiederauffinden des ursprünglichen Wurzelkanals nicht möglich. Zu Erfolgswahrscheinlichkeiten von Revisionen unter Berücksichtigung einer iatrogenen Veränderung der Wurzelkanalanatomie führten Gorni et al. [11] eine Studie durch, in der sie die Erfolgsraten derartiger Therapien nach 24 Monaten beurteilten. Bei unveränderter Wurzelkanalmorphologie (z. B. zu kurzer Wurzelfüllung) lagen die Erfolgsraten bei 86,6 %. Lagen jedoch iatrogen verursachte Veränderungen (beispielsweise Perforationen) vor, reduzierte sich diese auf 47 %.
„Apikale“ Chirurgie ohne Resektion
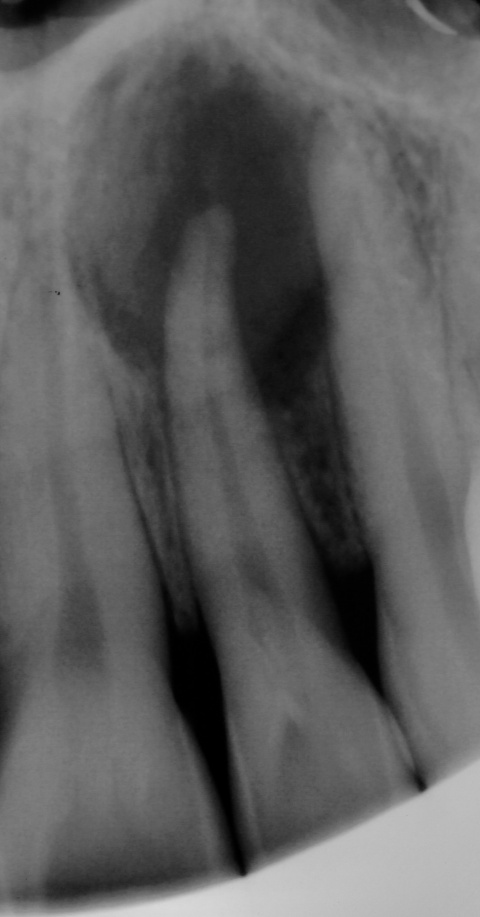
Nach Aufklärung der Patientin wurde die primäre Wurzelkanalbehandlung eingeleitet. In einem ersten Schritt erfolgte die Isolierung des Zahnes mittels Kofferdam und die Trepanation unter mikroskopischer Sicht. Nach durchgeführter endodontischer Behandlung kam Ledermix® (Riemser Pharma GmbH, Greifswald) als medikamentöse Einlage zum Einsatz. Zur Kontrolle und Medikamentenwechsel wurde ein Termin eine Woche später vereinbart. Bei erneuter Vorstellung war die Patientin annähernd beschwerdefrei und die Fistelung in Ausheilung begriffen. Erneut wurde der Wurzelkanal mit 10 ml 3,5 %-igen Natriumhypochlorit gespült und ein Calciumhydroxidpräparat (Ultracal XS der Firma Ultradent Products GmbH, Köln) eingelegt.
Zwei Wochen später (eine Woche vor dem regulären Termin zur Wurzelfüllung) stellte sich die Patientin erneut mit Beschwerden sowie erstmal aufgetretener Fistelung in unserer Abteilung vor. Nach eingehender Aufklärung entschlossen wir uns zusammen mit der Patientin, die endodontische Therapie kombiniert chirurgisch zu unterstützen. Für die nächsten zehn Tage schirmten wir sie medikamentös ab (Amoxiclav 1000 mg der Firma 1A Pharma GmbH, Unterhaching), so dass die Einnahme des Antibiotikums den operativen Eingriff zusätzlich flankierte.
Fünf Tage später waren die Beschwerden abgeklungen und die Fistelung annähernd ausgeheilt.
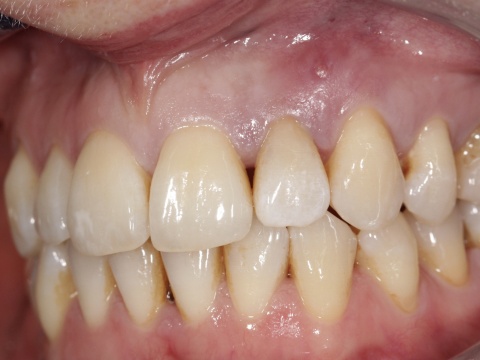
Bei der Kontrolle zwei Monate später war die Patientin vollkommen beschwerdefrei und die Fistelung ausgeheilt. Lediglich die Verfärbungen in Folge der unterstützenden chemischen Reinigung mit einem chlorhexidinhaltigen Präparat empfand die Patientin als ästhetisch störend.
Diskussion
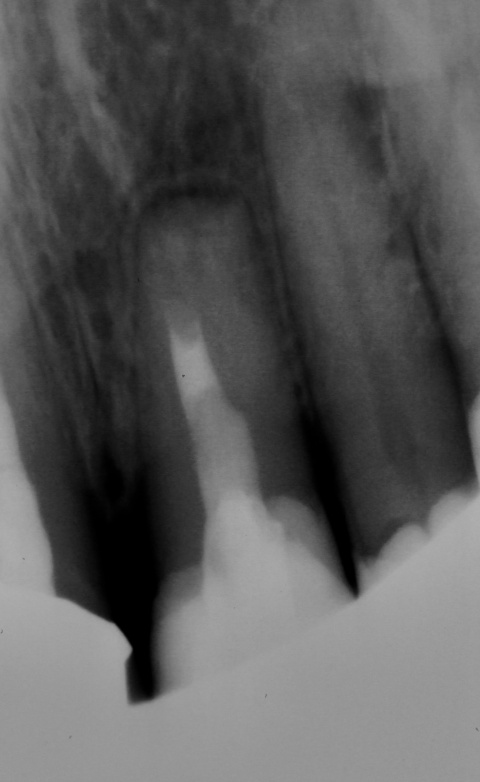
Der chirurgische Eingriff erfolgte ohne Entfernung der Wurzelspitze des Zahnes 22. Laut der bereits erwähnten Untersuchung von Song et al.[5] lag unter anderem eine Ursache für den Misserfolg einer durchgeführten Wurzelkanalbehandlung zu 8,7 % in einer komplexen anatomischen Struktur und zu 19,7 % in einem übersehenen Wurzelkanal. Das mechanische und chemische Aufbereiten des hier vorgefundenen Wurzelkanals sowie die Obturation waren jedoch auch ohne Resektion der Wurzelspitze problemlos möglich. Wie in Abbildung 11 zu sehen, kam es zu einer intendierten Überfüllung des Wurzelkanals. Daher ist von einer Nischenbildung im apikalen Bereich nicht auszugehen. Das überpresste Wurzelfüllmaterial konnte im Rahmen des anschließenden chirurgischen Eingriffs zuverlässig entfernt werden. Eine zusätzliche Wurzelspitzenresektion hätte in diesem Fall keinen entscheidenden Vorteil gebracht. Kritisch hingegen ist zu betrachten, ob wir der kombiniert endodontisch-chirurgischen Therapie nicht gleich zu Anfang der Behandlungsplanung den Vorzug hätten geben sollen.
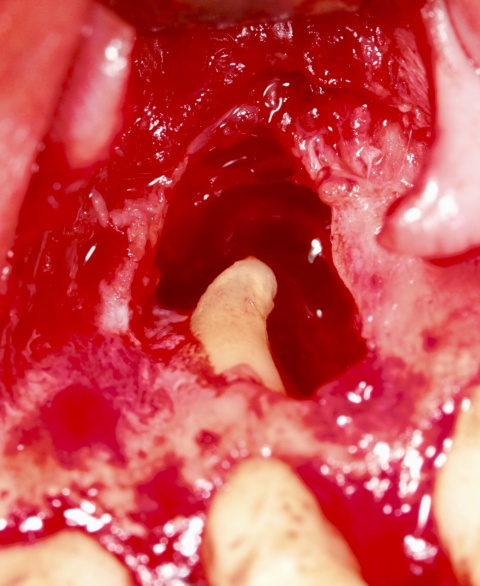
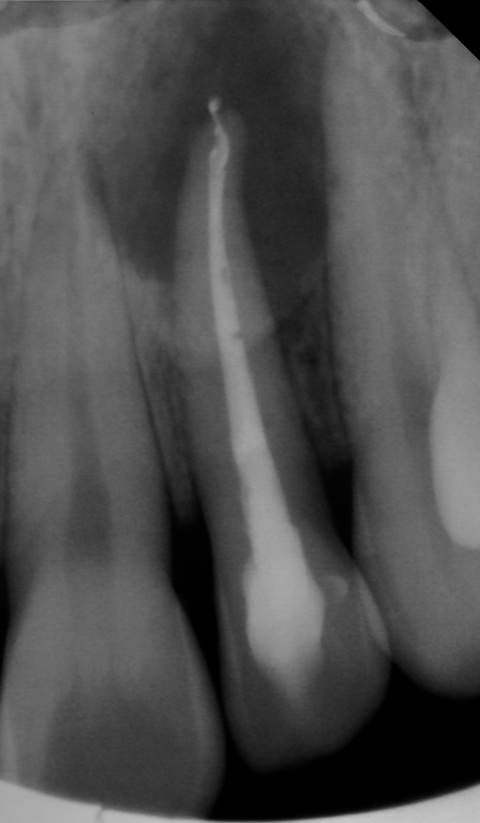
Fazit
Fallbezogen muss jedoch die invasive Therapie, etwaig simultan zur Wurzelkanalbehandlung durchgeführt, bei entsprechender Indikationsstellung in Erwägung gezogen werden [5, 6, 11]. Wichtig ist auch eine sinnvolle Kosten-Nutzen-Abwägung hinsichtlich des Risikos zu treffen. Beispielhaft sei hier die erhöhte Gefahr der Wurzelfraktur während einer Stiftentfernung oder das erhöhte Risiko einer Perforation während der Entfernung apikal gelegener Instrumentenfragmente zu nennen. Letztendlich spielen auch patientenspezifische Faktoren mit in die Entscheidung. Toleriert der Patient die Dauer der Revisionsbehandlung und akzeptiert er die möglicherweise erneut notwendige Investition eines neu anzufertigenden Zahnersatzes? Werden beispielsweise diese Fragen verneint, sollte ein chirurgischer Eingriff durchgeführt werden.
Literatur beim Verfasser
Alle Abbildungen bei Verf.
Anschrift des Verfassers:
Oberstabsarzt Dr. Andreas Simka
Bundeswehrkrankenhaus Hamburg
Abt. XXIII – Zahnmedizin
Lesserstraße 180
22049 Hamburg
E-Mail: [email protected]
Datum: 01.11.2020
Quelle:
Wehrmedizin und Wehrpharmazie 2/2020
Wehrmedizin und Wehrpharmazie 2/2020
Wehrmedizin und Wehrpharmazie 2/2020