Der Ersatz von nicht erhaltbaren oberen Frontzähnen stellt eine besondere Herausforderung dar. Neben der Relevanz ästhetischer Faktoren ist die Oberkieferfrontzahnregion möglicherweise anfälliger für Implantatmisserfolge im Sinne eines frühen Implantatverlustes [1, 2]. Idealerweise gilt es, umfangreiche Augmentationen zu vermeiden, da dadurch die Misserfolgswahrscheinlichkeit vermutlich steigt [2]. Es stehen bewährte Verfahren zum Strukturerhalt bzw. zur Strukturverbesserung der Hart- und Weichgewebe zur Verfügung [7–9].
Auf Grundlage des von Daniel Buser entwickelten Berner Konzeptes [3, 4] wurde in der Abteilung XXIII des Bundeswehrkrankenhauses Berlin durch den Verfasser eine Vorgehensweise für den Ersatz von Frontzähnen mittels Implantaten erarbeitet und seit 2008 erfolgreich angewendet. In dieser durch einen Fachzahnarzt geleiteten Abteilung mit oralchirurgischem Schwerpunkt ist eine vollständige zahnmedizinische Versorgung von der Zahnentfernung bis zum Zahnersatz aus einer Hand möglich. Auch die Verfügbarkeit eines mit einem langjährig als Zahntechniker erfahrenen Portepeeunteroffizier besetzten Eigenlabores ist von großem Vorteil.
Das angewandte Konzept besteht aus mehreren Stufen:
- Geplante Zahnentfernung in der Abteilung, möglichst ohne Deperiostierung und bukkale Osteotomie. Dabei dreidimensionale klinische Beurteilung des Implantatlagers.
- Je nach Defekt Anwendung von bovinem Knochenmaterial in porciner Matrix oder bovinem Knochenmaterial mit Kollagenmembran und Kompensation von Weichgewebsdefekten mit Bindegewebstransplantaten vom Gaumen oder aus dem Tuberbereich.
- Einsatz festsitzender adhäsiver oder nachbarzahngetragener Provisorien aus Kunststoff oder, bei Mehrzahnlücken, mit verblendetem NEM Gerüst. Implantation als verzögerte Sofortimplantation vier bis zwölf Wochen nach Extraktion. Eine längere vollständige Ausheilungsphase wird nur in Fällen, bei denen die Alveolenwand defekt ist und die Alveole bis zum Nasenboden reicht, abgewartet. Bei Implantatfreilegung Einbringen eines direkt am Stuhl hergestellten, verschraubten Provisoriums oder eines laborgefertigten anhand einer bereits intraoperativen Abformung erstellten Ersatzes. Übertragung des mit dem Provisorium geschaffenen Emergenzprofils in die Abformung durch individualisierte Abformpfosten [5].
- Fehlen der Zahn oder die Zähne bereits bei Erstvorstellung, ist die Anfertigung eines DVT zur Diagnostik sinnvoll, da eine dreidimensionale klinische Befundung im Zuge der Extraktion nicht mehr möglich ist. Die weiteren danach folgenden Schritte sind mit dem Vorgehen bei verzögerter Sofortimplantation (Adhäsivprovisorium/verschraubtes Provisorium) vergleichbar. Der erneute Einsatz von Weichgewebstransplantaten erfolgt, falls nötig, bei Implantation oder Freilegung.
- Je nach Weichgewebsdicke, Knochenangebot und -qualität kommen entweder Tissuelevel- oder Bonelevelimplantate – bevorzugt mit progressivem Gewindedesign – zum Einsatz. Deren Duchmesser betragen überwiegend 3,0 mm oder 3,5 mm (seltener 4,3 mm), bei einer Länge von hauptsächlich 11,5 mm und 13 mm – in Ausnahmefällen auch 10 mm.
Anhand des folgenden Fallbeispiels wird die praktische Umsetzung des Konzepts dargestellt.
Kasuistik
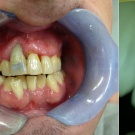
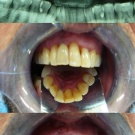
Ein damals 33-jähriger gesunder Patient (täglicher Zigarettenkonsum von etwa zehn Stück) stellte sich im Dezember 2016 über seinen Truppenzahnarzt mit dem Wunsch nach Entfernung und einem möglichen Ersatz des Zahnes 11 in unserer Implantatsprechstunde vor. Der wurzelbehandelte Zahn 11 wies ein massives Hart- und Weichgewebsdefizit auf und hielt nur noch durch Schienung mittels eines Glasfaserbandes an 12 und 21.
Die Planung sah eine Zahnentfernung mit Einbringen von bovinem Knochenmaterial in porciner Matrix (BioOss Collagen, Firma Geistlich Biomaterials) und das Einbringen eines Bindegewebstransplantates vom Gaumen zur Verbesserung der Weichgewebssituation vor. Für den weiteren Verlauf wurde dem Patienten aufgrund des Knochendefektes eine möglicherweise notwendige Augmentation regio 11 mit Knochentransplantat oder Titangitter mit Knochenentnahme aus regio 38 bei Entfernung des retinierten Zahnes 38 in Aussicht gestellt.
Anfang Januar 2017 erfolgte die Extraktion des Zahnes 11. Dabei zeigte sich, dass die vestibuläre Alveolenwand fehlte, was die Insertion des bereits erwähnten Knochenmateriales zum Strukturerhalt sinnvoll erscheinen ließ. Mit einem aus regio 23–26 entnommenen Bindegewebstransplantat sollte das Weichgewebsdefizit kompensiert werden. Die Bereiche der die Alveole umgebenden Gingiva wurden bis nach palatinal und bukkal zur Schaffung eines Transplantatbettes unterminiert und das Transplantat den Bereich des Defektes überlagernd eingebracht. Somit konnte dieser vollständig aufgefüllt und weichgewebig bedeckt werden. Zusätzlich wurde eine Verbandplatte eingegliedert.
Im Zuge der Nahtentfernung nach einer Woche erfolgte die Eingliederung eines an den Zähnen 12 und 21 befestigten Adhäsivprovisoriums.
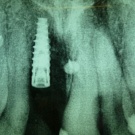
Drei Monate später wurde in regio 11 ein durchmesserreduziertes Implantat (Nobel Active, Firma Nobel Biocare) leicht palatinal positioniert inseriert. Nach cranial war ausreichend Knochen für eine primärstabile Insertion mit 35 Ncm vorhanden, es verblieb ein crestobukkaler Defekt durch den verloren gegangenen Anteil der vestibulären Wand. Da dieser sich innerhalb der Kontur des Alveolarfortsatzes befand, konnte eine Augmentation mit Knochenspänen aus dem Bereich der Spina nasalis erfolgen und auf die erwartete komplexere Augmentation verzichtet werden. Die zur Abdeckung verwendete resorbierbare porcine Kollagenmembran (BioGide, Firma Geistlich Biomaterials) wurde mit drei Titanpins (Symbios, Firma Dentsply Sirona) fixiert.
Nach erneut einer Woche wurden die Nähte entfernt und erneut ein Adhäsivprovisorium eingegliedert.
Fünf Monate später erfolgte die Freilegung mit Anfertigung eines verschraubten Provisoriums direkt am Stuhl zur Weichgewebsausformung.
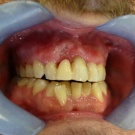
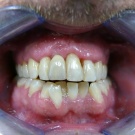
Im Regelfalle sind drei bis vier Monate Einheilzeit ausreichend. Die übliche Verweildauer der verschraubten provisorischen Kronen beträgt ebenfalls drei bis vier Monate und es sind in der Regel keine weiteren Korrekturen erforderlich. Im vorliegenden Fall wurde die definitive Krone aus verblendetem Zirkondioxyd erst nach sechs Monaten angefertigt und eingegliedert. Die Zementierung erfolgte mittels Glasionomerzement. Der Nachbarzahn 21 wurde mit Composit restauriert.
Im ersten Jahr erfolgte ein Recall drei, sechs und zwölf Monate nach Eingliederung des definitiven Zahnersatzes. Die Versorgung ist mittlerweile zweieinhalb Jahre in situ bei stabilen Verhältnissen. Der Patient befindet sich weiter im jährlichen Recall, leider raucht er immer noch ca. zehn Zigaretten pro Tag.
Diskussion
Der Patient im gezeigten Fall ist moderater Raucher. Rauchen ist ein wichtiger Risikofaktor für den Implantatmisserfolg [1, 2]. Adhäsivbrücken sind mittlerweile als Alternative für einen Lückenschluss etabliert [6]. Diese Alternativversorgung kann daher durchaus bei Rauchern in die Überlegungen zur Versorgung von Frontzahnlücken mit einbezogen werden, insbesondere bei notwendigen (komplexeren) Augmentationen. Das Prinzip des Strukturerhaltes hat sich als vorteilhaft und erfolgreich erwiesen [7, 8]. Dabei erleichtert ein „All-in-one“ Material (bovines Knochenmaterial in porciner Matrix) wie das hier verwendete die Anwendung und erreicht im Regelfalle den gewünschten Effekt [8]. Wichtig ist dabei die gründliche Entfernung von Entzündungsgewebe. Selbst in Bereichen, in denen der Zahnersatz durch Brückenversorgungen vorgesehen ist, erleichtert ein Strukturerhalt die ästhetische und funktionelle Gestaltung des Brückenzwischengliedbereiches. Eine Weichgewebsaugmentation im Sinne des Schaffens oder Vermehrens von keratinisierten Gewebes und eine Gewebsverdickung scheint die periimplantären Verhältnisse zu verbessern und ein besseres und stabileres Knochenniveau zur Folge zu haben [9]. Schmale Implantate im Durchmesserbereich von 3 bis 3,5 mm weisen keine signifikant höheren Misserfolgsraten im Oberkieferfrontzahnbereich auf [10] und sollten daher bei Planungen zum Ersatz von Frontzähnen in Betracht gezogen werden, um mögliche komplexere Augmentationen zu vermeiden.
Das Konzept der Frühimplantation mit eventueller lateraler Augmentation hat sich bewährt [3, 4]. Simultane laterale Augmentation beeinträchtigt nicht die Langzeitprognose von Implantaten [11, 12]. Die gesteuerte Knochenregeneration mit Kollagenmembranen und partikulierten Knochen(ersatz)materialien ist eine effektive Technik [12, 13]. Sie scheint weniger techniksensitiv und anfällig für Dehiszenzen zu sein, als Techniken mit Titangittern [13, 14]. Letztere haben, ebenso wie titanverstärkte und nichtresorbierbare Membranen, Vorteile bei der Rekonstruktion von Defekten mit vertikaler Komponente [15, 16] und komplexeren Augmentationen, wenn es nicht gelingt, diese im Vorfeld zu verhindern.
Diese Eingriffe haben allerdings in der Regel deutlich längere Ausfallzeiten und Einschränkungen der Verwendungsfähigkeit für die betroffenen Soldaten zur Folge.
Fazit
Sofern das dargestellte Konzept mit Strukturerhalt nach Zahnentfernung verfolgt werden kann, ist im Regelfalle eine einfache Guided Bone Regeneration mit resorbierbarer Membran und partikuliertem intraoral gewonnenem Eigenknochen und oder bovinem Knochenmaterial bei ein bis zwei durchmesserreduzierten Implantaten im Oberkieferfrontzahnbereich ausreichend. Durch ein strukturiertes Vorgehen mit festsitzenden Provisorien und gegebenenfalls Weichgewebstransplantaten kann es gelingen, ästhetisch und funktionell gute und stabile Ergebnisse beim Ersatz von Frontzähnen zu erreichen. Wichtig dafür ist auch eine funktionierende Erhaltungstherapie im Sinne eines Recalls.
1 Abteilung XXIII Zahnmedizin (Klinischer Direktor: Oberstarzt Dr. M. Makosch) des Bundeswehrkrankenhauses Berlin (Kommandeur und Ärztlicher Direktor: Generalarzt Prof. Dr. H.-P. Becker)
Wehrmedizin und Wehrpharmazie 4/2020
Oberfeldarzt Dr. Marc C. Eliades
Bundeswehrkrankenhaus Berlin
Abteilung XXIII Zahnmedizin
Scharnhorststr. 13
10115 Berlin
E-Mail: [email protected]