DIE ZAHNFARBENE KOMPOSITFÜLLUNG
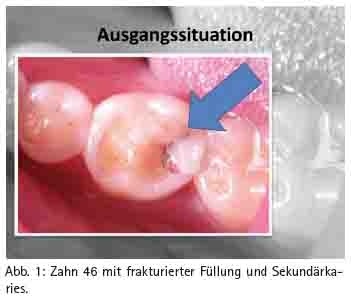
Durch eine Verbesserung der Adhäsivtechnik ist es inzwischen möglich, auch größere Kavitäten oder Defekte im Seitenzahnbereich (Abb. 1) mit ästhetisch ansprechenden zahnfarbenen plastischen Füllungsmaterialien ästhetisch und langfristig zu versorgen [MANHART 2004, DGZMK 2005].
1. Farbbestimmung
Bei der Farbbestimmung hat es sich bewährt, den zu versorgenden Zahn bzw. die Nachbarzähne mit vorgefertigten Farbschlüsseln zu vergleichen. Es ist dabei darauf zu achten, dass die natürliche Zahnfarbe weder durch Beläge noch durch Austrocknung in ihrer natürlichen Farbwirkung verändert ist. Die Zahnfarbe sollte außerdem bei optimalen Umgebungsbedingungen bestimmt werden, d. h. bei bewölktem Tageslicht und unter Ausschluss von Kontrastverstärkungen durch intensive farbliche Einflüsse der Umgebung. Um eine Farbadaption des menschlichen Auges zu vermeiden, sollte der Zahn nur kurz (< 5 s) fixiert werden. Da ein Zahn an verschiedenen Stellen unterschiedliche Farben haben kann, sollte der Zahn in seiner Gesamtheit erfasst werden. Bei großen Füllungen sollte für den Dentinkern, den Zahnhals, die Schneidekante etc. separat die Zahnfarbe bestimmt werden. Somit kann dann später beim Schichten des Kompositmaterials auch ein natürlicher Farbeindruck erzielt werden [WEBER 1997, RAAB 2008, RAAB 2014].
2. Kariesentfernung und Kavitätenpräparation
Die Extensionsform der Kavität wird von der Ausdehnung der kariösen Läsion vorgegeben. Der Zugang zur Karies kann dabei mit z. B. einem diamantierten „Rundkopfzylinder“ grober Körnung bei hoher Umdrehungszahl mit entsprechender Wasserkühlung geschaffen werden. Zur Kariesentfernung ist der Rosenbohrer aus Hartmetall bei niedriger Umdrehungszahl ohne Wasserkühlung – trotz neuerer Entwicklungen wie Laser oder kariesauflösender Gele - immer noch am weitesten verbreitet. Ziel der Kariesentfernung ist es dabei, das erweichte Dentin zuerst pulpafern und anschließend in der Nähe der Pulpa [MITCHELL und MITCHELL 2014] komplett zu entfernen. Die Farbe der Zahnhartsubstanz stellt dabei kein Kriterium zur Beurteilung der Kariesfreiheit dar; entscheidend ist der taktile und akustische Befund mit Hilfe einer zahnärztlichen Sonde; gesundes Dentin „klirrt“ [HELLWIG et al 2003]. Allerdings steigt mit der Entfernung des gesamten erweichten Dentins die Gefahr einer Pulpaeröffnung [SCHWENDICKE et al 2015]. In diesem Fall stellt das Belassen von erweichtem Dentin und die indirekte Überkappung mit Calciumhydroxid eine Alternative dar [BRESSANI et al 2013]. In einer randomisierten kontrollierten Doppelblindstudie konnten BRESSANI et al [2013] bei 30 durchgeführten indirekten Überkappungen mit Calciumhydroxid nach drei Monaten in 86,7 % der Fälle einen Stillstand der Karies feststellen.
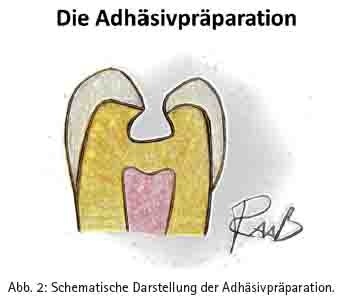
Da moderne Kompositmaterialien fest mit dem Zahn verklebt werden, kann das Material auch dünn auslaufen, ohne bei Kaubelastungen zu frakturieren. Mindestschichtstärken – wie noch für Amalgam gefordert – sind daher für Komposite nicht notwendig. Zudem wird durch die Adhäsivtechnik der Zahn derart stabilisiert, dass teilweise sogar unterminierter Schmelz belassen werden kann. Zur Vorbereitung eines Zahnes für die Aufnahme einer zahnfarbenen Kompositfüllung hat sich die Adhäsivpräparation (Abb. 2) [LUTZ 1984] durchgesetzt. Sie ist gekennzeichnet durch:
- einen kleinen Zugang zur Karies (im FZ möglichst von oral; bei Approximalkaries im Seitenzahnbereich von okklusal),
- Belassen unter sich gehender Stellen im Dentin,
- Schonung des gesamten noch strukturierten Schmelzes,
- Anschrägung und damit breite Haftflächen am Zahnschmelz [HELLWIG et al 2003].
3. Trockenlegung des Arbeitsfeldes
Da die Adhäsivtechnik sehr feuchtigkeitsempfindlich ist und eine Kontamination der Kavität mit Blut oder Speichel die mikromechanische Verankerung beeinträchtigen kann [ZHANG et al 2005, ZEPPIERI et al 2003, ELIADES et al 2002], kommt der Trockenlegung des Arbeitsfeldes eine entscheidende Bedeutung zu [HELLWIG et al 2003]. Allgemein werden zwei Arten der Trockenlegung unterschieden: die relative Trockenlegung mit Watterollen und die absolute Trockenlegung mit Kofferdam.
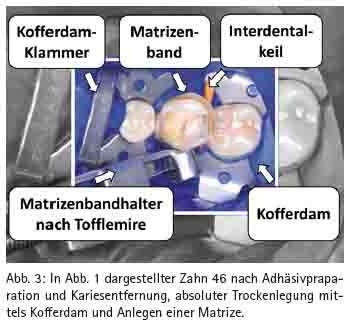
Der bereits 1894 von S. C. BARNUM in die Zahnheilkunde eingeführte Kofferdam (Abb. 3) zeichnet sich dabei durch folgende Vorteile aus:
- Schutz des zu behandelnden Zahnes vor Speichel und Blut,
- Schutz des Behandlers vor Infektionskrankheiten,
- Schutz des Patienten vor Chemikalien oder Aspiration.
In vielen Lehrbüchern wird daher empfohlen, einer absoluten Trockenlegung mit Kofferdam den Vorzug zu geben [HELLWIG et al 2003, MITCHELL und MITCHELL 2014]. CAJAZEIRA et al. konnten allerdings in einer 2014 publizierten systematischen Übersichtsarbeit anhand randomisierter kontrollierter Studien nachweisen, dass bei einer relativen Trockenlegung mit Watterollen und Speichelsauger mit keiner signifikant geringeren Lebenserwartung von Kompositfüllungen zu rechnen ist.
4. Formgebungshilfen – Matrize und Keil
Als Formgebungshilfe hat sich das Tofflemire-Matrizrnsystem in Kombination mit Interdentalkeilen aus einem bei Feuchtigkeitsaufnahme quellenden Material, wie z. B. Ahornholz bewährt (Abb. 3). Durch das Quellen des Interdentalkeils werden die Zähne zusätzlich separiert, so dass nach dem Legen der Füllung, wenn sich die Zähne in ihre Ausgangsposition zurückstellen, ein strammer Approximalkontakt entsteht. Dadurch kann das Einbeißen von Speiseresten verhindert werden. Das dünne verformbare metallische Band einer um den Zahn gespannten Matrize lässt sich zudem z. B. mit einem Kugelstopfer auskonturieren, wodurch sich der Approximalkontakt noch idealisieren lässt. Die Verwendung einer Matrize mit Interdentalkeil hat zudem den Vorteil, dass weniger Überschüsse an Füllungsmaterial entfernt werden müssen und dass Stellen, die einer mechanischen Bearbeitung schwer zugänglich sind, bereits in die gewünschte Form gebracht werden. Für den Frontzahnbereich werden auch durchsichtige Matrizen angeboten.5. Legen der Unterfüllung
Ob eine Unterfüllung unter einer adhäsiv verankerten Kompositfüllung notwendig ist, wird kontrovers diskutiert. Argumente gegen eine Unterfüllung sind z. B. der höhere Zeitaufwand, die Verkleinerung der zur Verfügung stehenden Haftfläche oder die Vermutung, dass Adhäsivsysteme nicht unbedingt pulpatoxischer seien als Unterfüllungsmaterialien [GONZALEZ-LOPEZ und BOLANOS-CARMONA 2005, FUJITANI et al 2002, COSTA et al 2003, LU et al 2006]. Auch wenn bei einigen Patienten durchaus sogar eine direkte Pulpaüberkappung mit Dentinadhäsiven erfolgreich sein kann, so existieren jedoch auch Publikationen, die über sehr ausgeprägte Pulpaschäden sowohl an Zähnen von Versuchstieren als auch von Patienten berichten [PAMEIJER und STANLEY 1998, COSTA et al 2000, SCHMALZ et al 2006]. Als Argument für eine Unterfüllung wird dabei vor allem die toxische Wirkung der Basismonomere wie Bis-GMA oder UDMA angeführt. Das Comonomer TEGDMA ist etwas geringer toxisch; HEMA hat eine vergleichsweise geringe Zelltoxizität, ist allerdings gut wasserlöslich und daher auch in größeren Mengen nach Diffusion durch wässrige Systeme verfügbar [SCHMALZ et al 2006]. Die Permeabilität des Dentins ist dabei von verschiedenen Faktoren abhängig: Zum einen spielt die Dicke und die Lokalisation der Dentinschicht eine Rolle. Bei einer verbliebenen Dentinschicht von mehr als 0,5 mm ist die Permeabilität des Dentins vergleichsweise gering; sie nimmt jedoch mit abnehmender Dicke exponentiell zu. Zudem ist die Anzahl der Dentinkanälchen und deren Durchmesser pulpanah wesentlich größer als pulpafern, was eine höhere Permeabilität pulpanahen Dentins bedingt [PASHLEY et al 1988]. Außerdem führt Karies zu einer Sklerosierung des Dentins, was zu einer Verengung der Dentinkanälchen unterhalb einer kariösen Läsion führt; die Permeabilität wird dadurch herabgesetzt. Allerdings können bestimmte Substanzen wie TEGDMA und HEMA in genügender Konzentration auch durch sklerosiertes Dentin hindurch diffundieren, und gegebenenfalls eine Pulpareaktion auslösen [SCHMALZ 2006]. Es hat sich daher bewährt, die Pulpa bei tiefen Kavitäten durch eine Unterfüllung zu schützen. Als geeigneter Unterfüllungswerkstoff hat sich seit über 100 Jahren bereits für Amalgamfüllungen der Zinkoxidphosphatzement durchgesetzt. Neben einer hohen Biokompatibilität zeichnet sich der Werkstoff zudem durch eine hohe Druckfestigkeit, einfache Verarbeitbarkeit und einen – im Vergleich zu anderen Unterfüllungsmaterialien wie Glasionomerzement – relativ geringen Preis aus.
6. Konditionierung - Oberflächenvergrößerung durch Phosphorsäure
Einen entscheidenden Schritt bei Adhäsivsystemen der 3. bis zur 5. Generation stellt die Oberflächenvergrößerung durch Phosphorsäure dar. Während bei Adhäsivsystemen der dritten Generation lediglich eine Schmelzätzung [BUONOCORE 1955] erfolgte, wird bei Adhäsivsystemen der 4. und 5. Generation sowohl die Schmelz- als auch die Dentinoberfläche durch Phosphorsäure vergrößert (Total-etch) [FUSAYAMA 1978]. In Adhäsivsystemen der 6. Generation aufwärts ist der Conditioner bereits im Adhäsiv enthalten (selbstkonditionierende, selbstprimende Adhäsive). Allerdings ist die Haftkraft dieser selbstkonditionierenden, selbstprimenden Adhäsive noch nicht so hoch wie die der Adhäsivsysteme der 5. Generation [FRANKENBERGER und TAY 2005]. Es sollte daher zur Zeit noch einem Adhäsivsystem der 5. Generation der Vorzug gegeben werden. Dabei hat es sich bewährt, den Zahn mit einem 37 %-igen Phosphorsäuregel vorzubereiten [OHSAWA 1971, OHSAWA 1972]. Säurekonzentrationen über 40 % führen zur raschen Präzipitation von Kalziumphosphatverbindungen, die eine Konditionierung des Zahnschmelzes behindern. Säurekonzentrationen unter 30 % führen zur Ablagerung von schwer löslichem Brushit auf dem Zahnschmelz, wodurch die Haftkraft des Adhäsivsystems verringert werden kann [HELLWIG et al 2003]. Für ein 37 %-iges Phosphorsäuregel haben sich folgende Einwirkzeiten bewährt: Schmelz 30 s und Dentin 15 s. Danach sollte die Phosphorsäure gründlich mit Wasser (mindestens 5 s) abgespült werden.
7. Auftragen des Adhäsivsystems und Polymerisation
Vor diesem Schritt sollte - um eine vorzeitige Polymerisation durch eine intensive Beleuchtung zu verhindern - das Behandlungsgebiet etwas abgedunkelt werden. Da das Angebot an Adhäsivsystemen sehr umfangreich ist, lassen sich schwer allgemeingültige Anweisungen geben. Generell sollte das Auftragen des Adhäsivsystems stets nach Herstellerangaben erfolgen. Wichtig ist es, das Adhäsivsystem ausreichend lange (mindestens 10 s) auf die Zahnoberfläche einwirken zu lassen; einige Hersteller empfehlen zusätzlich, das Adhäsivsystem einzumasieren. Danach müssen die Überschüsse vorsichtig mit Druckluft entfernt werden, bevor die Schicht 20 s lang auspolymerisiert werden kann.
Zur Polymerisation eines lichthärtenden Adhäsivs ist eine auf den Photoinitiator abgestimmte Polymerisationslampe notwendig. Die Energie des Lichtes sollte dabei 500 mW/cm2 nicht unterschreiten. Inzwischen haben sich LED Lampen durchgesetzt. Sie haben gegenüber herkömmlichen Halogenlampen folgende Vorteile:
- mehr Energie bei geringerer Hitzeentwicklung,
- leiser, da keine Kühlung notwendig ist,
- schnurlos, kleiner und leichter,
- bessere Tiefenhärtung [BRUNTON 2007].
Einige Polymerisationslampen weisen zudem einen „soft start-Modus“ auf. Das bedeutet, dass die ersten 10 s initial mit einer geringeren Lichtintensität (200 - 250 mW/cm2) bestrahlt wird. Dadurch sollen angeblich bessere Randqualitäten erreicht werden [ERNST et al 2003, SANTOS et al 2006]. Diese These konnte allerdings in einer von Frau OFArzt Dr. Peggy WOLTER (geborene TOUTENBURG) in einer an der Julius-Maximilians-Universität Würzburg bei Herrn Prof. Dr. Klaiber durchgeführten Dissertation nicht verifiziert werden. Mit dem „soft start-Modus“ polymerisierte Kompositfüllungen zeigten zwar in elektronenmikroskopischen Aufnahmen eine bessere Randqualität; im Farbstoffpenetrationstest schnitten sie jedoch schlechter ab [TOUTENBURG 2001].
8. Applikation des Komposits - Schichttechnik
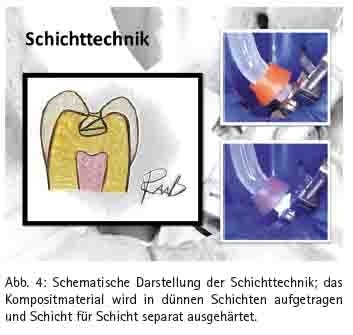
Da bei lichthärtenden Kompositen das Polymerisationslicht – in Abhängigkeit von der Farbe - nicht besonders tief in das Füllmaterial eindringt, wird empfohlen, Komposite in dünnen Schichten (maximal 2 mm; Abb. 4) aufzutragen und separat durch Lichtzufuhr auszuhärten. Dabei kommt es durch den Sauerstoff der Luft an der Oberfläche zu einer so genannten Sauerstoffinhibitionsschicht bestehend aus Monomeren. Sie ermöglicht, dass sich weitere aufgetragene Schichten des Komposits mit den vorherigen Schichten verbinden. Das Schichten hat zudem den Vorteil, dass sich der C-Faktor (Quotient aus gebundener zu ungebundener Fläche). verringern lässt. Da Komposit beim Polymerisieren schrumpft, können – wenn eine Kavität mit einer großen gebundenen Fläche ohne Schichttechnik aufgefüllt wird – Spannungen entstehen, die eine Randspaltbildung fördern. Das Kompositmaterial sollte daher systematisch geschichtet werden.
Jede Schicht sollte gemäß Herstellerangaben polymerisiert werden. Durchschnittliche Zeiten sind dabei: 20 s pro Schicht bei Polymerisationslampen mit einer Leistung von 500 – 1100 mW/cm2 - und 10 s bei einer Polymerisationslampe mit einer Leistung von über 1100 mW/cm2. Dabei ist zu beachten, dass die Effektivität der Polymerisation von folgenden Faktoren abhängt:
- Intensität der Lichtquelle und Wellenlänge,
- Entfernung,
- Einfallswinkel,
- Zusammensetzung und Farbe des Komposits [HELLWIG et al 2003].
In den letzten Jahren hat sich die Empfehlung durchgesetzt, am Kavitätenboden eine dünne Schicht dünnfließenden Kunststoff mit einem verringerten Füllstoffanteil zu applizieren. Es soll dadurch ein sauberes Ausfließen des Kavitätenbodens erreicht werden und auftretende Kräfte sollen abgefedert werden. In einer 2013 von ZHAO et al. durchgeführten Studie konnte diese These jedoch nicht verifiziert werden.
Bei der Modellation der Kaufläche sollte man sich am natürlichen Zahn orientieren [RAAB 2012]. Die Vorstellung, alle Funktionsflächen einer Kaufläche seien konvex und alle Fissuren geradlinig entsprechend der Grenzbewegungsbahnen des Unterkiefers, führte in der Kronen- und Brückenprothetik zu stilisierten Modellationen, die oft zu Okklusionsstörungen führten. Aus der Analyse natürlicher Kauflächen ergab sich, dass die Funktionsflächen nicht allseitig konvex sind, sondern Konvexitäten und Konkavitäten sich abwechseln und die Fissuren geschwungen gestaltet sind (Abb. 5). Diese fließenden Übergänge in einer Kaufläche lassen mehr Freiheit bei Bewegungen in sagittaler und transversaler Richtung zu [FREESMEYER 1995].
9. Ausarbeitung, Okklusionskontrolle und Politur
Bei der Ausarbeitung wird das grob modellierte Relief noch mit rotierenden Instrumenten, wie z. B. einer diamantierten abgerundeten „Granate“ mittlerer Körnung bei einer mittleren Umdrehungszahl von etwa 10 000 - 20 000 Umdrehungen/Minute mit ausreichender Wasserkühlung nachbearbeitet. Die Okklusion wird anschließend mit Okklusionspapier in Statik und Dynamik überprüft und ggf. korrigiert.
Um eine Plaqueablagerung zu minimieren, sollte die Füllung anschließend noch poliert werden. Da Kompositmaterialien in der Mundhöhle quellen können, sollte nach 24 h noch einmal nachpoliert werden, um einen glatten Übergang zwischen Zahn und Füllung zu gewährleisten.
Fazit
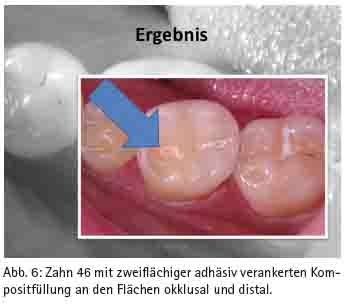
Bei Beachtung der zur Zeit bekannten Verarbeitungshinweise ist es möglich, dass eine Kompositfüllung eine etwa gleich lange Lebenserwartung wie eine Amalgamfüllung erreichen kann [HICKEL et al 2001]. Dadurch muss der Patient nicht mehr zwischen „Haltbarkeit“ vs. „Ästhetik“ abwägen, sondern kann sich – wenn keine Kontraindikationen, wie z. B. Allergien gegen eines oder mehrere der verwendeten Materialien oder eine fehlende Möglichkeit einer adäquaten Trockenlegung [DGZMK 2005] bestehen - für eine weniger auffällige zahnfarbene adhäsiv verankerte Kompositfüllung (Abb. 6) entscheiden.
Neben den dargestellten theoretischen Grundlagen spielt zudem auch die Erfahrung des Behandlers eine gewisse Rolle. Das am Anfang des Textes aufgeführte Zitat aus dem 1832 posthum veröffentlichten Werk „Vom Kriege“ des preußischen Generals Carl von Clausewitz - „Aus dem Wissen muss ein Können werden!“ – gilt daher auch für die Zahnmedizin.
Datum: 30.07.2015
Quelle: Wehrmedizin und Wehrpharmazie 2015/2