DAS ERSTE KONTINGENT RESOLUTE SUPPORT AUS SICHT DES ORALCHIRURGEN
Nach insgesamt 36 Kontingenten ISAF endete dieser Einsatz zum 31. Dezember 2014. Die Nachfolgemission Resolute Support (RS) startete damit zum 1. Januar 2015 mit dem Ziel, aus einem aktiven Kampfeinsatz in eine Unterstützungsmission zu wechseln.
Der Fokus bei RS liegt eher in der Ausbildung und Beratung. Im Norden ist die Bundeswehr noch in Mazar e Sharif mit dem TAAC („Train Advice Assist Command“) North vertreten, welches sie auch führt.
Für den Sanitätsdienst bedeutet RS ebenfalls eine Veränderung. Zum einen sind unter dem neuen Mandat für RS deutlich weniger Soldaten gefasst, was auch bedeutet, dass weniger Soldaten versorgt werden müssen. Zum anderen zieht sich die Bundeswehr aus der Fläche zurück und übergibt mehr und mehr Aufgaben an die lokalen Sicherheitsbehörden, was bedeutet, dass weniger Kampfhandlungen und damit auch weniger Verletzte zu erwarten sind.
Innerhalb der Sanitätskompanie sind an ärztlichen Kollegen noch drei Anästhesisten (2 x DEU, 1 x NL), drei Chirurgen (2 x DEU, 1 x NL), ein Radiologe (DEU), ein Internist (DEU) ein Truppenarzt (DEU, NL, Armenien; Georgien; Finnland) und ein Oralchirurg (DEU) vertreten. Für die Zahnmedizin bedeutete dies, dass der unter ISAF noch zusätzlich tätige Zahnarzt (BEL) weggefallen ist und die gesamte Zahnmedizin inklusive der Oralchirurgie nun durch den Oralchirurgen bewältigt werden muss.
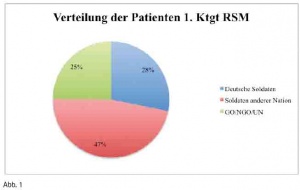
Im Zeitraum des ersten Kontingentes RS wurden 298 Patienten durch den Oralchirurgen behandelt. Die Verteilung der Patienten ist in der Abbildung 1 dargestellt.
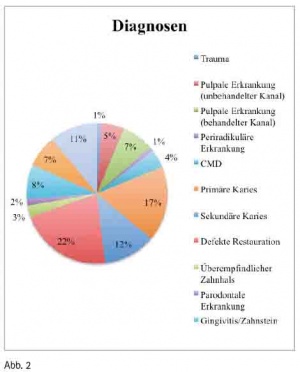
Blickt man auf die verschiedenen Diagnosen, so findet man folgende Verteilung unter den ambulant behandelten Patienten (s. Abb. 2).
Der Fokus liegt dabei deutlich auf der Behandlung von Karies, gefolgt von der Behandlung defekter Restaurationen. Die meisten der ambulanten Patienten waren armenische, georgische und mongolische Soldaten. Diese wiesen oftmals einen Zahnstatus auf, der weniger einer Einteilung als DFC 2 sondern am ehesten einer DFC 3 entspricht.
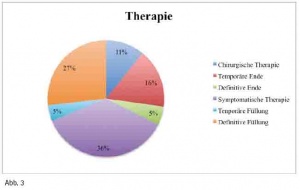
Die behandelten deutschen Soldaten hatten eher kleinere Defekte zu versorgen. Oftmals handelte es sich dabei um das Wiederbefestigen einer Restauration oder die Behandlung einer Füllungsfraktur. Folgende Therapien wurde dabei bei den zu behandelnden Patienten durchgeführt (s. Abb. 3).
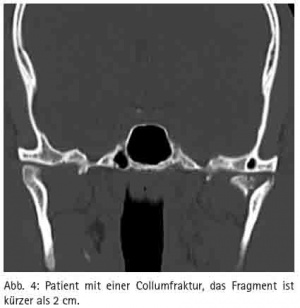
Es wurden nicht nur ambulante Patienten behandelt, sondern auch die Primärversorgung von Traumapatienten mit abgedeckt. Im Zeitraum wurden insgesamt zwei Mal Patienten in das Lazarett gebracht. Beim ersten Mal handelte es sich um drei afghanische Soldaten, welche im Rahmen eines IED Anschlages verwundet wurden. Davon war einer leicht verletzt, einer hatte eine Collumfraktur (Abb. 4) und der andere eine Jochbeinfraktur, die allerdings nicht disloziert waren (Abb. 5). Die Collumfraktur wurde durch den Oralchirurgen über eine mandibulo-maxilläre Schienung versorgt, das Jochbein bedurfte keiner Versorgung, da es nur geringfügig frakturiert und nicht disloziert war.
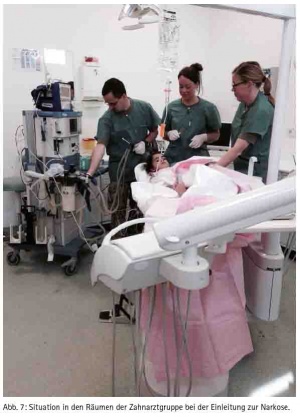
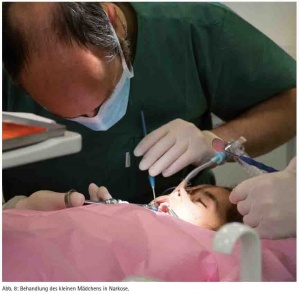
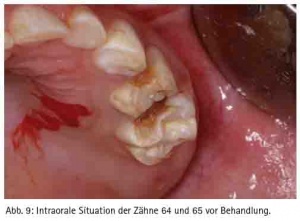
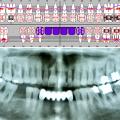
Beim zweiten Mal wurde ein fünfjähriges Mädchen mit schwerem Schädel-Hirn-Trauma eingeliefert, das zuvor einen Verkehrsunfall erlitten hatte. Bei diesem Mädchen zeigte das CT nicht nur einen gestreckten Nervus opticus, sondern auch eine Fraktur des Jochbeins rechts sowie eine Stirnhöhlenimpressionsfraktur und eine Fraktur des Os parietale rechts (Abb. 6). Aufgrund der Einblutung in das Gehirn und der massiv instabilen Situation wurde von einer operativen Versorgung abgesehen und die Patientin nach Stabilisierung auf die Intensivstation des Lazarettes verlegt. Hier zeigte sich innerhalb der ersten Woche, dass die Patientin Automatismen und ein massives Zähneknirschen entwickelte. Durch die Anfertigung einer Tiefziehschiene als Schutz konnte eine Beschädigung der Milchzähne verhindert werden, wobei die Abdrucknahme sich als äußerst schwierig erwies, da keine passenden Abformlöffel zur Verfügung standen, so dass ein Abdruck im Sinne einer Bissnahme mit einem Knetsilikon genommen wurde und dieser dann entsprechend in Form gebracht wurde. Im Verlauf der Genesung wurde beschlossen, die Frakturen nicht zu versorgen, da völlig unklar war, mit welcher Prognose die Patientin aus dem Trauma herausgeht. Nach vier Wochen wurde die Patientin extubiert und hat hier bei uns mit Unterstützung der Physiotherapeutin (NL) das Laufen und Sprechen wieder erlernt. Zum Abschluss des Aufenthaltes wurde mit den Eltern besprochen, dass eine Zahnbehandlung notwendig sei, da nicht wenige Milchzähne eine Karies aufwiesen. Die Eltern haben dankbar in die Behandlung eingewilligt und drei Tage vor der Entlassung wurde die Sanierung der erkrankten Milchzähne durchgeführt. Dabei wurden an den Zähnen 54 und 55 eine Milchzahnendo eingeleitet, der Zahn 64 entfernt und die Zähne 65, 75, 75, 73, 83, 84 und 85 mit Füllungen versorgt. Die Behandlung erfolgte in Allgemeinanästhesie in den Räumlichkeiten des Oralchirurgen (Abb. 7, 8 und 9). Nach komplikationslosem Heilungsverlauf konnte die Patientin in die Obhut der Eltern entlassen werden.
Besonders die traumatologischen Fälle zeigen deutlich, weshalb ein Oralchirurg hier im Einsatz gebraucht wird: Zum einen bei der Primärdiagnostik und der Beurteilung der Frakturen im Gesicht, Beratung des behandelnden Teams über die Notwendigkeit und Möglichkeiten der Versorgung (hier ist es der fachzahnärztlichen Weiterbildung zu verdanken, dass man diese Art von Verletzungen beurteilen kann), ferner die Behandlung des Bruxismus und die Herstellung der Schiene (auch hier ist das Zähneknirschen bei beatmeten Patienten aus der klinischen Weiterbildung bekannt) und die abschließende Sanierung in ITN.
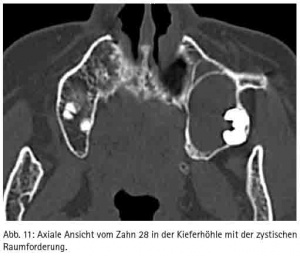
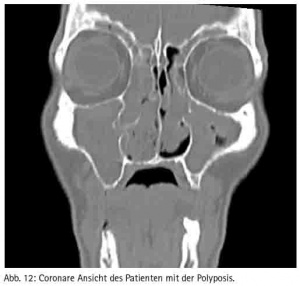
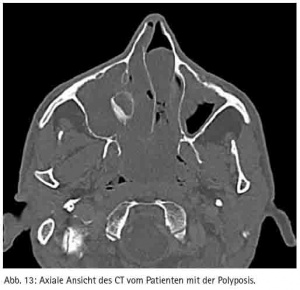
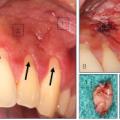
Neben den Traumapatienten wurden auch vier Patienten in ITN behandelt, weil entweder die Zähne so entzündet waren, dass eine Behandlung in Lokalanästhesie nicht möglich war (beide Male Zahn 38) oder der Eingriff an der Kieferhöhle stattfand (verlagerter Zahn 28 mit massiver Zyste (Abb. 10, 11) und Polyposis beidseits (Abb. 12, 13).
Zieht man ein Fazit aus dem Einsatz, so ist der Dienstposten des Oralchirurgen nach wie vor notwendig. Alle Traumapatienten hatten eine Verletzung im Gesicht und wurden durch den Oralchirurgen mitversorgt. Die Beteiligung von Nationen an dem Einsatz, welche die DFC nicht umsetzen, erfordert neben der Zahnmedizin oftmals auch die Notwendigkeit von dentoalveolären Eingriffen sowie von Eingriffen in ITN inklusive der stationären Betreuung.
Für das erste Kontingent RS kann ich abschließend festhalten, dass die Zusammenarbeit mit den ärztlichen Kollegen sehr gut war. Der Oralchirurg war vollständig in das ärztliche Team integriert und die Fähigkeiten des Oralchirurgen außerhalb der allgemeinen Zahnmedizin wurden gerne angenommen, zum Wohle der Patienten.
Datum: 30.07.2015
Quelle: Wehrmedizin und Wehrpharmazie 2015/2