Defektdeckung an der unteren Extremität durch Suralis-Lappenplastik: eine anatomische Studie
Aus der Abteilung für Orthopädie und Unfallchirurgie, Septische und Rekonstruktive Chirurgie1 (Leitender Arzt: Oberstarzt Prof. Dr. C. Willy) des Bundeswehrkrankenhauses Berlin (Chefarzt: Admiralarzt Dr. K. Reuter) und dem Bereich Plastische, Ästhetische und spezielle Handchirurgie2 (Leiter: Prof. Dr. S. Langer) der Klinik und Poliklinik für Orthopädie, Unfallchirurgie und Plastische Chirurgie (Geschäftsführender Direktor: Prof. Dr. C. Josten) des Universitätsklinikums Leipzig AöR
Zusammenfassung
Trotz der zunehmenden Bedeutung von freien mikrovaskulär anastomosierten Lappenplastiken zur Deckung von Defektwunden bestehen unverändert Indikationen für gestielte lokale Plastiken.
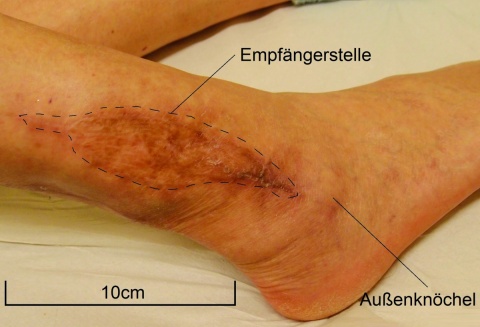
An einem Leichenpräparat werden Anatomie und Technik der Präparation einer Suralis-Lappenplatik erörtert. Das Ergebnis einer Defektdeckung am Außenknöchel mit dieser Technik wird an einem Patientenbeispiel vorgestellt.
Die Suralis-Lappenplastik kann bei der Versorgung einsatzbedingter Defektwunden am Unterschenkel von wehrmedizinischen Interesse sein.
Stichworte: Defektwunde, Lappenplastik, gestielte Suralis-Lappenplastik, Anatomie
Keywords: defect wound, flap surgery, based sural fasciomuscular flap, anatomy
Einleitung
Ein hoher Anteil der Verletzungsmechanismen in einsatzchirurgischen Szenarien führt zu schwer kontaminierten und infizierten Defektwunden. Nach frühzeitig vorzunehmender multimodaler Sanierung der septischen Defektwunden kommen neben der Behandlung von Knochendefekten verschiedene Techniken zur Deckung von Haut- und Weichteilen zum Einsatz [1].
Defektdeckungen an der unteren Extremität stellen nach wie vor eine Herausforderung für die Chirurgie dar. Auch wenn freie Lappenplastiken mit mikrovaskulärer Anastomosierung zunehmend an Bedeutung gewinnen, gibt es zahlreiche Indikationen für lokale Lappenplastiken. Eine bewährte und zuverlässige Methode ist die distal gefäßgestielte Suralis-Lappenplastik. Diese kann für die Deckung von Wunden bis zu einer Größe von 10 cm x 15 cm in den Bereichen der Malleolen sowie der Ferse und des Fußrückens zum Einsatz kommen. Voraussetzung ist eine ausreichende Gefäßversorgung über die Arteria fibularis, die über ein Perforatorgefäß den Lappen retrograd versorgt.
Anatomie
Als Leitstruktur einer Suralis-Lappenplastik dienen der Nervus suralis mit seinen Begleitarterien und -venen sowie die Vena saphena parva. Beim Nervus suralis handelt es sich um einen rein sensiblen Nerven, der die Haut des posteriorlateralen Unterschenkels und den lateralen Fußrand versorgt. Im Regelfall bildet sich der Nervus suralis aus dem Zusammenschluss der Nervi cutaneus surae medialis (aus dem Nervus tibialis) und lateralis (aus dem Nervus peroneus communis). Die Fusion erfolgt meistens im distalen Drittel des Unterschenkels. Es sind zahlreiche Variationen der Verläufe möglich [3].
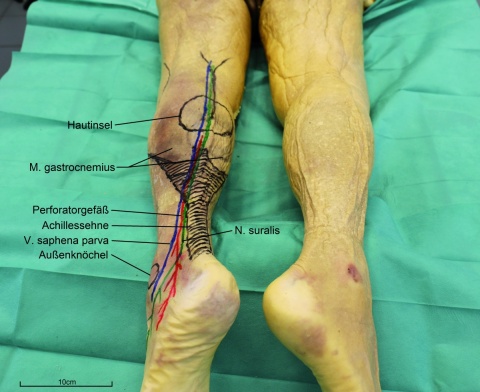
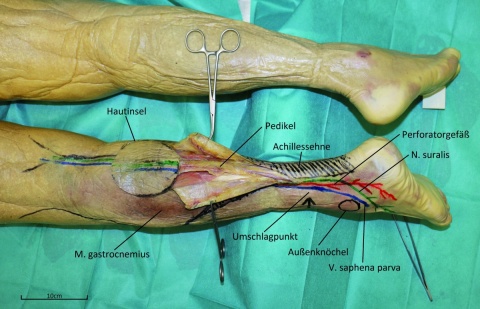
Antegrad erfolgt die Gefäßversorgung über drei Arterien, die der Arteria poplitea entspringen und über dem Musculus gastrocnemius verlaufen. Zudem ergänzen Perforatoren, die den Musculus gastrocnemius durchtreten und mit den suralen superfizialen Arterien anastomosieren, die antegrade Versorgung [2, 4]. Retrograd findet die Gefäßversorgung über ein septokutanes, der Arteria fibularis entspringendes Perforatorgefäß, das etwa fünf Zentimeter proximal der Außenknöchelspitze liegt, statt. Die venöse Drainage von Haut und Faszie des Suralis--Lappens erfolgt primär über die Vena saphena parva zur Fossa poplitea in die Vena poplitea.
Präparation
Im Rahmen der Erstellung
einer Dissertation am Universitätsklinikum Leipzig erfolgten die Präparation an einer Leiche sowie die Nachuntersuchung von Patienten, die mit einer Suralis-Lappenplastik versorgt wurden.Der Patient wird in Bauchlage gelagert. Die Hautinsel w
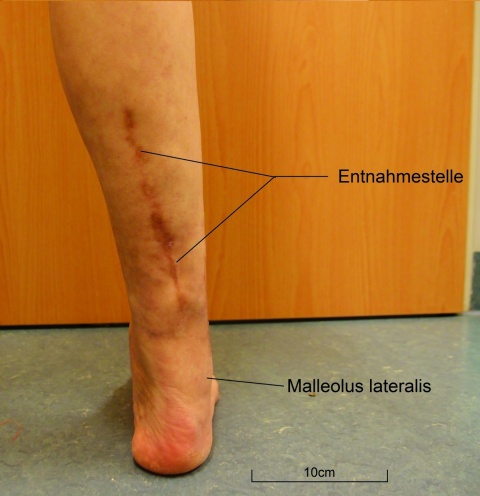
ird am Unterrand des M. gastrocnemius eingezeichnet. Sie sollte größer als der zu deckende Defekt gewählt werden. Unter Mitnahme der Unterschenkelfaszie werden die Hautinsel umschnitten und die Vena saphena parva sowie der begleitende Nervus suralis subfaszial identifiziert und abgesetzt. Bei der adipofaszialen Variante wird die Lappeninsel entsprechend ohne die Haut gehoben; der der Entnahmedefekt kann dann primär verschlossen werden. Als nächstes erfolgt eine zentrale Inzision der Haut vom distalen Pol der Hautinsel zwei bis drei Querfinger über dem Außenknöchel; es wird ein etwa vier Zentimeter breiter Streifen aus Haut und Faszie präpariert, in dem die Gefäße verlaufen. Die Höhe des Umschlagpunktes ist in Abbildung 2 mit einem Pfeil eingezeichnet. Die Sehnenscheide der Achillessehne muss dabei unbedingt belassen werden, um eine Spalthautdeckung des Hebedefektes zu ermöglichen. Schließlich wird der Lappen unter der Hautbrücke getunnelt und nach distal auf die Defektstelle geschwenkt. Der Hebedefekt im Bereich des Stiels kann primär verschlossen werden, im Bereich der Hautinsel erfolgt die Deckung meist mit Spalthaut. Insbesondere bei adipöser Weichteilsituation kann es sinnvoll sein, die Hautbrücke zu durchtrennen, um eine venöse Stauung zu verhindern. Zur Verbesserung der venösen Abflusssituation kann zudem der Stiel ebenfalls mit Haut gehoben werden. Besonders wichtig ist es, Spannung am Umschlagpunkt des Stiels zu vermeiden, eventuell sollte man hier auf eine primäre Naht der Haut verzichten und stattdessen Spalthaut transplantierenFazit für die Praxis
Die Anwendung einer Suralis-Lappenplastik stellt eine sichere und zuverlässige Methode dar, Defekte an der unteren Extremität zu decken. Im Vergleich zu freien Lappenplastiken ist die Operationszeit kürzer, die benötigten apparativen Voraussetzungen geringer und auch mikrochirurgisch nicht erfahrene Chirurgen können die Operation durchführen. Nachteil sind der Entnahmedefekt und die beschränkte Fläche des transplantierbaren Gewebes. Das Verfahren ist bei geeigneter Lokalisation auch für die Versorgung einsatzbedingter Defektwunden geeignet.
Literatur
Willy C, Friemert B, Gutcke A, Johann M, Kollig E: Die Septische Defektwunde. Wehrmedizinische Monatsschrift 2014; 58(12): 407 - 412.
Ameil M, Avisse C, Agathe-Nerine J, Belair F, Greco J, Delattre J: Anatomic basis for use of a distal pedicle leg flap. Surg Radiol Anat 1991; 13(1): 1 - 6.
Mahakkanukrauh P, Chomsung R: Anatomical variations of the sural nerve. Clin. Anat 2002; 15: 63 - 266.
Le Fourn B, Caye N, Pannier M (2001). Distally based sural fasciomuscular flap: Anatomic study and application for filling leg or foot defects. Plast. Reconstr. Surg. 2002; 107: 67 - 72.
Bildquelle: S. Michel, Berlin/Leipzig
Für die Verfasser:
Oberstabsarzt Sebastian Michel
Bundeswehrkrankenhaus Berlin, Abtl. XIV
Scharnhorststr. 13, 10115 Berlin
E-Mail: [email protected]
Datum: 23.01.2017
Quelle: Wehrmedizinische Monatsschrift 2017/1