PRÄIMPLANTOLOGISCHE REKONSTRUKTION DES ALVEOLARFORTSATZES
- MIT ANATOMISCH GEFORMTEN KNOCHENTRANSPLANTATEN
Um ein optimales ästhetisches implantologisches Ergebnis zu erzielen, muss das Implantat in ein biologisch adäquates, gut vaskularisiertes - und damit vitales - Knochenlager eingebracht werden. Nur so kann auch das umgebende Weichgewebe entsprechend gestützt werden und so zu einer entsprechenden Ästhetik beitragen. Gleichzeitig ermöglicht das ausreichend dimensionierte Implantatlager eine korrekte dreidimensionale Positionierung des Implantates, welche wiederum eine gleichbedeutende Grundvoraussetzung für ein optimales ästhetisches Ergebnis ist.
Nur wenn das Implantat von genügend vitalem Knochen umgeben ist, d. h. das Implantatlager biologisch adäquat ist, kann der Prozess der Osseointegration in kürzester Zeit vollständig ablaufen. Neben dem Volumen bekommen die Form und insbesondere die vestibuläre Kontur des Knochentransplantates eine entscheidende Bedeutung. Um gute ästhetische und funktionelle Ergebnisse erzielen zu können, muss die prothetisch korrekte Implantatposition, zunächst ungeachtet etwaiger Hartgewebedefekte, präimplantologisch definiert und das dreidimensionale Verhältnis zwischen Knochen und Implantat beachtet werden. Die Entscheidung für einen lokalen Knochenaufbau erfolgt aufgrund der präimplantologischen Diagnostik, die neben der klinischen Untersuchung in schwierigen Fällen durch eine dreidimensionale Bildgebung unterstützt werden kann. Neben autogenem Knochen kommen auch alloplastische Materialien zur Rekonstruktion des knöchernen Defektes zum Einsatz.
Sowohl synthetisch hergestellte Knochenersatzmaterialien wie Hydroxylapatite, Tricalciumphosphate und bioaktive Gläser als auch anorganischer boviner Knochen und koralline Strukturen finden für augmentative Maßnahmen Anwendung.
Als Spenderareal können mehrere Körperbereiche in Betracht gezogen werden. Um Alveolarkammdefekte zu rekonstruieren, werden i. d. R. Knochenblöcke und/oder Spongiosa aus dem Becken oder aus dem Gesichtsschädel, entsprechend der Größe des Substanzverlustes, entnommen.
Die Entnahme von intraoralen Knochentransplantaten erfolgt aus den folgenden Spenderarealen: Tuberbereich der Maxilla, Symphysenregion im Kinnbereich, Unterkieferaußenrand oder -retromolarregion. der Transplantate kann zwischen sog. Blocktransplantaten oder partikulärem Knochen unterschieden werden.
Die Blocktransplantate wiederum werden in mono- und bikortikale Transplantate unterteilt. Die intraorale Gewinnung von Knochentransplantaten stellt einen lokal begrenzten chirurgischen Eingriff dar. Dieser kann in der Regel in Lokalanästhesie durchgeführt werden und ist somit für den Patienten im Hinblick auf die Ausweitung des Operationsfeldes umschriebener. Ferner sollte die Philosophie des autogenen Knochentransfers mit minimaler Belastung für die Patienten verfolgt werden. Aus diesen Anforderungen an eine Rekonstruktion, insbesondere im ästhetischen Bereich, haben wir die Crista zygomatico-alveolaris als Spenderareal für autogene Knochentransplantate entwickelt. Transplantate aus dieser Region haben den entscheidenden Vorteil, dass sie konvex geformt sind und somit eine Rekonstruktion analog zu den natürlichen Juga alveolaria erlauben. Mittlerweile sind von den Autoren über 140 Patienten mit dieser Rekonstruktionstechnik behandelt worden.
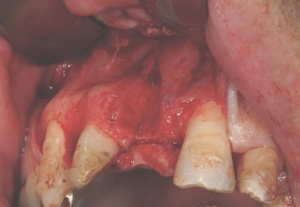
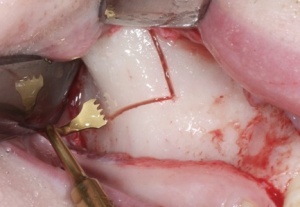
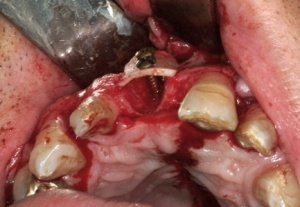
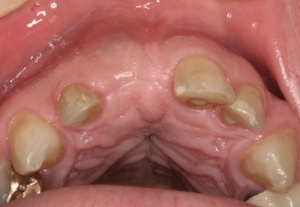
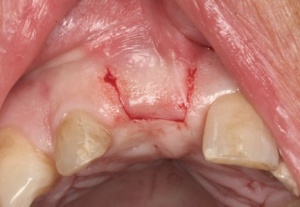
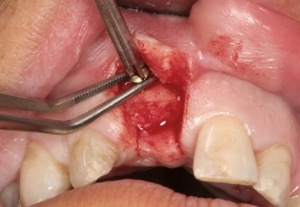
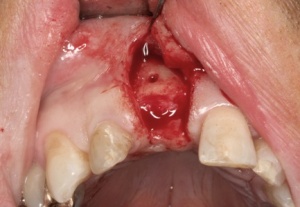
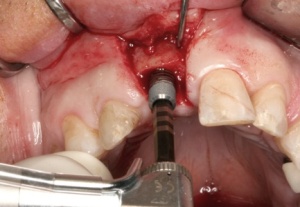
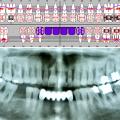
Abbildungen 1 und 2 zeigen einen typischen Defekt der konturgebenden Knochenprojektion im Frontzahnbereich, wie er z. B. - wie hier dargestellt - nach Trauma oder Entzündung entstehen kann (Abb.1 und 2).
Die Rekonstruktion sollte insbesondere in diesem sensiblen Bereich nicht simultan mit der Implantation, sondern präimplantologisch erfolgen. Die Rekonstruktion der sagittalen Projektion im Frontzahn- sowie der transversalen Projektion im Seitenzahnbereich der Juga alveolaria stellt einen hohen Anspruch an die chirurgische Behandlung dar, zumal die Wiederherstellung der gemeinsam mit der Hartgewebsunterlage geschrumpften Weichgewebsdecke bereits vor Behandlungsbeginn berücksichtigt werden muss. Bei Patienten mit hoher Lachlinie, eigentlich aber in jedem Fall der Rekonstruktion des Alveolarfortsatzes, muss die ursprüngliche Projektion nicht nur wiederhergestellt, sondern sogar leicht überdimensioniert gestaltet werden, da das Implantat - gegenüber einer natürlichen Zahn wurzel - von 1 mm - 1,5 mm Knochen allseitig umgeben sein sollte.
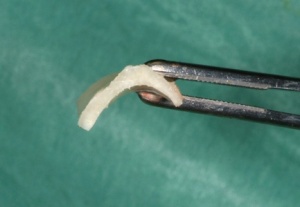
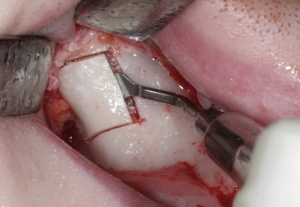
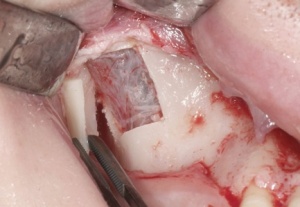
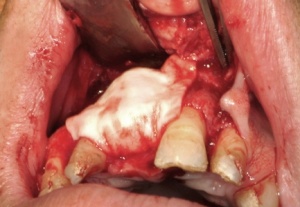
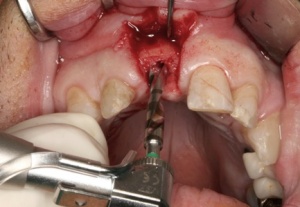
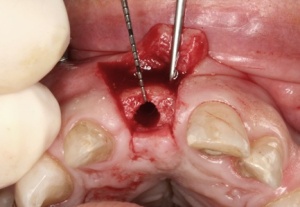
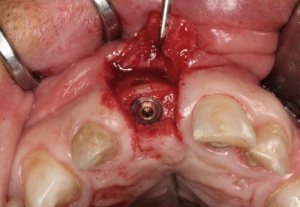
Mit einem Transplantat aus der Crista zygomatico- alveolaris lassen sich diese Forderungen erfüllen: Durch ein (teil-)ringförmiges Knochentransplantat wird ein der Idealsituation vergleichbares Knochenprofil erzielt, das einem hohen ästhetischen Anspruch gerecht wird, ohne durch Bindegewebetransplantate oder Knochenersatzmaterialien zusätzliche Veränderungen der Projektion des Weichgewebes vornehmen zu müssen. Mittlerweile stellt die Versorgung mit einem Transplantat von der Crista zygomaticoalveolaris in unserer Klinik den Standard für eine einzelzahnbezogene Knochenaugmentation im Frontoder Seitenzahnbereich dar. Voraussetzung für die Entnahme in dieser Region ist der fehlende anamnestische Nachweis von Kieferhöhlenbeschwerden sowie die Radioluzenz des Sinus maxillaris. Nach lokaler Schmerzausschaltung mittels Leitungsanästhesie des N. palatinus und N. infraorbitalis erfolgt die Darstellung der Crista zygomatico-alveolaris über eine subperiostale Präparation. Eine Darstellung des N. infraorbitalis ist nicht erforderlich, da die spätere Entnahmestelle deutlich lateral des Foramen infraorbitale liegt. Mittels piezochirurgischer Präparationstechnik wird ein ca. 1,6 cm2 großer kortikaler Knochenspan gehoben. Die Gefahr einer Perforation der Schleimhaut des Sinus maxillaris wird durch eine Ultraschallpräparation des Knochens mittels Piezochirurgie (Mectron ®, Carasco-GE, Italien) erheblich minimiert (Abb. 2-4).
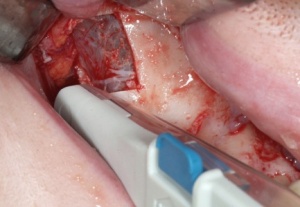
Alternativ kann das Transplantat auch mit rotierenden Instrumenten präpariert werden, jedoch ist hier die Gefahr einer Perforation der Schneider’schen Membran höher. Nach der Osteotomie kann das Transplantat vorsichtig von der Kieferhöhlenschleimhaut gelöst werden (Abb. 5-6).
Aufgrund der natürlichen konvexen Wölbung des Transplantates entsteht eine Distanz zwischen Lagerknochen und Transplantat, die mit Knochenspänen aus der Entnahmeregion der Crista zygomatico-aveolaris aufgefüllt wird. Diese werden mit dem Bonescraper (Divisione Medicale Meta, Reggio Emilia, ITALY) gewonnen (Abb. 7).
Das Knochentransplantat wird mittels zweier 1,3 mm bzw. 1,5 mm messender Osteosyntheseschrauben (Fa. Synthes, Umkirch, Deutschland) im Sinne einer Zugschraubenosteosynthese am Lagerknochen fixiert. Hierzu werden bei der Verwendung von 1,5 mm Schrauben zwei sog. Gleitlöcher mit dem Durchmesser 1,5 mm in das Transplantat gebohrt. Für die Kantenglättung und auch die Gleitlochpräparation wird der Knochenpräparierblock (Karl Storz Endoskope, Tuttlingen, Deutschland) verwendet. (Abb. 9)
Bohrung der Schraubenlöcher im Lagerknochen erfolgt mit einem Bohrer mit einem Durchmesser von 1,1 mm. Durch das 2- Schrauben- Gleitloch-Fixationsprinzip wird gewährleistet, dass das Transplantat lagestabil fixiert ist. (Abb. 10)
Der Spalt zwischen Transplantat und Lagerknochen wird nun mit den gewonnenen Knochenspänen aufgefüllt. Nach Schlitzung des Mukoperiostlappens wird das Transplantat mit einer resorbierbaren Kollagenmembran (Bio Gide©, Fa. Geistlich, Wolhusen, Schweiz) abgedeckt, der Mukoperiostlappen reponiert und die Wunde mit einer resorbierbaren Naht (Vicryl© 3.0, Ethicon, Norderstedt, Deutschland) zweischichtig speicheldicht verschlossen. (Abb. 11)
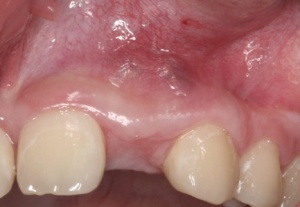
Die Einheilzeit für die Transplantate beträgt 10 - 12 Wochen. (Abb. 12)
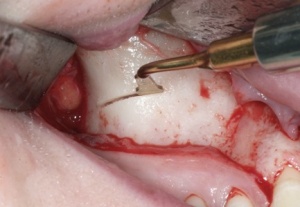
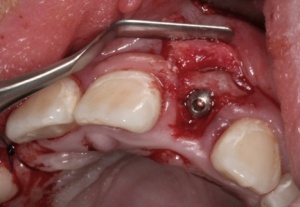
Nach dieser Phase erfolgen die Wiedereröffnung und die Entfernung der Osteosyntheseschrauben sowie die simultane Insertion des Implantates, das jetzt prothetisch korrekt in biologisch adäquaten Knochen inseriert werden kann. Die Schnittführung bei der Wiedereröffnung wird so gewählt, dass die Papillen nicht abgelöst werden, um jegliche Irritation und Schrumpfung zu vermeiden. (Abb. 13)
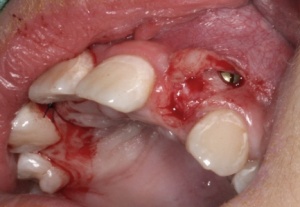
Aufgrund der kortikalen Struktur des Transplantates findet makroskopisch keine Resorption des Knochens statt. Nach Entfernung der Osteosyntheseschrauben tritt aus den Schrau benlöchern verstärkt Blut aus. (Abb. 14 und 15)
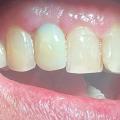
Diese Hyperämie ist als sicheres Zeichen eines eingeheilten Knochentransplantates zu werten, so dass hier nun ein korrekt platziertes Implantat eingebracht werden kann. (Abb. 16-19)
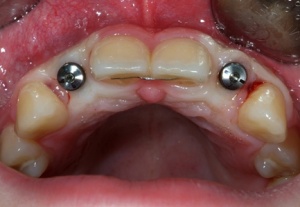
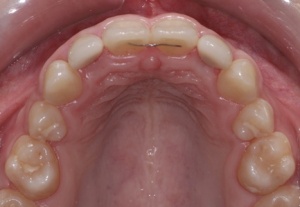
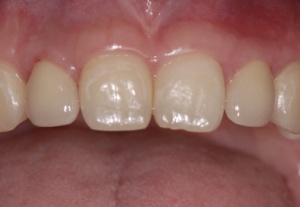
Die Einheilzeit für die Implantate beträgt drei Monate. Anschließend erfolgt die Freilegung und prothetische Versorgung der Implantate. Die Freilegung erfolgt bei einem Implantatsystem mit konischer Innenverbindung (Astra Tech, Mölndal, Schweden) durch eine kleine Stichinzision und Verdrängen der Schleimhaut durch Eindrehen der Gingivaformer. Die keratinisierte Gingiva bleibt somit vollständig erhalten. Ein kurzzeitig auftretendes anämisches Gebiet ist hierbei für den Heilungsverlauf unbedeutend. Nach etwa einer Woche können die Implantate prothetisch versorgt werden. (Abb. 20-25)
Die Augmentation fehlender Knochensubstanz im Bereich des Kiefers vor implantologischer Versorgung war Thema etlicher klinischer Studien und Übersichtsarbeiten. Besonders Alveolarkammdefekte waren hier von größerem Interesse, da diese Substanzdefizite in der Regel einer optimalen Implantatposition entgegenstehen. Oftmals verhindern solche Defekte in ausgeprägten Fällen, ohne vorherige knöcherne Augmentation, das Einbringen eines enossalen Implantates in der prothetisch erforderlichen Position. Es wurden sowohl unterschiedliche Augmentationstechniken als auch -materialien diskutiert. Der autogene Knochen gilt jedoch immer noch als das Augmentationsmaterial, welches das schnellste und biologisch adäquateste Ergebnis bezüglich Knochenquantität und - qualität liefert. Ein ausreichendes Knochenlager ist unabdingbare Voraussetzung für eine erfolgreiche Osseointegration eines enossalen Implantates.
Durch die interaktive Bildanalyse von voxelbasierten Datensätzen (CT oder DVT) ist in den letzten Jahren eine verlässliche Behandungsplanung zunehmend vereinfacht worden. Mittlerweile gibt es verschiedene praxisreife Analysesoftwareanbieter, um das bestehende Knochenangebot zu analysieren und durch virtuelle Implantatpositionierung das notwendig zu ergänzende Knochenvolumen und dessen Dimensionierung vor Behandlungsbeginn zu definieren. Hierbei kann sowohl die zu erwartende Dimension des Implantataufbaus bereits in die Planung einbezogen als auch die Vektorausrichtung der Implantatachse im Hinblick auf die Bezahnung im Gegenkiefer berücksichtigt werden.
Konturgebende, kortikale Transplantate aus dem Jochbein finden sich bisher kaum in der Literatur. Andere Autoren beschreiben statt der Kombination eines als Matrix dienenden kortikalen Knochentransplantates mit simultaner Verfugung durch Knochenspäne die Gewinnung von soliden Zylindern bzw. partikulärem Material aus dem Jochbein. Die hier beschriebene Methode zur Gewinnung von ideal geformten Knochentransplantaten ist insgesamt wenig zeitaufwendig, komplikationsarm und gut in Lokalanästhesie durchführbar. Das Risiko der Verletzung der Schneider’schen Membran kann durch Anwendung der Piezosurgery© bei der Präparation minimiert werden. Postoperative Komplikationen, wie z. B. die einer Sinusitis maxillaris im Falle einer Verletzung der Kieferhöhlenschleimhaut, konnten bislang nicht beobachtet werden, da die Entnahmestelle nach dessen Reposition breitflächig vom Mukoperiostlappen abgedeckt wird und die Entnahmestelle zudem weit vom Wundrand entfernt ist.
Kainulainen zeigte, dass es bei der Entnahme von partikulärem Material aus dem Jochbein in 11 von 32 Fällen zur Perforation der Schneider’schen Membran kam, dies postoperativ jedoch zu keinen Beschwerden führte. Diese Ergebnisse decken sich mit unseren Beobachtungen von ca. fünfzehn Patienten, bei denen es zur Perforation der Schneider’schen Membran gekommen ist. Aufgrund seiner gewölbten Form ist die Kontaktfläche zwischen dem beschriebenen Knochentransplantat von der Crista zygomatico-alveolaris und dem Lagerknochen in der Regel zu jeder Seite lediglich strichförmig. Das Transplantat liegt nämlich nur an seinen Rändern dem Knochen an. Demgegenüber wird in der Literatur eine direkte Auflagefläche zwischen Transplantat und Lagerknochen gefordert. Es hat sich jedoch gezeigt, dass eine gewölbte kortikale Matrix, die entsprechend mit zwei Schrauben rotationsstabil fixiert wurde, ausreichend ist, um nach Auffüllen des Spaltes mit partikulärem autogenem Knochen ein biologisch adäquates Implantatlager zu bilden.
Knochen unterliegt stetigen Umbauprozessen; täglich werden etwa 0,7 % des menschlichen Knochens resorbiert und wieder aufgebaut. Der Umbau des augmentierten Knochens wird zunächst im leicht zu erschließenden partikulären Material stattfinden, ehe die Umbauprozesse das kortikale, konturgebende Transplantat erreichen. Die resorbierbare Kollagenmembran schützt das Augmentat in der Anfangsphase vor dem Einwachsen von Weichgewebezellen. Nach Rothamel sprießen nach einigen Wochen neue Blutgefäße in die Membran ein und erreichen dann auch das kortikale Transplantat aus der Richtung des Mukoperiostlappens.
Die Vorteile einer Knochenentnahme aus dem Bereich der Crista zygomatico-alveolaris liegen neben der Möglichkeit zur guten, übersichtlichen Darstellung der Spenderregion in der guten Knochenqualität und Knochenmorphologie. Die Crista zygomaticoalveolaris ist ein stabiler kortikaler Knochenpfeiler, der für die Druckaufnahme und -verteilung im Bereich des Gesichtsschädels von Bedeutung ist. Die starke Konvexität stellt den Übergang von der fazialen zur lateralen bzw. hinteren Kieferhöhlenwand dar.
Die Entnahmestellen im kranialen, jochbeinmassivnahen Abschnitt haben den Vorteil, dass keine Muskelansätze abgelöst werden müssen und dass die Crista zygomaticoalveolaris hier besonders stabil ausgeprägt ist. Im Falle des nicht frakturierten Gesichtsschädels bedeutet eine Entnahme eines Knochentransplantates mit der Größe von ca. 1,6 cm2 keine klinisch bedeutsame Schwächung der Pfeilerstruktur. Als limitierende Struktur ist die Kieferhöhlenschleimhaut zu nennen. Basierend auf der guten Übersichtlichkeit der Entnahmeregion, lässt sich unter sicherer Schonung des N. infraorbitalis die Hebung des Knochentransplantates vornehmen.
Ein einzelnes Transplantat dieser Spenderregion ist zur Rekonstruktion eines Alveolarkammdefektes von der Breite eines Zahnes absolut ausreichend. Wird das Knochentransplantat zur Augmentation im Oberkiefer benötigt, liegt bei dieser Entnahmeregion der Vorteil darin, dass das Wundgebiet auf den zu augmentierenden Quadranten selber beschränkt bleibt.
Die im Querschnitt des Knochentransplantates ersichtliche, ausgeprägte Konvexität ist bestens geeignet, die Morphologie der durch den Substanzverlust verloren gegangenen Juga alveolaria zu rekonstruieren und die vestibuläre Projektion des Defektes wiederherstellen zu können. Dies kann sekundäre, ästhetisch notwendige Weichgewebeaufbauten, die diese Struktur imitieren sollen, unnötig werden lassen.
Für die präimplantologische Rekonstruktion eines Knochendefektes im ästhetischen Bereich kann ein autogenes Knochentransplantat aus der Crista zygomatico-alveolaris als biologisch und von Seiten der Form her als adäquates Augmentat angesehen werden. Die Entnahmemorbidität ist hierbei sehr gering. Die gute Knochenqualität und ausreichende - quantität zur Konturgebung führt zu einem vorhersagbaren Ergebnis, sodass das konsekutiv eingebrachte Implantat von genügend vitalem Knochen umgeben ist, um eine gute Osseointegration zu bewirken und das umgebende Weichgewebe zu stützen, was wiederum eine unabdingbare Voraussetzung für ein ästhetisches Gesamtergebnis ist.
Datum: 01.04.2009
Quelle:
Wehrmedizin und Wehrpharmazie 2009/2
Wehrmedizin und Wehrpharmazie 2009/2