ENTZÜNDLICHE PARODONTALERKRANKUNGEN UND IHRE RELEVANZ IM EINSATZ - EINE ÜBERSICHT
Aus dem Fachzahnärztlichen Zentrum (Leiter: Oberfeldarzt M. Lüpke) des Bundeswehrkrankenhauses Hamburg
(Chefarzt: Oberstarzt Dr. J. Nakath)
von Michael Lüpke und Björn Greven
Zusammenfassung
Bei der Gingivitis und Parodontitis handelt es sich um entzündliche Parodontalerkrankungen mit hoher Prävalenz.
Sie sind auch unter den Soldaten der Bundeswehr weit verbreitet und verlaufen als primär chronische Erkrankungen oft unbemerkt. Bei reduzierter Immunantwort des Wirts kann es jedoch zur akuten Exazerbation kommen. Daraus resultierende Erkrankungsformen, wie der Parodontalabszess oder die nekrotisierende ulzerierende Gingivitis, können zu einer deutlichen Reduzierung des Allgemeinbefindens führen und dadurch die Einsatzfähigkeit erheblich beeinträchtigen. Statistisch gesehen, sind in Afghanistan etwa 10 Prozent der durchgeführten Notfallsitzungen durch parodontale Erkrankungen bedingt.
Bakterielle Biofilme (Plaque) sind wissenschaftlich als ätiologischer Hauptfaktor in der Pathogenese entzündlicher Parodontalerkrankungen anerkannt. Bakterielle Plaque setzen sich aus einer Vielzahl von Mikroorganismen zusammen, die sich auch bei parodontal gesunden Individuen als opportunistische Keime in der Mundhöhle befinden. Bei einzelnen fakultativ periopathogenen Keimen wird auch eine mögliche Infektion durch orale Aufnahme diskutiert. Weitere Kofaktoren, wie zum Beispiel der Nikotinkonsum, sind bei der Ätiologie von entzündlichen Parodontalerkrankungen bedeutsam. Auch psychosozialer Stress wird als ätiologischer Co-Faktor durch seinen Einfluss auf die individuelle Immunantwort diskutiert. Vor diesem Hintergrund stellt sich die Frage, ob nicht auch extreme Einsatzbelastungen für sich eine Rolle bei der Ätiologie entzündlicher Parodontalerkrankungen spielen können. Die Fragestellung ist in der wehrmedizinischen Forschung jedoch bislang weitgehend unberücksichtigt geblieben.
Inflammatory periodontal diseases and their relevancy in missions – an overview
Summary
Gingivitis and periodontitis are inflammatory periodontal diseases with high prevalence, which are also widespread among soldiers of the German Armed Forces. Due to its primary chronic course the disease often progresses unnoticed. However, a reduction of the immunological reaction can lead to an exacerbation. Periodontal abscesses or a necrotizing ulcerative gingivitis can reduce significantly the general condition that may affect the operational capabilities of soldiers, considerably. About 10 % of all emergency medical treatments in the Afghanistan military operation are carried out for periodontal reasons. It is generally accepted that a periopathogenic bacterial bio-film (plague) is the main etiolo - gic factor in the pathogenesis of inflammatory periodontal diseases. A bacterial plaque is composed of a variety of microorganisms that can also be found as opportunistic pathogens in the oral cavity of periodontal healthy individuals. For some periopathogenic bacteria a possible infection by ingestion is discussed. Other co-factors such as a smoking habit are important in the development of inflammatory periodontal diseases. Psycho-social stress seems to have an influence on the individual immune response, too. Against this background, the question arises whether extreme stress in turn itself may play a role in the aetiology of inflammatory diseases. Until now, this issue remains largely ignored in civilian and military medical research.
Einleitung
Gingivitis und Parodontitis stellen Erkrankungen mit hoher Prävalenz dar. In der Deutschen Mundgesundheitsstudie aus dem Jahre 2006 konnte dies erneut belegt werden (1). Beispielhaft sei hier die Altersklasse der 35- bis 44- jährigen erwähnt, in der 52,7 % der Probanden Taschentiefen zwischen 4 und 5 mm aufwiesen und bei 20,5 % der Probanden Taschentiefen von 6 mm oder mehr sondiert werden konnten.
Dementsprechend sind Parodontalerkrankungen unter den Soldaten der Bundeswehr weit verbreitet. Dies geht auch aus einer Studie von Henne et al. hervor, in der 2 023 Soldaten in der für die Bundeswehr relevanten, weil zahlenmäßig stark vertretenen, Altersklasse zwischen 18 und 30 Jahren untersucht wurden (2). Bei 66,4 % der Probanden konnte eine Gingivitis beziehungsweise eine leichte bis mittelschwere Parodontitis diagnostiziert werden und 12 % der Probanden wiesen eine profunde Parodontitis auf.
Bei der Entstehung von Gingivitis und Parodontitis spielen nach heutigem Verständnis intraorale Bakterien in der supra- und subgingivalen Plaque eine entscheidende Rolle. Sie bilden auf der Zahnoberfläche komplexe Biofilme aus (3, 4). Die bakterielle Plaque setzt immunologische und entzündliche Prozesse in Gang, die bei entsprechend langer Exposition des Parodontiums zu einer klinisch manifesten Gingivitis führen können. Aus dieser kann sich eine Parodontitis mit profunden Destruktionen des Zahnhalteapparates entwickeln.
Zwar ist die Bedeutung der mikrobiellen Plaque als Hauptfaktor bei der Entstehung der entzündlichen Parodontalerkrankungen unumstritten, doch gewinnt zunehmend auch die Wirtsantwort an Bedeutung (5). Wird das bestehende Gleichgewicht zwischen Keimen und Wirtsantwort durch eine dysregulierte Wirtsantwort gestört, kann eine Parodontalerkrankung entstehen, voranschreiten oder akut exazerbieren. Einsatzbedingungen können zu einer deutlich erhöhten physischen und psychischen Belastung der Soldaten führen, die Auswirkungen auf den individuellen Immunstatus haben kann. Inwieweit dies die Entstehung von Parodontalerkrankungen begünstigt, ist bislang nicht hinreichend erforscht.
Der parodontale Notfall im Einsatz
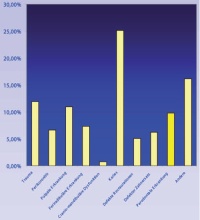
Soldaten der Bundeswehr sind weltweit im Einsatz. Dies erfordert ein hohes Maß an Zahngesundheit und daher ist das Erzielen einer entsprechenden „Dental-Fitness“ der vorrangige Auftrag des zahnärztlichen Dienstes der Bundeswehr. Bei der einmal im Jahr durchzuführenden Beurteilung des Gebisszustandes eines jeden Soldaten ist daher auch ein parodontales Screening unter Verwendung des „Parodontalen Screening Index“ Teil der Untersuchung. Als Grundsatz gilt, dass nur der oral gesunde Soldat einsatzfähig ist. Auch unter Beachtung dieser Prämisse sind zahnärztliche Notfälle dennoch unvermeidlich. In der Abbildung 1 ist aufgeführt, aus welchen Gründen zahnärztliche Notfallmaßnahmen im Einsatzland Afghanistan im Rahmen ISAF im Jahr 2008 durchgeführt werden mussten.
Abb 1: Gründe für durchgeführte zahnärztliche Notfallbehandlung bei Soldaten der Bundeswehr im Rahmen ISAF 2008
Danach waren 10 % aller Behandlungsmaßnahmen aufgrund parodontaler Probleme, das heißt immerhin insgesamt 384 Behandlungssitzungen erforderlich. Bei der Bewertung sollte zudem beachtet werden, dass akut entzündliche parodontale Erkrankungen die Einsatzfähigkeit erheblich beeinträchtigen können. Dieses gilt vor allem für die Abszesse des Parodonts und die nekrotisierende ulzerierende Gingivitis, auf die daher im Folgenden näher eingegangen werden soll.
Abszesse des Parodonts
In Abhängigkeit von der Lokalisation werden bei den Abszessen des Parodonts der Gingiva-Abzess, der Parodontalabszess und der Perikoronarabszess unterschieden (6).
Parodontologisch bedeutsam ist der Parodontalabszess, bei dem es sich um die lokalisierte Infektion der Gewebe des Zahnhalteapparates handelt, die zur Ligament- und Knochendestruktion führt. Der weitaus überwiegende Anteil der Abszesse entwickelt sich aus vorhandenen Zahnfleischtaschen. Es gilt die Faustregel, dass das Risiko der Ausbildung eines Parodontalabszesses mit zunehmender Taschentiefe ansteigt. Die Entstehung eines Parodontalabszesses kann verschiedene Ursachen haben. Ein wichtiger ätiologischer Faktor stellt die Behinderung des Abflusses aus einer parodontalen Tasche, zum Beispiel durch Fremdkörperimpaktion, dar. Die daraus resultierende verminderte Clearance führt zu einer Ansammlung von Wirtszellen, Sulkusflüssigkeit, entzündlichem Exsudat und Bakterien. Weitere ätiologische Faktoren können eine systemische antibiotische Behandlung, systemische Erkrankungen, wie Diabetes mellitus, und eine Furkationsbeteiligung sein. Der überwiegende Anteil der Parodontalabszesse tritt im Molarenbereich auf. Auch eine reduzierte Immunlage kommt als ätiologischer Faktor in Betracht. Dieser Faktor kann für unsere Soldaten im Einsatz bedeutsam sein. Einsatzbedingungen können zu einer erheblichen psychischen und physischen Belastung von Soldaten führen, in deren Folge durch zum Beispiel langandauernden Stress eine Reduktion der Immunantwort denkbar ist. Das vormals bestehende Gleichgewicht zwischen chronischer parodontaler Entzündung und Wirtsantwort wird gestört, wodurch sich eine akute Exazerbation der chronischen Entzündung entwickeln kann.
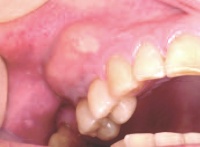
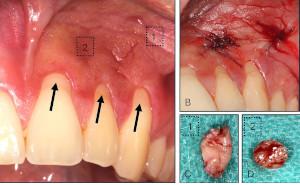
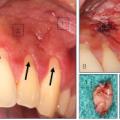
In Folge der akuten Entzündung kommt es zur Ausbildung verschiedener klinischer Symptome, wie Rötung, Schmerzen, Schwellung und Zahnlockerung beziehungsweise Extrusion, sowie häufig zu einer regionalen Lymphadenitis (Abb 2).
Abb 2: Parodontalabszess in regio 14, 15 mit deutlicher vestibulärer submuköser Schwellung
Die genannten Symptome können die Einsatzfähigkeit der betroffenen Soldaten erheblich herabsetzen. Sie müssen daher immer einer zahnärztlichen Notfalltherapie zugeführt werden. 45 % aller Zähne gehen nach einem Parodontalabszess verloren.
Nekrotisierende ulzerierende Parodontalerkrankungen
Bei den nekrotisierenden ulzerierenden Parodontalerkrankungen unterscheidet man die nekrotisierende ulzerierende Gingvitis (NUG) und die nekrotisierende ulzerierende Parodontitis (NUP). Bei der NUG handelt es sich um eine auf die Gingiva begrenzte Infektion, die durch gingivale Nekrosen, gingivale Blutung und Schmerz charakterisiert ist. Unbehandelt kommt es zur NUP mit klinischem Attachmentverlust, Knochenentblößung und letztlich zur Knochensequestration. Die Angaben über ihre Prävalenz schwanken je nach Autor zwischen 0,2 und 1,4 %. Als auslösender Faktor kommen verschiedene Faktoren in Betracht (Tab 1).
Tab 1: Verschiedene Faktoren können nekrotisierende Parodontalerkrankungen verursachen
Einige dieser Faktoren treffen insbesondere auf im Einsatz befindliche Soldaten zu. Dieses gilt in erster Linie für den psychischen Stress, der als bedeutsamer ätiologischer Faktor für die Entstehung von nekrotisierenden Parodontalerkrankungen allgemein anerkannt ist (7). Im Einsatz ist aufgrund der speziellen Dienst- und Lebensbedingungen von einer erhöhten Stressbelastung auszugehen, verursacht zum Beispiel durch die Bedrohung an eigenem Leib und Leben. Die Stressbelastung kann möglicherweise eine Beeinflussung der Immunantwort auslösen, worauf später noch weiter eingegangen wird, und zudem zu Verhaltensänderungen, wie einem verstärkten Nikotinkonsum oder einer vernachlässigten individuellen Mundhygiene, führen (8, 9). Zudem muss beachtet werden, dass nekrotisierende Parodontalerkrankungen vorrangig in der im Einsatz stark vertretenen Personengruppe jüngeren Lebensalters auftritt.
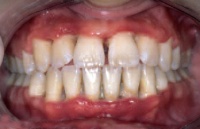
Die klinisch obligaten Symptome der NUG sind starke Schmerzen, Nekrosen und Ulzerationen der Interdentalpapillen und spontane gingivale Blutungen (Abb 3).
Abb 3: Nekrotisierende Parodontalerkrankung mit nekrösem Zerfall der Interdentalpapillen
Als weitere Symptome kommen oft Fieber, ein deutlich herabgesetzter Allgemeinzustand, Foetor ex ore und eine Lymphadenitis hinzu. Ein Soldat mit einer NUG ist nicht einsatzfähig. Er bedarf stets einer zahnärztlichen Notfalltherapie, unbehandelt kann es zu massiven irreversiblen Gewebsdefekten kommen.
Leider gibt es bislang keine validen Zahlen, welchen Anteil Abszesse des Parodonts und nekrotisierende Parodontalerkrankungen an den parodontalen Notfällen ausmachen.
Ätiologischer Faktor Einsatz?
Wie ausgeführt, können durch Einsatzbedingungen bestehende chronisch entzündliche Parodontalerkrankungen akut exazerbieren. Im Folgenden soll auf die Frage eingegangen werden, ob Einsatzbedingungen nicht möglicherweise die Entstehung und/oder Progression von chronisch entzündlichen Parodontalerkrankungen, wie der Parodontitis, bei originär parodontal gesunden Soldaten verursachen können.
Wie bereits erwähnt, ist es wissenschaftlich anerkannt, dass der bakterielle Biofilm (Plaque) den ätiologischen Hauptfaktor bei der Entstehung entzündlicher Parodontalerkrankungen darstellt (10). Die bakterielle Plaque setzt sich aus einer Vielzahl von Mikroorganismen zusammen, von denen einzelne regelmäßig in parodontalen Läsionen gefunden werden und bei denen von einer Parodontalpathogenität ausgegangen wird (3).
Von einer besonders hohen Pathogenität geht man bei Aggregatibacter actinomycetemcomitans, Porphyromonas gingivalis und Tannerella forsythensis aus. Auch parodontal gesunde Patienten weisen parodontalpathogene Keime auf, ohne dass es zur Ausbildung einer parodontalen Erkrankung kommt. Dies liegt offenbar an einem bestehenden Gleichgewicht zwischen den Mikroorganismen und der Immunantwort des Wirts (11). Dieses Gleichgewicht kann jedoch gestört werden. Gerade bei einer reduzierten Immunantwort kann eine Keimverschiebung der mikrobiellen Flora hin zu parodontalpathogenen Keimen im Sinne einer opportunistischen Infektion als These angenommen werden. Denkbar wäre auch eine exogene Infektion durch neu in der Mundhöhle aufgetretene Keime. Die Soldaten der Bundeswehr leben im Einsatzland Afghanistan unter erschwerten, teilweise extremen, Lebensbedingungen, die zu deutlich erhöhten psychischen und physischen Belastungen führen können. In diesem Zusammenhang sei beispielhaft psychischer Stress durch Lebensgefahr oder Heimweh aufgrund langer Abwesenheit von der Familie erwähnt.
Ungewohnte oder als Bedrohung empfundene Belastungen („Stress“) führen zu zahlreichen physiologischen, unter anderem auch immunologischen, Veränderungen im Organismus (12).
Kurzzeitig als Antwort des Organismus auf eine Bedrohung geeignet, kann eine lang anhaltende Stresssituation krank machen und den Organismus langfristig schädigen. Besonders bedeutsam sind hierbei entzündliche Prozesse, die Ursache einer Vielzahl von Erkrankungen sein können (12, 13, 14).
Auch bei der Entstehung und Progression von Parodontalerkrankungen wird psychosozialer Stress als möglicher Risikofaktor diskutiert. Mögliche Zusammenhänge zwischen Stressbelastung und dem Ausmaß der parodontalen Erkrankung konnten in verschiedenen Studien dargelegt werden (8, 9, 15). Während für die Entstehung von nekrotisierenden Parodontalerkrankungen Stress als prädisponierender Faktor anerkannt wird, ist der kausale Zusammenhang von psychosozialen Stresszuständen und anderen Parodontalerkrankungen noch nicht hinreichend untersucht. Es sind verschiedene Mechanismen denkbar, die eine Einflussnahme von psychosozialen Stresszuständen auf parodontale Erkrankungen haben könnten. Besonders bedeutsam könnte die Beeinflussung der Immunantwort durch eine stressinduzierte Störung des Immunsystems sein. Eine gestörte Abwehr des Wirts auf parodontalpathogene Keime ist denkbar. Im parodontalen Entzündungsprozess spielen pro-inflammatorische Zytokine eine große Rolle. Untersuchungen zur Sekretion von Interleukin-1ß und Interleukin- 1ra an Zahnmedizinstudenten zeigten, dass sich diese unter Stressbelastung signifikant erhöht (16, 17). In einer Studie bei Patienten, die durch ihre Teilnahme am Balkankrieg stressbelastet waren, ließ sich im Speichel eine im Vergleich zur nicht stressbelasteten Kontrollgruppe erhöhte Interleukin-6- Konzentration nachweisen (18).
Insgesamt bleibt festzustellen, dass aufgrund der zur Zeit vorliegenden Erkenntnisse zwar ein kausaler Zusammenhang zwischen psychosozialem Stress und parodontaler Erkrankung als wahrscheinlich anzusehen, bislang aber noch nicht bewiesen ist und weitere diesbezügliche Studien erforderlich sind.
Schlussfolgerungen
Zur Vermeidung von parodontalen Notfällen und möglicherweise damit verbundenen Ausfällen von Soldaten im Einsatz ist eine konsequente parodontale Sanierung im Heimatland anzustreben. Dafür ist es erforderlich, die Kenntnisse und Fertigkeiten von Truppenzahnärzten zur Behandlung von Parodontalerkrankungen weiter zu optimieren. Aus diesem Grund werden schon seit Jahren systematische lehrgangsgebundene Fortbildungen durchgeführt, die eine Vermittlung theoretischer Kenntnisse und praktischer Fertigkeiten beinhalten. Diese gilt es fortzuführen. Außerdem sind unbedingt weitere Erkenntnisse zu gewinnen, um die Rolle der Einsatzbedingungen für die mögliche Begünstigung des Entstehens von Parodontalerkrankungen wissenschaftlich fundiert beurteilen zu können. Wie ausgeführt, gibt es zu diesem Thema bislang keine validen Daten. Aus diesem Grunde wurde der Autor bereits mit zwei wehrmedizinische Sonderforschungsvorhaben zu dieser Thematik beauftragt, von denen eines kurz vor dem Abschluss steht. Schon jetzt ist abzusehen, dass weitere Studien erforderlich sein werden.
Literatur
- IDZ, Institut der Deutschen Zahnärzte (Hrsg.): Vierte Deutsche Mundgesundheitsstudie (DMS IV), Deutscher Zahnärzte Verlag, Köln 2006.
- Henne HA, Flores-de-Jacoby L, Zafiropoulos GG: Epidemiologische Untersuchungen des Parodontalzustandes bei Bundeswehrsoldaten nach Anwendung des CPITN. Dtsch Zahnärztl Z 1988; 43: 696.
- Socransky SS, Haffajee AD, Cugini MA, Smith C, Kent RLJR: Microbial complexes in subgingival plaque. J Clin Periodontol 1998; 25: 134.
- Haffajee AD, Socransky SS, Patel MR, Song: Microbial complexes in supragingival plaque. Oral Microbiol Immunol 2008; 23: 196-205.
- Kornman KS, Page RC, Tonetti MS: The host responses to the microbial challenge in periodontitis: assembling the players. Periodontol 2000; 14: 1997.
- DGP-Stellungnahme: Klassifikation der Parodontalerkrankungen. Quintessez-Verlag, Berlin 2002.
- Le Resche L, Dworkin SF: The role of stress in inflammatory disease, including periodontal disease: review of concepts and current findings. Periodontol 2000, 30.: 2002. Weitere Literaturhinweise beim Verfasser.
Datum: 22.02.2011
Quelle: Wehrmedizinische Monatsschrift 2010/11-12